Содержание:
Тромбастения Гланцманна — аутосомно-рецессивное заболевание, относящееся к дизагрегационным тромбоцитопатиям с сохраненной реакцией высвобождения. Впервые описано Glanzmann в 1918 г. как наследственное геморрагическое заболевание, характеризующееся увеличением длительности кровотечения, отсутствием или резким ослаблением ретракции кровяного сгустка при нормальном или слегка сниженном количестве тромбоцитов.
Позднее было установлено, что при тромбастении имеется дефицит двух мембранных протеинов, являющихся рецепторами для фибриногена (ГП IIb и IIIа), в результате чего страдает агрегация тромбоцитов.
Клинические проявления тромбастении Гланцманна более выражены в детском и юношеском возрасте и у лиц женского пола. Для тромбастении Гланцманна характерны упорные носовые и десневые кровотечения, меноррагии, реже — кровотечения при небольших порезах. Возможно развитие опасных для жизни геморрагических осложнений (профузные кровотечения, кровоизлияния в оболочки и ткань головного мозга).
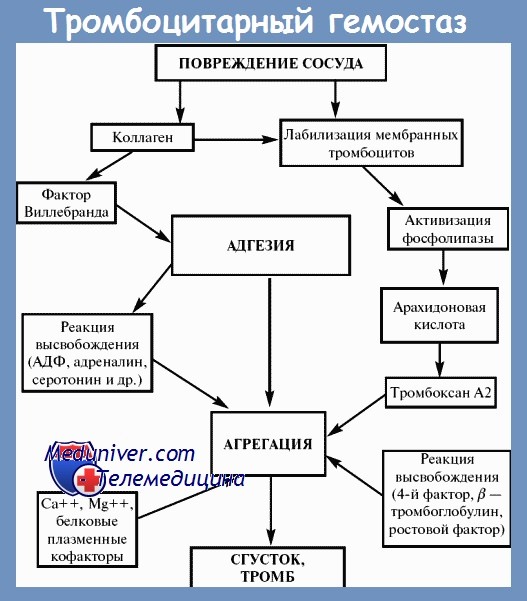
В анализе периферической крови количество тромбоцитов, их размеры и морфология в пределах нормы. При выраженном геморрагическом синдроме может развиваться постгеморрагическая анемия. Решающими для диагностики тромбастении Гланцманна являются результаты дополнительных лабораторных исследований:
1) увеличение длительности кровотечения (при незначительном геморрагическом синдроме может быть в норме);
2) отсутствие агрегации при добавлении АДФ, адреналина, тромбина, коллагена при сохраненной реакции высвобождения;
3) сохранение ристоцетин-агрегации тромбоцитов;
4) уменьшение или отсутствие ретракции кровяного сгустка.
Развитие тромбоцитарной дисфункции обусловливается отсутствием или дефектом мембранного рецептора к фибриногену и гликопротеинам IIb – IIIa. Это приводит к резкому снижению интенсивности процесса связывания фибриногена с мембраной тромбоцита, в результате чего нарушается агрегация тромбоцитов.Заболевание наследуется аутосомно-рецессивно, проявляется уже в раннем детском возрасте, характеризуется петехиально-экхимозным типом кровоточивости, склонностью к кровотечению из слизистых оболочек (носовые, маточные кровотечения, кровоизлияния в склеру и сетчатку глаза), длительными кровотечениями после удаления зуба или ЛОР-операций.
При исследовании семейного анамнеза в родословной выявляется пробанд больных родственников в семьях обоих родителей «по горизонтали».
При лабораторной диагностике обнаруживается:
увеличение времени кровотечения;
нормальное количество тромбоцитов;
в пределах нормы адгезия тромбоцитов, при изучении ристоцетин-индуцированной агрегации тромбоцитов выявляется отсутствие типичной двухфазной кривой;
Синдром (болезнь) Бернара – Сулье (макроцитарная тромбоцитодистрофия, синдром гигантских тромбоцитов)
При данной болезни в мембране тромбоцита отсутствует специфический гликопротеин, взаимодействующий с ФВ-VIII, ФV, ФIX и ристоцетином, а также повышается содержание сиаловых кислот, снижается электрический заряд. Это приводит к нарушению адгезионных свойств тромбоцитов. Болезнь наследуется аутосомно-рецессивно, характеризуется укорочением продолжительности жизни тромбоцитов при их нормальном процессе продуцирования в костном мозге, следствием чего является развитие умеренной тромбоцитопении.
Основным морфологическим критерием заболевания является наличие в крови гигантских тромбоцитов, достигающих 6 – 8 мкм (в норме 2 – 4 мкм).
Клиническая картина характеризуется кровоточивостью петехиального типа, тяжесть которой варьирует в больших пределах – от относительно легких и латентных форм до тяжелых и даже фатальных случаев. Тяжесть кровоточивости зависит от содержания аномальных тромбоцитов: чем выше их процент, тем тяжелее и потенциально опаснее протекает геморрагический синдром.
При лабораторной диагностике определяются:
увеличение времени кровотечения;
тромбоцитопения, увеличение размера тромбоцитов;
снижение адгезии тромбоцитов и ристоцетин-индуцированной агрегации;
нормальные показатели коагуляционного гемостаза в том числе АПТВ.
Болезнь Виллебранда
В основе развития заболевания лежит дефицит или функциональная неполноценность фактора Виллебранда (ФВ), наследуется заболевание аутосомно-доминантно с неполной пенетрантностью или (реже) – аутосомно-рецессивно.
Дефицит и/или дефект ФВ приводит к нарушению процесса адгезии тромбоцитов к коллагену сосудистой стенки и снижению интенсивности образования комплекса ФВ – ФVIII, а также к уменьшению периода его полусуществования за счет ускорения катаболизма и элиминации ФVIII из крови.
Клиническая картина болезни разнообразна, зависит как от фенотипического проявления патологического гена, так и от физиологического статуса организма (беременность, стресс, прием контрацептивов и т.д.). Дефицит и/или дефект ФВ приводит к нарушению как сосудисто-тромбоцитарного, так и коагуляционного гемостаза. Это проявляется экхимозными, реже – гематомными кровоизлияниями, меноррагиями, кровоточивостью слизистых оболочек. Характерен высокий риск профузных кровотечений при хирургических вмешательствах.
При лабораторной диагностике устанавливается:
увеличение времени кровотечения;
нормальное количество тромбоцитов;
снижение степени адгезии тромбоцитов к стеклу и ристоцетин-индуцированной агрегации;
студент 3 курса, стоматологического факультета, ГБОУ ВПО «Пермский государственный медицинский университет им. академика Е.А. Вагнера Росздрава», г. Пермь
студент 3 курса, стоматологического факультета, ГБОУ ВПО «Пермский государственный медицинский университет им. академика Е.А. Вагнера Росздрава», г. Пермь
зав. кафедрой патологической физиологии, д.м.н., доцент, ГБОУ ВПО «Пермский государственный медицинский университет им. академика Е.А. Вагнера Росздрава», г. Пермь
Наследственные тромбоцитопатии — это группа заболеваний, наследуемых по аутосомно-доминантному или рецессивному типу, имеющих однотипную клиническую картину и характеризующихся нарушением функций тромбоцитов – адгезиии, агрегациии или реакции высвобождения. Геморрагические проявления у больных с тромбоцитопатиями возникают с раннего возраста. Нередко с геморрагическими проявлениями у таких больных сталкиваются врачи-стоматологи [4, с. 20].
Цель исследования: изучение клинического случая – геморрагические проявления в полости рта у пациентки с дизагрегационной тромбоцитопатией в аспекте системной дисплазии соединительной ткани.
В настоящее время патогенетическая роль дизагрегационных тромбоцитопатий хорошо изучена общими проявлениями. Однако в сочетании с проявлениями в полсти рта и с точки зрения врача — стоматолога требует дальнейшего изучения. Их значение для патогенеза и, как следствие, ожидаемая эффективность терапии на приеме у врача-стоматолога, также требует дальнейшего изучения.
Материалы и методы. В ходе исследования были изучены жалобы пациентки, семейный анамнез, анамнез morbi; содержащиеся в амбулаторной карте данные общих анализов крови, гемостазиограмм, биохимических анализов крови, рентгенологических исследований, ЭКГ; заключения терапевта, гематолога, иммунолога-аллерголога, травматолога, гинеколога, ортопеда. Проведен осмотр полости рта с целью выявления геморрагических проявлений.
Результаты. У больной М. 17-ти лет при проведении профессиональной гигиены полости рта нами была обнаружена выраженная кровоточивость слизистой в области маргинальной части десны. При опросе пациентка предъявила жалобы на частые носовые кровотечения, длительные кровотечения из лунок после экстракции зубов, частые кожные кровоизлияния в виде точек и мелких синячков на конечностях, туловище, в местах инъекций; снижение работоспособности, повышенную утомляемость, плохую переносимость физических и психоэмоциональных нагрузок, слабость, приступы сердцебиения; мелькание «мушек» перед глазами»; одышку при незначительной физической нагрузке.
С 3-х летнего возраста наблюдались длительные рецидивирующие носовые кровотечения, усиливающиеся после термической нагрузки (сауна). Обильные маточные кровотечения во время менструаций с 2010 года (с 11 лет). Месячные нерегулярные, длительные (до 9 дней).
Анамнез болезни (аnamnesis morbi). В 2008 году носовые кровотечения стали более частыми и обильными, в связи с чем пациентка обратилась к гематологу. Был поставлен диагноз дизагрегационная тромбоцитопатия. Конкретно форму дизагрегационной тромбоцитопатии врач-гематолог не уточняет.
С 2008 года заболевание прогрессировало: участились носовые кровотечения до одного раза в неделю, стали появляться кожные кровоизлияния в виде петехий и экхимозов на конечностях, туловище, в местах инъекций.
Семейный анамнез. Обращает на себя внимание отягощение со стороны обоих родителей. При исследовании первичного гемостаза у отца выявлено снижение АДФ-агрегации тромбоцитов (18% при референсных значениях 50-80%) и клинические проявления кровоточивости.
У матери – увеличение времени активированного частичного тромбопластинового времени (46,8 с при норме 26,0 – 40,0 с). У бабушки пробанда по материнской линии были обильные кровотечения из носа. Интересный факт: мать и отец пациентки являются друг другу троюродными братом и сестрой.
Данные объективного обследования. Слизистая оболочка полости рта имеет бледно-розовый цвет (более интенсивный в области щек, губ, переходных складок и более бледный — на деснах). На слизистой оболочке губы и языка наблюдаются геморрагии (рис.1).


Рисунок 1. Геморрагии на слизистой полости рта пациентки
В местах плотного прилегания одежды – единичные петехии. Тип сложения тела – астенический, рост -179 см, вес – 57 кг. Пальцы рук длинные и тонкие. Наблюдается гипермобильность суставов (рис. 2).

Рисунок 2. Гипермобильность суставов кистей рук у пациентки.
Ортопедом в 2009 году был поставлен диагноз сколиоз I-II степени. Свод стопы сглажен, уплотнён. Наблюдается плоскостопие II степени.
Данные ЭКГ подтверждают наличие аритмического синдрома (синусовая тахикардия, ЧCC 90 ударов в мин.).
Интересно отметить, что у пациентки наблюдается адентия 1.5.и 4.5. зубов (рис.3).

Рисунок 3. Ортопантомограмма пациентки, первичная адентия 1.5.и 4.5. зубов.
Лабораторные данные. Данные гемостазиограммы от 22.09.2011 года указывают на снижение агрегационных свойств тромбоцитов (индуцированная агрегация с адреналином — 32 с при норме 28-30 с, индуцированная агрегация с коллагеном – 19 с при норме 15-18 с). Индукция агрегации тромбоцитов ристоцетином не нарушена.
В 2010 году у пациентки были обнаружены эритроциты в моче и в кале, причина не установлена.
Рекомендации гематолога. Для остановки носовых кровотечений и кровотечений после экстракции зубов гематолог рекомендовал терапию дициноном — по 500 мг (2 табл.) каждые 8–12 ч (1000–1500 мг в сутки) с едой или небольшим количеством воды до полной остановки.
В 2011 году проведена экстракция 6.5. зуба в связи с физиологической сменой. После стоматологического вмешательства со слов пациентки наблюдалось длительное кровотечение из лунки (до 5-ти часов). Рекомендации врача пациентка не выполнила.
1) Согласно жалобам, анамензу, данным лабораторных и инструментальных исследований можно предположить, что у пациентки имеет место системная дисплазия соединительной ткани. Дисплазией соединительной ткани (ДСТ), или врожденной соединительнотканной недостаточностью, называют нарушение развития соединительной ткани в эмбриональном периоде и в периоде постнатальном, которое происходит по причине генетических изменений фибриллогенеза внеклеточного матрикса. Следствием ДСТ является расстройство гомеостаза на уровне тканей, органов и всего организма.
2) Дизагрегационная тромбоцитопатия должна рассматриваться у пациентки как проявление геморрагического гематомезенхимального синдрома в аспекте системной дисплазии соединительной ткани.
3) Необходимо уточнение диагноза «дизагрегационная тромбоцитопатия». Предположительно – тромбастения Гланцмана.
Пройти дообследование у гематолога с целью более конкретной верификации диагноза.
Пациентка должна находится под динамическим наблюдением врачей различных специальностей, в частности гематолога, с регулярным проведением клинико-лабораторных исследований гемостаза.
Перед проведением хирургических стоматологических операций необходимо исследовать систему гемостаза и проводить соответствующую медикаментозную подготовку для предупреждения кровотечений.
Список литературы:
- Арсентьев В.Г. Дисплазии соединительной ткани как конституциональная основа полиорганных нарушений у детей: Автореф. дис. док. мед. наук. — Санкт-Петербург, 2012. — 12 с.
- Карпенко И.Н. Роль нарушений антитромбогенной активности сосудистой стенки в патогенезе микроциркуляторных расстройств у больных быстропрогрессирующим пародонтитом: Автореф. дис. канд. мед. наук. – Саратов, 2009. – 26 с.
- Кузнецов Н.А., Современные технологии лечения острой кровопотери // Consilium medicum.- 2003.- № 6.- С. 347-357.
- Петрович Н.И. Стоматологический статус детей с нарушениями свертывающей системы крови и особенности оказания им стоматологической помощи: Автореф. дис. канд. мед. наук. — Минск, 2002. — 20 с.
- Петько В.В. Стоматологическая заболеваемость у детей с дисплазией соединительной ткани в неблагоприятных климатических условиях севера: Автореф. дис. канд. мед. наук. — Москва, 2010. — 27 с.
- Суханова Г.А., Клиника, диагностика и коррекция геморрагических и тромботических синдромов: дис. канд. мед. наук. — Барнаул, 2004. – 27 с.
- Стуров В.Г. Нарушения конечного этапа свертывания крови у детей и подростков с синдромом системной мезенхимальной дисплазии: Автореф. дис. док. мед. наук. — Новосибирск, 2007. — 18 с.
- Abdelrazik N., Rashad Н., Selim Т. et al. Coagulation disorders and inhibitors of coagulation in children from Mansoura, Egypt // Hematology. -2007. Vol. 12. — N 4.-P.309-314.