Содержание:
Выбор метода лечения зависит от того, насколько выражены обусловленные аритмией симптомы и нарушения гемодинамики, какова вероятность рецидивов и каков прогноз.
Варианты выбора для купирования желудочковой тахикардии (ЖТ) включают в себя электрическую кардиоверсию, использование лекарственных средств, ЭКС.
1. Электрическая кардиоверсия желудочковой тахикардии (ЖТ)
Если устойчивая желудочковая тахикардия (ЖТ) вызывает остановку кровообращения или артериальную гипотензию, требуется немедленная электрическая кардиоверсия. Кардиоверсия необходима также, если антиаритмические средства неэффективны, противопоказаны или вызывают нарушение гемодинамики, не приводя к восстановлению нормального ритма.
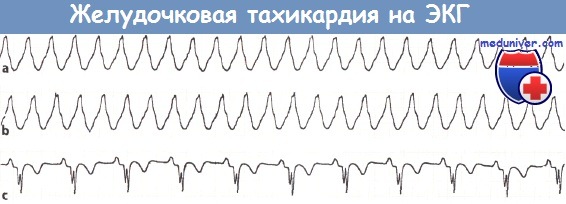 Желудочковая тахикардия.
Желудочковая тахикардия.
a, b Частота сокращений желудочков 190 в минуту. Комплекс QRS уширен и по конфигурации напоминает блокаду ПГ.
с После электрошоковой терапии восстановился синусовый ритм. Частота сокращения желудочков 64 в минуту. ЭКГ записана в отведении для мониторинга.
2. Антиаритмические средства желудочковой тахикардии (ЖТ)
Препаратом первой линии для купирования желудочковой тахикардии (ЖТ), особенно обусловленной острым ИМ, является лидокаин, поскольку он не вызывает гипотензии. Другими часто применяемыми средствами являются соталол, дизопирамид и флекаинид. Они обладают отрицательным инотропным действием (т.е. могут вызвать снижение сократимости миокарда), в связи с чем следует избегать их назначения пациентам с сердечной недостаточностью или обширным повреждением миокарда.
В целом до рассмотрения вопроса об альтернативных методах купирования аритмии не следует применять более двух лекарственных препаратов.
Очень полезным препаратом второй линии является амиодарон. Он не оказывает существенного отрицательного инотропного действия и чрезвычайно эффективен. Однако его действие редко развивается «на кончике иглы»; часто для этого требуется до 24 ч. Если желудочковая тахикардия (ЖТ) рецидивирует, использовать амиодарон, несмотря на отсроченность его эффекта, более целесообразно, чем подвергать пациента риску осложнений, связанных с применением других, менее эффективных препаратов, даже если требуется проведение кардиоверсий или ЭКС в ожидании начала действия амиодарона.
Верапамил, несмотря на свою эффективность при СВТ, совершенно бесполезен при желудочковой тахикардии (ЖТ) (за исключением случаев фасцикулярной тахикардии и тахикардии из выносящего тракта ПЖ) и может вызвать развитие серьезной гипотензии. Опасно использовать верапамил в качестве лекарственного теста для определения источника тахикардии с широкими комплексами QRS.
В отличие от большинства случаев желудочковой тахикардии (ЖТ), как фасцикулярная тахикардия, так и тахикардия из области выносящего тракта ПЖ могут быть купированы верапамилом, а последняя из этих двух тахикардии купируется также аденозином.
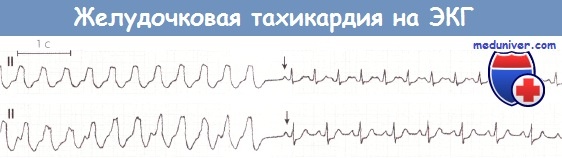 Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации.
Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации.
Начальная часть ЭКГ указывает на желудочковую тахикардию (частота сокращений желудочков 140 в минуту), которая после внутривенного введения аймалина (указано стрелкой вниз) внезапно перешла в синусовый ритм.
На нижней ЭКГ 2-й, 5-й, 8-й и 11-й комплексы сливные.
3. Электрокардиостимуляция при желудочковой тахикардии (ЖТ)
ЭКС может быть эффективна в купировании желудочковой тахикардии (ЖТ). Вопрос о ее проведении следует рассмотреть в том случае, если лекарственные средства оказались неэффективными, а часто рецидивирующая ЖТ требует проведения повторных кардиоверсий, или если электрод для временной электрокардиостимуляции уже установлен в полости сердца для лечения брадикардии.
Обычно применяется частая стимуляции ПЖ. Аритмия нередко прекращается после нанесения короткой (несколько секунд) серии импульсов, следующих с частотой, превышающей частоту ЖТ на 10-20%. При этом, однако, имеется существенный риск нарастания частоты ритма тахикардии или ее трансформации в ФЖ, что потребует проведения немедленной кардиоверсий.
Многие пациенты с документированными эпизодами желудочковой тахикардии (ЖТ), имеющие резко сниженную функцию ЛЖ или страдающие специфическими формами кардиомиопатии, являются кандидатами для имплантации кардиовертера-дефибриллятора, обладающего функцией автоматической антитахикардитической стимуляции.
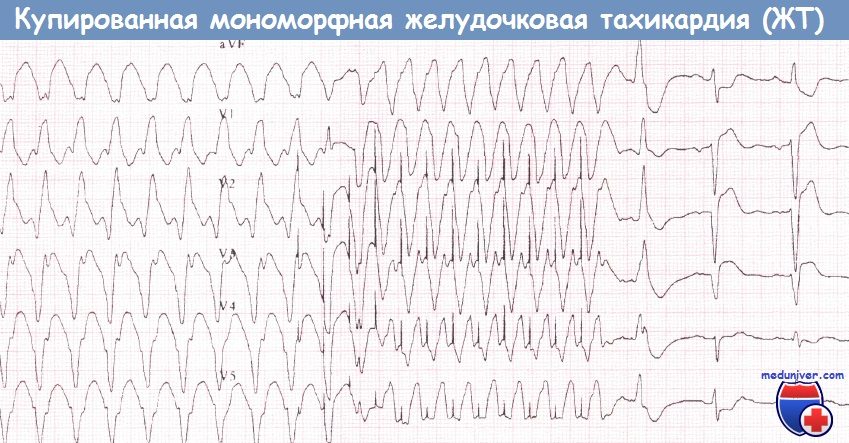 Мономорфная ЖТ, купированная с помощью короткой серии частых желудочковых стимулов: артефакты стимулов лучше всего видны в отведениях V3 и V4.
Мономорфная ЖТ, купированная с помощью короткой серии частых желудочковых стимулов: артефакты стимулов лучше всего видны в отведениях V3 и V4.
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Олишевко С.В., Быкова Е.К., Мишуровский Э.Э., Масляк Л.И., Шевченко Н.М.
Отделение скорой помощи МСЧ №170, г. Королев
Среди всех случаев пароксизмальных наджелудочковых тахикардий (НЖТ) примерно 90% составляют реципрокные атриовентрикулярные тахикардии (РАВТ). Реципрокная — значит, обусловленная механизмом повторного входа (reentry). Существует два варианта РАВТ:
1. Реципрокная АВ — узловая тахикардия, при которой циркуляция импульса ("повторный вход") происходит в пределах АВ узла, и
2. РАВТ с участием дополнительного пути проведения, при которой антероградное проведение осуществляется через АВ-узел, а ретроградное — через дополнительный путь. Намного реже, не более, чем в 10% случаев в клинической практике встречаются пароксизмальные предсердные тахикардии, при которых источник находится в миокарде предсердий.
Основным способом диагностики пароксизмальных тахикардий является регистрация ЭКГ. Если комплексы QRS во время тахикардии не изменены /не уширены/ — тахикардия наджелудочковая (рис. 1). Если же комплексы QRS во время тахикардии уширены — тахикардия может быть как наджелудочковой (с блокадой ветвей пучка Гиса), так и желудочковой (рис. З). Признаками желудочковой тахикардии (ЖТ) в этих случаях являются наличие АВ диссоциации и/или проведенных (или "сливных") комплексов. Если на ЭКГ не заметно АВ-диссоциации и проведенных или сливных комплексов, используют термин "тахикардия с уширенными желудочковыми комплексами" (точно определить локализацию источника тахикардии невозможно). Для уточнения предполагаемой локализации источника тахикардии с уширенными комплексами разработаны дополнительные критерии, основанные на оценке ширины и формы комплексов QRS, однако в неотложных ситуациях, если не ясна локализация источника аритмии, следует считать тахикардию желудочковой. Дополнительные признаки при оказании неотложной помощи не используют.
| A |  | Б |  |
| В |  | ||
Рис. 1. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
А — ЭКГ во время синусового ритма;
Б — ЭКГ во время пароксизма НЖТ (р 1 — ретроградные зубцы Р). Выраженная депрессия сегмента ST в отведениях V3-V6;
В — Купирование НЖТ после в/в введения АТФ (отмечаются частые желудочковые зкстрасистолы и появление признаков преждевременного возбуждения желудочков — ограничено стрелками).
Лечение пароксизмальных тахикардий
В случаях возникновения выраженных нарушений гемодинамики, сопровождающихся клиническими симптомами: резкое падение АД, сердечная астма и отек легких, потеря сознания — необходимо проведение неотложной электрической кардиоверсии. При пароксизмальных НЖТ, как правило, достаточно разряда мощностью 26-50 Дж (2-2,5 кВ), при ЖТ — около 75 Дж. Для обезболивания используют в/в введение реланиума. При более стабильном состоянии основой лечения является применение антиаритмических препаратов. Промежуток между введением препаратов определяется клинической ситуацией и реакцией на предшествующие лечебные мероприятия.
Купирование пароксизмальных РАВТ с применением вагусных воздействий. Наиболее часто используют пробу Вальсальвы (натуживание после вдоха) и массаж сонной артерии. Кроме этих приемов можно использовать так называемый рефлекс ныряния — погружение лица в холодную воду. Эффективность вагусных воздействий при купировании РАВТ достигает 50% (есть сообщения о более высокой эффективности рефлекса ныряния — до 90%).
При отсутствии эффекта от вагусных приемов назначают антиаритмические препараты. Наиболее эффективными являются в/в введение АТФ или верапамила (финоптина). Восстановление синусового ритма отмечается более, чем в 90% случаев, особенно после введения АТФ. Единственным недостатком АТФ является возникновение довольно неприятных субъективных ощущений: нехватки воздуха, покраснения лица, головной боли или ощущения "дурноты". Но эти явления быстро исчезают — не позже чем через 30 секунд. Эффективность в/в введения кордарона или гилуритмала (аймалина) составляет около 80%, обзидана или новокаинамида — около 50%, дигоксина — менее 50%.
С учетом вышеизложенного, примерную последовательность введения препаратов для купирования пароксизмальных РАВТ можно представить в следующем виде:
1) верапамил (финоптин) — в/в 5-10 мг или АТФ — в/в 10 мг (очень быстро за 1-5 с);
2) новокаинамид — в/в 1 г (или гилуритмал, ритмилен);
3) амиодарон (кордарон) — в/в 300- 460 мг.
Для купирования пароксизмальных РАВТ очень эффективно использование электрокардиостимуляции (в т.ч. с помощью зонда-электрода, введенного в пищевод).
Последовательность введения антиаритмических препаратов для купирования желудочковой тахикардии:
1. лидокаин — в/в 100 мг;
2. новокаинамид — в/в 1 г;
3. амиодарон (кордарон) — в/в 300 — 460 мг.
В случаях регистрации на ЭКГ тахикардии с уширенными желудочковыми комплексами, если определение локализации источника аритмии невозможно, специалисты Американской кардиологической ассоциации предлагают следующую последовательность введения антиаритмических препаратов: лидокаин — аденозин (АТФ) — новокаинамид — амиодарон (кордарон).
Клинические примеры неотложного лечения пароксизмальных тахикардий
1. Больная Н., 40 лет, приступы сердцебиения возникают в течение 8 лет с частотой примерно один раз в 1-2 месяца. Во время приступов на ЭКГ регистрируются НЖТ с частотой 215 в мин. (рис. 1Б), предсердные комплексы (р 1 ) расположены позади желудочковых и хорошо заметны в отведении V1, (сравните с ЭКГ во время синусового ритма). Диагноз: пароксизмальная НЖТ, наиболее вероятно РАВТ с участием дополнительного пути проведения. В отведениях V3-V6 отмечается выраженная горизонтальная депрессия сегмента ST, достигающая 4 мм. Следует подчеркнуть, что во время приступов РАВТ часто регистрируются горизонтальная или косонисходящая депрессия сегмента ST (иногда достигающая 5 мм и более), даже при отсутствии ишемии миокарда.
Приступ НЖТ купирован в/в введением 10 мг АТФ (рис. 1В). В момент купирования отмечается возникновение групповых желудочковых экстрасистол, а перед восстановлением синусового ритма с исходной ЭКГ наблюдается появление признаков преждевременного возбуждения желудочков в четырех комплексах (отмечены стрелками). Уточненный диагноз у больной Н.: Синдром Вольфа-Паркинсона-Уайта (латентное преждевременное возбуждение желудочков), пароксизмальная ортодромная реципрокная АВ тахикардия.
Введение АТФ (также как и введение верапамила) нередко сопровождается возникновением желудочковых экстрасистол. Кроме того, на фоне действия этих двух препаратов у больных с латентным синдромом преждевременного возбуждения желудочков на ЭКГ появляются признаки преждевременной деполяризации: дельта-волна, уширение комплекса QRS и укорочение интервала PR ("Р-дельта").
2. Больной Л., 34 года. Приступы сердцебиения беспокоят в течение 5 лет с частотой примерно один раз в 2-3 месяца. На рисунке 2 представлен момент купирования приступа после в/в введения 10 мг АТФ. Отмечаются преходящая выраженная синусовая брадикардия (интервал РР достигает 3 с), выскальзывающие комплексы и АВ-блокада с проведением 3:1 и 2:1. Перед восстановлением cинусового ритма регистрируются два предсердных эхо-сокращения (указаны стрелками).
 |
 |
 |
Рис. 2. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
В момент купирования регистрируется выраженная синусовая брадикардия, выскальзывающие комплексы, АВ-блокада II степени с проведением 3:1 и 2:1. Перед восстановлением синусового ритма-реципрокные предсердные эхо-сокращения (указаны стрелками, перед эхо-сокращениями отмечается удлинение интервала PR).
Выраженная синусовая брадикардия и АВ-блокада II-III степени довольно часто наблюдаются при купировании НЖТ с помощью АТФ, но, как правило, не вызывают заметных нарушений гемодинамики и быстро исчезают.
3. Больная К., 39 лет, приступы сердцебиения беспокоят около года, возникают примерно один раз в месяц, иногда прекращаются самостоятельно, в остальных случаях купировались в/в введением новокаинамида или верапамила. На ЭКГ во время приступов регистрируется тахикардия с уширенными желудочковыми комплексами с частотой 210-250 в мин. Комплексы QRS изменены по типу блокады левой ножки пучка Гиса, ширина комплексов 0,13 с (рис. 3 и 4). Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р, т.е. имеется АВ-диссоциация. Значит, тахикардия — желудочковая. Однако, врач, оказывающий неотложную помощь, предположил, что это наджелудочковая тахикардия с тахизависимой блокадой левой ножки пучка Гиса и лечебные мероприятия провел по схеме купирования НЖТ.
При проведении пробы Вальсальвы отмечено кратковременное прерывание тахикардии (рис. 3Б). После в/в введения верапамила наблюдался точно такой же эффект, как и при пробе Вальсальвы (рис. 4А). После в/в введения 10 мг АТФ отмечено прерывание тахикардии с возникновением синусовой брадикардии и далеко зашедшей АВ-блокады II степени с последующим быстрым рецидивированием тахикардии (рис. 4Б). Внутривенное введение 1 г новокаинамида не оказало эффекта. Приступ был купирован в/в введением кордарона (450 мг).
В этом случае тахикардия напоминает редкий вариант пароксизмальной желудочковой тахикардии, описанный Lerman с соавт. в 1986 г, который прерывается или купируется вагусными приемами, верапамилом, аденозином и бета-блокаторами.

Пароксизмальная тахикардия (ПТ) – это ускоренный ритм, источником которого служит не синусовый узел (нормальный водитель ритма), а очаг возбуждения, возникший в нижележащем отделе проводящей системы сердца. В зависимости от места расположения такого очага выделяют предсердные, из атриовентрикулярного соединения и желудочковые ПТ. Первые два вида объединяют понятием «наджелудочковая, или суправентрикулярная тахикардия».
Как проявляется пароксизмальная тахикардия

Приступ ПТ обычно начинается внезапно и так же внезапно заканчивается. Частота сокращений сердца составляет при этом от 140 до 220 – 250 в минуту. Приступ (пароксизм) тахикардии длится от нескольких секунд до многих часов, в редких случаях продолжительность приступа достигает нескольких дней и более. Приступы ПТ имеют склонность к повторению (рецидивированию).
Ритм сердца при ПТ правильный. Пациент обычно чувствует начало и конец пароксизма, особенно если приступ длительный. Пароксизм ПТ представляет собой ряд следующих друг за другом с большой частотой экстрасистол (подряд 5 и более).
Высокая частота сердечных сокращений вызывает гемодинамические расстройства:
- снижение наполнения желудочков кровью,
- уменьшение ударного и минутного объемов сердца.
В результате возникает кислородное голодание мозга и других органов. При длительном пароксизме возникает спазм периферических сосудов, повышается артериальное давление. Может развиться аритмическая форма кардиогенного шока. Ухудшается коронарный кровоток, что может вызвать приступ стенокардии или даже развитие инфаркта миокарда. Снижение кровотока в почках приводит к уменьшению образования мочи. Кислородное голодание кишечника может проявиться болью в животе и метеоризмом.
Если ПТ существует долгое время, она может вызвать развитие недостаточности кровообращения. Это наиболее характерно для узловых и желудочковых ПТ.
Начало пароксизма больной ощущает, как толчок за грудиной. Во время приступа пациент жалуется на учащенное сердцебиение, одышку, слабость, головокружение, потемнение в глазах. Пациент часто напуган, отмечается двигательное беспокойство. Желудочковая ПТ может сопровождаться эпизодами потери сознания (приступы Морганьи-Адамса-Стокса), а также трансформироваться в фибрилляцию и трепетание желудочков, что в отсутствие помощи может привести к летальному исходу.
Различают два механизма развития ПТ. По одной теории, развитие приступа связано с усилением автоматизма клеток эктопического очага. Они внезапно начинают генерировать электрические импульсы с большой частотой, что подавляет активность синусового узла.
Второй механизм развития ПТ – так называемый re-entry, или повторный вход волны возбуждения. При этом в проводящей системе сердца образуется подобие замкнутого круга, по которому циркулирует импульс, вызывая быстрые ритмичные сокращения миокарда.
Пароксизмальная наджелудочковая тахикардия
Эта аритмия может впервые появиться в любом возрасте, чаще у людей от 20 до 40 лет. Примерно у половины таких пациентов органические заболевания сердца отсутствуют. Заболевание может вызвать повышение тонуса симпатической нервной системы, возникающее при стрессах, злоупотреблении кофеином и другими стимуляторами, такими, как никотин и алкоголь. Идиопатическую предсердную ПТ могут спровоцировать заболевания органов пищеварения (язвенная болезнь желудка, желчно-каменная болезнь и другие), а также черепно-мозговые травмы.
У другой части больных ПТ вызвана миокардитом, пороками сердца, ишемической болезнью сердца. Она сопровождает течение феохромоцитомы (гормонально-активной опухоли надпочечников), гипертонической болезни, инфаркта миокарда, заболеваний легких. Синдром Вольфа-Паркинсона-Уайта осложняется развитием наджелудочковой ПТ примерно у двух третей больных.
Предсердная тахикардия
Импульсы для этого вида ПТ исходят из предсердий. Частота сердцебиения составляет от 140 до 240 в минуту, чаще всего 160 – 190 в минуту.
Диагностика предсердной ПТ основана на специфических электрокардиографических признаках. Это внезапно начинающийся и заканчивающийся приступ ритмичного сердцебиения с большой частотой. Перед каждым желудочковым комплексом регистрируется измененный зубец Р, отражающий активность эктопического предсердного очага. Желудочковые комплексы могут не изменяться или деформироваться из-за аберрантного проведения по желудочкам. Иногда предсердная ПТ сопровождается развитием функциональной атриовентрикулярной блокады I или II степени. При развитии постоянной атриовентрикулярной блокады II степени с проведением 2:1 ритм сокращений желудочков становится нормальным, так как лишь каждый второй импульс из предсердий проводится на желудочки.
Приступу предсердной ПТ нередко предшествует частая предсердная экстрасистолия. Частота сердцебиения во время приступа не меняется, не зависит от физической или эмоциональной нагрузки, дыхания, приема атропина. При синокаротидной пробе (надавливании на область сонной артерии) или пробе Вальсальвы (натуживание и задержка дыхания) иногда происходит прекращение приступа сердцебиения.
Возвратная форма ПТ представляет собой постоянно повторяющиеся короткие пароксизмы сердцебиения, продолжающиеся в течение долгого времени, иногда многих лет. Они обычно не вызывают каких-либо серьезных осложнений и могут наблюдаться у молодых, здоровых во всех других отношениях людей.
Для диагностики ПТ используют электрокардиограмму в покое и суточное мониторирование электрокардиограммы по Холтеру. Более полную информацию получают во время электрофизиологического исследования сердца (чреспищеводного или внутрисердечного).
Пароксизмальная тахикардия из атриовентрикулярного соединения («А-В узловая»)
Источник тахикардии – очаг, расположенный в атриовентрикулярном узле, который находится между предсердиями и желудочками. Главный механизм развития аритмии – круговое движение волны возбуждения в результате продольной диссоциации атриовентрикулярного узла (его «разделения» на два пути) или наличие дополнительных путей проведения импульса в обход этого узла.
Причины и способы диагностики А-В узловой тахикардии те же, что и предсердной.
На электрокардиограмме она характеризуется внезапно начинающимся и заканчивающимся приступом ритмичного сердцебиения с частотой от 140 до 220 в минуту. Зубцы Р отсутствуют или регистрируются позади желудочкового комплекса, при этом они отрицательные в отведениях II, III, aVF- желудочковые комплексы чаще всего не изменены.
Синокаротидная проба и проба Вальсальвы могут купировать приступ сердцебиения.
Пароксизмальная желудочковая тахикардия
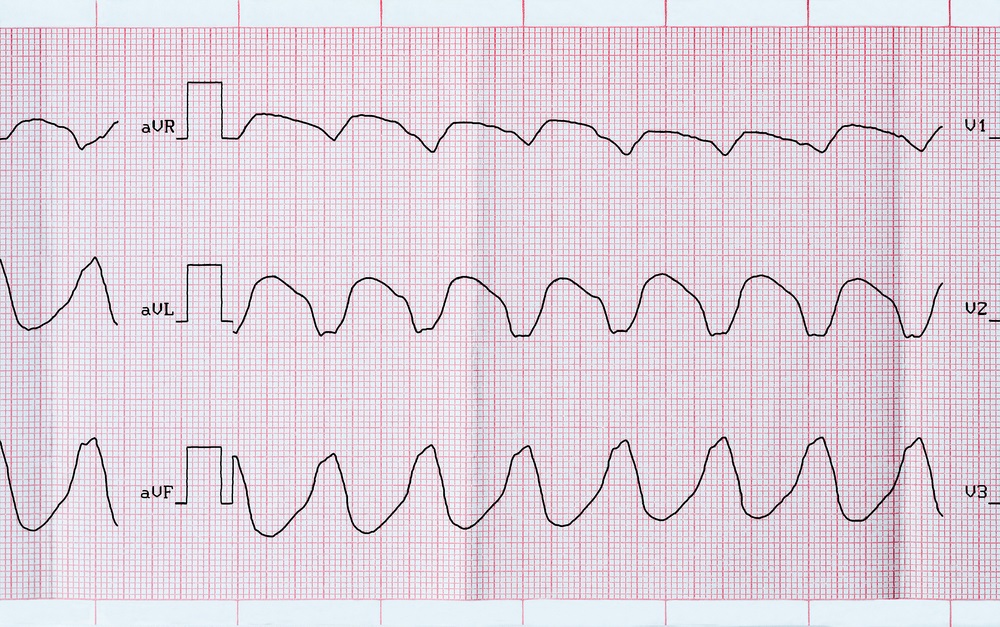
Пароксизмальная желудочковая тахикардия (ЖТ) – внезапный приступ частых регулярных сокращений желудочков с частотой от 140 до 220 в минуту. Предсердия при этом сокращаются независимо от желудочков под действием импульсов из синусового узла. ЖТ значительно повышает риск тяжелых аритмий и остановки сердца.
ЖТ чаще встречается у людей старше 50 лет, преимущественно у мужчин. В большинстве случаев она развивается на фоне тяжелых заболеваний сердца: при остром инфаркте миокарда, аневризме сердца. Разрастание соединительной ткани (кардиосклероз) после перенесенного инфаркта или как следствие атеросклероза при ишемической болезни сердца – еще одна частая причина ЖТ. Эта аритмия встречается при гипертонической болезни, пороках сердца, тяжелых миокардитах. Ее могут спровоцировать тиреотоксикоз, нарушение содержания калия в крови, ушибы грудной клетки.
Некоторые медикаменты способны провоцировать приступ ЖТ. К ним относятся:
- сердечные гликозиды;
- адреналин;
- новокаинамид;
- хинидин и некоторые другие.
Во многом из-за аритмогенного действия от этих препаратов стараются постепенно отказываться, заменяя их более безопасными.
ЖТ может привести к тяжелым осложнениям:
- отеку легких;
- коллапсу;
- коронарной и почечной недостаточности;
- нарушению мозгового кровообращения.
Часто больные не ощущают эти приступы, хотя они очень опасны и могут привести к летальному исходу.
Диагностика ЖТ основана на специфических электрокардиографических признаках. Отмечается внезапно начинающийся и заканчивающийся приступ частого ритмичного сердцебиения с частотой от 140 до 220 в минуту. Желудочковые комплексы расширены и деформированы. На этом фоне имеется нормальный значительно более редкий синусовый ритм для предсердий. Иногда формируются «захваты», при которых импульс из синусового узла все же проводится на желудочки и вызывает их нормальное сокращение. Желудочковые «захваты» — отличительный признак ЖТ.
Для диагностики этого нарушения ритма применяют электрокардиографию в покое и суточное мониторирование электрокардиограммы, дающее самую ценную информацию.
Лечение пароксизмальной тахикардии
 Если приступ частого сердцебиения возник у пациента впервые, ему необходимо успокоиться и не паниковать, принять 45 капель валокордина или корвалола, провести рефлекторные пробы (задержка дыхания с натуживанием, надувание воздушного шара, умывание холодной водой). Если через 10 минут сердцебиение сохраняется, необходимо обратиться за медицинской помощью.
Если приступ частого сердцебиения возник у пациента впервые, ему необходимо успокоиться и не паниковать, принять 45 капель валокордина или корвалола, провести рефлекторные пробы (задержка дыхания с натуживанием, надувание воздушного шара, умывание холодной водой). Если через 10 минут сердцебиение сохраняется, необходимо обратиться за медицинской помощью.
Лечение наджелудочковой пароксизмальной тахикардии
Для купирования (прекращения) приступа наджелудочковой ПТ следует сначала применить рефлекторные способы:
- задержать дыхание на вдохе, одновременно натуживаясь (проба Вальсальвы);
- погрузить лицо в холодную воду и задержать дыхание на 15 секунд;
- воспроизвести рвотный рефлекс;
- надуть воздушный шар.
Эти и некоторые другие рефлекторные способы помогают прекратить приступ у 70% больных.
Из медикаментов для купирования пароксизма чаще всего применяются натрия аденозинтрифосфат (АТФ) и верапамил (изоптин, финоптин).
При их неэффективности возможно применение новокаинамида, дизопирамида, гилуритмала (особенно при ПТ на фоне синдрома Вольфа-Паркинсона-Уайта) и других антиаритмиков IА или IС класса.
 Довольно часто для прекращения пароксизма суправентрикулярной ПТ используют амиодарон, анаприлин, сердечные гликозиды.
Довольно часто для прекращения пароксизма суправентрикулярной ПТ используют амиодарон, анаприлин, сердечные гликозиды.
Введение любого из этих лекарств рекомендуется сочетать с назначением препаратов калия.
При отсутствии эффекта от медикаментозного восстановления нормального ритма применяется электрическая дефибрилляция. Она проводится при развитии острой левожелудочковой недостаточности, коллапсе, острой коронарной недостаточности и заключается в нанесении электрических разрядов, помогающих восстановить функцию синусового узла. При этом необходимо адекватное обезболивание и медикаментозный сон.
Для купирования пароксизма может использоваться и чреспищеводная электрокардиостимуляция. При этой процедуре импульсы подаются через электрод, введенный в пищевод как можно ближе к сердцу. Это безопасный и эффективный метод лечения наджелудочковых аритмий.
При часто повторяющихся приступах, неэффективности лечения проводится хирургическое вмешательство – радиочастотная аблация. Она подразумевает разрушение очага, в котором вырабатываются патологические импульсы. В других случаях частично удаляются проводящие пути сердца, имплантируется электрокардиостимулятор.
Для профилактики пароксизмов наджелудочковой ПТ назначаются верапамил, бета-адреноблокаторы, хинидин или амиодарон.
Лечение желудочковой пароксизмальной тахикардии
Рефлекторные методы при пароксизмальной ЖТ неэффективны. Такой пароксизм необходимо купировать с помощью медикаментов. К средствам для медикаментозного прерывания приступа желудочковой ПТ относятся лидокаин, новокаинамид, кордарон, мексилетин и некоторые другие препараты.
При неэффективности медикаментозных средств проводится электрическая дефибрилляция. Этот метод можно использовать и сразу после начала приступа, не применяя лекарственные препараты, если пароксизм сопровождается острой левожелудочковой недостаточностью, коллапсом, острой коронарной недостаточностью. Используются разряды электрического тока, которые подавляют активность очага тахикардии и восстанавливают нормальный ритм.
При неэффективности электрической дефибрилляции проводится электрокардиостимуляция, то есть навязывание сердцу более редкого ритма.
При частых пароксизмах желудочковой ПТ показана установка кардиовертера-дефибриллятора. Это миниатюрный аппарат, который вживляется в грудную клетку пациента. При развитии приступа тахикардии он производит электрическую дефибрилляцию и восстанавливает синусовый ритм.
Для профилактики повторных пароксизмов ЖТ назначаются антиаритмические препараты: новокаинамид, кордарон, ритмилен и другие.
При отсутствии эффекта от медикаментозного лечения может проводиться хирургическая операция, направленная на механическое удаление области повышенной электрической активности.
Пароксизмальная тахикардия у детей

Наджелудочковая ПТ чаще возникает у мальчиков, при этом врожденные пороки сердца и органическое поражение сердца отсутствуют. Главная причина такой аритмии у детей – наличие дополнительных путей проведения (синдром Вольфа-Паркинсона-Уайта). Распространенность такой аритмии составляет от 1 до 4 случаев на 1000 детей.
У детей младшего возраста наджелудочковая ПТ проявляется внезапной слабостью, беспокойством, отказом от кормления. Постепенно могут присоединяться признаки сердечной недостаточности: одышка, посинение носогубного треугольника. У более старших детей появляются жалобы на приступы сердцебиения, которые часто сопровождаются головокружением и даже обмороками. При хронической наджелудочковой ПТ внешние признаки могут долгое время отсутствовать, пока не разовьется аритмогенная дисфункция миокарда (сердечная недостаточность).
Обследование включает электрокардиограмму в 12 отведениях, суточное мониторирование электрокардиограммы, чреспищеводное электрофизиологическое исследование. Дополнительно назначают ультразвуковое исследование сердца, клинические анализы крови и мочи, электролиты, при необходимости исследуют щитовидную железу.
Лечение основано на тех же принципах, что и у взрослых. Для купирования приступа применяют простые рефлекторные пробы, прежде всего холодовую (погружение лица в холодную воду). Нужно отметить, что проба Ашнера (надавливание на глазные яблоки) у детей не проводится. При необходимости вводят натрия аденозинтрифосфат (АТФ), верапамил, новокаинамид, кордарон. Для профилактики повторных пароксизмов назначают пропафенон, верапамил, амиодарон, соталол.
При выраженных симптомах, снижении фракции выброса, неэффективности препаратов у детей до 10 лет проводят радиочастотную аблацию по жизненным показаниям. Если же с помощью медикаментов удается контролировать аритмию, то вопрос о проведении этой операции рассматривают после достижения ребенком возраста 10 лет. Эффективность оперативного лечения составляет 85 – 98%.
Желудочковая ПТ в детском возрасте встречается в 70 раз реже, чем наджелудочковая. В 70% случаев причину ее найти не удается. В 30% случаев желудочковая ПТ связана с тяжелыми заболеваниями сердца: пороками, миокардитами, кардиомиопатиями и другими.
У младенцев пароксизмы ЖТ проявляются внезапной одышкой, частым сердцебиением, вялостью, отеками и увеличением печени. В более старшем возрасте дети жалуются на частое сердцебиение, сопровождающееся головокружением и обмороком. Во многих случаях жалобы при желудочковой ПТ отсутствуют.
Купирование приступа ЖТ у детей проводится с помощью лидокаина или амиодарона. При их неэффективности показана электрическая дефибрилляция (кардиоверсия). В дальнейшем рассматривается вопрос о хирургическом лечении, в частности, возможна имплантация кардиовертера-дефибриллятора.
Если пароксизмальная ЖТ развивается в отсутствие органического поражения сердца, прогноз ее относительно благоприятный. Прогноз при болезнях сердца зависит от лечения основного заболевания. С внедрением в практику хирургических методов лечения выживаемость таких пациентов значительно увеличилась.