Содержание:
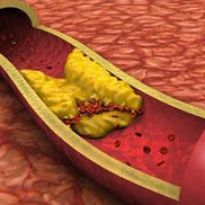
Жировая эмболия представляет собой заболевание, характеризующееся нарушением кровотока. Патологический процесс возникает вследствие закупоривания сосудов мелкими частицами жира. Последний проникает в кровеносную систему по разным причинам: при ампутации конечностей, при переломах бедра и так далее.
Опасность жировой эмболии заключается в том, что она сопровождается симптомами, характерными для пневмонии и ряда других заболеваний. В связи с этим лечение проводится неверное, наступает летальный исход.
Особенности заболевания
Так, что это такое — жировая эмболия, и какою она бывает? Следует сразу же отметить, что заболевание в основном развивается на фоне травм. В группу риска входят пациенты, у которых наблюдаются обильные внутренние кровотечения и избыток массы тела.
В медицинской практике сегодня выделяют несколько теорий патогенеза:
- Классическая. Классическая теория объясняет, как возникает жировая эмболия при переломах. Согласно данной теории, изначально частицы жира проникают через просветы в костях в венозные сосуды. Далее по ним они распространяются по организму и приводят к закупорке сосудов легких.
- Энзимная теория гласит, что заболевание возникает как следствие нарушения структуры липидов крови. Последние из-за травм становятся более грубыми. Это приводит к ухудшению поверхностного натяжения.
- Коллоидно-химическая. Данная теория также рассматривает в качестве основного «виновника» заболевания липиды крови.
- Гиперкоагуляционная теория свидетельствует в пользу того, что механизм зарождения жировой эмболии обусловлен расстройствами свертывания крови и липидного обмена. Такие патологические изменения вызваны разнообразными травмами.
Изначально именно последние провоцируют развитие нарушения в работе кровеносной системы. При травмах происходит изменение свойств крови, что вызывает гипоксию и гиповолемию.
Жировая эмболия на фоне поражения кровеносной системы представляет собой один из видов осложнений.
В механизме развития заболевания активную роль играет ЦНС. Установлено, что за регуляцию жирового обмена отвечает один из отделов гипоталамуса. Кроме того, гормоны, продуцируемые передней долей гипофиза, активируют движение жира.
По мере развития заболевания происходит закупоривание мелких капилляров. Это обстоятельство провоцирует развитие интоксикации организма. При жировой эмболии травмируются клеточные оболочки в кровеносной системе, включая легочные и почечные капилляры.
Классификация
В зависимости от характера течения заболевание подразделяют на три формы:
- Молниеносная. Эмболия развивается настолько стремительно, что патологический процесс всего за несколько минут приводит к летальному исходу.
- Острая. Травматические нарушения в костной структуре провоцируют развитие заболевания в течение нескольких часов.
- Подострая. Данная форма патологии развивается в течение 12-72 часов после получения травмы.
В зависимости от того, где скапливаются частицы жира, рассматриваемый недуг классифицируется на следующие виды:
- легочный;
- смешанный;
- церебральный, при котором страдают головной мозг и почки.
Также существует вероятность закупоривания сосудов частицами жира в других органах. Однако подобные явления встречаются достаточно редко.
Чем провоцируется заболевание
Эмболизация организма происходит достаточно часто при переломах трубчатых костей. Подобные травмы достаточно часто возникают в случаях неудачно проведенных операций, когда требуется установка разнообразных металлических фиксаторов.
Реже патология развивается на фоне:
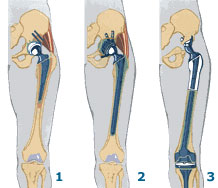
- установки протеза в тазобедренный сустав;
- закрытых переломов костей;
- проведения липосакции;
- сильных ожогов, затрагивающих большую поверхность тела;
- обширного поражения мягких тканей;
- проведения биопсии костного мозга;
- течения острого панкреатита и остеомиелита;
- жировой дистрофии печени;
- сахарного диабета;
- родов;
- алкоголизма;
- наружного массажа сердца;
- кардиогенного и анафилактического шока.
Важно отметить, что жировая эмболия в равной мере развивается как у взрослых, так и у детей. Вероятность возникновения осложнений зависит от тяжести поражений.
В большинстве случаев жировая эмболия развивается при переломах крупных костей.
Характер проявлений
Последствия жировой эмболии бывают труднопрогнозируемыми. Основной опасностью, которую несет это заболевание, является наступление летального исхода вследствие нарушения кровотока и поражения сосудов головного мозга при травмах.
Симптомы жировой эмболии малоспецифичны. Появление тех или иных признаков, свидетельствующих о закупорке сосудов, напрямую зависит от места локализации нарушений и тяжести последних.
Все проблемы, возникающие на фоне развития рассматриваемого заболевания, обусловлены тем, что в кровеносную систему проникают жировые тромбы.
Соответственно, симптоматика заболевания определяется тем, куда проникают последние.
Если у пациента наблюдается острая и подострая формы патологии, то первые симптомы жировой эмболии проявляются через 1-2 ч после получения травм. О наличии внутренних повреждений могут свидетельствовать небольшие кровоподтеки. Они появляются на верхних частях тела:
В дальнейшем достаточно быстро возникают расстройства центральной нервной и дыхательной систем. Причем интенсивность характерных симптомов увеличивается по нарастающей.
В зависимости от места локализации жирового тромба он способен вызвать такие осложнения, как:
- острая сердечная и почечная недостаточность;
- инсульт.
В ряде случаев заболевание приводит к моментальному летальному исходу.
Церебральный синдром
Первым признаком развития жировой эмболии является нарушение работы центральной нервной системы. О наличии рассматриваемого заболевания свидетельствуют следующие симптомы:
- повышение температуры тела;
- бред;
- дезориентация в пространстве;
- возбуждение.
Диагностика при церебральном синдроме указывает на наличие:
- косоглазия;
- измененных рефлексов;
- судорог, сопровождающихся ступором;
- комы;
- анзизокории;
- нарастающей апатии;
- сонливости.
К указанным симптомам достаточно быстро добавляются признаки, свидетельствующие о легочном синдроме.
Легочный синдром
Этот синдром диагностируется примерно в 60% случаев регистрации жировой эмболии. У пациента наблюдаются:
- одышка даже при низкой физической нагрузке;
- кашель без выделения мокроты;
- выделение пены со сгустками крови, что свидетельствует об отеке легких;
- снижение вентиляции легких.
Наиболее ярким, подчас единственным симптомом легочного синдрома является артериальная гипоксемия. Также заболеванию сопутствует развитие анемии и тромбоцитопии. На рентгеновском снимке отмечаются следующие явления:
- массовые очаги затемнения, затрагивающие большую часть легких;
- усиленный рисунок кровеносных сосудов.
При исследовании посредством метода электрокардиографии диагностируются изоляция проводящих путей сердца, а также ускорение или нарушение ритма последнего. При серьезном поражении кровеносных сосудов развивается дыхательная недостаточность, требующая введения в гортань специальной трубки для искусственной вентиляции легких.
Определить наличие жировой эмболии также позволяет исследование органов зрения. На заболевание указывают:
- отеки и жировые капли, локализованные в области глазного дна;
- кровоизлияние в область конъюнктивного мешка;
- переполнение кровью сосудов сетчатки глаза.
Последний признак носит название “синдром Пурчера”.
Сопутствующие симптомы
Среди сопутствующих симптомов, могущих указывать на наличие жировых тромбов в сосудах других органов, выделяются следующие явления:
- появление кожной сыпи;
- выявление сгустков жира в моче и крови;
- повышение содержания липидов в крови;
- нарушение метаболизма жиров.
Наличие капель жира в моче выявляется примерно в 50% случаев. Однако данный факт не является критерием для постановки соответствующего диагноза.
Подходы к лечению заболевания
В целях выявления жировой эмболии проводится несколько диагностических мероприятий:
.jpg)
- Исследование крови и мочи на предмет обнаружения повышенного содержания белков, жиров, липидов и так далее.
- Рентгенография грудной клетки.
- Компьютерная томография головного мозга. На жировую эмболию могут указывать множественные микрокровоизлияния, отеки, очаги некроза и другие нарушения.
- Офтальмоскопия.
К числу основных критериев, на основании которых ставится диагноз, относятся:
- резкое ухудшение общего состояния;
- гипоксемия;
- наличие симптомов, свидетельствующих о поражении ЦНС,
При выявлении указанных признаков в большинстве случаев проводится дополнительное обследование с целью подтверждения предварительного диагноза либо назначается соответствующая терапия.
Схема лечения определяется тяжестью поражения. Терапия жировой эмболии предусматривает проведение мероприятий, направленных на:
- подавление симптомов;
- поддержание жизненно важных функций организма.
В зависимости от области локализации закупорки назначается следующее:
- Устранение легочного синдрома. В случае выявления дыхательной недостаточности обязательно проводится интубация трахеи. В целях восстановления микроциркуляции в легких назначается высокочастотная ИВЛ. Посредством этой процедуры проводится измельчение жира в капиллярах.
- Устранение болевого синдрома. Данный этап считается важным во время лечения тяжелых переломов, так как позволяет предупредить развитие жировой эмболии. Назначение анальгетиков обусловлено тем, что при выраженном болевом синдроме увеличивается содержание катехоламинов. Последние, в свою очередь, способствуют увеличению уровня содержания жирных кислот. Обезболивание проводится посредством введения наркотических препаратов или общей анестезии. Этот метод можно рассматривать в качестве профилактики жировой эмболии.
- Инфузионное лечение. Такая терапия предполагает применение растворов глюкозы и реополиглюкина. Дополнительно назначается постоянный контроль за состоянием венозного давления.
- Снижение уровня жира в крови. Для снижения уровня жира в крови назначаются:
- липостабил;
- пентоксифиллин;
- компламин;
- никотиновая кислота;
- эссенциале.
Эти вещества нормализуют кровоток в организме и отдельных органах.
На ранних стадиях развития рассматриваемой патологии рекомендовано применение глюкортикоидов. Предупредить возникновение заболевания можно, если своевременно предпринять меры, направленные на подавление гипоксии и устранение последствий кровопотери.
Жировая эмболия относится к группе опасных патологий. Она способна в течение нескольких минут привести к смертельному исходу. Заболевание развивается обычно на фоне переломов и повреждений костей. Лечение жировой эмболии заключается в проведении мероприятий для поддержания жизненно важных функций организма.
Летом больше усиливается наш двигательный режим, но на этом фоне повышается и риск травмирования. В частности речь об опасности переломов. При том мало кто знает о риске для жизни, которым сопровождается такое состояние…
— Опасность составляет жировая эмболия, которая развивается в результате перелома. В переводе «эмбол» означает «часть вещества, которая попадает в кровь» (чего не должно быть). В данном случае речь идет о доли жира, которые оказываются в сосудистом русле, что грозит его закупоркой. Понятно, что через межклеточный объем в кровное русло жир просочиться не может (тогда от жировой эмболии страдал бы каждый), — объясняет Василий Шмелев, врач хирург-реабилитолог. — А происходит такое при нарушении стенки сосудов, основной причиной чего являются травмы.
— Жировые клетки в организме каждого человека, то может к группе риска относятся лица с лишним весом?
— Такая связь могла бы показаться логичной, но есть несколько нюансов. Начнем с того, что много жировых отложений в организме детей, но в этом возрасте сосуды довольно эластичными, поэтому закупорка наименее вероятной. Если говорить о наличии лишнего веса во взрослом возрасте, подкожно-жировая клетчатка крайне редко попадает
в сосудистое русло. в группу риска скорее относятся лица пожилого возраста, ведь организм уже претерпел определенные изменения. Но основную угрозу развития жировой эмболии представляют, как было сказано, травмы.
Видите ли, больше жировых клеток есть внутри трубчатых костей, речь про костный мозг. Поэтому опасность развития жировой эмболии составляют переломы костей голени, бедра и предплечья. В целом речь о переломы крупных костей конечностей, о массивные повреждения костных тканей.
Поэтому жировая эмболия может развиться и в молодом возрасте, состояние здоровья при том не играет никакого значения. А закрытый перелом средней трети обеих костей левой голени со смещением, как произошло в данном случае, представлял угрозу развития жировой эмболии.
— Если речь идет об угрозе развития такого состояния, существует профилактическое лечение, чтобы обезопасить жизнь пациента с тяжелым переломом?
— При подсчете рисков учитывается уровень повреждения костных структур и костного мозга, а также вероятность повреждения сосудистого русла. При необходимости пациенту вводят препараты для уменьшения количества жира в сосудах, к тому же назначают препараты для разжижения крови, чтобы обезопасить от тромбообразования.
Делать это нужно сразу после попадания в больницу, ведь в течение первых двух — шести часов человек находится в состоянии шока и испытывает кровопотери (в это время важно оказать первую помощь, речь о фиксации кости, противошоковую терапию и обезболивание). А жировая эмболия развивается через 5-6 часов после того, как человек получил тяжелый перелом.
Если не прибегнуть к профилактическим мерам, эмбол, двигаясь сосудистым руслом, может попасть в мозг, вследствие чего развивается инсульт. Если эмбол доходит до легких, развивается инфаркт легких, если в сердце — инфаркт. Иными словами, человек становится жертвой мозговой недостаточности. А поскольку речь о поражении органов, ответственных за жизнедеятельность организма, жировая эмболия угрожает жизни человека.
Жировая эмболия развивается при переломах или оперативных вмешательствах на костях (чаще голень, бедро, таз), обширных ушибах подкожной клетчатки у больных с избыточной массой тела, массивной (более 40% ОЦК) кровопотерей, при ожогах, некоторых отравлениях.
В развитии жировой эмболии доминирующей считается коллоидно-химическая теория, заключающаяся в том, что под влиянием травмы и сопутствующей ей артериальной гипотензии, гипоксии, гиперкатехолемии, активации тромбоцитов и факторов свертывания нарушается дисперсность жиров плазмы крови, в результате чего мелкодисперсная эмульсия жиров превращается в крупнодисперсную. Нейтральный жир трансформируется в свободные жирные кислоты, которые затем в процессе реэстерификации образуют глобулы нейтрального жира, закупоривающие просвет капилляров и вызывающие клинику жировой эмболии.
Механическая теория (жидкий жир из костного мозга попадает в кровеносное русло) и ферментативная теория (активация липазы нарушает дисперсность собственных жиров плазмы) также имеют право на существование, но большинство авторов относятся к ним критически. Клинические проявления жировой эмболии возникают через 24-48 часов после травмы или критического состояния.
На коже шеи, верхней части груди, на плечах, в подмышечной впадине обнаруживаются мелкие петехиальные кровоизлияния. Иногда их можно определить только с помощью увеличительного стекла. Кровоизлияния сохраняются от нескольких часов до нескольких дней.
На глазном дне выявляется периваскулярный отек и наличие жировых капель в просвете сосудов. Иногда кровоизлияния обнаруживаются под конъюнктивой и на самом глазном дне. Патогномоничным для жировой эмболии является синдром Пурчера: переполненные кровью, извитые, сегментированные сосуды сетчатки.
При жировой эмболии в зависимости от преимущественного поражения легких или головного мозга выделяют легочной и церебральный синдромы.
Легочной синдром, возникающий в 60% случаев, проявляется одышкой, выраженным цианозом, сухим кашлем. В ряде случаев возникает отек легких с выделением пенистой с примесью крови мокротой. Легочной синдром сопровождается артериальной гипоксемией (РаО2 менее 60 мм рт. ст.), причем гипоксемия нередко является единственным признаком. Кроме того, в анализах крови отмечаются тромбоцитопения и анемия. Рентгенологически определяются очаги затемнения ("снежная буря"), усиление сосудистого или бронхиального рисунка, расширение правых границ сердца.
На ЭКГ отмечается тахикардия, нарушение ритма сердца, смещение интервала S-T, деформация зубца Т, блокада проводящих путей сердца.
Церебральный синдром характеризуется внезапным помрачением сознания, бредом, дезориентацией, возбуждением. В ряде случаев возможно развитие гипертермии до 39-40°С. При неврологическом исследовании выявляется анизокория, стробизм, экетрапирамидные знаки, патологические рефлексы, эпилептиформные судороги, переходящие в ступор и кому, на фоне которых происходит глубокое угнетение гемодинамики.

Интенсивная терапия жировой эмболии носит симтоматаческий характер, и направлена на поддержание жизненно важных функций организма.
Выраженная ОДН (РаО2 менее 60 мм рт. ст.) диктует необходимость интубации трахеи и проведения ИВЛ. Наиболее целесообразно проведение высокочастотной ИВЛ, при которой происходит размельчение жировых эмболов в легочных капиллярах, что способствует восстановлению легочной микроциркуляции. ИВЛ в режиме 100-120 дыханий в минуту можно проводить на аппаратах семейства "РО" или "Фаза". При отсутствии возможности выполнения высокочастотной вентиляции ИВЛ проводят в режиме ПДКВ.
Среди медикаментозных средств хорошо зарекомендовало себя внутривенное капельное введение 30% этилового спирта на глюкозе. Общий объем 96% этилового спирта при жировой эмболии составляет 50-70 мл.
Инфузионная терапия включает введение реологически активных препаратов (реополигликин) и растворов глюкозы. В связи с возможностью перегрузки сосудов малого круга темп инфузии регулируется уровнем ЦВД.
Патогенетическая терапия, нормализующая дисперсность жира в плазме, уменьшающая поверхностное натяжение жировых капель, способствующая ликвидации эмболизации сосудов и восстанавливающая кровоток включает применение липостабила (160 мл в сутки), пентоксифиллина (100 мг), компламина (2 мг), никотиновой кислоты (100-200 мг в сутки), эссенциале (15 мл).
При ранней диагностике жировой эмболии показано введение глюкокортикоидов (преднизолон 250-300 мг), которые подавляют агрегационные свойства клеток крови, снижают проницаемость капилляров, уменьшают перифокальную реакцию и отек тканей вокруг жировых эмболов.
Введение гепарина при интенсивной терапии жировой эмболии не показано, так как гепаринизация повышает концентрацию жирных кислот в крови.
Главным условием профилактики жировой эмболии является своевременное устранение гипоксии, ацидоза, адекватная коррекция кровопотери, эффективное обезболивание.