Содержание:
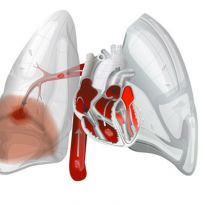
Внезапно развившаяся одышка, головокружение, бледность кожи, боли в груди – симптомы сами по себе настораживающие. Что это может быть – атака стенокардии, гипертонический криз, приступ остеохондроза?
Возможно. Но среди предполагаемых диагнозов должен быть еще один, грозный и требующий экстренной медицинской помощи, — тромбоэмболия легочной артерии (ТЭЛА).
Что такое ТЭЛА и почему она развивается
ТЭЛА – закупорка просвета легочной артерии флотирующим (подвижным) тромбом. Эмболия может представлять собой и сравнительно редко встречающееся состояние, обусловленное попаданием в артерию воздуха (воздушная эмболия), инородных тел, жировых и опухолевых клеток или околоплодной жидкости во время патологических родов.
Чаще всего виновниками закупорки легочной артерии становятся оторвавшиеся тромбы — один или сразу несколько. Их величина и количество определяют тяжесть симптоматики и исход патологии: в одних случаях человек может даже не обратить внимания на свое состояние в силу отсутствия или слабой выраженности симптомов, в других – оказаться в реанимации или даже внезапно умереть.
К зонам риска по вероятности образования тромбов относятся:
- Глубокие сосуды нижних конечностей;
- Вены таза и живота;
- Сосуды правого отдела сердца;
- Вены рук.
Для того чтобы в сосуде появился тромб, необходимы несколько условий: сгущение крови и ее застой в сочетании с повреждением стенки вены или артерии (триада Вирхова).
В свою очередь, вышеперечисленные условия не возникают на пустом месте: они являются следствием глубоких нарушений в системе циркуляции крови, ее свертываемости, а также в функциональном состоянии сосудов.
В чем причины?
Многообразие факторов, способных вызвать тромбообразование, заставляет специалистов до сих пор вести дискуссии относительно пускового механизма развития ТЭЛА, хотя основными причинами закупорки вен легочной артерии принято считать следующие:
- Врожденные и ревматические пороки сердца;
- Урологические заболевания;
- Онкопатологии в любых органах;
- Тромбофлебиты и тромбозы сосудов ног.
Тромбоэмболия легочной артерии чаще всего развивается как осложнение уже имеющихся сосудистых или онкологических заболеваний, однако может возникать и у вполне здоровых людей – например, у тех, кто вынужден проводить много времени в авиаперелетах.
При в целом здоровых сосудах длительное нахождение в кресле самолета вызывает нарушение кровообращения в сосудах ног и малого таза – застой и сгущение крови. Хотя и очень редко, тромб может образоваться и начать свое фатальное «путешествие» даже у тех, кто не страдает варикозной болезнью, не испытывает проблем с артериальным давлением или с сердцем.
Существует еще одна категория людей с высоким риском развития тромбоэмболии: больные после перенесенных травм (чаще всего – перелома шейки бедра), инсультов и инфарктов – то есть, те, кому приходится соблюдать строгий постельный режим. Плохой уход усугубляет ситуацию: у обездвиженных больных кровоток замедляется, что в итоге создает предпосылки для формирования тромбов в сосудах.
Встречается патология и в акушерской практике. Тромбоэмболия легочной артерии в качестве тяжелого осложнения родов наиболее вероятна у женщин, имеющих анамнезе:
- Варикозную болезнь ног;
- Поражение вен малого таза;
- Ожирение;
- Более четырех предыдущих родов;
- Преэклампсию.
Увеличивают риск развития ТЭЛА кесарево сечение по экстренным показаниям, роды до 36 недель, сепсис, развившийся вследствие гнойных поражений тканей, долгое обездвиживание, показанное при травмах, а также авиаперелеты длительностью свыше шести часов прямо перед родами.
Дегидратация (обезвоживание) организма, часто начинающаяся при безудержной рвоте или бесконтрольном увлечении слабительными для борьбы со столь часто встречающимися у беременных запорами, приводит к сгущению крови, что может послужить причиной формирования тромбов в сосудах.
Хотя и чрезвычайно редко, но тромбоэмболия легочной артерии диагностируется даже у новорожденных: причины этого явления могут быть объяснены глубокой недоношенностью плода, наличием врожденных сосудистых и сердечных патологий.
Итак, ТЭЛА может развиться практически в любом возрасте – были бы к этому предпосылки.
Классификация ТЭЛА
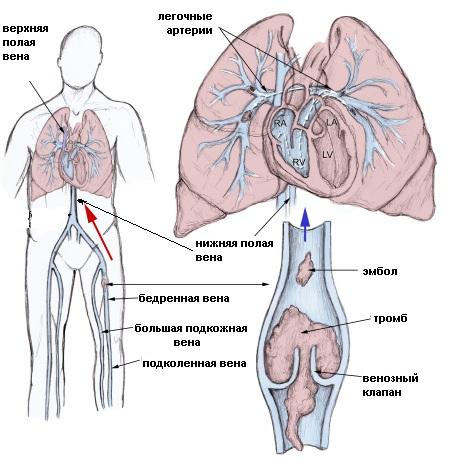
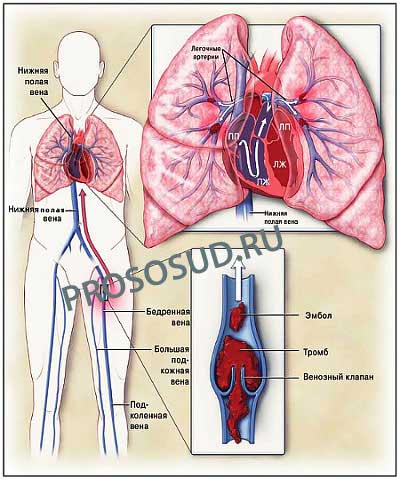
Как уже говорилось выше, закупоривать легочную артерию или ее ветви могут тромбы разного размера, различным может быть и их количество. Наибольшую опасность являют собой кровяные сгустки, прикрепленные к стенке сосуда только с одной стороны.

Отрывается тромб при кашле, резких движениях, натуживании. Оторвавшийся сгусток проходит полую вену, правое предсердие, минует правый желудочек сердца и попадает в легочную артерию.
Там он может остаться целым или разбиться о стенки сосуда: в этом случае наступает тромбоэмболия мелких ветвей легочной артерии, поскольку размера кусочков сгустка оказывается вполне достаточно для тромбирования сосудов мелкого диаметра.
Если тромбов много, закупорка ими просвета артерии приводит к повышению давления в сосудах легких, а также развитию сердечной недостаточности за счет увеличения нагрузки на правый желудочек – это явление известно как острое легочное сердце, один из несомненных признаков массивной ТЭЛА.
Тяжесть тромбоэмболии и состояния больного зависит от обширности поражения сосудов.
Различают следующие степени патологии:
Массивная тромбоэмболия легочной артерии означает, что поражено более половины сосудов. Под субмассивной ТЭЛА понимается тромбоз от трети до половины крупных и мелких сосудов. Малая тромбоэмболия – состояние, при котором поражается менее трети легочных сосудов.
Клиническая картина
Проявления легочной тромбоэмболии могут иметь разную степень интенсивности: в одних случаях она проходит практически незаметно, в других – имеет бурное начало и катастрофический финал уже спустя несколько минут.
К основным симптомам, заставляющим врача заподозрить начало ТЭЛА, относят:
- Одышку;
- Тахикардию (значительное ускорение сердечного ритма);
- Боли в груди;
- Появление крови в мокроте при кашле;
- Повышение температуры;
- Влажные хрипы;
- Синюшность губ (цианоз);
- Сильный кашель;
- Шум трения плевры;
- Резкое и быстрое падение АД (коллапс).
Симптомы патологии определенным образом сочетаются между собой, образуя целые симптомокомплексы (синдромы), которые могут проявляться при различных степенях тромбоэмболии.
Так, для малой и субмассивной тромбоэмболии сосудов легких характерен легочно-плевральный синдром: у больных развивается одышка, появляются боли в нижних отделах груди, кашель с мокротой или без.
Массивная эмболия протекает с выраженным кардиальным синдромом: болями в груди по типу стенокардии, резким и быстрым падением давления, за которым наступает коллапс. На шее больного можно увидеть вздувшиеся вены.
Прибывшие по вызову медики отмечают у таких больных усиленный сердечный толчок, положительный венный пульс, акцент второго тона на легочной артерии, повышение давления крови в правом предсердии (ЦВД).
Тромбоэмболия легочной артерии у пожилых людей часто сопровождается и церебральным синдромом – потерей сознания, параличом, судорогами.
Все перечисленные синдромы могут по-разному сочетаться между собой.
Как вовремя увидеть проблему?
Многообразие симптомов и их комбинаций, а также сходство их с проявлениями других сосудистых и сердечных патологий существенно затрудняют диагностику, что во многих случаях приводит к фатальному исходу.
С чем принято дифференцировать тромбоэмболию? Необходимо исключить заболевания, имеющие похожие симптомы: инфаркт миокарда и пневмонию.
Диагностика при подозрении на тромбоэмболию сосудов легких должна быть быстрой и точной, чтобы вовремя принять меры и минимизировать тяжелые последствия ТЭЛА.
Для этого используются аппаратные методы, включающие в себя:
- Компьютерную томографию;
- Перфузионную сцинтиграфию;
- Селективную ангиографию.
ЭКГ и рентгенография обладают меньшим потенциалом в диагностике тромбоэмболии легочных сосудов, поэтому данные, получаемые в ходе таких видов исследования, используются ограниченно.
Компьютерная томография (КТ) позволяет достоверно диагностировать не только ТЭЛА, но и инфаркт легкого – одно из самых тяжелых последствий тромбоза сосудов этого органа.
Магниторезонансная томография (МРТ) – также вполне надежный способ исследования, который можно применять даже для постановки диагноза ТЭЛА беременным ввиду отсутствия излучения.
Перфузионная сцинтиграфия – неинвазивный и сравнительно дешевый метод диагностики, дающий возможность с точностью более 90 процентов определять вероятность наступления эмболии.
Селективная ангиография выявляет безусловные признаки развития ТЭЛА. С ее помощью осуществляется не только подтверждение клинического диагноза, но и выявление места тромбоза, а также мониторинг движения крови в малом круге кровообращения.
Во время процедуры ангиографии тромб можно бужировать с помощью катетера, а затем уже начать терапию: такой прием позволяет в дальнейшем получить достоверные критерии, по которым оценивается эффективность проведенного лечения.
Качественная диагностика состояния больных с признаками тромбоэмболии легочных сосудов невозможна без выведения ангиографического индекса тяжести. Этот показатель исчисляется в баллах, указывая на степень поражения сосудов при эмболии. Оценивается также уровень недостаточности кровоснабжения, который в медицине называют перфузионным дефицитом:
- Индекс в 16 баллов и ниже, перфузионный дефицит в 29 и менее процентов соответствует легкой степени тромбоэмболии;
- Индекс в 17-21 балл и перфузионный дефицит в 30-44 процента говорит о средней степени нарушения кровоснабжения легких;
- Индекс в 22-26 баллов и дефицит перфузии в 45-59 процентов – показатели тяжелой степени поражения сосудов легких;
- Крайне тяжелая степень патологии оценивается в 27 и более баллов ангиографического индекса тяжести и свыше 60 процентов перфузионного дефицита.
Тромбоэмболия легочной артерии сложна в диагностике не только из-за многообразия присущих ей симптомов и их обманчивости. Проблема состоит еще и в том, что обследование должно быть проведено максимально быстро, поскольку состояние больного может ухудшиться прямо на глазах из-за повторного тромбирования сосудов легких при малейшей нагрузке.
По этой причине диагностика при подозрении на тромбоэмболию часто сочетается с терапевтическими мероприятиями: перед обследованием больным вводят внутривенно дозу гепарина в 10-15 тыс. ЕД, а далее осуществляется консервативная или оперативная терапия.
Как лечить?
Методы лечения, в отличие от способов диагностики ТЭЛА, не особенно разнообразны и состоят из экстренных мер, направленных на спасение жизни больных и восстановление проходимости сосудов.
Для этого используются как оперативные, так и консервативные методики лечения.
Оперативное лечение
Тромбоэмболия легочной артерии – заболевание, успех терапии которой прямо зависит от массивности закупорки сосудов и общей тяжести состояния больных.
Ранее применявшиеся методы удаления эмболов из пораженных сосудов (например, операция Тренделенбурга) сейчас используются с осторожностью из-за высокой смертности больных.
Специалисты отдают предпочтение катетерной внутрисосудистой эмболэктомии, позволяющей удалить тромб через камеры сердца и сосуды. Такая операция считается более щадящей.
Консервативное лечение
Консервативную терапию применяют с целью разжижения (лизиса) тромбов в пораженных сосудах и восстановления кровотока в них.
Для этого используются препараты-фибринолитики, антикоагулянты прямого и непрямого действия. Фибринолитики способствуют разжижению тромбов, а антикоагулянты препятствуют сгущению крови и повторному тромбозу легочных сосудов.
Комбинированная терапия при ТЭЛА также направлена на нормализацию сердечной деятельности, снятие спазмов, коррекцию обмена веществ. В ходе лечения применяются противошоковые, противовоспалительные, отхаркивающие препараты, анальгетики.
Все лекарства вводятся через носовой катетер, внутривенно капельно. Некоторые препараты больные могут получать через катетер, введенный в легочную артерию.
Малая и субмассивная степени ТЭЛА имеют хороший прогноз, если диагностика и лечение были проведены своевременно и в полном объеме. Массивная тромбоэмболия заканчивается быстрой гибелью больных, если им вовремя не ввести фибринолитик или не оказать хирургическую помощь.
Также рекомендуем узнать из материалов сайта, чем грозит тромбоз глубоких вен.
Одной из основных причин внезапной смерти является острое нарушение кровотока в легких. Тромбоэмболия легочной артерии относится к состояниям, которые в подавляющем большинстве случаев приводят к неожиданному прекращению жизнедеятельности организма. Тромбоз легких вылечить крайне сложно, поэтому оптимально предотвратить смертельно опасную ситуацию.
Внезапная окклюзия артериальных стволов в легких
Легкие выполняют важную задачу по насыщению венозной крови кислородом: основной магистральный сосуд, который приносит кровь в мелкие ветви артериальной сети легких, отходит от правых отделов сердца. Тромбоз легочной артерии становится причиной прекращения нормальной работы малого круга кровообращения, исходом которого будет отсутствие насыщенной кислородом крови в левых кардиальных камерах и стремительно нарастающие симптомы острой сердечной недостаточности.
Посмотрите, как образуется тромб и приводит к тромбоэмболии легких
Шансы для сохранения жизни выше, если легочной тромб оторвался и привел к закупорке артериальной веточки небольшого калибра. Значительно хуже, если оторвался тромб в легких и спровоцировал кардиальную окклюзию с синдромом внезапной смерти. Главный провоцирующий фактор – любое хирургическое вмешательство, поэтому необходимо строго следовать предоперационным назначениям врача.
Большое прогностическое значение имеет возраст (у людей до 40 лет легочная тромбоэмболия на фоне операции встречается крайне редко, но для человека старшего возраста риск очень высок – до 75% всех случаев смертельной закупорки в легочной артерии возникают у пожилых пациентов).
Неприятной особенностью заболевания является несвоевременность диагностики – при 50-70% всех случаев внезапной смерти наличие легочной тромбоэмболии выявлено только на патологоанатомическом вскрытии.
Острая закупорка легочного ствола: в чем причина
Появление в легком кровяных сгустков или жировых эмболов объясняется током крови: чаще всего первичный очаг формирования тромботических масс – патология сердца или венозная система ног. Основные причины окклюзионного поражения магистральных сосудов легочной системы:
- любые виды хирургических вмешательств;
- тяжелые заболевания легких;
- врожденные и приобретенные пороки сердца с разными видами дефектов клапанного аппарата;
- аномалии строения легочных сосудов;
- острая и хроническая ишемия сердца;
- воспалительная патология внутри кардиальных камер (эндокардит);
- тяжелые формы аритмии;
- осложненные варианты варикозной болезни (тромбофлебит вен);
- травмы костей;
- вынашивание плода и роды.
Большое значение для возникновения опасной ситуации, когда образовался и оторвался тромб в легких, имеют предрасполагающие факторы:
- генетически предопределенные нарушения свертывания крови;
- болезни крови, способствующие ухудшению текучести;
- метаболический синдром с ожирением и эндокринными расстройствами;
- возраст старше 40 лет;
- злокачественные новообразования;
- длительная неподвижность на фоне травмы;
- любой вариант гормонотерапии с постоянным и длительным приемом препаратов;
- табакокурение.
Тромбоз лёгочной артерии возникает при попадании кровяного сгустка из венозной системы (в 90% случаев тромбы в легких появляются из сосудистой сети нижней полой вены), поэтому любая форма атеросклеротической болезни никак не влияет на риск закупорки магистрального ствола, отходящего от правого желудочка.
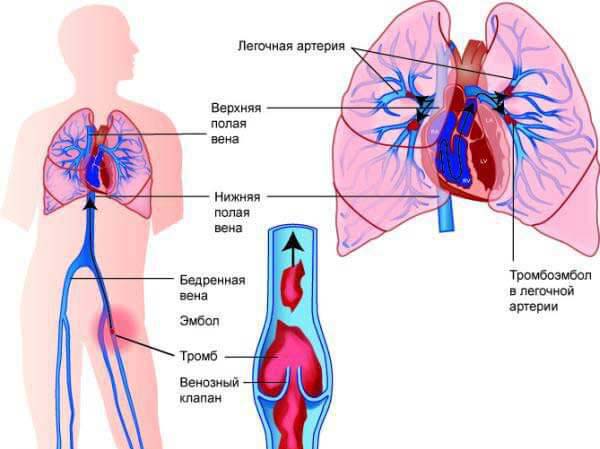
Механизм попадания сгустка крови из венозной системы в легкие
Виды жизнеугрожающей окклюзии: классификация
Венозный сгусток может нарушить кровообращение в любом месте малого круга кровообращения. В зависимости от месторасположения тромба в легких выделяют следующие формы:
- закупорка основного артериального ствола, при которой внезапная и неминуемая смерть возникает в большинстве случаев (60-75%);
- окклюзия крупных ветвей, обеспечивающих кровоток в легочных долях (вероятность летального исхода 6-10%);
- тромбоэмболия мелких ветвей легочной артерии (минимальный риск печального исхода).
Прогностически важен объем поражения, который разделяется на 3 варианта:
- Массивный (практически полное прекращение кровотока);
- Субмассивный (проблемы с кровообращением и газообменом возникают в 45% и более всей сосудистой системы легочной ткани);
- Частичная тромбоэмболия ветвей легочной артерии (выключение из газообмена меньше 45% сосудистого русла).
В зависимости от выраженности симптоматики выделяют 4 вида патологической закупорки:
- Молниеносная (все симптомы и признаки тромбоэмболии легочной артерии разворачиваются за 10 минут);
- Острая (проявления окклюзии стремительно нарастают, ограничивая время жизни больного человека первыми сутками с момента первых симптомов);
- Подострая (медленно прогрессирующие сердечно-легочные нарушения);
- Хроническая (типичны признаки сердечной недостаточности, при которых риск внезапного прекращения насосной функции сердца минимальны).
Молниеносная тромбоэмболия – это массивная окклюзия легочной артерии, смерть при которой наступает в течение 10-15 минут.
Очень сложно предположить, сколько человек может прожить при острой форме заболевания, когда за 24 часа надо выполнить все необходимые экстренные лечебно-диагностические процедуры и предотвратить летальный исход.
Лучший процент выживания при подострых и хронических видах, когда большая часть пациентов, проходящих лечение в больнице, могут избежать печального исхода.
Симптомы опасной окклюзии: каковы проявления
Тромбоэмболия легочной артерии, симптомы которой чаще всего связаны с венозными заболеваниями нижних конечностей, может протекать в виде 3 клинических вариантов:
- Исходное наличие осложненной варикозной болезни в области венозной сети ног;
- Первые проявления тромбофлебита или флеботромбоза возникают во время острого нарушения кровотока в легких;
- Нет никаких внешних изменений и симптомов, указывающих на венозную патологию в ногах.
Большое количество разнообразных симптомов тромбоэмболии легочной артерии разделяют на 5 основных симптомокомплексов:
- Церебральный;
- Кардиальный;
- Легочный;
- Абдоминальный;
- Почечный.
 Наиболее опасны ситуации, когда легочной тромб оторвался и полностью перекрыл просвет сосуда, обеспечивающего жизненно важные органы человеческого организма. В этом случае вероятность выжить минимальна, даже при условии своевременного оказания медицинской помощи в условиях больницы.
Наиболее опасны ситуации, когда легочной тромб оторвался и полностью перекрыл просвет сосуда, обеспечивающего жизненно важные органы человеческого организма. В этом случае вероятность выжить минимальна, даже при условии своевременного оказания медицинской помощи в условиях больницы.
Симптомы мозговых нарушений
Основными проявлениями церебральных нарушений при окклюзирующем поражении магистрального ствола, отходящего от правого желудочка, являются следующие симптомы:
- выраженная головная боль;
- головокружение с обмороками и потерей сознания;
- судорожный синдром;
- частичный парез или паралич с одной стороны тела.
Часто возникают психоэмоциональные проблемы в виде страха смерти, паники, беспокойного поведения с неадекватными поступками.
Кардиальная симптоматика
К внезапным и опасным симптомам тромбоэмболии легочной артерии относятся следующие признаки нарушения работы сердца:
- сильная загрудинная боль;
- частое сердцебиение;
- резкое падение артериального давления;
- набухшие шейные вены;
- предобморочное состояние.
Зачастую выраженный болевой синдром в левой части груди обусловлен инфарктом миокарда, который стал главной причиной легочной тромбоэмболии.
Дыхательные нарушения
Легочные нарушения при тромбоэмболическом состоянии проявляются следующими симптомами:
- нарастающая одышка;
- ощущение удушья с появлением страха и паники;
- сильная боль в груди в момент вдоха;
- кашель с кровохарканьем;
- цианотические изменения кожных покровов.
Суть всех проявлений при тромбоэмболии мелких ветвей легочной артерии – частичный инфаркт легкого, при котором обязательно нарушается дыхательная функция.
При абдоминальном и почечном синдроме на первый план выходят нарушения, связанные с внутренними органами. Типичными жалобами будут следующие проявления:
- интенсивные болевые ощущения в животе;
- преимущественная локализация болей в правом подреберье;
- нарушение работы кишечника (парез) в виде запора и прекращении отхождения газов;
- обнаружение признаков, типичных для перитонита;
- временное прекращение мочеиспускания (анурия).
Вне зависимости от выраженности и сочетаемости симптомов тромбоэмболии легочной артерии, необходимо максимально рано и быстро начать терапию с применением реанимационных методик.
Постановка диагноза: можно ли рано выявить
Часто легочная тромбоэмболия возникает после оперативного вмешательства или хирургической манипуляции, поэтому врач будет обращать внимание на следующие нетипичные для нормального послеоперационного периода проявления:
- повторные эпизоды пневмонии или отсутствие эффекта от стандартного лечения воспаления легких;
- беспричинно возникающие обморочные состояния;
- приступы стенокардии на фоне проведения кардиальной терапии;
- высокая температура неясного происхождения;
- внезапное появление симптомов легочного сердца.
Диагностика острого состояния, связанного с закупоркой магистрального ствола, отходящего от правого желудочка сердца, включает следующие исследования:
- общеклинические анализы
- оценка свертывающей системы крови (коагулограмма);
- электрокардиография;
- обзорный рентгеновский снимок груди;
- дуплексная эхография;
- сцинтиграфия легких;
- ангиография сосудов грудной клетки;
- флебография венозных сосудов нижних конечностей;
- томографическое исследование с применением контраста.
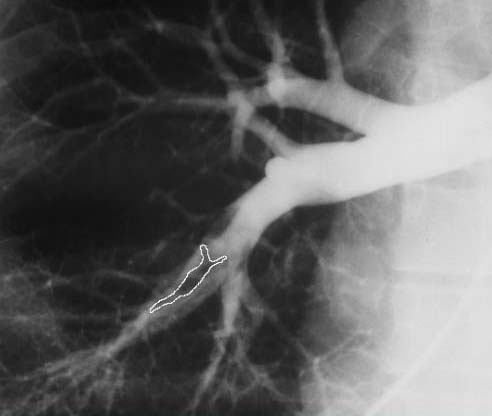
Тромбоэмболия легочной артерии на рентгеновском снимке
Ни один из методов обследования не способен поставить точный диагноз, поэтому только комплексное применение методик поможет выявить признаки тромбоэмболии легочной артерии.
Экстренные лечебные мероприятия
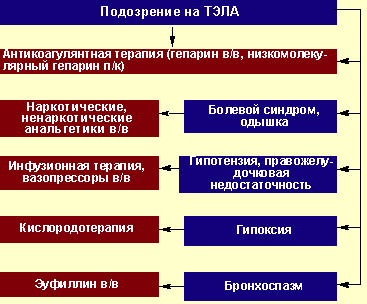
Неотложная помощь на этапе бригады скорой помощи предполагает решение следующих задач:
- Предотвращение смерти от острой сердечно-легочной недостаточности;
- Коррекция кровотока в малом круге кровообращения;
- Профилактические мероприятия по предотвращению повторных эпизодов окклюзии легочных сосудов.
Доктор будет использовать все медикаментозные средства, которые помогут устранить смертельный риск, и постарается максимально быстро добраться до больницы. Только в условиях стационара можно попытаться спасти жизнь человеку с легочной тромбоэмболией.
Основа успешной терапии – проведение в первые часы после возникновения опасных симптомов следующих методов лечения:
- введение тромболитических препаратов;
- использование в лечении антикоагулянтов;
- улучшение кровообращения в сосудах легких;
- поддержка дыхательной функции;
- симптоматическая терапия.
Хирургическое лечение показано в следующих случаях:
- закупорка основного легочного ствола;
- резкое ухудшение состояния пациента с падением артериального давления;
- отсутствие эффекта от медикаментозной терапии.
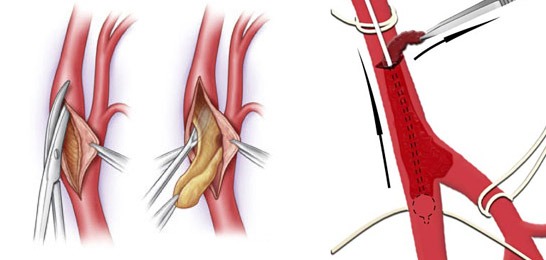
Основной метод оперативного лечения – тромбэктомия. Используется 2 варианта хирургического вмешательства — с применением аппарата искусственного кровообращения и при временном закрытии кровотока по сосудам нижней полой вены. В первом случае врач устранит препятствие в сосуде, используя специальную методику. Во втором – специалист во время операции перекроет кровоток в нижней части тела и максимально быстро выполнит тромбэктомию (время для операции ограничено 3 минутами).
Вне зависимости от выбранной тактики терапии полной гарантии выздоровления дать невозможно: до 80% всех пациентов с окклюзией основного легочного ствола погибают во время или после хирургической операции.
Профилактика: как предотвратить смерть
В случае с тромбоэмболическими осложнениями оптимальным вариантом терапии является применение неспецифических и специфических мер профилактики на всех этапах обследования и лечения. Из неспецифических мероприятий лучший эффект будет при использовании следующих рекомендаций:
- использование компрессионного трикотажа (чулки, колготки) при любых медицинских процедурах;
- ранняя активизация после любых диагностических и лечебных манипуляциях и операциях (нельзя долго лежать или длительно принимать вынужденную позу в послеоперационном периоде);
- постоянное наблюдение у кардиолога с проведением курсов терапии патологии сердца;
- полный отказ от курения;
- своевременное лечение осложнений варикозной болезни;
- снижение массы тела при ожирении;
- коррекция эндокринных проблем;
- умеренная физическая нагрузка.
Мерами специфической профилактики являются:
- постоянный прием назначенных врачом лекарственных средств, снижающих риск тромбоза;
- применение кава-фильтра при высоком риске тромбоэмболических осложнений;
- использование специальных физиотерапевтических методик (перемежающая пневмокомпрессия, электростимуляция мышц).
Основой успешной профилактики является аккуратное и строгое выполнение рекомендаций врача на предоперационном этапе: зачастую игнорирование элементарных методов (отказ от компрессионного трикотажа) становится причиной формирования и отрыва тромба с развитием смертельно опасного осложнения.
Прогноз: каковы шансы на жизнь
Негативные исходы при закупорке легочного ствола обусловлены молниеносной формой осложнения: в этом случае прогноз для жизни самый худший. При остальных вариантах патологии шансы на выживание имеются, особенно если вовремя поставлен диагноз и лечение начато максимально быстро. Однако даже при благоприятном исходе после острой окклюзии сосудов легких могут сформироваться неприятные последствия в виде хронической легочной гипертензии с выраженной одышкой и сердечной недостаточностью.
Полная или частичная окклюзия магистральной артерии, отходящей от правого желудочка, является одной из главных причин внезапной смерти после любых медицинских вмешательств. Лучше предупредить печальный исход, используя советы специалиста на этапе подготовки к лечебно-диагностическим процедурам.
Что такое тромбоэмболия легочной артерии? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 30 лет.
Определение болезни. Причины заболевания
Тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка артерий малого круга кровообращения кровяными сгустками, образовавшимися в венах большого круга кровообращения и правых отделах сердца, принесёнными с током крови. В результате чего прекращается кровоснабжение лёгочной ткани, развивается некроз (отмирание тканей), возникает инфаркт-пневмония, дыхательная недостаточность. Увеличивается нагрузка на правые отделы сердца, развивается правожелудочковая недостаточность кровообращения: цианоз (посинение кожи), отёки на нижних конечностях, асцит (скопление жидкости в брюшной полости). Заболевание может развиваться остро или постепенно, в течение нескольких часов или дней. В тяжёлых случаях развитие ТЭЛА происходит стремительно и может привести к резкому ухудшению состояния и гибели больного.
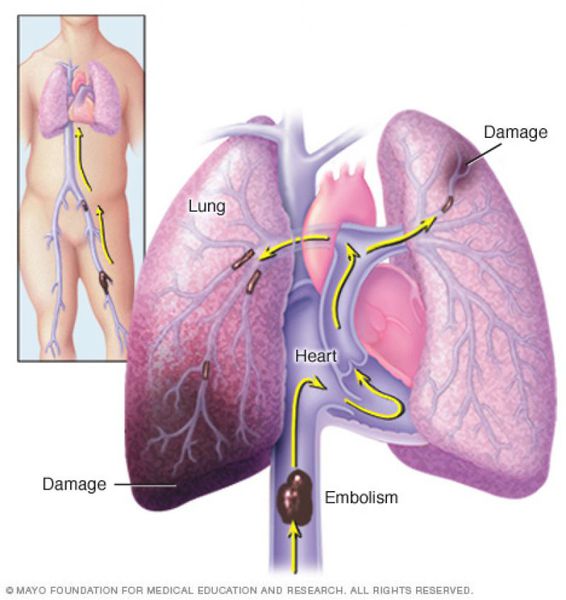
Каждый год от ТЭЛА умирает 0,1% населения земного шара. По частоте смертельных исходов заболевание уступает только ИБС (ишемической болезни сердца) и инсульту. Больных ТЭЛА умирает больше, чем больных СПИДом, раком молочной, предстательной желез и пострадавших в дорожно-траспортных проишествиях вместе взятых. Большинству больным (90%), умершим от ТЭЛА, вовремя не был установлен правильный диагноз, и не было проведено необходимое лечение. ТЭЛА часто возникает там, где её не ожидают — у больных некардиологическими заболеваниями (травмы, роды), осложняя их течение. Смертность при ТЭЛА достигает 30%. При своевременном оптимальном лечении смертность может быть снижена до 2-8%. [2]
Проявление заболевания зависит от величины тромбов, внезапности или постепенного появления симптомов, длительности заболевания. Течение может быть очень разным — от бессимптомного до быстропрогрессирующего, вплоть до внезапной смерти.
ТЭЛА — болезнь-призрак, которая носит маски других заболеваний сердца или лёгких. Клиника может быть инфарктоподобная, напоминать бронхиальную астму, острую пневмонию. Иногда первым проявлением болезни является правожелудочковая недостаточность кровообращения. Главное отличие — внезапное начало при отсутствии других видимых причин нарастания одышки.
ТЭЛА развивается, как правило, в результате тромбоза глубоких вен, который предшествует обычно за 3-5 дней до начала заболевания, особенно при отсутствии антикоагулянтной терапии.
Факторы риска тромбоэмболии лёгочной артерии

При диагностике учитывают наличие факторов риска тромбоэмболии. Наиболее значимые из них: перелом шейки бедра или конечности, протезирование бедренного или коленного сустава, большая операция, травма или поражение мозга.
К опасным (но не столь сильно) факторам относят: артроскопию коленного сустава, центральный венозный катетер, химиотерапию, хроническую сердечную недостаточность, гормонзаместительную терапию, злокачественные опухоли, пероральные контрацептивы, инсульт, беременность, роды, послеродовой период, тромбофилию. При злокачественных новообразованиях частота венозной тромбоэмболии составляет 15% и является второй по значимости причиной смерти этой группы больных. Химиотерапевтическое лечение увеличивает риск венозной тромбоэмболии на 47%. Ничем не спровоцированная венозная тромбоэмболия может быть ранним проявлением злокачественного новообразования, которое диагностируется в течение года у 10% пациентов эпизода ТЭЛА. [2]
К наиболее безопасным, но всё же имеющим риск, факторам относят все состояния, сопряжённые с длительной иммобилизацией (неподвижностью) — длительный (более трёх суток) постельный режим, авиаперелёты, пожилой возраст, варикозное расширение вен, лапароскопические вмешательства. [3]
Некоторые факторы риска — общие с тромбозами артериального русла. Это те же факторы риска осложнений атеросклероза и гипертонической болезни: курение, ожирение, малоподвижный образ жизни, а также сахарный диабет, гиперхолестеринемия, психологический стресс, низкий уровень употребления овощей, фруктов, рыбы, низкий уровень физической активности.
Чем больше возраст больного, тем более вероятно развитие заболевания.
Наконец, сегодня доказано существование генетической предрасположенности к ТЭЛА. Гетерозиготная форма полиморфизма V фактора увеличивает риск исходных венозных тромбоэмболий в три раза, а гомозиготная форма — в 15-20 раз.
К наиболее значимым факторам риска, способствующим развитию агрессивной тромбофилии, относятся антифосфолипидный синдром с повышением антикардиолипиновых антител и дефицит естественных антикоагулянтов: протеина С, протеина S и антитромбина III.
Симптомы тромбоэмболии легочной артерии
Симптомы заболевания разнообразны. Не существует ни одного симптома, при наличии которого можно было точно сказать, что у больного возникла ТЭЛА.
При тромбоэмболии лёгочной артерии могут встречаться загрудинные инфарктоподобные боли, одышка, кашель, кровохарканье, артериальная гипотония, цианоз, синкопальные состояния (обмороки), что также может встречаться и при других различных заболеваниях.
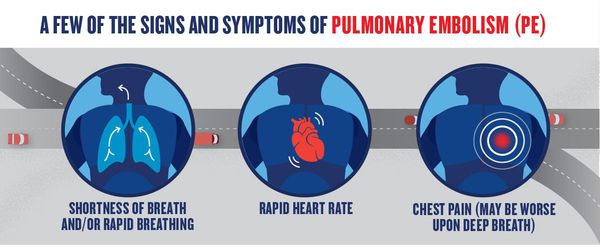
Часто диагноз ставится после исключения острого инфаркта миокарда. Характерной особенностью одышки при ТЭЛА является возникновение её без связи с внешними причинами. Например, больной отмечает, что не может подняться на второй этаж, хотя накануне делал это без усилий. При поражении мелких ветвей лёгочной артерии симптоматика в самом начале может быть стёртой, неспецифичной. Лишь на 3-5 день появляются признаки инфаркта лёгкого: боли в грудной клетке; кашель; кровохарканье; появление плеврального выпота (скопление жидкости во внутренней полости тела). Лихорадочный синдром наблюдается в период от 2 до 12 дней.
Полный комплекс симптомов встречается лишь у каждого седьмого больного, однако 1-2 признака встречаются у всех пациентов. При поражении мелких ветвей лёгочной артерии диагноз, как правило, выставляется лишь на этапе образования инфаркта лёгкого, то есть через 3-5 суток. Иногда больные с хронической ТЭЛА длительное время наблюдаются у пульмонолога, в то время как своевременная диагностика и лечение позволяют уменьшить одышку, улучшить качество жизни и прогноз.
Поэтому с целью минимизации затрат на диагностику разработаны шкалы для определения вероятности заболевания. Эти шкалы считаются практически равноценными, но Женевская модель оказалась более приемлемой для амбулаторных пациентов, а шкала P.S.Wells — для стационарных. Они очень просты в использовании, включают в себя как основные причины (тромбоз глубоких вен, новообразования в анамнезе), так и клинические симптомы.
Параллельно с диагностикой ТЭЛА врач должен определить источник тромбоза, и это довольно трудная задача, так как образование тромбов в венах нижних конечностей часто протекает бессимптомно.
Патогенез тромбоэмболии легочной артерии
В основе патогенеза лежит механизм венозного тромбоза. Тромбы в венах образуются вследствие снижения скорости венозного кровотока из-за выключения пассивного сокращения венозной стенки при отсутствии мышечных сокращений, варикозном расширении вен, сдавлении их объёмными образованиями. На сегодняшний день врачи не могут поставить диагноз расширение вен малого таза (у 40% больных). Венозный тромбоз может развиваться при:
- нарушении свертывающей системы крови — патологическом или ятрогенном (полученном в результате лечения, а именно при приёме ГПЗТ);
- повреждении сосудистой стенки вследствие травм, оперативных вмешательств, тромбофлебита, поражения её вирусами, свободными радикалами при гипоксии, ядами.
Тромбы могут быть обнаружены с помощью ультразвука. Опасными являются те, которые прикреплены к стенке сосуда и двигаются в просвете. Они могут оторваться и с током крови переместиться в лёгочную артерию. [1]
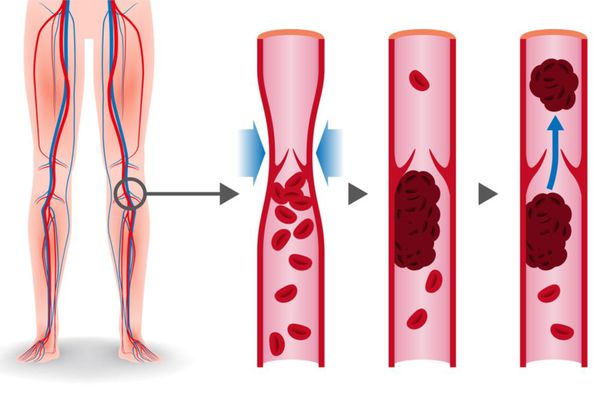
Гемодинамические последствия тромбоза проявляются при поражении свыше 30-50% объёма лёгочного русла. Эмболизация сосудов лёгких приводит к повышению сопротивления в сосудах малого круга кровообращения, повышению нагрузки на правый желудочек, формированию острой правожелудочковой недостаточности. Однако тяжесть поражения сосудистого русла определяется не только и не столько объёмом тромбоза артерий, сколько гиперактивацией нейрогуморальных систем, повышенным выбросом серотонина, тромбоксана, гистамина, что приводит к вазоконстрикции (сужению просвета кровеносных сосудов) и резкому повышению давления в лёгочной артерии. Страдает перенос кислорода, появляется гиперкапния (увеличивается уровень содержания углекислого газа в крови). Правый желудочек дилятируется (расширяется), возникает трикуспидальная недостаточность, нарушение коронарного кровотока. Снижается сердечный выброс, что приводит к уменьшению наполнения левого желудочка с развитием его диастолической дисфункции. Развивающаяся при этом системная гипотензия (снижение артериального давления) может сопровождаться обмороком, коллапсом, кардиогенным шоком, вплоть до клинической смерти.
Возможная временная стабилизация артериального давления создает иллюзию гемодинамической стабильности пациента. Однако через 24-48 часов развивается вторая волна падения артериального давления, причиной которой являются повторные тромбоэмболии, продолжающийся тромбоз вследствие недостаточной антикоагулянтной терапии. Системная гипоксия и недостаточность коронарной перфузии (прохождения крови) обусловливают возникновение порочного круга, приводящего к прогрессированию правожелудочковой недостаточности кровообращения.
Эмболы небольшого размера не ухудшают общего состояния, могут проявляться кровохарканьем, ограниченными инфаркт-пневмониями. [5]
Классификация и стадии развития тромбоэмболии легочной артерии
Существует несколько классификаций ТЭЛА: по остроте процесса, по объёму поражённого русла и по скорости развития, но все они сложны при клиническом применении.
По объёму поражённого сосудистого русла различают следующие виды ТЭЛА:
- Массивная — эмбол локализуется в основном стволе или главных ветвях лёгочной артерии; поражается 50-75% русла. Состояние больного — крайне тяжёлое, наблюдается тахикардия и снижение артериального давления. Происходит развитие кардиогенного шока, острой правожелудочковой недостаточности, характеризуется высокой летальностью.
- Эмболия долевых или сегментарных ветвей лёгочной артерии — 25-50% поражённого русла. Имеются все симптомы заболевания, но артериальное давление не снижено.
- Эмболия мелких ветвей лёгочной артерии — до 25% пораженного русла. В большинстве случаев бывает двусторонней и, чаще всего, малосимптомной, а также повторной или рецидивирующей.
Клиническое течение ТЭЛА бывает острейшим («молниеносным»), острым, подострым (затяжным) и хроническим рецидивирующим. Как правило, скорость течения заболевания связана с объёмом тромбирования ветвей лёгочных артерий.
По степени тяжести выделяют тяжёлую (регистрируется у 16-35%), среднетяжёлую (у 45-57%) и лёгкую форму (у 15-27%) развития заболевания.
Большее значение для определения прогноза больных с ТЭЛА имеет стратификация риска по современным шкалам (PESI, sPESI), включающий 11 клинических показателей. На основании этого индекса пациент относится к одному из пяти классов (I-V), в которых 30-дневная летальность варьирует от 1 до 25%.
Осложнения тромбоэмболии легочной артерии
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При постепенном развитии возникает хроническая тромбоэмболическая лёгочная гипертензия, прогрессирующая правожелудочковая недостаточность кровообращения.
Хроническая тромбоэмболическая лёгочная гипертензия (ХТЭЛГ) — форма заболевания, при которой происходит тромботическая обструкция мелких и средних ветвей лёгочной артерии, вследствие чего повышается давление в лёгочной артерии и увеличивается нагрузка на правые отделы сердца (предсердие и желудочек).
ХТЭЛГ — уникальная форма заболевания, потому что может быть потенциально излечима хирургическими и терапевтическими методами. Диагноз устанавливается на основании данных катетеризации лёгочной артерии: повышения давления в лёгочной артерии выше 25 мм рт. ст., повышения лёгочного сосудистого сопротивления выше 2 ЕД Вуда, выявления эмболов в лёгочных артериях на фоне продолжительной антикоагулянтной терапии более 3-5 месяцев.
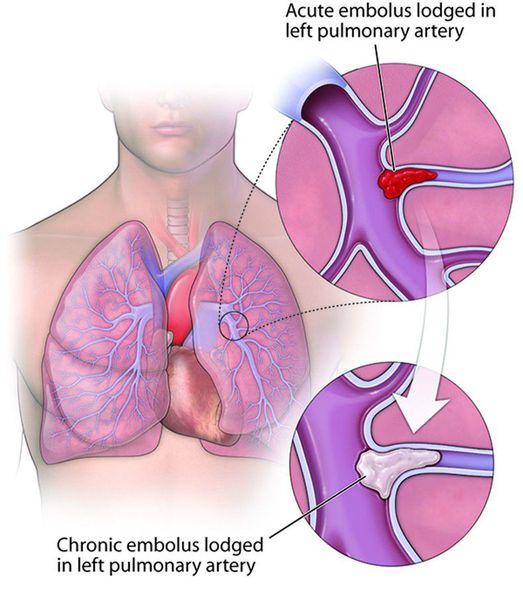
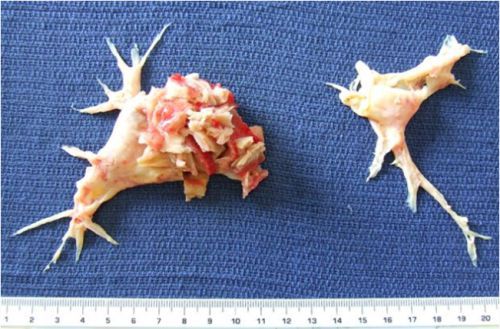
Тяжёлым осложнением ХТЭЛГ является прогрессирующая правожелудочковая недостаточность кровообращения. Характерным является слабость, сердцебиение, снижение переносимости нагрузок, появление отёков на нижних конечностях, накопление жидкости в брюшной полости (асцит), грудной клетке (гидроторакс), сердечной сумке (гидроперикард). При этом одышка в горизонтальном положении отсутствует, застоя крови в лёгких нет. Часто именно с такими симптомами пациент впервые попадает к кардиологу. Данные о других причинах болезни отсутствуют. Длительная декомпенсация кровообращения вызывает дистрофию внутренних органов, белковое голодание, снижение массы тела. Прогноз чаще всего неблагоприятный, возможна временная стабилизация состояния на фоне медикаментозной терапии, но резервы сердца быстро исчерпываются, отёки прогрессируют, продолжительность жизни редко превышает 2 года.
Диагностика тромбоэмболии легочной артерии
Методы диагностики, применяемые к конкретным больным, зависят прежде всего от определения вероятности ТЭЛА, тяжести состояния пациента и возможностей лечебных учреждений.
Диагностический алгоритм представлен в исследовании PIOPED II (the Prospective Investigation of Pulmonary Embolism Diagnosis) 2014 года. [1]
На первом месте по своей диагностической значимости находится электрокардиография, которая должна выполняться всем пациентам. Патологические изменения на ЭКГ — остро возникшая перегрузка правого предсердия и желудочка, сложные нарушения ритма, признаки недостаточности коронарного кровотока — позволяют заподозрить заболевание и выбрать правильную тактику, определяя тяжесть прогноза.
Оценка размеров и функции правого желудочка, степени трикуспидальной недостаточности по ЭХОКГ позволяет получить важную информацию о состоянии кровотока, давлении в лёгочной артерии, исключает другие причины тяжёлого состояния пациента, такие как тампонада перикарда, диссекцию (рассечение) аорты и другие. Однако это не всегда выполнимо в связи с узким ультразвуковым окном, ожирением пациента, невозможностью организовать круглосуточную службу УЗИ, часто с отсутствием чрезпищеводного датчика.
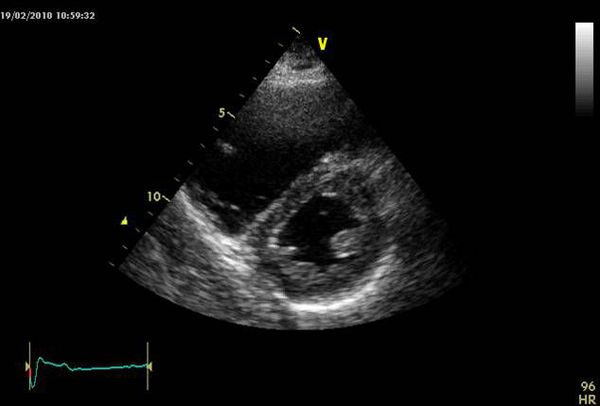
Метод определения D-димера доказал свою высокую значимость при подозрении на ТЭЛА. Однако тест не является абсолютно специфичным, так как повышенные результаты встречаются и при отсутствии тромбоза, например, у беременных, пожилых людей, при фибрилляции предсердий, злокачественных новообразованиях. Поэтому пациентам с высокой вероятностью заболевания это исследование не показано. Однако при низкой вероятности тест достаточно информативен для исключения тромбообразования в сосудистом русле.
Для определения тромбоза глубоких вен высокую чувствительность и специфичность имеет УЗИ вен нижних конечностей, которое для скрининга может проводиться в четырёх точках: паховых и подколенных областях с обеих сторон. Увеличение зоны исследования повышает диагностическую ценность метода.
Компьютерная томография грудной клетки с контрастированием сосудов — высокодоказательный метод диагностики тромбоэмболии лёгочной артерии. Позволяет визуализировать как крупные, так и мелкие ветви лёгочной артерии.
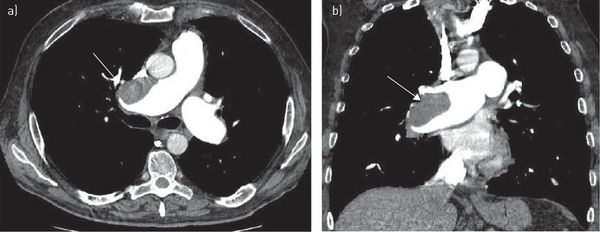
При невозможности выполнения КТ грудной клетки (беременность, непереносимость йодсодержащих контрастных веществ и т.д.) возможно выполнение планарной вентиляционно-перфузионной (V/Q) сцинтиграфии лёгких. Этот метод может быть рекомендован многим категориям больных, однако на сегодняшний день он остаётся малодоступным.
Зондирование правых отделов сердца и ангиопульмонография является наиболее информативным в настоящее время методом. С его помощью можно точно определить как факт эмболии, так и объём поражения. [6]
К сожалению, не все клиники оснащены изотопными и ангиографическими лабораториями. Но выполнение скрининговых методик при первичном обращении пациента — ЭКГ, обзорная рентгенография грудной клетки, УЗИ сердца, УЗДГ вен нижних конечностей — позволяет направить больного на МСКТ (многосрезовую спиральную компьютерную томографию) и дальнейшее обследование.
Лечение тромбоэмболии легочной артерии
Основная цель лечения при тромбоэмболии лёгочной артерии — сохранение жизни больного и профилактика формирования хронической лёгочной гипертензии. В первую очередь для этого необходимо остановить процесс тромбооразования в лёгочной артерии, который, как уже говорилось выше, происходит не одномоментно, а в течение нескольких часов или дней.
При массивном тромбозе показано восстановление проходимости закупоренных артерий — тромбэктомия, так как это приводит к нормализации гемодинамики.
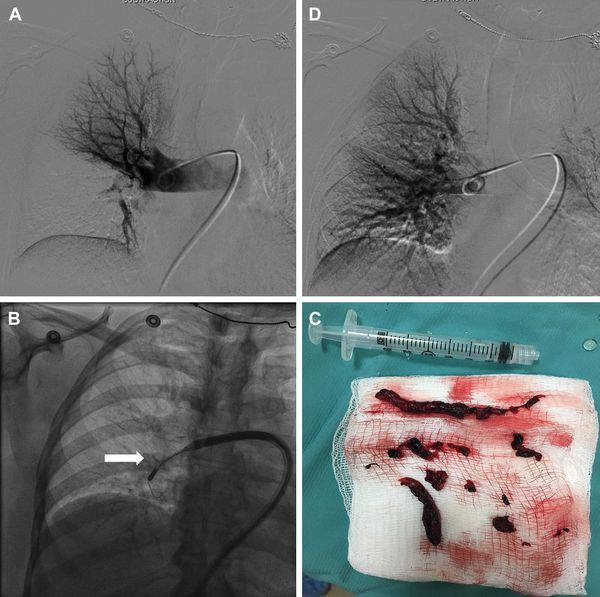
Для определения стратегии лечения используют шкалы определения риска смерти в ранний период PESI, sPESI. Они позволяют выделить группы больных, которым показана амбулаторная помощь либо необходима госпитализация в стационар с выполнением МСКТ, экстренной тромботической терапии, хирургической тромбэктомии или чрезкожного внутрисосудистого вмешательства.