Содержание:
Сердце – мышечный орган, который способен самостоятельно вырабатывать электрические импульсы и сокращаться под их воздействием. У здорового человека синоатриальный узел производит эти стимулы с частотой 59-89 в минуту. Постоянная ритмичная деятельность насоса гарантирует перекачивание крови по всему организму.
Существуют заболевания, вследствие которых сердце работает с перебоями, в результате чего появляются признаки сердечной недостаточности или внезапная смерть. Имплантация кардиостимулятора дает возможность наладить автоматическую сократимость сердца и значительно повысить качество жизни пациента с высоким риском.
Что такое кардиостимулятор и как он работает?
 Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет.
Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет.
Принцип работы устройства основан на нанесении участку сердца внешних электрических стимулов, которые вырабатывает ЭКС, для обеспечения нормального сокращения миокарда. Усовершенствованные (частотно-адаптивные) ЭКС дополнительно имеют сенсорные датчики, способные откликаться на изменение частоты дыхания, активности нервной системы и температуры тела. Также существуют кардиостимуляторы, укомплектованные дефибриллятором. Современные модели имеют функцию неинвазивной замены параметров работы при помощи специальных устройств.
Чип, вмонтированный в аппарат, анализирует генерируемые сердцем сигналы, передавая их непосредственно к миокарду и обеспечивая им синхронизацию. Проводники, вживленные под эндокард, – передатчики информации от внешней части прибора в сердце и данных о работе самого миокарда обратно. Окончание каждого электрода оборудовано металлическим наконечником, который собирает показатели сердечной активности и генерирует импульсы исключительно в случае необходимости. При развитии критического снижения сердечного ритма или асистолии ЭКС начинает работать в постоянном режиме, вырабатывая стимулы с частотой, заданной при его имплантации. Если произошло внезапное возобновление автоматизма сердца, аппарат переходит в состояние ожидания.
В экстренных случаях применяют временную электрокардиостимуляцию. При наружной (трансторакальной) ЭКС электроды накладывают на грудную клетку. Поскольку процедура очень болезненна, то требует глубокой седации и обезболивания. Чреспищеводная манипуляция подразумевает установку временного аппарата в пищеводе, в связи с чем имеет ограниченное применение.
Классификация искусственных водителей ритма
В зависимости от зоны воздействия различают несколько разновидностей кардиостимуляторов:
- Однокамерный ЭКС. Размещается и стимулирует сокращения только в одной из камер сердца (предсердие или желудочек). Использование этого прибора очень ограничено, поскольку он не удовлетворяет физиологическую работу мышцы. Применяют его при наличии постоянной формы мерцательной аритмии, устанавливают в правом желудочке. Недостатки: предсердия и далее работают в своем ритме и при совпадении их сокращений с желудочковыми возникает обратный ток крови, приносящий ее в сердце.
- Двухкамерный ЭКС. Электроды размещают в двух камерах сердца: генерация импульса поочередно вызывает сокращения предсердий и желудочков, обеспечивая физиологическую работу миокарда. При использовании такого водителя ритма индивидуально подбирают режим частоты, что улучшает адаптацию пациента к физическим нагрузкам.
- Трехкамерный ЭКС – одна из самых новых и дорогостоящих разработок. Проводники импульса размещают в правом предсердии и желудочках. Используется для ликвидации десинхронизации камер при тяжелой брадикардии, сердечной недостаточности третьей-четвертой степеней, ригидном синусовом ритме.
Международная кодировка устройств
 Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Кардиовертер-дефибриллятор
Имплантированный кардиовертер-дефибриллятор (ИКД) – мини-копия прибора, используемого во время реанимации при остановке сердечной деятельности. Поскольку устройство имеет прямой доступ к миокарду, для эффективного сокращения требуется значительно меньшая сила разряда.
ИКД предназначен для профилактики внезапной остановки сердечной деятельности у пациентов с пароксизмальными аритмиями (фибрилляцией и желудочковой тахикардией).
Система ИКД укомплектована электродами, фиксированными под эндокардом пациента и непосредственно аппаратом, оснащенным микросхемой и аккумулятором длительного заряда, который вживляют в подкожно-жировую клетчатку на груди.
- постоянный контроль сердечной деятельности;
- сбор параметров сократимости;
- в случае возникновении жизнеугрожающих нарушений ритма – лечение.
Обычно для временной электрокардиостимуляции (ЭКС) используют трансвенозный доступ, однако в экстренной ситуации в течение короткого времени стимуляция может проводиться и через накожные электроды.
Трансвенозная временная ЭКС является довольно простой процедурой. Тем не менее осложнения встречаются достаточно часто, поскольку в экстренных обстоятельствах процедура порой проводится бесконтрольно, неопытным персоналом. Перед проведением манипуляции необходимо тщательно оценить ее необходимость.
Временная чрескожная и чреспищеводная электрокардиостимуляция. Первые попытки чрескожной ЭКС предпринимались много лет назад, однако обычно были безуспешны, а сама процедура сопровождалась выраженным дискомфортом вследствие стимуляции скелетных мышц.
Недавно в этом направлении был достигнут заметный успех благодаря применению накожных электродов с большой площадью поверхности и использованию электрических импульсов, имеющих значительно большую продолжительность, чем при эндокардиальной стимуляции (20-40 мс).
Чрескожные ЭКС последнего поколения работают в режиме «по требованию» и генерируют импульсы с максимальным током в области приложения стимулов 150 мА. Один электрод накладывается на переднюю поверхность грудной клетки, а другой прикрепляется сзади, над правой лопаткой. Стимуляция чаще всего приводит к одновременной активации предсердий и желудочков.
Анализируя ЭКГ, не всегда можно понять, стимулируется ли сердце, что может потребовать мониторирования артериального пульса.
При чреспищеводной ЭКС необходимо использовать импульсы большой продолжительности (10 мс). Успешнее достигается стимуляция предсердий, чем желудочков.
Чрескожная и чреспищеводная ЭКС (как и трансвенозная) с невысокой вероятностью оказываются эффективными после длительного периода остановки сердца.
Показания для временной электрокардиостимуляции (ЭКС)
а) Временная электрокардиостимуляция при инфаркте миокарда:
1. АВ-блокада II или III степени на фоне острого ИМ передней локализации.
2. АВ-блокада II или III степени на фоне острого ИМ нижней локализации, но только при наличии артериальной гипотензии, желудочковой тахиаритмии или частоте сокращений желудочков ниже 40 уд./мин.
3. Остановка синусового узла или редкий ритм из АВ-соединения, сопровождающиеся соответствующими симптомами.
б) Временная электрокардиостимуляция при хроническом заболевании проводящей системы сердца. Временная ЭКС может потребоваться как мера первой помощи пациентам, недавно перенесшим синкопальное состояние, вызванное хроническим заболеванием синусового узла или АВ-соединения, которым затем будет имплантирован постоянный ЭКС. Пациентам с редкими эпизодами брадикардии, ожидающим имплантации ЭКС, проводить временную кардиостимуляцию не следует.
в) Временная электрокардиостимуляция при тахикардии. Стимуляция может успешно применяться для купирования АВ-реципрокных тахикардии, ТП или ЖТ. При синдроме брадикардии-тахикардии временную стимуляцию следует использовать для подстраховки на время проведения кардиоверсии по поводу суправентрикулярных аритмий.
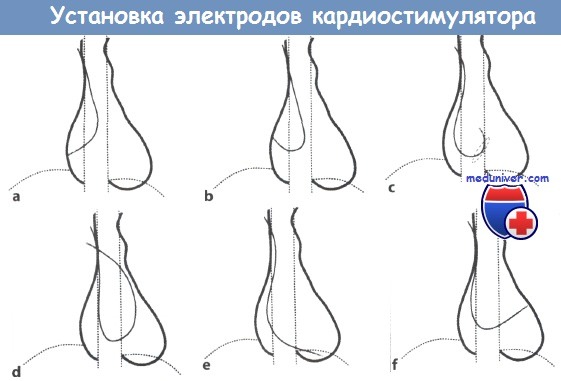 Установка трансвенозного электрода для электрокардиостимулятора (ЭКС):
Установка трансвенозного электрода для электрокардиостимулятора (ЭКС):
a, b -в правое предсердие (ПП) формируется петля;
с — петля продвигается к трехстворчатому клапану (пунктирный овал);
d — убедиться в том, что электрод действительно находится в ПЖ, можно, продвинув его в легочную артерию; е — затем электрод устанавливается в области верхушки правого желудочка (ПЖ);
f — характерная картина нахождения электрода в коронарном синусе.
Методика временной электрокардиостимуляции (ЭКС)
Методика установки временного электрода для стимуляции желудочков сходна с таковой при постоянной кардиостимуляции, однако в таком электроде стилет отсутствует, а применения разрывного интродьюсера не требуется. Электрод подсоединяется к наружному генератору, работающему на автономном источнике питания.
Альтернативой подключичному венозному доступу для временной кардиостимуляции служит пункция бедренной вены. При условии, что пульсация близлежащей бедренной артерии легко определяется пальпаторно, этот метод очень прост и занимает мало времени. Однако бедренным доступом следует пользоваться лишь в экстренных ситуациях, для непродолжительной стимуляции, поскольку позиция электрода нестабильна, а риск венозного тромбоза достаточно высок. Бедренная вена залегает медиальнее бедренной артерии. Надавливание на живот вызывает расширение бедренной вены, что намного облегчает пункцию.
Стимуляция. После достижения стабильного положения электрода его дистальный и проксимальный полюса необходимо подсоединить к катоду (-) и аноду (+) стимулятора соответственно. При обратном подключении полюсов порог стимуляции будет намного выше.
Затем необходимо определить порог стимуляции. Он должен быть менее 1,0 В (следует учесть, что генератор наносит импульсы продолжительностью 1 или 2 мс). В некоторых моделях временных ЭКС предусмотрена возможность регулирования продолжительности импульса: более короткие импульсы влекут за собой увеличение порога стимуляции и не должны использоваться для временной кардиостимуляции.
Иногда в экстренных ситуациях приемлемой можно считать такую позицию электрода, когда порог стимуляции не является оптимальным. В ряде случаев пациент становится «стимулятор-зависимым». В этих обстоятельствах поиск оптимального положения электрода может быть весьма рискованным, поэтому на время репозиции электрода может потребоваться введение второго электрода (например, через бедренную вену).
Чтобы предотвратить смещение уже установленного электрода, крайне важно плотно подшить его к коже у места входа. В течение первых нескольких дней после установки электрода порог стимуляции часто возрастает до 2-3 В. Порог стимуляции следует контролировать ежедневно. В зависимости от измеренной величины необходимо корректировать амплитуду стимулов, которая должна быть как минимум в 2 раза выше пороговой. Контроль состояния источника питания и соединения электрических контактов также должен быть ежедневным.
Можно только удивляться, насколько часто соединения между стимулятором и электродом, от которых может зависеть жизнь пациента, оказываются нарушенными или неплотно закрепленными!
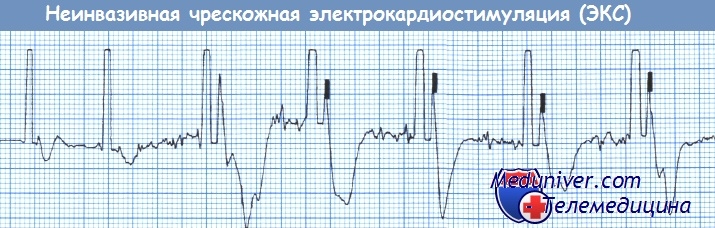 Неинвазивная чрескожная ЭКС. После первых двух спайков стимулов не следуют навязанные комплексы QRST, что свидетельствует об отсутствии электрического захвата желудочков.
Неинвазивная чрескожная ЭКС. После первых двух спайков стимулов не следуют навязанные комплексы QRST, что свидетельствует об отсутствии электрического захвата желудочков.
В остальных спайках можно видеть захват желудочков. Важно убедиться, что электрический захват сопровождается механическим захватом желудочков, что можно оценить по наличию пульсовой волны.
ЭКС при приобретенной аннтриовентрикулярной блокаде
1. АВ блокада III степени и далекозашедшая АВ блокада II степени на любом анатомическом уровне в сочетании с любыми из нижеперечисленных состояний.
а) Брадикардия с симптомами (включая сердечную недостаточность), предположительно обусловленными АВ блокадой.
Симптомами, предположительно обусловленными брадикардией на фоне АВ блокады, могут быть синдром Морганьи-Адамса-Стокса (эпизоды полной утраты сознания на фоне выраженной брадикардии или периодов асистолии), а также эквиваленты этого синдрома: внезапное потемнение в глазах, резкая слабость, головокружение и др. К симптомам, обусловленным брадикардией, могут быть также отнесены появление или прогрессирование хронической сердечной недостаточности.
b) Аритмии или другие медицинские состояния, требующие применения препаратов, которые приводят к симптомной брадикардии.
Ряд заболеваний сердечно-сосудистой системы и их осложнений требует применения препаратов, вызывающих брадикардию, в том числе — симптомную брадикардию. В качестве примера можно привести назначение сердечных гликозидов или бета-блокаторов при хронической фибрилляции предсердий (ФП), антиаритмических средств при пароксизмальной ФП. Если состояние пациента требует их применения, несмотря на появление симптомной брадикардии, необходима имплантация ЭКС.
с) Документированные периоды асистолии не менее 3 секунд или частота любого выскальзывающего ритма 40 в 1 минуту и менее у бодрствующих бессимптомных пациентов.
Периоды асистолии продолжительностью не менее 3 сек или замещающий ритм с частотой сердечных сокращений (ЧСС) менее 40 в 1 мин могут быть зарегистрированы на ЭКГ или при холтеровском мониторировании. При этом необходимо помнить, что диагностически значимыми в данном случае являются паузы или ритм, зарегистрированные в дневное, а не в ночное время (во время сна). В этом случае имплантация ЭКС показана даже в отсутствие жалоб у пациента.
d) После катетерной аблации АВ соединения.
Имплантация ЭКС может быть необходима после искусственно вызванной полной АВ блокады (например, в связи с неподдающейся медикаментозной коррекции тахисистолической ФП). В некоторых (редких) случаях артефициальная АВ блокада может быть осложнением трансвенозной катетерной аблации медленной части АВ узла по поводу пароксизмальной АВ узловой реципрокной тахикардии.
e) Послеоперационная блокада без надежды на ее прекращение.
Выполнение некоторых хирургических вмешательств (по поводу дефекта межжелудочковой перегородки, протезирование клапанов и др.), проводимых в условиях искусственного кровообращения, может быть осложнено появлением АВ блокады вплоть до АВ блокады III степени. При этом нарушения проводимости могут носить обратимый или отчасти обратимый характер. Однако в тех случаях, когда полная АВ блокада сохраняется после операции в течение 7 дней и более, принято считать, что она необратима и пациент нуждается в имплантации ЭКС.
f) Нервно-мышечные заболевания с АВ блокадой, такие, как миотоническая мышечная дистрофия, синдром Кирнса-Сейра, дистрофия Эрба (опоясывающая на уровне конечностей) и перонеальная мышечная атрофия, с наличием или отсутствием симптомов, в связи с непрогнозируемым прогрессированием нарушений АВ проводимости.
2. АВ блокада II степени в сочетании с симптомной брадикардией вне зависимости от типа и локализации блокады.
Выделяют два основных варианта АВ блокады II степени. При первом из них АВ проведение постепенно ухудшается (PQ-интервал плавно увеличивается) до тех пор, пока очередное предсердное возбуждение (P-зубец) не заблокируется на уровне АВ узла, то есть возбуждения желудочков (QRS-комплекса) за ним не последует. После такого выпадения QRS-комплекса АВ проведение восстанавливается. Такая блокада называется АВ блокадой II степени 1 типа (Мобиц 1), или АВ блокадой с периодикой Самойлова-Венкебаха. Второй вариант представляет собой периодические выпадения QRS-комплексов при неизменном PQ-интервале — АВ блокада II степени 2 типа (Мобиц 2). При АВ блокаде II степени с проведением возбуждения на желудочки 2:1 «выпадает» каждый 2-й QRS-комплекс.
2. Бессимптомная АВ блокада II степени 2 типа с узкими QRS-комплексами. В тех случаях, когда при АВ блокаде II степени 2 типа комплексы QRS широкие, показания к ЭКС соответствуют классу I следующего раздела рекомендаций (ЭКС при хронической двухпучковой и трехпучковой блокадах).
АВ блокада II степени 2 типа даже в отсутствие жалоб пациента является показанием к ЭКС, так как является прогностически неблагоприятной: риск ее трансформации в АВ блокаду III степени весьма высок. Риск является высоким даже при наличии узких (не более 100 мс) комплексов QRS, т.е. при проксимальной АВ блокаде.
3. АВ блокада I степени или II степени с симптомами, напоминающими синдром пейсмекера.
Синдромом пейсмекера называется симптомокомплекс, включающий повышенную утомляемость, слабость, постоянное недомогание, ощущение тяжести в груди, головокружение, сердцебиение, одышку, головную боль, снижение артериального давления и др. Основной их причиной считается наличие ретроградного (вентрикулоатриального) проведения возбуждения при стимуляции желудочков.
При АВ блокаде любой степени нет необходимости в имплантации ЭКС, если она является временной, а ее причина — обратимой. Так, нарушения АВ проводимости могут быть следствием антиаритмических и некоторых других препаратов, острого миокардита. Транзиторная АВ блокада может возникать у пациентов с синдромом обструктивного апноэ сна (чаще у пожилых тучных мужчин).
ЭКС при хроической двухпучковой или трехпучковой блокадах
Двухпучковой блокадой называется блокада проведения возбуждения по двум из трех основных ветвей пучка Гиса: чаще всего это полная блокада правой ножки пучка Гиса в сочетании с блокадой переднее-верхнего разветвления левой ножки пучка Гиса. Такую блокаду нередко называют также билатеральной. Присоединение АВ блокады I степени означает, что и по третьей ветви (заднее-нижнему разветвлению левой ножки пучка Гиса) проведение нарушено. Такая блокада называется трехпучковой.
1. Преходящая АВ блокада III степени.
2. АВ блокада II степени 2 типа.
3. Альтернирующая блокада ножек пучка Гиса.
Эту группу абсолютных показаний к имплантации ЭКС объединяет высокая вероятность развития постоянной полной дистальной АВ блокады, опасной для жизни ввиду низкой ЧСС. Эта вероятность является весьма высокой для транзиторной АВ блокады III степени и для АВ блокады II степени 2 типа.
ЭКС при АВ блокаде, связанной с острым инфарктом миокарда
При АВ блокаде, связанной с острым ИМ, отсутствие симптоматики, как правило, не влияет на показания к ЭКС. Постоянной в данном случае называется АВ блокада, возникшая в остром периоде ИМ и продолжающаяся более 7 дней.
1. Постоянная АВ блокада II степени в системе Гиса-Пуркинье с билатеральной блокадой ножек пучка Гиса или дистальная АВ блокада III степени после острого ИМ.
2. Преходящая далекозашедшая инфранодальная АВ блокада (II или III степени) в сочетании с блокадой ножки пучка Гиса.
Дистальные АВ блокады высокой степени после ИМ даже в отсутствии симптоматики ассоциируются с высокой летальностью, поэтому требуют имплантации ЭКС.
3. Постоянная АВ блокада II или III степени с клинической симптоматикой.
ЭКС при дисфункции синусного узла
1. Дисфункция СУ с документированной симптомной брадикардией, включая частые синусовые паузы, приводящие к клиническим симптомам. У некоторых больных с ятрогенной брадикардией, развившейся вследствие необходимой длительной лекарственной терапии препаратами и в дозировках без приемлемых альтернатив.
2. Симптомная хронотропная недостаточность.
Хронотропной недостаточностью называется неспособность СУ (или нижележащих водителей ритма) обеспечивать прирост ЧСС, адекватный потребностям пациента. Наиболее частыми проявлениями хронотропной недостаточности являются слабость, повышенная утомляемость, ограничение физических нагрузок, признаки ХСН.
Предотвращение и купирование тахиаритмий путем ЭКС
Помимо электротерапии брадиаритмий, ЭКС может быть использована также для профилактики или лечения пароксизмальных тахиаритмий. При некоторых пароксизмальных тахиаритмиях (вагозависимая пароксизмальная ФП, пауза-зависимая пароксизмальная ЖТ) приступы возникают на фоне редкого ритма или им предшествует достаточно продолжительная синусовая пауза. В этих случаях лечебный (профилактический) эффект может быть достигнут путем учащающей ЭКС.
Для лечения (купирования) некоторых пароксизмальных тахиаритмий могут быть использованы т.н. антиаритмические устройства. Они способны детектировать (распознавать) тахиаритмию и восстанавливать синусный ритм с помощью частой стимуляции предсердий (при пароксизмальных наджелудочковых тахиаритмиях) или желудочков (при пароксизмальной ЖТ). Параметры такой стимуляции программируются в ходе имплантации устройства.
Показания к ЭКС для предотвращения тахикардии
Устойчивая пауза-зависимая желудочковая тахикардия с наличием или отсутствием удлиненного QT, для которой эффективность ЭКС полностью документирована.
ЭКС при гиперчувствительности каротидного синуса и нейрокардиогенных обмороках
Нейрокардиогенные (нейрокардиальные, нейроопосредованные) обмороки — синкопальные или пресинкопальные состояния, возникающие в ответ на рефлекторные влияния на сердечно-сосудистую систему. При гиперчувствительности каротидного синуса (синдроме каротидного синуса, каротидном синдроме) причиной рефлекторных влияний является массаж каротидной зоны (место бифуркации общих сонных артерий), воздействующий на каротидные барорецепторы.
ЭКС при гипертрофической и дилатационной кардиомиопатии
Вышеописанные показания для дисфункции СУ и АВ блокады. Абсолютные показания к ЭКС при гипертрофической КМП не отличаются от таковых для всех прочих больных.
Имплантация кардиовертера-дефибрилятора (ИКД)
1. Остановка сердца вследствие ФЖ или ЖТ, не связанных с преходящей или обратимой причиной.
Доказано, что при ФЖ или ЖТ в анамнезе у пациентов с органическим заболеванием сердца (чаще всего ИБС) ИКД имеет преимущества в сравнении с любой антиаритмической терапией. Сочетание ИКД и медикаментозной терапии еще более улучшает прогноз заболевания.
2. Спонтанная устойчивая ЖТ, связанная со структурными изменениями сердца.
При пароксизмальной ЖТ у пациентов со структурными изменениями сердца (ИБС, гипертоническая болезнь, КМП и др.) ИКД является более эффективной, чем медикаментозная терапия или катетерная аблация аритмогенного субстрата.
3. Синкопальные состояния неустановленной природы при наличии клинически соответствующих и гемодинамически значимых устойчивых ЖТ или ФЖ, вызываемых при ЭФИ, в случаях, когда лекарственная терапия неэффективна, непереносима или не является предпочтительной.
4. Неустойчивая ЖТ у пациентов ИБС, с ИМ в анамнезе, дисфункцией ЛЖ и ФЖ или устойчивой ЖТ, вызываемых при ЭФИ, которые не поддаются лечению антиаритмиками I класса.
5. Спонтанная устойчивая ЖТ у пациентов без структурных изменений сердца, не поддающаяся другому лечению.