Содержание:
Термин фибрилляция можно рассматривать двояко. Если речь идет о пограничном для жизни состоянии, нередко приводящим к летальному исходу, уместно говорить о фибрилляции желудочков сердца. Фибрилляцией предсердий медики называют мерцательную аритмию, то есть заболевание, при котором у пациента мышечные ткани предсердий сокращаются неравномерно. Это тяжелая патология требует регулярного наблюдения у кардиолога и адекватной терапии. В международном классификаторе болезней мерцательная аритмия представлена в разделе болезней кровообращения, других болезней миокарда. В медицинских документах шифр выглядит так: фибрилляция предсердий (код по МКБ-10 – I48).
Объясняем термин
Фибрилляцией в медицине называется состояние, когда отдельные мышечные волокна сердечной мышцы сокращаются не слаженно, а хаотично, приводя орган в нестабильное состояние. Это опасный вариант деятельности миокарда, приводящий к тому, что беспорядочные сокращения провоцируют нарушения сердечной деятельности и кровообращения.
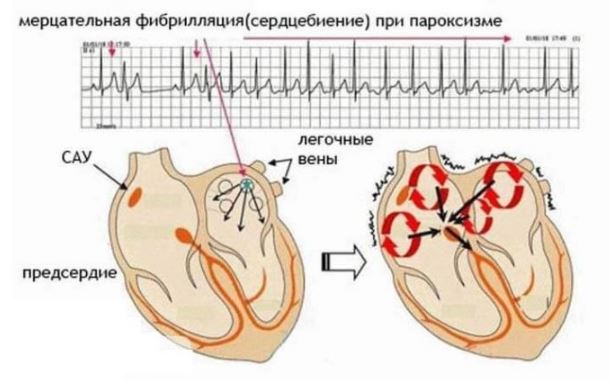
Мерцательная аритмия – состояние, когда мышечные волокна предсердий сокращаются быстро и не координированы между собой. Вследствие неправильных сокращений нарушается передача электрических импульсов к желудочкам – они становятся беспорядочными.
Фибрилляция предсердий на ЭКГ выглядит следующим образом:
- Нарушаются интервалы R – R. Если в норме расстояние между этими зубцами всегда одинаковое, то при мерцательной аритмии промежутки R – R различны во всех отведениях.
- Также на ЭКГ всегда отсутствует зубец P. Если применяется кардиоверсия или РЧА, и в результате ритм восстанавливается, зубец P появляется на кардиограмме в обычном месте, перед комплексом QRS.
Интересная статистика
Лечение фибрилляции предсердий требует индивидуального подхода к каждому пациенту. Кардиологи не зря считают мерцательную аритмию одной из сложнейших патологий. И если на сегодняшний день вы полны сил и бодрости, имеете абсолютно здоровое сердце, обратите внимание на данные статистики:
- Частота сердечных аритмий среди мужчин в 1,7 раза выше, чем среди женщин. Догадались почему? Да-да, курение, алкоголь, тяжелый физический труд, низкая стрессоустойчивость. Все эти факторы нужно устранить, если хотите быть здоровым.
- В мире диагноз мерцательная аритмия встречается у каждого 200-ого человека. Согласитесь, это очень высокий показатель.
- Фибрилляция предсердий поражает курильщиков в 2 – 6 раз чаще, чем некурящих людей. С вредной привычкой убедительно рекомендуем расстаться.
- Приступ мерцательной аритмии может протекать без каких-либо симптомов в течение 48 часов. Поэтому будьте крайне внимательны к своему самочувствию всегда.
- На долю аритмий приходится до 15% всех заболеваний сердца.
Статистика неутешительная. Даже современные методы лечения не всегда в силах восстановить «мерцающий» ритм, и тогда у человека развивается постоянная форма фибрилляции предсердий.
Интересно: У фибрилляции предсердий есть очень образный синоним – бред сердца. Именно так именуют болезнь в народе.
Классификация заболевания
Классифицируют мерцательную аритмию по нескольким критериям. По частоте сердечных сокращений различают следующие формы болезни:
- Тахисистолическая форма. В этом случае частота сердечных сокращений превышает 90 ударов в минуту.
- Брадисистолическая форма. Частота сокращений миокарда не достигает 60 ударов в минуту.
- Нормосистолическая форма. В этом случае частота сокращений колеблется в нормальных пределах, 70 – 80 ударов в минуту
По частоте возникновения приступов и течению классификация представлена так:
- Пароксизмальная форма фибрилляции предсердий. Термин пароксизм в переводе с греческого означает озлобление, раздражение. Это самая тяжелая форма патологии, сопряженная с тяжелыми приступами. Острый пароксизм фибрилляции предсердий на фоне инфаркта миокарда, миокардита, постинфарктного кардиосклероза нередко приводит к смерти пациента. Пароксизмальная форма чаще остальных разновидностей обнаруживается при первичном выявлении болезни, приступы могут длиться от 1 до 5 суток.
- Персистирующая форма фибрилляции предсердий. Характеризуется волнообразным течением, при котором приступы фибрилляции сменяются ремиссией. Приступ длится до 7 дней, но при своевременном выявлении его можно купировать за 3 – 8 часов.
- Перманентный вариант или постоянная форма фибрилляции характеризуется систематическим нарушением ритма, без возможности восстановления нормального синусового ритма.
Как разновидность мерцательной аритмии в отдельную группу выделяют трепетание предсердий. Это вариант очень интенсивных сердечных сокращений, более 400 за минуту, провоцирующий высокую нагрузку на миокард.
Почему сердце «мерцает»?
Все причины, вызывающие мерцательную аритмию можно разделить на врожденные и приобретенные. К врожденным причинам относятся пороки сердца и другие врожденные аномалии миокарда. Эти факторы провоцируют возникновение мерцательной аритмии у молодого населения.
У пожилого населения заболевание возникает чаще, чем у молодежи. Объясняется это тем, что после 50 лет человек уже имеет в своем арсенале хронические патологии, способные вызывать дисбаланс в работе миокарда. К приобретенным причинам относятся:
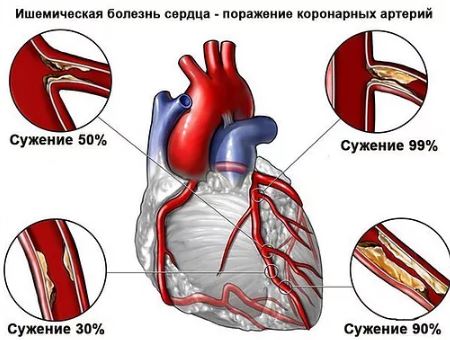
- ИБС (ишемическая болезнь сердца), в т. ч. инфаркты и постинфарктный кардиосклероз.
- Миокардит, ревматизм.
- Все формы сердечной недостаточности.
- Артериальная гипертензия.
- Инсульт.
- Приобретенные пороки сердца.
- Тиреотоксикоз и другие болезни обмена.
- Синдром зависимости от алкоголя.
- Частые стрессы, лабильность психики.
- Гипокалиемия.
О невысоком содержании калия нужно сказать особо. Очень редко дефицит этого микроэлемента вызывает патологическая причина. Вывести калий из организма могут мочегонные препараты при бесконтрольном приеме и серьезные нарушения в рационе. Пациентам с гипертензией для постоянного приема рекомендуют калийсберегающие лекарства – диуретики. А бесконтрольный прием возможен среди спортсменов, которые с помощью мочегонных лекарств хотят сбросить лишний вес, а также среди активно худеющих женщин, соблюдающих строгую диету и стремящихся к идеальной фигуре.
Клиническая картина
Как определить наличие мерцательной аритмии на ЭКГ, мы описали выше. Но кардиограмма – диагностический инструмент для специалистов, пациенту она ни о чем не скажет. Существуют симптомы, по которым можно заподозрить у себя наличие фибрилляции предсердий:
- Приступы резкой слабости, сопряженные с сильным головокружением. Во время таких приступов человек отчетливо ощущает сердцебиение, причем частое и неровное. При тахисистолии частота сокращений настолько высока, что ее трудно подсчитать, пульс также неровный и частый.

- Второй типичный симптом – головная боль. Большинство пациентов во время приступа жалуются на головную боль, которая не снимается анальгетиками и спазмолитиками.
- Одышка и боли за грудиной при аритмиях возникают не всегда. Но если они появляются, при пароксизме человек испытывает боли в груди, схожие с приступом стенокардии. В комплексе с учащенным сердцебиением и слабостью развивается паника и отчетливый страх смерти.
- Обмороки также являются типичным симптомом при мерцательной аритмии. При внезапно возникшем пароксизме головокружение может трансформироваться в обморок, пациент на короткое время лишается сознания. Даже в стационаре нельзя исключить риск внезапных обмороков.
- Тремор конечностей, повышенная потливость и увеличение диуреза сопутствуют приступу. Интересно, что учащенное мочеиспускание никак не связано с объемом выпитой жидкости.
Отдельно следует рассмотреть клинику пароксизма мерцательной аритмии.
Клиника и особенности пароксизмальной формы
При пароксизмальной форме фибрилляции пациенты жалуются на сердцебиение, общую слабость, головную боль, одышку. Могут возникать боли в груди, обмороки. По равнению с другими формами фибрилляции симптомы более выражены, проявляются ярче.
Если пациент страдает хронической сердечной недостаточностью, пароксизм провоцирует ее усиление, вплоть до приступа сердечной астмы. При пароксизме цифры артериального давления нестабильны, пациент страдает от значительных перепадов АД.
При перкуссии сердца врач отмечает расширение левой границы относительной тупости миокарда. Если у пациента есть митральный стеноз – расширение выявляется в области верхней границы. При аускультации врач слышит хаотичную аритмичную деятельность сердца (delirium cordis) с постоянно меняющейся громкостью 1 тона.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Во время восстановления ритма нельзя исключить развития тромбоэмболии.
Важно: Яркий клинический признак пароксизма фибрилляции предсердий – несоответствие частоты сердечных сокращений и частоты пульса. Частота сокращений сердца всегда выше, чем количество ударов пульса. Наполнение пульса постоянно меняется, волны возникают беспорядочно.
На электрокардиограмме отсутствует зубец Р, разница между интервалами R-R составляет > 0,16 секунд. Волны фибрилляции f составляют до 300-700 в минуту и появляются в стандартных отведениях — II, III, АVF, а также в грудных отведениях — V1, V2.
Диагностические мероприятия
Диагностика фибрилляции предсердий начинается с осмотра пациента. Врач анализирует жалобы, проводит визуальный осмотр. В обязательном порядке сравнивают количество сердечных сокращений, которое определяют на шейных венах, и количество пульса на периферии — в области лучевой кости. Выявленная разница позволяет заподозрить у пациента аритмию.
Лабораторные методы обследования
Пациентам обязательно назначают биохимическое исследование крови и анализ крови на нормализованное международное соотношение (МНО).
В биохимии врача интересуют следующие показатели – креатинин, трансаминазы, КФК, ЛДГ. Также на предмет выявления дефицита калия врач может назначить исследование на электролиты – калий, магний, натрий.
Анализ МНО отражает свертывающую способность. При его высоких значениях повышается риск тромбоэмболии, при низких – риск кровотечений. При различных формах мерцательного типа сокращения предсердий уровень МНО желательно сохранять в пределах 2,5. Особенно это касается ситуаций, когда пациент получает антикоагулянтный препарат Варфарин. При терапии этим препаратом анализ на МНО нужно сдавать каждые 3 – 4 дня, чтобы правильно корректировать дозировку.
Обратите внимание: Препарат Варфарин лучше всего усваивается организмом вечером, после 18 часов. Поэтому в дневное время его не назначают. Другой дорогостоящий антитромботический препарат Ксарелта является аналогом Варфарина. Терапия Ксарелта не требует постоянного контроля МНО.
Инструментальные методы диагностики
Для диагностики мерцательной аритмии назначают:
- Электрокардиограмму. Ее обычно записывают на длинной ленте, чтобы выявить все эпизоды нарушений ритма.
- Суточное мониторирование (Холтер, СМАД). Эти методы позволяют проанализировать сердечную деятельность за сутки. ЭКГ записывается круглосуточно, после анализируется. Также суточное мониторирование позволяет выявить перепады АД.
- Функциональные пробы. Тредмил-тест и велоэргометрия проводятся с целью работы сердца при повышении физической нагрузки. Если пациент плохо переносит функциональные пробы, исследование прекращают и анализируют те данные, которые удалось получить.
- Трансторакальную эхокардиографию или УЗИ сердца. При помощи этого исследования определяют наличие тромбов, размеры миокарда, его патологии. В случаях, когда пациенту нужна операция, для диагностики применяют более точный метод – чрезпищеводную эхокардиографию. Это, по сути, тоже УЗИ, но выполненное из пищевода. Чрезпищеводное ЭхоКГ отличается более точными диагностическими результатами.
 УЗИ сердца
УЗИ сердца
Лечебные подходы при фибриляции предсердий
Существует лечебный алгоритм, который разработала всемирная ассоциация кардиологов. Он помогает устранить клинку аритмии, второй его задачей является профилактика осложнений, опасных для пациента.
Далеко не всегда врачи стремятся восстановить синусовый ритм, иногда достаточно скорректировать до нормы сокращения миокарда. При медикаментозной или хирургической корректировке ЧСС у пациента повышается риск тромбоэмболий, поэтому в обязательном порядке следует назначать лекарства-антикоагулянты длительным курсом. Если пациент страдает постоянной формой аритмии, успешным считается лечение, которое помогло добиться частоты пульса 90 ударов в минуту. При суточном мониторировании этот показатель не должен превышать 80 ударов в минуту.
Важно: Если у пациента отсутствуют клинические проявления фибрилляции и не нарушена гемодинамика, применяется выжидательная тактика. В течение 72 часов медики наблюдают за состоянием пациента. В половине случаев купирование аритмии происходит самостоятельно.
При хронической форме фибрилляции применяют медикаментозную антиаритмическую терапию и хирургические методы лечения. Согласно клиническим рекомендациям, существует 2 вида лечения фибрилляции предсердий – это электрическая или медикаментозная кардиоверсия.
Медикаментозная терапия
Медикаменты, которые применяют для восстановления сердечного ритма – Амиодарон, Пропанорм, Пропранолол, Верапамил, Дигоксин, Хиндин, Новокаиномид. Любое антиаритмическое лекарство назначает только врач, медикаментозная кардиоверсия возможна только в стационаре.
Хирургическое лечение
Кроме медикаментозной терапии, для восстановления ритма применяются хирургические методы:
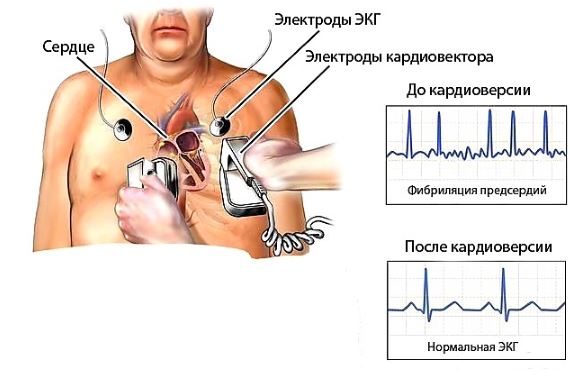
- Электроимпульсная кардиоверсия. Это метод, основанный на воздействии тока достаточной силы через грудную клетку. Выполняется, если медикаментозная терапия не дает результата, а так же по жизненным показаниям. Основное условие электроимпульсной кардиоверсии – воздействие постоянного тока должно быть синхронным с комплексом QRS.
 Электроимпульсная кардиоверсия
Электроимпульсная кардиоверсия
Помогут ли народные средства?
Обособленное народное лечение не даст результата при наличии такой сложной патологии, как мерцательная аритмия. Но в комплексе с медикаментозным лечением можно применять некоторые средства, предварительно согласовав их с врачом-кардиологом. Нарушение ритма, вызванное гипокалиемией, корректируется при восполнении дефицита калия. Приводим некоторые рецепты.
Настойка калины
Для ее приготовления 700 грамм ягод калины засыпают 300 граммами сахара, настаивают 3 – 5 дней. Полученный сок сливают, добавляют 100 грамм водки, хранят в холодильнике. Принимают не более 50 мл в сутки.
Настойка боярышника и шиповника
Смешайте измельченные ягоды боярышника и шиповника в равных количествах, по 1 столовой ложке. Залейте 400 мл кипятка, потомите на водяной бане 20 минут. Процедите и принимайте по трети стакана 2 – 3 раза в день.
Вкусное лекарство
Возьмите по 0,5 кг изюма, кураги, инжира. Прокрутите их через мясорубку. Добавьте 300 грамм измельченных грецких орехов, 2 крупных лимона, прокрученных через мясорубку с кожурой, залейте 1 литром жидкого меда. Принимайте вкусное лекарство по столовой ложке 1 – 2 раза в день, обязательно в утренние часы.
Успокаивающие сборы
В некоторых случаях восстановить сердечный ритм помогают успокаивающие сборы. Настойка валерианы, пустырника, пиона при случайно возникшем пароксизме может оказать отличное действие – ритм сердца восстановится самостоятельно.
Что есть, чтобы не болеть?
Рацион больного с «мерцанием» сердца должен быть сбалансированным, полноценным. Запрет налагается на следующие продукты:
- Жирные сорта мяса и птицы;

- Копчености;
- Маринады и консерванты;
- Алкоголь и газированные напитки;
- Полуфабрикаты, субпродукты;
- Большое количество сдобы и сладостей.
Принимать пищу нужно часто, небольшими порциями. Привычка «объедаться» значительно усиливает кровообращение, что для больного миокарда вредно. В ежедневном рационе должны присутствовать фрукты и овощи, свежая зелень. Особого внимания заслуживает петрушка, которая в течение всего года способна сохранять калий. Причем в мороженой петрушке калия вдвое больше, чем в сырой. В меню обязательно должны включаться огурцы и томаты, паприка, абрикосы, груши, виноград. В сезон ягод обязательно употребляйте малину, иргу и смородину. Малина и ирга обладают атикоагулянтными свойствами, смородина – прекрасный антиоксидант. Яблоки и груши должны быть на столе ежедневно.
Для профилактики гиперхолистеринемии введите в рацион льняное масло, отварную скумбрию. Существует интересная рекомендация диетологов по поводу отварной рыбы — всего 100 грамм вареной скумбрии в день помогают справиться с излишками холестерина. Стройте питание следующим образом: 2 овощных дня в неделю, 2 рыбных дня, 2 дня с диетической птицей и только 1 день с красным мясом. Сердце будет вам благодарно.
Осложнения и прогнозы
Главным осложнением фибрилляции предсердий является высокий риск внезапной смерти пациента. Летальный исход не исключен при любом последующем приступе, особенно в тех случаях, если своевременно не оказана неотложная помощь. Также на фоне мерцательной аритмии развиваются: хроническая сердечная недостаточность, тромбозы, инсульты, кардиомиопатии. Любое осложнение – тяжелейшая патология, ухудшающая жизнь и приводящая к инвалидности.
Прогнозы заболевания благоприятны при своевременной диагностике и соблюдении всех рекомендаций кардиологов, регулярном приеме антиаритмических средств, коррекции образа жизни.
Ухудшает прогноз жизни несвоевременное выявление болезни, наличие хронических патологий, пожилой возраст и неправильный образ жизни.
Профилактика – это просто
Для того чтобы избежать фибрилляции и всех других сердечных патологий, нужно вести здоровый образ жизни. Сюда включается и правильное питание, и разумные физические нагрузки, достаточный отдых и отказ от вредных привычек. Большое значение имеет ежегодная диспансеризация, которая помогает выявить и начать лечить болезни, протекающие бессимптомно.
Изменить свои привычки в здоровую сторону не очень просто, но если хочется жить долго, это необходимо сделать. И пусть ваше сердце трепещет только от любви.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях!

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.


Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Далее в статье вы узнаете: формы болезни, методы лечения и причины, вызывающие данную аритмию.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к тромбоэмболии легочной артерии.
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
| Сердечные причины | Как часто у пациентов с ФП диагностируют сердечные проблемы |
|---|---|
| Клапанные пороки сердца | 30% |
| Ишемическая болезнь сердца, артериальная гипертония | 20% |
| Кардиомиопатии – врожденное или приобретенное поражение сердечной мышцы | 10% |
| Состояние после кардиохирургических операций | 70% |
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
В таком случае рекомендации врачей зависят от операции на сердце и нарушений ритма. Если до операции таких проблем не было, то аритмия в процессе общего лечения «уйдет».
2. Несердечные причины
| Несердечные причины | Как часто встречается |
|---|---|
| Ожирение | 25% пациентов |
| Сахарный диабет | 20% пациентов |
| Гиперфункция щитовидной железы | 10% пациентов |
| Опухоли надпочечников | 10% пациентов |
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
| Форма ФП | Продолжительность | Исход или рекомендации по лечению |
|---|---|---|
| Впервые диагностированная или возникшая | 10–15 минут |
Возможно спонтанное восстановление синусового ритма, то есть лечение может быть не потребуется
Лечение может восстановить синусовый ритм
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное холтеровское мониторирование (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения  С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
| Цели лечения | Как лечебные мероприятия врачи рекомендуют (все подходы рассмотрены в этом разделе ниже) |
|---|---|
| Восстановление синусового ритма |
Радиочастотная абляция
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют радиочастотную абляцию (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
| Препараты, влияющие на работу и ритм сердца | |
|---|---|
Блокаторы медленных кальциевых каналов
Уменьшают ЧСС (частота сердечных сокращений)
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
Если мерцание сопровождает ожирение, то рекомендации врача очевидны – нужно сбросить вес. В этом случае шансы на восстановление высоки.