Содержание:
 Хроническая сердечная недостаточность (ХСН) ─ патологический синдром, возникающий вследствие нарушения сократительной деятельности миокардиальных волокон, что ведет к ухудшению кровоснабжения органов и тканей.
Хроническая сердечная недостаточность (ХСН) ─ патологический синдром, возникающий вследствие нарушения сократительной деятельности миокардиальных волокон, что ведет к ухудшению кровоснабжения органов и тканей.
Это состояние является терминальной фазой коронарных заболеваний и на 80 процентов снижает качество жизни пациента.
Поэтому не теряет актуальности проблема хронической сердечной недостаточности с ее симптомами и оптимальной тактикой лечения.
Этиология
Существуют различные факторы, которые сопровождаются развитием недостаточности кровообращения. Выделяют следующие:
- Повреждение миокарда.
- Увеличение постнагрузки, преднагрузки на сердце.
- Нарушение диастолического наполнения желудочков.
- Дисметаболические изменения в миокарде.
 Деструктивные поражения миокардиальных волокон наблюдаются на фоне:
Деструктивные поражения миокардиальных волокон наблюдаются на фоне:
- Миокардита.
- Дилатационной кардиомиопатии.
- Ишемической болезни сердца.
- Миокардиодистрофии.
- Аутоиммунных заболеваниях.
Увеличение постнагрузки (повышение сопротивления изгнанию) связано с:
- Артериальной гипертонией.
- Легочной гипертензией.
- Стенозом устья аорты, легочной артерии.
 Увеличение преднагрузки (повышенное наполнение камер сердца):
Увеличение преднагрузки (повышенное наполнение камер сердца):
- Недостаточность клапанов сердца.
- Пороки со сбросом крови слева направо.
- Наличие внутрисердечных шунтов.
Не исключается комбинация обоих вариантов, что встречается при сложных пороках.
Нарушение наполнения желудочков во время диастолы отмечается при:
- Стенозе атриовентрикулярных отверстий.
- Перикардите.
- Тампонаде сердца.
- Гипертрофическая кардиомиопатия.
- Амилоидоз сердца.
 Повышение надобности в питательных веществах наблюдается при:
Повышение надобности в питательных веществах наблюдается при:
- Малокровии.
- Дисфункции щитовидной железы.
Классификация
Классифицируют хроническую сердечную недостаточность по ряду критериев. В зависимости от уровня поражения:
- Левожелудочковая (застой крови по малому кругу кровообращения).
- Правожелудочковая (застой по большому кругу кровообращения).
- Бивентрикулярная (гемодинамические нарушения в обоих отделах).
По характеру нарушения деятельности левого желудочка:
От степени фракции выброса:
- С высоким сердечным выбросом.
- С низким сердечным выбросом.
Симптомы
 У большинства пациентов первые клинические проявления связаны с нарушением функции левых отделов сердца и застоем крови в малом круге кровообращения.
У большинства пациентов первые клинические проявления связаны с нарушением функции левых отделов сердца и застоем крови в малом круге кровообращения.
В результате этого формируется легочная гипертензия с последующим развитием правожелудочковой недостаточности и застойными явлениями в большом круге кровообращения.
Клиника зависит от уровня поражения.
Левожелудочковая недостаточность
Симптомы левожелудочковой ХСН следующие:
- Одышка.
- Непродуктивный кашель.
- Ортопноэ.
- Пароксизмальная ночная одышка.
Одышка – самый ранний симптом, который обусловлен застоем по малому кругу. Возникает вследствие влияния раздражителей на дыхательный центр из ─ за высокого легочно – капиллярного давления, наличия выпота в интерстиции легких.
Начальная фаза заболевания характеризуется появлением одышки при тяжелой физической нагрузке. По мере прогрессирования патологии увеличенное число дыхательных движений наблюдается в спокойном состоянии.
Типичным признаком левожелудочковой ХСН является ортопноэ. Это понятие означает увеличение частоты экскурсии грудной клетки в горизонтальном положении. Возникновение симптома связано с переполнением малого круга за счет усиленного притока венозной крови к сердцу. Больные вынуждены спать с приподнятым головным концом кровати.
 Характерно для пациентов внезапное ночное пробуждение с резким увеличением частоты дыхания. Вертикальное положение способствует нормализации самочувствия в течение 40 минут. Происходит это в результате колебаний тонуса симпатической нервной системы.
Характерно для пациентов внезапное ночное пробуждение с резким увеличением частоты дыхания. Вертикальное положение способствует нормализации самочувствия в течение 40 минут. Происходит это в результате колебаний тонуса симпатической нервной системы.
Нередко заболевшие жалуются на сухой либо малопродуктивный кашель, который усиливается в горизонтальном положении. Причина возникновения тоже связана с застоем по малому кругу, что способствует отеку слизистой бронхов. Результатом этого процесса является раздражение кашлевых рецепторов.
Правожелудочковая недостаточность
 Правожелудочковая хроническая сердечная недостаточность имеет следующие симптомы:
Правожелудочковая хроническая сердечная недостаточность имеет следующие симптомы:
- Периферические отеки.
- Дизурические расстройства.
- Диспепсические нарушения.
Периферические отеки являются наиболее частой жалобой пациентов, страдающих сердечной недостаточностью. Возникновение этого симптома связано с повышением гидростатического давления в большом круге кровообращения, задержкой ионов натрия, уменьшением онкотического давления плазмы крови на фоне снижения синтетической функции печени.
Кардиальные отеки характеризуются симметричностью, появлением в вечернее время. Изначально локализуются на стопах. Прогрессирование заболевания ведет к распространению процесса на голени, бедра, переднюю брюшную стенку.
 В условиях недостаточного кровоснабжения страдают жизненноважные органы и ткани. К ним относится мочевыделительная система.
В условиях недостаточного кровоснабжения страдают жизненноважные органы и ткани. К ним относится мочевыделительная система.
Днем, в вертикальном положении либо при физической активности, когда фракция выброса снижена происходит ухудшение почечного кровотока, что ведет к снижению выделительной функции почек. Ночью у пациентов наблюдается учащенное мочеиспускание. Этот симптом получил название никтурия.
Происходит так, потому что отмечается перераспределение крови с увеличенным поступлением к почкам.
 Терминальная стадия патологии характеризуется критическим уменьшением клубочковой фильтрации на фоне ухудшения почечного кровотока. Для такой категории пациентов характерно снижение суточного диуреза (олигурия) менее 400 мл за сутки.
Терминальная стадия патологии характеризуется критическим уменьшением клубочковой фильтрации на фоне ухудшения почечного кровотока. Для такой категории пациентов характерно снижение суточного диуреза (олигурия) менее 400 мл за сутки.
Диспепсические симптомы хронической сердечной недостаточности с застоем по большому кругу – тошнота, тяжесть в эпигастральной области, нарушения стула (понос или запор), снижение аппетита, боли в животе.
 Возникают вследствие отека слизистой кишечника, гепатомегалии. Увеличение печени с течением времени ведет к кардиальному циррозу и последующему асциту. Абдоминальные проявления приводят к потере массы тела.
Возникают вследствие отека слизистой кишечника, гепатомегалии. Увеличение печени с течением времени ведет к кардиальному циррозу и последующему асциту. Абдоминальные проявления приводят к потере массы тела.
Неблагоприятным считается снижение более 7,5 процента за последние 6 месяцев.
При сердечной недостаточности страдает кровоснабжение головного мозга. Клиника характеризуется снижением памяти, внимания, бессонницей, головными болями. Иногда наблюдаются депрессивные расстройства.
Лечение
Тактика лечения хронической сердечной недостаточности подразумевает постоянство, непрерывность, комплексность. Этим достигается улучшение качества жизни пациента и увеличение продолжительности жизни. Для этого используются следующие методы:
- Изменение образа жизни.
- Прием медикаментозных средств.
Модификация образа жизни
Значительно улучшает качество жизни и замедляет прогрессирование заболевания. Подразумевает такие меры, как исключение вредных привычек, диета, соблюдение питьевого режима, контроль веса, оптимальная физическая нагрузка.
 Курение необходимо полностью исключить, так как последнее негативно сказывается на кровообращении за счет увеличения риска тромбообразования, активации симпатоадреналовой системы, вазоконстрикции периферических сосудов, что недопустимо при застое. Употребление спиртных напитков запрещено у пациентов с алкогольной кардиомиопатией, сердечной недостаточностью с выраженными гемодинамическими нарушениями. В остальных случаях допускается периодически выпивать до 20 мл этанола за сутки.
Курение необходимо полностью исключить, так как последнее негативно сказывается на кровообращении за счет увеличения риска тромбообразования, активации симпатоадреналовой системы, вазоконстрикции периферических сосудов, что недопустимо при застое. Употребление спиртных напитков запрещено у пациентов с алкогольной кардиомиопатией, сердечной недостаточностью с выраженными гемодинамическими нарушениями. В остальных случаях допускается периодически выпивать до 20 мл этанола за сутки.
 Обязательно пациентам рекомендуется ограничение употребления поваренной соли до 3 грамм за сутки, а больным с выраженной декомпенсацией работы сердца до 1,5 грамма. Осуществляется эта мера путем ограничения потребления маринованных, копченых продуктов, колбасных изделий. Очень важно лечебное питание, основной целью которого является замедление атеросклеротических изменений. Назначается 10 или 10а стол по Певзнеру.
Обязательно пациентам рекомендуется ограничение употребления поваренной соли до 3 грамм за сутки, а больным с выраженной декомпенсацией работы сердца до 1,5 грамма. Осуществляется эта мера путем ограничения потребления маринованных, копченых продуктов, колбасных изделий. Очень важно лечебное питание, основной целью которого является замедление атеросклеротических изменений. Назначается 10 или 10а стол по Певзнеру.
Для нормальной жизнедеятельности важной составляющей является поддержание питьевого режима. Стабильным пациентам разрешено употреблять около 2 литров жидкости в течение суток, а в стадии декомпенсации ограничивается до 1 литра.
 Полезны умеренные динамические нагрузки, как ходьба, легкий бег, которые способствуют увеличению толерантности организма, нормализации массы тела, улучшению метаболических процессов в периферических тканях за счет усиления кровотока. Не рекомендуется физическая активность пациентам стационара с выраженными гемодинамическими нарушениями.
Полезны умеренные динамические нагрузки, как ходьба, легкий бег, которые способствуют увеличению толерантности организма, нормализации массы тела, улучшению метаболических процессов в периферических тканях за счет усиления кровотока. Не рекомендуется физическая активность пациентам стационара с выраженными гемодинамическими нарушениями.
Больному необходимо сформировать привычку взвешиваться несколько раз за неделю в одно и то же время. Прибавка массы тела более 2 килограмм за неделю сигнализирует о задержке жидкости в организме.
Медикаментозная терапия
На сегодняшний день множеством исследований доказали свою эффективность в продлении жизни следующие классы препаратов:
- Ингибиторы АПФ.
- Бета ─ блокаторы.
- Диуретики.
Ингибиторы АПФ
 Имеют много положительных эффектов – гемодинамический, кардиопротективный, вазодилятирующий. Систематический прием средств этой группы способствует расслаблению артерий с последующим уменьшением сосудистого сопротивления. На этом фоне снижается постнагрузка на сердце. Оказывают влияние ингибиторы АПФ также на венозное русло путем расширения сосудов, что приводит к уменьшению преднагрузки.
Имеют много положительных эффектов – гемодинамический, кардиопротективный, вазодилятирующий. Систематический прием средств этой группы способствует расслаблению артерий с последующим уменьшением сосудистого сопротивления. На этом фоне снижается постнагрузка на сердце. Оказывают влияние ингибиторы АПФ также на венозное русло путем расширения сосудов, что приводит к уменьшению преднагрузки.
 Кардиопротективные свойства связаны с уменьшением гипертрофии левого желудочка предотвращением его дилатации.
Кардиопротективные свойства связаны с уменьшением гипертрофии левого желудочка предотвращением его дилатации.
Кроме положительного влияния на миокард препараты благотворно действуют на гладкомышечную мускулатуру сосудов. Поэтому оправдано использовать эту группу средств у пациентов с сахарным диабетом.
Ингибиторы АПФ обладают вазодилатирующим эффектом на коронарные сосуды, что приводит улучшению сердечного кровотока. Вследствие этого нормализуется кровоснабжение таких жизненноважных органов, как головной мозг, почки, мышцы.
Диуретики
Показаны всем пациентам с хронической сердечной недостаточностью. Единственные препараты, которые способны влиять на задержку жидкости организме, а также оказывать воздействие на гемодинамику раньше других средств.
 Множество клинических исследований доказали, что мочегонные препараты совместно с другими, назначенными для лечения патологии, устраняют одышку, отеки конечностей. Применение этих средств ведет к уменьшению объема циркулирующей крови периферического сосудистого сопротивления, что способствует снижению преднагрузки и постнагрузки.
Множество клинических исследований доказали, что мочегонные препараты совместно с другими, назначенными для лечения патологии, устраняют одышку, отеки конечностей. Применение этих средств ведет к уменьшению объема циркулирующей крови периферического сосудистого сопротивления, что способствует снижению преднагрузки и постнагрузки.
Диуретики подразделяются на петлевые, калийсберегающие, тиазидные и тиазидоподобные, осмотические. Каждая группа имеет отличаются по механизму действия, уровню влияния, силе, побочным эффектам. Выбор зависит от индивидуальных особенностей пациента и тяжести течения заболевания.
Бета ─ блокаторы
 Предотвращают действие катехоламинов на миокард. Оказывают такие положительные эффекты, как снижение частоты сердечных сокращений, уменьшение потребности миокардиальных волокон в кислороде, препятствие деструкции кардиомиоцитов, антиаритмическое действие, поддержание водного баланса организма, увеличение фракции выброса.
Предотвращают действие катехоламинов на миокард. Оказывают такие положительные эффекты, как снижение частоты сердечных сокращений, уменьшение потребности миокардиальных волокон в кислороде, препятствие деструкции кардиомиоцитов, антиаритмическое действие, поддержание водного баланса организма, увеличение фракции выброса.
Эта группа представлена большим числом средств. Однако доказали свою эффективность и способность снижать смертность среди пациентов с сердечно-сосудистой патологией только три препарата ─ метопролол, бисопролол, карведилол.


Хроническая сердечная недостаточность (ХСН) характеризуется несоответствием между возможностями сердца и потребностью организма в кислороде. Вначале недостаточная функция сердца проявляется лишь при нагрузке, а затем и в покое. Хроническая сердечная недостаточность характеризуется комплексом характерных симптомов (одышка, снижение физической активности, отеки), часто сопровождается задержкой жидкости в организме.
Причина сердечной недостаточности – ухудшение способности сердца к наполнению или опорожнению. Оно обусловлено повреждением миокарда и дисбалансом регуляторных систем. В данной статье опишем симптомы, лечение хронической сердечной недостаточности, а также поговорим о классификации ХСН.
Классификация
В нашей стране была принята классификация ХСН по Н.Д. Стражеско и В.Х. Василенко. Она предполагает условное разделение ее на три стадии.
I стадия – начальная (латентная, скрытая). Неполноценность работы сердца проявляется лишь при нагрузке.
II стадия – нарушение гемодинамики проявляется и в покое. При стадии II А гемодинамика нарушена умеренно, страдает в основном или правый, или левый отделы сердца. При стадии II Б нарушено кровообращение в обоих кругах, отмечаются выраженные патологические изменения в работе сердца.
III стадия – терминальная (конечная). Тяжелая недостаточность кровообращения сопровождается выраженным изменением обмена веществ, поражением структуры внутренних органов и нарушением их функций.
В настоящее время принята классификация тяжести ХСН в соответствии с переносимостью нагрузок. Выделяют 4 функциональных класса (ФК) ХСН. При I ФК пациент хорошо переносит обычную физическую активность. Значительная физическая нагрузка может сопровождаться одышкой или утомляемостью. При ХСН II ФК обычная физическая активность умеренно ограничена, при III ФК отмечается значительное ограничение привычной активности из-за одышки и других симптомов. IV ФК сопровождается невозможностью выполнить физическую нагрузку без жалоб, симптомы появляются и в покое.
Функциональные классы ХСН могут изменяться в зависимости от лечения. Полной корреляции между функциональными классами и стадиями по Стражеско-Василенко нет.
Дополнительно выделяют систолическую и диастолическую ХСН (преимущественное нарушение сократимости или расслабления миокарда). Иногда выделяют право- и левожелудочковую недостаточность в зависимости от наиболее пораженного отдела сердца.
Симптомы
I стадия
Пациент предъявляет жалобы на быструю утомляемость, одышку, учащенное сердцебиение при выполнении физической нагрузки (подъем по лестнице, быстрая ходьба).
При осмотре можно увидеть акроцианоз (синюшность кистей, стоп). Часто появляются небольшие отеки (пастозность) лодыжек, голеней к вечеру.
При нагрузке отмечается быстрое учащение пульса. Можно отметить умеренное расширение границ сердца, приглушенность тонов, слабый систолический шум на верхушке. Картина при осмотре больного определяется основным заболеванием (гипертоническая болезнь, порок сердца и так далее).
II А стадия
Симптомы в покое выражены незначительно, усиливаются лишь при нагрузке. При патологии левых отделов сердца развивается левожелудочковая недостаточность, проявляющаяся нарушением гемодинамики в малом круге кровообращения. Она сопровождается жалобами на одышку при ходьбе, подъеме по лестнице. Могут появляться приступы удушья по ночам (сердечная астма), сухой кашель, иногда кровохарканье. Больной быстро утомляется при обычной физической нагрузке.
При осмотре можно увидеть бледность, акроцианоз. Отеков нет. Отмечается смещение левой границы сердца, часто нарушения сердечного ритма, глухие тоны. Печень не увеличена. В легких выслушиваются сухие хрипы, при выраженном застое – мелкопузырчатые хрипы.
При патологии правых отделов сердца появляются признаки застоя в большом круге кровообращения. Больной предъявляет жалобы на тяжесть и боль в правом подреберье. Появляется жажда, отеки, уменьшается диурез. Возникает чувство распирания живота, одышка при обычной физической активности.
При осмотре виден акроцианоз, набухание шейных вен, отеки ног, иногда асцит. Характерна тахикардия, часто нарушения сердечного ритма. Границы сердца расширены во все стороны. Печень увеличена, поверхность ее гладкая, край закругленный, болезненный при пальпации. Лечение значительно улучшает состояние больных.
II Б стадия
Характерны признаки недостаточности кровообращения по большому и малому кругу. Появляются жалобы на одышку при незначительной нагрузке и в покое. Характерно сердцебиение, перебои в работе сердца, отеки, боль в правом подреберье. Беспокоит сильная слабость, нарушается сон.
При осмотре определяются отеки, акроцианоз, во многих случаях – асцит. Появляется вынужденное положение больного – ортопноэ, при котором пациент не может лежать на спине.
Границы сердца расширены во все стороны, имеется тахикардия, экстрасистолия, ритм галопа. В легких определяется жесткое дыхание, сухие и влажные хрипы, в тяжелых случаях накапливается жидкость в плевральной полости. Печень увеличена, плотная, с гладкой поверхностью, заостренным краем.
III стадия
Дистрофическая стадия проявляется тяжелыми расстройствами гемодинамики, нарушениями обмена веществ. Необратимо нарушаются структура и функции внутренних органов.
Состояние больных тяжелое. Выражена одышка, отеки, асцит. Возникает гидроторакс – скопление жидкости в плевральной полости. Развиваются застойные явления в легких.
Лечение
Лечение ХСН преследует такие цели, как предотвращение развития симптомов (для бессимптомной стадии) или их устранение; улучшение качества жизни; уменьшение числа госпитализаций; улучшение прогноза.
Главные направления лечения ХСН:
- диета;
- рациональная физическая активность;
- психологическая реабилитация, обучение больных;
- медикаментозная терапия;
- электрофизиологические методы;
- хирургические и механические методы.
Диета
Рекомендуется ограничение поваренной соли. Чем более выражены симптомы, тем сильнее нужно ограничивать соль, вплоть до отказа от нее.
Жидкость рекомендуется ограничивать лишь при выраженных отеках. Обычно советуют пить от 1,5 до 2 литров жидкости в сутки.
Пища должна быть калорийной, с достаточным содержанием белка и витаминов.
Необходимо ежедневно следить за весом. Прирост массы тела более 2 кг за три дня свидетельствует о задержке жидкости в организме и угрозе декомпенсации ХСН.
Следить за весом нужно также для исключения развития кахексии.
Ограничение приема алкоголя носит характер общих рекомендаций, кроме больных с алкогольной кардиомиопатией. Следует ограничивать употребление большого объема жидкости, в частности, пива.
Режим физической активности
Физическая активность рекомендуется больным на любой стадии, находящимся в стабильном состоянии. Она противопоказана лишь при активном миокардите, стенозе клапанов сердца, тяжелых нарушениях ритма, частых приступах стенокардии.
Перед определением уровня нагрузки необходимо провести тест с 6-минутной ходьбой. Если пациент за 6 минут проходит менее 150 метров, начинать упражнения необходимо с дыхания. Можно надувать воздушный шар, плавательный круг несколько раз в день. После улучшения состояния присоединяются упражнения в положении сидя.
Если больной может пройти от 150 до 300 метров за 6 минут, показаны физические нагрузки в виде обычной ходьбы с постепенным удлинением дистанции до 20 км в неделю.
Если пациент может пройти более 300 метров за 6 минут, ему назначаются нагрузки в виде быстрой ходьбы до 40 минут в день.
Физическая активность значительно увеличивает переносимость нагрузки, улучшает эффективность лечения и прогноз. Эффект от таких тренировок сохраняется в течение 3 недель после их прекращения. Поэтому рациональные нагрузки должны стать частью жизни больного с ХСН.
Обучение больного
Пациент с ХСН должен иметь возможность получить всю необходимую ему информацию о его заболевании, образе жизни, лечении. Он должен иметь навыки самоконтроля за своим состоянием. Поэтому необходимо организовывать «школы» для таких пациентов и их родственников.
Немалую роль в повышении качества жизни такого больного имеет и медико-социальная работа, направленная на формирование здорового образа жизни, выбор режима физических нагрузок, трудовую занятость, адаптацию больного в обществе.
Медикаментозная терапия
Назначение лекарств при ХСН основано на принципах доказательной медицины.
Основные средства, эффект которых не вызывает сомнения:
Дополнительные средства, эффективность и безопасность которых требуют дальнейшего изучения:
 статины;
статины;- антикоагулянты (при мерцательной аритмии).
Вспомогательные препараты могут назначаться, исходя из клинической ситуации:
- периферические вазодилататоры (при сопутствующей стенокардии);
- блокаторы медленных кальциевых каналов (при упорной стенокардии и стойкой артериальной гипертензии);
- антиаритмические средства (при тяжелых желудочковых нарушениях ритма);
- аспирин (после инфаркта миокарда);
- негликозидные инотропные стимуляторы (при низком сердечном выбросе и гипотензии).
Электрофизиологические и хирургические методы
Применение электрофизиологических методов показано у больных с максимально активной, но недостаточно эффективной лекарственной терапией, которые могут сохранять высокое качество жизни. Основные методы:
- имплантация электрокардиостимулятора;
- сердечная ресинхронизирующая терапия (разновидность стимуляции сердца);
- постановка кардиовертера-дефибриллятора при тяжелых желудочковых нарушениях ритма сердца.
В тяжелых случаях ХСН может быть рассмотрен вопрос о трансплантации сердца, использовании аппаратов вспомогательного кровообращения (искусственные желудочки сердца), окутывании сердца специальным сетчатым каркасом для предотвращения его ремоделирования и прогрессирования сердечной недостаточности. Эффективность этих методов в настоящее время изучается.
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 30 лет.
Определение болезни. Причины заболевания
Хроническая сердечная недостаточность — синдром, который выражается в снижении систолической и диастолической функции сердца и хронической гиперактивации нейрогормональных систем. Возникает в результате различных сердечно-сосудистых заболеваний.
Сегодня в мире отмечается значительное число людей с хронической сердечной недостаточностью. Из тех, кто обращается в поликлинику, пациентов с этим диагнозом всего 1-2%, однако в старших возрастных группах встречаемость заболевания повышается до 10%. Почти каждый второй больной (49%) с заболеванием в стадии декомпенсации подлежит госпитализации в кардиологическое отделение стационара. [1] Благодаря успехам в развитии кардиологии выявление сердечной недостаточности среди населения повысилось настолько, что выглядит как настоящая эпидемия. Если своевременно лечить инфаркты и прочие заболевания, можно значительно увеличить продолжительность жизни пациентов.
Хроническая сердечная недостаточность возникает в основном из-за атеросклероза, ишемической болезни сердца, гипертонии. Сахарный диабет часто приводит к хронической сердечной недостаточности у людей старшего возраста. В России к заболеванию приводит также хроническая обструктивная болезнь легких (13%) и острое нарушение мозгового кровообращения в анамнезе (10,3%). [6] Многие другие заболевания сердечно-сосудистой системы, которые приводят к хронической сердечной недостаточности (порок сердца, кардиомиопатия, миокардит, нарушение сердечного ритма) в общем числе составляют не более 5%, так как успешно лечатся. [2] В случае отказа от своевременно предложенного хирургического лечения могут быть необратимые последствия для жизни и здоровья.
В России хроническая сердечная недостаточность чаще регистрируется у женской части населения, а во всем мире ее зачастую можно встретить у мужчин. Возможно, это объясняется более пристальным вниманием женщин к вопросам своего здоровья.
Формы дисфункции левого желудочка при хронической сердечной недостаточности:
- Хроническая сердечная недостаточность с нарушением систолической функции — когда фракция выброса левого желудочка снижается в 75% случаев.
- Хроническая сердечная недостаточность с нарушением диастолической функции — фракция выброса левого желудочка не снижена, а определяется нарушение его наполнения, вследствие чего повышается давление в легочных венах у 25% больных.
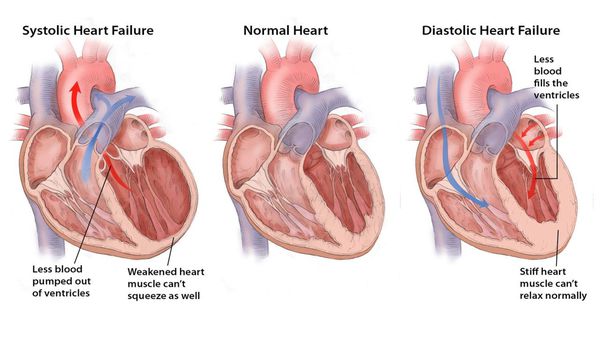
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках. Наблюдается появление одышки (частое и глубокое дыхание, не соответствующее уровню нагрузки), при повышении давления в легочных сосудах возникает кашель, иногда с кровью. В результате физической активности, принятия большого количества пищи и в лежачем положении — усиленное сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени происходит усиление симптомов, которые теперь беспокоят не только при физической активности, но и в состоянии покоя.
При сердечной недостаточности, как правило, происходит уменьшение количества мочи, пациенты ходят в туалет в основном в ночное время суток. К вечеру появляются отеки нижних конечностей, начинаются со стоп, а затем «поднимаются» вверх, скапливается жидкость в брюшной полости — асцит, грудной клетке — гидроторакс, перикарде — гидроперикард. [3] Кожа стоп, кистей, мочек ушей и кончика носа становится синюшного оттенка. Сердечную недостаточность сопровождает застой крови в сосудах печени, способствуя возникновению чувства тяжести и боли под правым ребром.
Со временем при сердечной недостаточности происходит нарушение кровообращения во всем организме, приводя к общему раздражению, быстрому утомлению в результате умственных нагрузок. Снижается масса тела, уменьшается двигательная активность, происходит нарастание одышки и отеков. Слабость увеличивается, пациент уже не встает в постели, сидит или на лежит на подушках с высоким изголовьем. Иногда больные насколько месяцев находятся в тяжелом состоянии, после чего наступает смерть.
Патогенез сердечной недостаточности
Когда уменьшается ударный объем кровообращения, запускаются механизмы компенсации: увеличивается частота и сила сердечных сокращений в результате активации кардиальных и экстракардиальных факторов (активации нейрогуморальных систем организма — симпатоадрениловой, ренин ангиотензин-альдостероновой системы, каликреинкининовой системы, системы натрийуретических пептидов) На ранних стадиях благодаря этому поддерживается минутный объем кровообращения за счет увеличения метаболизма миокарда, ремоделирования сердца.
В дальнейшем происходит гиперактивация нейрогуморальных систем, в результате чего повреждается миокард, увеличивается пре- и пост нагрузка, происходит задержка натрия и воды, нормальные кардиомиоциты замещаются коллагеном, происходит некроз кардиомиоцитов, возникают аритмии и снижается сократительная способность миокарда. [7]
Развивается ремоделирование сердца: структурно-геометрические изменения левого желудочка, в результате которых миокард гипертрофируется и происходит дилатация (расширение) сердца. В итоге изменяется геометрия сердца и нарушаются систолическая и диастолическая функции. Они включают как изменения отдельных кардиомиоцитов, уменьшение их количества, так и изменения геометрии левого желудочка: дилатация, сферическая конфигурация, истончение стенки, относительная митральная регургитация.
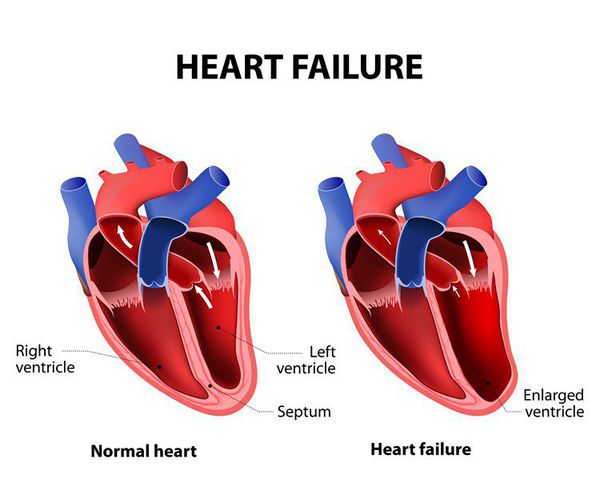
Из-за воздействия вышеперечисленных факторов уменьшается сократимость миокарда, величина минутного объема, возрастает конечное диастолическое давление желудочка и появляется застой крови в венозном русле малого или большого кругов кровообращения.
Классификация и стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности (2002 г.)
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Осложнения сердечной недостаточности
- внезапная смерть (втрое чаще, чем у людей без ХСН); [3]
- тромбоэмболия легочной артерии, сосудов головного мозга и т. д.;
- инфаркт;
- нарушения ритма;
- острая сердечная недостаточность, отек легких.
Диагностика сердечной недостаточности
- электрокардиограмма;
- эхокардиограмма (ЭхоКГ, УЗИ сердца);
- рентген грудной клетки;
- холтеровский мониторинг;
- общеклинические анализы: общий анализ крови, мочи, биохимия (креатинин, биллирубин, белок, холестерин и др.);
- анализ крови на мозговой натрийуритический пептид (гормон, уровень которого повышается даже при незначительной сердечной недостаточности). [3]
Лечение сердечной недостаточности
Правильно подобранная медикаментозная терапия способна значительно продлить жизнь больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4] Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным. В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода? Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецептора ангиотензина II (БРА): снижают нагрузку на сердце. В наше время неназначение ингибиторов АПФ/БРА больному с ХСН приравнивается к неоказанию медицинской помощи пациенту. Назначаются в минимально переносимых дозах, которые постоянно титруются на повышение под контролем АД и уровня креатинина. [12]
- Бета-блокаторы: уменьшают повреждающее воздействие адреналина на сердце, снижают число сердечных сокращений, удлиняя диастолу, улучшают коронарный кровоток. Дозы этих препаратов тоже постепенно увеличивают.
- Диуретики (мочегонные средства): позволяют вывести из организма задержанную жидкость, принимаются ежедневно (а не дважды в неделю, как было принято 10-15 лет назад). Современные диуретики не так значительно выводят калий, а в комбинации с калийсберегающими диуретиками это побочное действие значительно уменьшено. Они предотвращают развитие фиброза миокарда, остановливают прогрессирование ХСН. [8]
- Ингибиторы неприлизина: позволяют увеличить продолжительность жизни больных с ХСН.
- Блокаторы IF каналов: уменьшают частоту сердечных сокращений. ЧСС около 70 в 1 мин. при хронической сердечной недостаточности делают работу сердца наиболее эффективной.
- Сердечные гликозиды: усиливают работу сердца, урежают сердечный ритм.
- Антикоагулянты и антиагреганты: снижают риск тромбообразования, а это, с учетом заболеваний, которые вызывают хроническую сердечную недостаточность, является одной из главных задач в профилактике осложнений.
- Препараты омега-3 полиненасыщенных жирных кислот: улучшают свойства эндотелия сосудов, увеличивают сократимость миокарда, снижают риск жизнеопасных аритмий. В комплексе с основными препаратами дополнительно уменьшают риск смерти.
Если развивается приступ острой левожелудочковой недостаточности (отек легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
Хирургические и механические методы лечения
- Восстановление кровотока по коронарным артериям: стентирование коронарных артерий, аорто-коронарное шунтирование, маммаро-коронарное шунтирование (если сосуды сердца значительно поражены атеросклерозом).
- Хирургическая коррекция клапанных пороков сердца (если значительно выражен стеноз или недостаточность клапанов).
- Трансплантация (пересадка) сердца (при ХСН, не поддающейся медикаментозной терапии).
- Ресинхронизирующая терапия при ХСН с широкими комплексами QRS>130 мс., имплантация кардиостимулятора, регулирующего работу сердца.
- Имплантация кардиовертера-дефибрилятора, способного остановить приступ жизнеопасной аритмии.
- Лечение мерцательной аритмии — восстановление синусового ритма.
- Использование аппаратов вспомогательного кровообращения — искусственных желудочков сердца. Они полностью внедряются в организм, через поверхность кожи соединяются с аккумуляторными батареями на поясе у пациента. Искусственные желудочки перекачивают из полости левого желудочка в аорту до 6 л крови в минуту, в результате левый желудочек разгружается, и восстанавливается его сократительная способность.
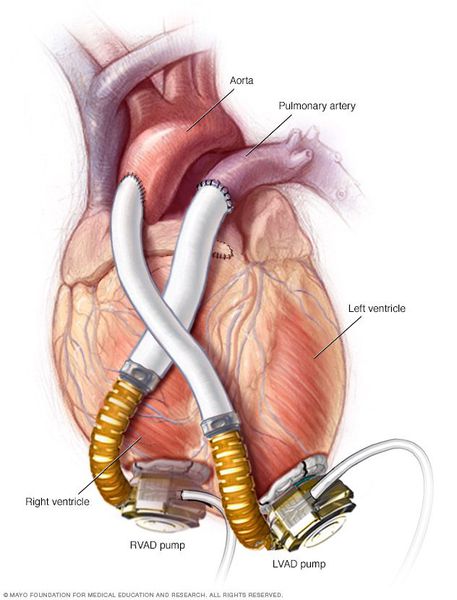
Прогноз. Профилактика
50% пациентов с сердечной недостаточностью живут более пяти лет. Отдаленный прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения, сопутствующего фона и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Для профилактики сердечной недостаточности нужно минимизировать влияние факторов, которые способствуют ее возникновению (ИБС, гипертония, пороки сердца и др.). [11]
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства, постоянно наблюдаться у кардиолога.