Содержание:
| Артериальная гипертензия | |
|---|---|
| МКБ-10 | I 10 10. |
| МКБ-10-КМ | I10 |
| МКБ-9 | 401 401 |
| МКБ-9-КМ | 401 [1] [2] и 401.9 [1] [2] |
| OMIM | 145500 , 603918 , 604329 , 607329 , 608742 , 610261 , 610262 , 610948 , 611014 , 610948 , 607329 , 603918 , 608742 , 145500 , 604329 , 611014 , 610262 и 610261 |
| MeSH | D000075222 |
Эссенциальная гипертензия (гипертоническая болезнь, ЭГ, ГБ, первичная гипертензия) — форма артериальной гипертензии, хроническое заболевание, основным клиническим признаком которого является длительное и стойкое повышение артериального давления (гипертензия), диагноз которого ставится путём исключения всех вторичных гипертензий. Морфологические изменения при гипертонической болезни различны в разные её периоды, но касаются, прежде всего, сосудов и сердца.
Заболевание закрепляется с момента истощения депрессорной функции почек. Проявляется стойким хроническим повышением систолического и/или диастолического давления (более 140/90 мм рт. ст.).
Содержание
Эпидемиология [ править | править код ]
26% взрослого населения по всему миру страдает гипертонией [3] .В год регистрируется более 9 000 000 случаев Эссенциальной гипертензии, более 600 000 человек умирает в год с этим диагнозом. Смертность 6,5% [ источник не указан 905 дней ]
Этиология [ править | править код ]
Генетическая предрасположенность [ править | править код ]
Исследования на близнецах позволяют предполагать, что в этиологии гипертонической болезни большую роль играет наследственность [3] .
Примерно у 50 % [4] , [5] , [6] больных обнаруживается наследственная предрасположенность к ЭГ, обусловленная мутацией в генах ангиотензиногена, рецепторов ангиотензина II, ангиотензинпревращающего фермента, ренина, альдостеронсинтетазы, β-субъединицы амилоридчувствительных натриевых каналов почечного эпителия и др.
Другие факторы [ править | править код ]
- Ожирение увеличивает риск гипертонии в пять раз. Более 85 % случаев гипертонии приходится на пациентов с индексом массы тела более 25 [7] .
- Курение: снижает эндотелий-зависимую вазодилятацию, повышает активность симпатического отдела нервной системы, является фактором риска развития ишемической болезни сердца.
- Избыточное потребление поваренной соли: избыток натрия увеличивает объём циркулирующей крови, вызывает набухание стенок артериол, повышает чувствительность сосудистой стенки к сосудосуживающим факторам.
- Недостаточное поступление с водой и пищей кальция и магния, микроэлементов и витаминов.
- Злоупотребление алкоголем.
- Низкая физическая активность, гиподинамия.
- Психо-эмоциональные стрессовые ситуации [8] .
- Репликация патогенных микроорганизмов, особенно усиливающаяся при различных стрессовых состояниях связанная с изолированной систолической гипертензией и систоло-диастолической гипертензией репликация цитомегаловируса. Это наблюдалось в России, затем в среднеатлантических штатах США, казахских, китайских популяциях, хотя в популяциях США в целом данные ещё недостаточно изучены. Это связано с тем, что повышение экспрессии ангиотензина II и ренина в крови и тканях, безусловно наблюдаемое в результате воздействия цитомегаловируса, не всегда приводит к развитию артериальной гипертензии, так как, например, люди африканской расы в среднем имеют очень высокий по сравнению с другими расами уровень ангиотензина II и ренина, гипертензия у них действительно протекает тяжелее, но на Кубе, в Пуэрто-Рико и особенно в Африке распространённость АГ обычно значительно ниже, чем среди белых США. [9][10][11]
- Появление артериальной гипертензии зависит от возраста человека. В молодом возрасте, в основном, — вторичные гипертензии — из-за курения, алкоголизации, наркотиков, вертебробазилярной недостаточности, врожденных аномалий сосудов, почек, надпочечников, гипофиза . В среднем возрасте — за счет избыточной массы тела, нервно-психических нагрузок или перенесенных заболеваний с поражением сердца, сосудов, почек. А в возрасте после 40 лет — это почти всегда результат склеротического поражения сосудов;
- Гипертензия беременных — это гипертензия, которая развивается у некоторых женщин во время беременности. Она обычно проходит после родов, но иногда болезнь может затянуться, и у женщин, которые перенесли гипертензию беременных, а также преэклампсию и эклампсию, также сопровождающиеся артериальной гипертензией, выше вероятность развития гипертонии в последующие годы [12] .
- У африканцев [13] , живущих в индустриальном обществе, эссенциальная гипертензия встречается в четыре раза чаще, чем у белых, развивается быстрее и приводит к большей смертности, распространённость, но не тяжесть, эссенциальной гипертензии у них снижается при снижении явного или скрытого расизма [5][14][15][16] .
Патогенез [ править | править код ]
В основе гипертонической болезни лежит нарушение функционального состояния центральной нервной системы и других систем (эндокринной и прочих), оказывающих влияние на регуляцию тонуса сосудов. Это приводит к изменению сосудистого тонуса, спазму мелких артерий и повышению артериального давления. Длительное спастическое состояние артериол способствует развитию их склероза, что делает гипертонию более стойкой и ведёт к нарушению питания тканей и органов.
Классификация [ править | править код ]
- по степени АД:
- АГ I степень 140—159 и 90—99 мм рт. ст.
- АГ II степень 160—179 и 100—109 мм рт. ст.
- АГ III степень >180 и 110 мм рт. ст.
- по факторам риска:
- низкий
- средний
- высокий
- очень высокий
- по стадии ГБ: I, II, III
Стратификация риска [ править | править код ]
| Категория АД | ||||
|---|---|---|---|---|
| ФР, ПОМ или АКС | Высокое нормальное | АГ 1-й степени | АГ 2-й степени | АГ 3-й степени |
| Нет | ||||
| 1—2 ФР | ||||
| 3 ФР или ПОМ | ||||
| АКС или СД | ФР — факторы риска, способствующие развитию заболевания Факторы риска [ править | править код ]Основные [ править | править код ]
Дополнительные [ править | править код ]
Поражение органов-мишеней [ править | править код ]
Сопутствующие клинические состояния [ править | править код ]
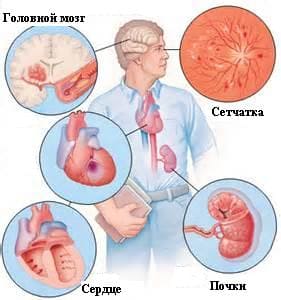
Клиническая картина [ править | править код ]Артериальная гипертония характеризуется длительным бессимптомным течением. Обычно симптомы болезни проявляются во время гипертонических кризов (головная боль, головокружения и другие неврологические расстройства, боли в груди, одышка, чувство страха). Более выраженная клиническая картина наблюдается при установлении поражений в органах-мишенях:
Диагностика [ править | править код ]Диагностика гипертонии основывается на показателях измерения артериального давления. Для установления диагноза гипертонии необходимо провести как минимум три независимых измерения при разных встречах с медработником только ртутным тонометром по методу Н. С. Короткова, при которых получаются повышенные значения артериального давления. Для диагностики вторичных форм гипертонии, а также для определения поражений внутренних органов проводят дополнительно обследование: общий анализ крови, общий анализ мочи, специфические анализы крови и мочи, УЗИ сердца и внутренних органов, ЭКГ, различные пробы. Суточное мониторирование АД — это метод исследования, заключающийся в надевании на пациента автоматизированного тонометра, фиксирующего артериальное давление в течение 24 часов, с интервалом, заданным программой, как правило, от 30—60 минут днём до 60—120 минут ночью. В результате за сутки получается несколько десятков результатов. На основании этих данных можно судить о среднем давлении в течение суток, среднем давлении в течение ночи, среднем давлении в дневное время. Кроме самих цифр АД, можно получить данные, которые не прямым образом свидетельствуют в пользу диагноза гипертонической болезни. Например, о наличии или отсутствии именно гипертонической болезни можно судить по скорости и величине снижения артериального давления в ночное время или скорости его подъёма в утренние часы. Лечение [ править | править код ]Основная цель лечения больных АГ состоит в максимальном снижении риска развития сердечно-сосудистых и других осложнений и смерти от них. Для достижения этой цели требуется не только снижения АД до нормального уровня, но и коррекция всех факторов риска: курения, дислипидемии, гипергликемии, ожирения, и лечение сопутствующих заболеваний — сахарного диабета и других. Лечение должно быть постоянным, в течение многих лет. Исчезновение неприятных ощущений не даёт оснований прекращать лечение. Мероприятия по изменению образа жизни [ править | править код ]
Медикаментозная терапия [ править | править код ]В настоящее время для терапии АГ в России рекомендованы семь классов антигипертензивных препаратов (см. более подробно в Артериальная гипертензия#Лечение):
Подбор препарата или комбинации препаратов должен осуществлять врач.
Итак, артериальной гипертензией считается длительное, стойкое повышение цифр свыше 140 мм рт ст для систолического, «верхнего» давления и 90 для диастолического, «нижнего» давления, измеренного манжетой на плече у пациента в покое. Гипертензия может быть вторичной, или симптоматической и возникать при заболеваниях разных органов человека, например, сердца и аорты, щитовидной железы, надпочечников, почек, головного мозга, почечных сосудов. Но чаще (в 90 – 95% случаев) развивается первичная, или эссенциальная гипертензия. Это тип повышения давления, при котором видимые заболевания других органов отсутствуют. Ранее первичная гипертензия называлась гипертонической болезнью, в настоящее время термины гипертензия и гипертония считаются равнозначными. В здоровом организме поддержание динамического равновесия кровяного давления обеспечивается тонусом сосудов и их нейро-гуморальной регуляцией, объемом циркулирующей крови (ОЦК) и концентрацией натрия в крови. При первичной гипертензии происходит нарушение процессов регуляции этих параметров. Какие причины могут вызвать нарушения, так до сих пор точно и не выяснено. Распространение первичной гипертензии составляет среди лиц старше 40 лет 20 – 25%, причем у женщин заболевание встречается несколько чаще. Так же, как и симптоматические гипертензии, эссенциальная подразделяется на степени и стадии течения, что важно учитывать для назначения лечения и определения риска развития осложнений и внезапной сердечной смерти. В зависимости от максимальных цифр давления, первичная гипертензия может быть: 1 степени тяжести – при уровне АД 140/90 — 159/99 Выделяют следующие стадии течения болезни:I стадия. Характеризуется не постоянным повышением уровня давления, во время эмоционального напряжения, физической нагрузки. Поражение органов – мишеней и осложнения отсутствуют. Может длиться в течение многих лет. II стадия. Давление повышено постоянно, но хорошо снижается гипотоническими препаратами. Чаще возникают гипертонические кризы. Поражение органов – мишеней, наиболее чувствительных к постоянно повышенному давлению крови в артериях, диагностируемое клинически и инструментально. — гипертрофия миокарда,
III стадия. Значительное, стойкое повышение давления, купируемое приемом только комбинаций антигипертензивных препаратов. Частые гипертонические кризы. На этой стадии уже возникают осложнения — инсульт, инфаркт, стенокардия, сердечная недостаточность, нефропатия, расслаивающая аневризма аорты, кровоизлияние в сетчатку глаза. Причины первичной гипертензииВ отличие от симптоматических гипертензий, в основе эссенциальной не лежат какие-то видимые органические поражения других органов. Такой тип гипертонии чаще развивается при длительном психоэмоциональном напряжении, особенно у лиц, занятых напряженным умственным трудом, и у жителей крупных городов с большим количеством психических раздражителей. Также подвержены первичной гипертонии люди с тревожно – мнительным типом личности, постоянно находящиеся в состоянии хронического стресса и тревоги. Это обусловлено повышенным уровнем гормонов стресса в крови (адреналин, норадреналин), вырабатываемых в надпочечниках, а также в постоянной стимуляции адренорецепторов сосудов. Сосуды постоянно пребывают в повышенном тонусе, увеличивая сопротивление току крови, вследствие чего возрастает кровяное давление. Сужение артерий почек приводит к нарушению образования в них веществ, осуществляющих регуляцию объема крови в сосудистом русле (ренин, ангиотензиноген). Возникает порочный круг, так как на этом этапе почки запускают механизм задержки натрия и воды в организме, что еще больше провоцирует повышение давления. Кроме психогенных причин заболевания, на развитие первичной гипертонии могут оказать влияние следующие факторы риска: Симптомы первичной гипертензииНа протяжении многих лет повышение давления может оставаться незамеченным для человека, так как плохое самочувствие он связывает с переутомлением и не контролирует уровень давления. Основные жалобы при эссенциальной гипертонии: — головная боль в затылочной области, чаще возникающая по уторам в горизонтальном положении, после стресса или физической нагрузки При поражении органов мишеней появляются такие симптомы, как: При развитии осложнений клиническая картина дополняется соответствующей клинической картиной. Диагностика эссенциальной гипертонииДиагноз первичной гипертонии может быть установлен на основании обследования, в ходе которого не выявлено значимых органических изменений других органов, послуживших причиной высокого давления. Если в ходе обследования внутренних органов не нашлось заболевания, вызывающего вторичную гипертензию, то врач предполагает у пациента первичную гипертензию. Если выявлены патологические изменения внутренних органов, врач должен тщательно интерпретировать результаты и понять, это состояние явилось причиной или следствием гипертензии. Для того, чтобы исключить первоначальные заболевания головного мозга, почек, сердца и аорты, эндокринной системы, может потребоваться много времени на уровне поликлинического звена, поэтому многих пациентов госпитализируют в терапевтический стационар для обследования. Особенно, если возникает злокачественное течение артериальной гипертензии у лиц моложе 30 лет – стойкое, значительное повышение давления до очень высоких цифр. В последнем случае врачу следует думать о симптоматической гипертензии. При дифференциальной диагностике первичной и вторичной гипертензии врач, кроме осмотра пациента и измерения давления на обеих руках, применяет такие методы диагностики: 1. Лабораторные методы. 2. Инструментальные методы. Лечение первичной гипертензииЛечение гипертонии начинается с коррекции образа жизни и немедикаментозных методов терапии. Образ жизни для пациента с эссенциальной гипертонией складывается из следующих мероприятий: — Отказ от курения и злоупотребления алкоголем. Доказано, что яды, содержащиеся в сигаретах, и алкоголь, попадая в организм, токсически действуют на внутреннюю стенку сосудов и вызывают ее повреждение. Отлично помогает от повышенного давления систематическое выполнение следующей гимнастики:
К немедикаментозным методам лечения относятся: Эти методы могут помочь при начальной стадии гипертензии, когда еще нет поражения органов – мишеней и осложнений. В противном случае назначаются лекарственные препараты, один или их комбинация: — ингибиторы АПФ (ангиотензинпревращающего фермента) и АРА II (антагонисты рецепторов к ангиотензину II) не только действуют на основной механизм задержки натрия и жидкости в организме, но и защищают органы – мишени от дальнейшего пагубного влияния высокого давления. Препараты – лизигамма, престанс, фозикард, зокардис, хартил; лориста, валсартан и др. Предпочтительно лечение начинать с немедикаментозных методов (на I стадии), при отсутствии эффекта назначить какой-либо один препарат с малой дозы. На стадии поражения органов – мишеней, при развитии осложнений, при стойком повышении давления до значительных цифр рекомендуется прием комбинации препаратов. Комбинированные препараты – Эксфорж (валсартан + амлодипин), Лозап плюс (гидрохлортиазид + лозартан), Аритель плюс (гидрохлортиазид + бисопролол) и многие другие. Осложнения гипертензииНеконтролируемое высокое давление без лечения может привести к развитию гипертонического криза. Это состояние, длящееся от нескольких часов до нескольких суток, характеризующееся стойким повышением давления до значительных цифр, иногда выше 220 мм. рт. ст. Для пациентов, которые переносят плохо даже незначительный подъем давления, кризом может считаться повышение АД до 150/100 и выше, сопровождающееся выраженным ухудшением самочувствия. Для криза характерны очень резкая головная боль, не купирующаяся обезболивающими препаратами, мигренозного характера, тошнота, рвота, не приносящая облегчения, головокружение, невозможность находиться в вертикальном положении, покраснение кожи лица, боли в сердце, чувство нехватки воздуха или одышка. Первая помощь при гипертоническом кризе заключается в приеме под язык таблетки каптоприла или нифедипина. Госпитализация показана при ишемии миокарда, сахарном диабете, перенесенном инфаркте или инсульте. Во время криза могут развиться другие осложнения эссенциальной гипертензии: Каждое из этих состояний требует экстренной госпитализации в терапевтическое или кардиологическое отделение. Профилактикой осложнений является регулярный, непрерывный прием назначенных препаратов. Дозировку следует снижать постепенно до полной отмены препарата. ПрогнозДля оценки прогноза пациентов с гипертонией разработана шкала оценки факторов риска (Фремингемская модель). В ней используется пять групп риска осложнений и смерти от сердечно – сосудистых причин в течение ближайших 10 лет. Группа риска, в которой находится тот или иной пациент, определяется следующими критериями: Например, пациент с отсутствием факторов риска, без поражения других органов и без осложнений, с незначительным нестойким повышением АД попадает в группу незначительного риска, то есть прогноз благоприятный. А пациент с несколькими факторами риска, с поражением органов, перенесший инфаркт или инсульт, при постоянном повышении АД более 180/100 мм. рт. ст. имеет очень высокий риск сердечной смерти, то есть прогноз неблагоприятный. Эссенциальная артериальная гипертензия представляет собой повышение систолического давления крови в момент сокращения сердца и выброса крови до показателей 140 мм рт. ст. и выше этой отметки и/или диастолического давления крови в момент расслабления сердечной мышцы до отметки 90 мм рт. ст. и выше. В Юсуповской больнице проводится диагностика и лечение эссенциальной гипертензии. Опыт высококвалифицированных врачей и современное медицинское оборудование позволяют диагностировать заболевание на ранней стадии его развития и предотвратить осложнения. Врачи Юсуповской больницы призывают быть внимательным к своему здоровью. Что такое эссенциальная гипертензия, симптомыВ медицине выделяют следующие понятия:
Истинная гипертония (эссенциальная форма) занимает лидирующую позицию среди всех случаев гипертензии. Частота встречаемости составляет 90%. В детском возрасте (до 10 лет) опасным считается уровень давления, превышающий 110/70 мм рт. ст., после 10 лет – 120/80 мм рт.ст. Диагноз подтверждается в случаях повторного измерения давления в течение четырех недель не менее двух раз в разные дни. В большинстве случаев заболеванию подвержены люди в возрасте от 30-ти до 45-ти лет. Как правило, патология развивается бессимптомно, ее выявляют случайно на плановом осмотре у специалиста. Либо же больной обращается к врачу при появлении различного рода осложнений. Симптомы заболевания в виде головных болей в теменной области и затылке, шума в ушах, головокружения нельзя отнести к специфическим, поскольку подобного рода недомогания сплошь и рядом наблюдаются у людей и с нормальным артериальным давлением. При развитии эссенциальной артериальной гипертензии головные боли приобретают интенсивный и длительный характер, так как сопровождаются отеком головного мозга. При поражениях сердца эссенциальная гипертензия имеет симптоматику в виде:
При поражении почек наблюдаются учащенные и обильные мочеиспускания в ночное время суток. Симптомы эссенциальной гипертензии при поражениях головного мозга проявляются в виде повышенной утомляемости, слабости, головокружений, нарушения памяти. Нормы артериального давленияСогласно общепринятым стандартам, оптимальным артериальным давлением считается 120/80 мм рт. ст. Нормальными принято считать показатели в пределах не выше 135/85 мм рт. ст. Пороговый уровень граничит с отметками 139/89 мм рт. ст. Степени эссенциальной гипертензии идентичны с симптоматической гипертонией:
Повышенное артериальное давление может приводить к большому числу осложнений, нарушению нормальной работы внутренних органов: почек, сердца, головного мозга, глазного дна, сосудов. У больного наблюдается слабость в руках и ногах, нарушается координация движений, память, зрение, снижается уровень интеллекта. Все это может привести к инсульту. Причины возникновения эссенциальной гипертензииНесмотря на все современные достижения в области медицины, причины первичной гипертонии до сих пор не установлены. Выделяют лишь ряд факторов, увеличивающих риск развития подобного рода заболевания. Среди них:
Патологические изменения в организме при эссенциальной гипертензииНа начальном этапе заболевания все патологические процессы, происходящие в организме, являются обратимыми. При развитии гипертонической болезни возникает необратимая органическая патология. К такого рода изменениям причисляют:
Степень развития патологических процессов напрямую зависит от стадии эссенциальной гипертензии. Эссенциальная гипертензия: диагностикаВиды диагностики эссенциальной гипертензии следующие:
В нашей клинике проводится любой вид диагностики. Опыт врачей и современное медицинское оборудование позволяют диагностировать заболевание на ранней стадии его развития и предотвратить осложнения. Эссенциальная гипертензия: что это такое, лечениеВыбор тактики лечения врач проводит после оценки состояния больного и стадии развития патологии. На начальных стадиях больным назначают немедикаментозную терапию, подразумевающую:
Медикаментозное лечение подразумевает прием следующих медицинских препаратов:
Эссенциальная гипертензия: осложненияСреди наиболее распространенных осложнений эссенциальной гипертензии выделяют:
Синдром эссенциальной гипертензии у взрослых приводит к резкому повышению артериального давления и снижению функций различных органов. Эссенциальная гипертензия: профилактикаВ качестве мер профилактики заболевания выступают:
Чтобы избежать осложнений требуется своевременно обратиться за помощью в Юсуповскую больницу, где проведут диагностику и лечение патологии. Качество предоставляемых услуг в больнице находится на европейском уровне. Все диагностические и лечебные процедуры выполняются на новейшем медицинском оборудовании. Палаты оборудованы с максимальным комфортом для пациентов. Не стоит откладывать поход к врачу и при любых проявлениях повышенного внутричерепного давления обратитесь за помощью к высококвалифицированным врачам Юсуповской больницы. Звоните по телефону и врач-координатор ответит на все ваши вопросы. | |||
 В последние десятилетия в связи с ухудшением экологии, увеличением стрессов, потребления продуктов питания с излишним содержанием химических веществ, возрос уровень заболеваний сердечно-сосудистой системы и артериальной гипертензии в целом. Гипертензия – это заболевание, не только вызывающее субъективный дискомфорт, но и опасное отдаленными последствиями и осложнениями.
В последние десятилетия в связи с ухудшением экологии, увеличением стрессов, потребления продуктов питания с излишним содержанием химических веществ, возрос уровень заболеваний сердечно-сосудистой системы и артериальной гипертензии в целом. Гипертензия – это заболевание, не только вызывающее субъективный дискомфорт, но и опасное отдаленными последствиями и осложнениями.