| Возраст, лет | Девочки | Мальчики | ||
| СО, мл | МОК, л/мин | СО, мл | МОК, л/мин | |
| Новорожденные | 2,50 | 0,38 | 2,50 | 0,38 |
| 10,2 | 1,2 | 10,2 | 1,2 | |
| 32,0 | 2,9 | 32,0 | 2,8 | |
| 34,0 | 2,9 | 38,0 | 2,8 | |
| 36,0 | 3,0 | 38,0 | 2,9 | |
| 38,0 | 3,2 | 39,0 | 3,1 | |
| 44,0 | 3,4 | 50,0 | 3,8 | |
| 47,0 | 3,8 | 53,0 | 4,0 | |
| 47,0 | 3,7 | 56,0 | 4,2 | |
| 57,0 | 3,8 | 64,0 | 4,3 | |
| 59,0 | 3,9 | 64,0 | 4,5 |
Так длительность сердечного цикла постепенно возрастает с 0,64 сек у детей 6 – 7 лет до 0,86 сек. у людей старше 60 лет, длительность фазы систолы – от 0,26 сек. до 0,32 сек. и диастолы от 0,39 сек. до 0,54 сек. у людей того же возраста. Кроме того, с увеличением возраста детей и урежением частоты сердечных сокращений наблюдается удлинение фазы изгнания и фазы напряжения. Увеличение деятельности фазы напряжения происходит в основном за счет удлинения периода изометрического сокращения.
6.2.Возрастные особенности сосудов.
6.2.1. Возрастные особенности артерий.
Кровеносные сосуды претерпевают существенные изменения в течение онтогенеза человека. У новорожденного ребенка артерии сформированы полностью. После рождения ребенка по мере увеличения возраста окружность, диаметр, толщина стенок артерий и их длина увеличивается, достигая окончательных размеров к 12 – 14 годам.
Изменяются также уровень отхождения артериальных ветвей от магистральных артерий, и даже тип их ветвления.
Начиная с 40 – 45 лет внутренняя оболочка артерий постепенно утолщается, изменяется строение эндотелиоцитов, появляются атеросклеротические бляшки, стенки склерозируются, просвет сосудов уменьшается.
Относительно конкретных артерий известно, что у людей всех возрастов диаметр левой венечнойартерии больше диаметра правой венечной артерии, однако наиболее существенные различия в диаметре этих артерий отмечаются у новорожденных и детей 10 – 14 лет.
Диаметр аорты у взрослого человека в 4,5 раза больше, чем у новорожденного. Диаметр общей соннойартерии у детей раннего возраста равен 3 – 6 мм, а у взрослых составляет 9 – 14 мл; диаметр подключичной артерии наиболее интенсивно увеличивается от момента рождения ребенка до 4 лет. В первые 10 лет жизни наибольший диаметр из всех мозговых артерий имеет средняя артерия.
В раннем детском возрасте артерии кишечника почти все одинакового размера. Разница между диаметром магистральных артерий и диаметром их ветвей 2-го и 3-го порядка вначале невелика, однако, по мере увеличения возраста ребенка, эта разница также увеличивается. Диаметр магистральных артерий растет быстрее, чем диаметр их ветвей. В течение первых 5 лет жизни ребенка диаметр локтевой артерии увеличивается более интенсивно, чем лучевой, но в дальнейшем диаметр лучевой артерии преобладает. Толщина стенок восходящей аорты растет очень интенсивно до 13 лет, а толщина стенок общей сонной артерии стабилизируется после 7 лет. Интенсивно возрастает площадь просвета восходящей аорты с 23 мм 2 у новорожденных до 107 мм 2 у 12-летних, что согласуется с увеличением размеров сердца и сердечного выброса крови.
Длина артерий возрастает пропорционально росту тела и конечностей. Например, длина восходящей части аорты к 50 годам увеличивается в 4 раза, при этом длина грудной части нарастает быстрее, чем брюшной. Артерии, кровоснабжающие мозг, наиболее интенсивно развиваются до 3–4-летнего возраста, по темпам превосходя другие сосуды. Наиболее быстро растет в длину передняя мозговая артерия. С возрастом удлиняются также артерии, кровоснабжающие внутренние органы, и артерии верхних и нижних конечностей. Так, у новорожденных детей грудного возраста нижняя брыжеечная артерия имеет длину 5 – 6 см, а у взрослых – 16 – 17 см.
Уровни отхождения ветвей от магистральных артерий у новорожденных и детей, как правило, располагаются проксимальнее, а углы, под которыми отходят эти сосуды, у детей больше, чем у взрослых. Меняется также радиус кривизны дуг, образуемых сосудами. Например, у новорожденных и детей до 12 лет дуга аорты имеет больший радиус кривизны, чем у взрослых.
Пропорционально росту тела и конечностей и соответственно увеличению длины артерий происходит частичное изменение топографии этих сосудов. Чем старше человек, тем ниже располагается дуга аорты. У новорожденных дуга аорты выше уровня I грудного позвонка, в 17 – 20 лет она находится на уровне II, в 25 – 30 лет — на уровне III, в 40 – 45 лет – на уровне IV грудного позвонка, у пожилых и старых людей на уровне межпозвоночного диска между IV и V грудными позвонками.
Изменяется также топография артерий конечностей. Например, у новорожденного проекция локтевой артерии соответствует переднемедиальному краю локтевой кисти. С возрастом локтевая и лучевая артерии перемещаются по отношению к срединной линии предплечья в латеральном направлении. У детей старше 10 лет эти артерии располагаются и проецируются так же, как и у взрослых. Проекция бедренной и подколенной артерий в первые годы жизни ребенка также смещается в латеральном направлении от срединной линии бедра. При этом проекция бедренной артерии приближается к медиальному краю бедренной кости, а проекция подколенной артерии к срединной линии подколенной ямки. Наблюдается изменение топографии ладонных артериальных дуг. Поверхностная ладонная дуга у новорожденных и детей младшего возраста располагается проксимальнее середины II и III пястных костей, у взрослых она проецируется на уровне середины III пястной кости.
По мере увеличения возраста происходит также изменение типа ветвления артерий. Так, у новорожденных тип ветвления венечных артерий рассыпной, к 6 – 10 годам формируется магистральный тип, который сохраняется на протяжении всей жизни человека.
Формирование, рост, тканевая дифференцировка сосудов внутриорганного кровеносного русла (мелких артерий и вен) в различных органах человека протекают в онтогенезе неравномерно. Стенки артериального отдела внутриорганных сосудов, в отличие от венозного, к моменту рождения имеют три оболочки: наружную, среднюю и внутреннюю. Наиболее существенные преобразования структур стенок артерий происходят в раннем (1 – 3 года) и втором (8 – 12 лет) детстве. После рождения увеличиваются длина внутриорганных сосудов, их диаметр, количество межсосудистых анастомозов, число сосудов на единицу объема органа. Наиболее интенсивно протекает этот процесс также на первом году жизни и в период от 8 до 12 лет.
Кровеносные сосуды к моменту рождения снабжены специальными механизмами, регулирующими кровоток. Один из таких механизмов — прекапиллярные сфинктеры, которые представляют собой скопление гладких мышечных клеток в устье капилляров. Возрастные изменения микроциркуляторного русла у человека в разных органах и тканях протекают в зависимости от времени становления структур этих органов.
6.2.2. Возрастные особенности вен.
С возрастом увеличиваются диаметр вен, площадь их поперечного сечения и длина. Так, например, верхняя полая вена в связи с высоким положением сердца у детей короткая. На первом году жизни ребенка, у детей 8 – 12 лет и у подростков длина и площадь поперечного сечения верхней полой вены возрастают. У людей зрелого возраста эти показатели почти не изменяются, а у пожилых и стариков в связи со старческими изменениями структуры стенок этой вены наблюдается увеличение ее диаметра. Нижняя полая вена у новорожденного короткая и относительно широкая (диаметр около 6 мм). К концу первого года жизни диаметр ее увеличивается незначительно, а затем быстрее, чем диаметр верхней полой вены. У взрослых людей диаметр нижней полой вены (на уровне впадения почечных вен) равен примерно 25 – 28 мм. Одновременно с увеличением длины полых вен изменяется положение их притоков. Формирование нижней полой вены у новорожденных происходит на уровне III – IV поясничных позвонков. Затем уровень, на котором формируется эта вена, постепенно опускается и к периоду полового созревания (13 – 16 лет) достигает IV – V поясничных позвонков. Угол формирования нижней полой вены у новорожденных составляет в среднем 63° (от 45° до 75°). После рождения он постепенно увеличивается и достигает у взрослых около 93° (от 70° до 110°).
Длина брюшного отдела нижней полой вены у детей на первом году жизни возрастает с 76 до 100 мм, в то время как ее перикардиальный отдел практически не изменяется (3,6 – 4,1 мм). Сосуды нижней полой вены имеют стенки большей толщины, чем у притоков верхней полой вены. У них хорошо выражены эластические мембраны, которые более четко разделяют оболочки. В средней оболочке имеются четкие слои циркулярно и продольно расположенных миоцитов.
Воротная вена у новорожденных подвержена значительной анатомической изменчивости, проявляющейся в непостоянстве источников ее формирования, количества притоков, мест их впадения, взаимоотношений с другими элементами печеночно-две-надцатиперстной связки. Начальный отдел вены лежит на уровне нижнего края XII грудного позвонка или I и даже II поясничных позвонков, позади головки поджелудочной железы. Воротная вена у новорожденных формируется преимущественно из двух стволов – верхней брыжеечной и селезеночной вен. Место впадения нижней брыжеечной вены непостоянно, чаще она вливается в селезеночную, реже – в верхнюю брыжеечную вену.
Длина воротной вены у новорожденных колеблется от 16 до 44 мм, верхней брыжеечной – от 4 до 12 мм, а селезеночной – от 3 до 15 мм. Просвет воротной вены у новорожденных составляет около 3,5 мм. В период от 1 до 3 лет величина просвета удваивается, от 4 до 7 лет – утраивается, в возрасте 8 – 12 лет – увеличивается в 4 раза, в подростковом в 5 раз, по сравнению с таковым у новорожденных. Толщина стенок воротной вены к 16 годам увеличивается в 2 раза.
После рождения меняется топография поверхностных вен тела и конечностей. Так, у новорожденных имеются густые подкожные венозные сплетения, на их фоне крупные вены не контурируются. К 1–2 годам жизни из этих сплетений отчетливо выделяются более крупные большая и малая подкожные вены ноги, а на верхней конечности латеральная и медиальная подкожные вены руки. Быстро увеличивается диаметр поверхностных вен ноги от периода новорожденности до 2 лет: диаметр большой подкожной вены почти в 2 раза, диаметр малой подкожной вены в 2,5 раза.
6.3.Возрастные особенности кровяного давления.
В плечевой артерии взрослого человека артериальное систолическое давление составляет 110 – 125 мм рт. ст., а диастолическое – 60 – 85 мм рт. ст. У детей артериальное кровяное давление ниже, чем у взрослых. Это связано с более низким ростом, с более эластичными стенками артерий, с более широким просветом сосудов и с более богатой капиллярной сетью в тканях. С возрастом давление (как систолическое, так и диастолическое) увеличивается.
В процессе родов у плода не наступает резких изменений артериального давления. Давление изменяется при первом вдохе и пережатии пуповины. Артериальное кровяное давление новорожденных составляет в среднем 76 / 38 мм рт. ст. Довольно существенно давление растет на первом году жизни ребенка. Так в возрасте от 3-х до 6-и месяцев систолическое давление изменяется от 82 до 88 мм рт. ст., а в возрасте 2-лет оно составляет уже 94 мм рт. ст. До 5 лет артериальное давление у мальчиков и девочек почти одинаково. От 5 до 9 лет оно несколько выше у мальчиков (Табл. 8)
Основной физиологической функцией сердца является выброс крови в сосудистую систему. Поэтому количество изгоняемой из желудочка крови является одним из важнейших показателей функционального состояния сердца.
Количество крови, выбрасываемой желудочком сердца в 1 минуту, называется минутным объемом крови. Он одинаков для правого и левого желудочка. Когда человек находится в состоянии покоя, минутный объем составляет в среднем около 4,5—5 л.
Разделив минутный объем на число сокращений сердца в минуту, можно вычислить систолический объем крови . При ритме сердечных сокращений 70-75 в минуту систолический объем равен 65-70 мл крови.
Определение минутного объема крови у человека применяется в клинической практике.
Наиболее точный способ определения минутного объема крови у человека был предложен Фиком. Он состоит в косвенном вычисления минутного объема сердца, которое производят, зная:
- разницу между содержанием кислорода в артериальной и венозной крови;
- объем кислорода, потребляемого человеком в 1 минуту. Допустим, что в 1 минуту через легкие в кровь поступило 400 мл кислорода и что количество кислорода в артериальной крови на 8 об.% больше, чем в венозной. Это означает, что каждые 100 мл крови поглощают в легких 8 мл кислорода, следовательно, чтобы поглотить все количество кислорода, которое поступило через легкпе в кровь в 1 минуту, т. е. в нашем примере 400 мл, необходимо, чтобы через лёгкие прошло 100·400/8=5000 мл крови. Это количество крови и составляет минутный объем крови, который в данном случае равен 5000 мл.
При использовании этого метода необходимо брать смешанную венозную кровь из правой половины сердца, так как кровь периферических вен имеет неодинаковое содержание кислорода в зависимости от интенсивности работы органов тела. В последние годы смешанную венозную кровь у человека берут прямо из правой половины сердца при помощи зонда, вводимого в правое предсердие через плечевую вену. Однако по понятным причинам этот метод взятия крови не имеет широкого применения.
Для определения минутного, а следовательно, и систолического объема крови разработан еще ряд других методов. Многие из них основаны па методическом припципе, предложенном Стюартом и Гамильтоном. Он состоит в том, что определяют разведение и скорость циркуляции какого-либо вещества, введенного в вену. В настоящее время для этого широко применяют некоторые краски и радиоактивные вещества. Введенное в вену вещество проходит через правое сердце, малый круг кровообращения, левое сердце и поступает в артерии большого круга, где и определяют его концентрацию.
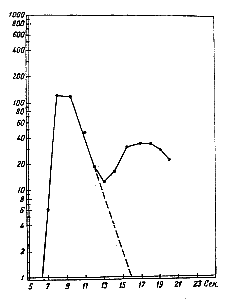 |
Последняя волнообразно спачала парастает, а затем падает. На фоне умепьшения концентрации определяемого вещества через некоторое время, когда порция крови, содержавшая максимальное его количество, вторично пройдет через левое сердце, его концентрации в артериальной крови вновь немного увеличивается (это так называемая волна рециркуляции) ( рис. 28 ). Замечают время от момента введения вещества до начала рециркуляции и вычерчивают кривую разведения, т. е. изменения концентрации (нарастания и убыли) исследуемого вещества в крови. Зная количество вещества, введенного в кровь и содержащегося в артериальной крови, а также время, потребовавшееся на прохождение всего количества через всю систему кровообращения, можно вычислить минутный объем крови но формуле: минутный объем в л/мин= 60·I/C·T, где I — количество введенного вещества в миллиграммах; С — средняя концентрация его в мг/л, вычисленная по кривой разведения; Т — длительность первой волны циркуляции в секундах.
Рис. 28. Полулогарифмическая концентрационная кривая краски, введенной в вену. R — волна рециркуляции.
Сердечно-легочный препарат . Влияние различных условий на величину систолического объема сердца можно исследовать в остром опыте посредством методики сердечно-легочного препарата, разработанной И. II. Павловым и Н. Я. Чистовичем и позднее усовершенствованной Э. Старлингом.
При этой методике у животного выключают большой круг кровообращения путем перевязки аорты и полых вен. Венечное кровообращение, а также кровообращение через легкие, т. е. малый круг, сохраняют неповрежденным. В аорту и полую вену вводят канюли, которые соединяют с системой стеклянных сосудов и резиновых трубок. Кровь, выбрасываемая левым желудочком в аорту, течет по этой искусственной системе, поступает в полые вены и затем в правое предсердие п правый желудочек. Отсюда кровь направляется в легочный круг. Пройдя капилляры легких, которые ритмически раздувают мехами, кровь, обогащенная кислородом и отдавшая углекислоту, так же как и в нормальных условиях, возвращается в левое сердце, откуда она вновь течет в искусственный большой круг из стеклянных и резиновых трубок.
Путем специального приспособления имеется возможность, изменяя сопротивление, встречаемое кровью в искусственном большом круге, увеличивать или уменьшать приток крови к правому предсердию. Таким образом, сердечно-легочный препарат дает возможность по желанию изменять нагрузку сердца.
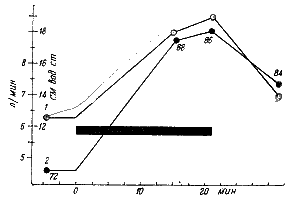 |
Опыты с сердечно-легочным препаратом позволили Старлингу установить закон сердца. При увеличении кровенаполнения сердца в диастолу и, следовательно, при увеличенном растяжении мышцы сердца сила сердечных сокращений возрастает, поэтому увеличивается отток крови от сердца, иначе говоря, систолический объем. Эта важная закономерность наблюдается и при работе сердца в целостном организме. Если увеличить массу циркулирующей крови введением физиологического раствора и тем самым увеличить приток крови к сердцу, то увеличивается систолический и минутный объем ( рис. 29 ).
Рис. 29. Изменения давления в правом предсердии (1), минутного объема крови (2) и частоты сердечных сокращений (цифры под кривой) при увеличении количества циркулирующей крови в результате введения солевого раствора в вену (по Шарпей — Шеферу). Период введения раствора отмечен черной полосой.
Зависимость силы сердечпых сокращений и величины систолического объёма от кровенаполнения желудочков в диастолу, а следовательно, от растяжения их мышечных волокон наблюдается в ряде случаев патологии.
При недостаточности полулунного клапана аорты, когда имеется дефект этого клапана, левый желудочек во время диастолы получает кровь не только из предсердия, но и из аорты, так как часть выброшенной в аорту крови возвращается в желудочек обратно через отверстие в клапане. Желудочек поэтому перерастягивается избыточным количеством крови; соответственно, но закону Старлинга, нарастает сила сердечных сокращений. В итоге благодаря увеличенной систоле, несмотря на дефект аортального клапана и возврат части крови в желудочек из аорты, кровоснабжение органов сохраняется на нормальном уровне.
Изменения минутного объема крови при работе . Систолический и минутный объемы крови не являются постоянными величинами, напротив, они весьма изменчивы в зависимости от того, в каких условиях находится организм и какую работу он совершает. При мышечной работе происходит очень значительное увеличение минутного объема (до 25-30 л). Это может быть обусловлено учащением сердечных сокращений п увеличением систолического объема. У нетренированных людей увеличение минутного объема обычно происходит за счет учащения ритма сердечных сокращений.
У тренированных же людей при работе средней тяжести происходит увеличение систолического объема и гораздо меньшее, чем у нетренированных, учащение ритма сердечных сокращений. При очень большой работе, например при требующих огромного напряжения спортивных соревнованиях, даже у хорошо тренированных спортсменов наряду с увеличением систолического объема отмечается также учащение сердечных сокращений. Учащение сердечного ритма в сочетании с увеличением систолического объема обусловливает очень большое увеличение минутного объема, а следовательно, и увеличение кровоснабжения работающих мышц, чем создаются условия, обеспечивающие большую работоспособность. Число сердечных сокращений у тренированных людей может достигать при очень большой нагрузке 200 и более в минуту.
Читайте также:
- II. Исследование сенсорного развития детей.
- II. Исследование сенсорного развития детей.
- II.2.1. Методы определения готовности детей к школьному обучению.
- III. Возрастные особенности детей дошкольного возраста.
- IX. Творчество детей
- V — объем выпуска.
- VII. Организация летнего отдыха и оздоровления детей и молодежи. Молодежный туризм.
- X. Требования к дошкольным образовательным организациям и группам для детей с ограниченными возможностями здоровья
- XI. Требования к приему детей в дошкольные образовательные организации, режиму дня и организации воспитательно-образовательного процесса
- XIV. Определение группы крови и Rh-фактора.
- XL. Дворец Жака Кёра — Сокровищница. Сцена с Тристаном и Изольдой.
- XV. Переливание компонентов крови.
Парциальное давление газов во вдыхаемом и альвеолярном воздухе, артериальной и венозной крови
Газовый состав артериальной крови
Лёгочный газообмен
Резерв дыхания у детей
| Возраст, годы | Резерв дыхания, л/мин | Возраст, годы | Резерв дыхания, л/мин |
| 38,8 | 50,4 | ||
| 36,4 | 56,3 | ||
| 38,2 | 46,2 | ||
| 41,9 | 63,1 | ||
| 43,7 | 69,6 |
а) Эффективность внешнего дыхания оценивается по разнице содержания О2 и СО2 во вдыхаемом и выдыхаемом воздухе. У детей 1 года жизни она составляет всего 2–2,5%, у взрослых 4–4,5%. Во выдыхаемом воздухе у детей раннего возраста содержится меньше и углекислого газа – 2,5%; у взрослых – 4%. Таким образом, дети раннего возраста за каждое дыхание поглощают меньше О2 и выделяют меньше СО2, хотя газообмен у детей более значителен, чем у взрослых (в пересчете на 1 кг массы тела).
б) Коэффициент использования кислорода (КИО2) – количество поглощенного кислорода (ПО2) из 1 л вентилируемого воздуха. Позволяет судить о компенсаторных возможностях системы внешнего дыхания.
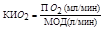 | У детей до 5 лет КИО2 = 31–33 мл/л, в возрасте 6–15 лет = 40 мл/л, у взрослых = 40 мл/л. |
КИО2 зависит от условий диффузии кислорода, объема альвеолярной вентиляции, от координации легочной вентиляции и кровообращения в малом круге.
| Возраст | Систолический объем | Минутный объем | |
| объем, мл | объем, мл на 1 кг массы | объем, мл | Объем, мл на 1 кг массы |
| Новорожденный | 3,0 | 0,9 | |
| 1 год | 10,2 | 1,0 | |
| 7 лет | 23,0 | 1,0 | |
| 12 » | 41,0 | 1,15 | |
| 13–16 » | 59,0 | 1,2 |
Средние значения ЧСС у здоровых детей в различные периоды суток
по данным Холтеровского мониторирования ЭКГ
(по Л.М. Макарову, М.А. Школьниковой и соавт., 1998 )
| Возраст, лет | Период суток | Девочки, среднее | Девочки, σ | Мальчики, среднее | Мальчики, σ |
| 3–5 | 07.00 – 14 00 | 115,3 | 6,4 | 107,8 | 9,3 |
| 15.00 – 22.00 | 104,2 | 9,7 | 106,3 | 9,6 | |
| 23.00 – 06.00 | 84,5 | 7,8 | 78,4 | 8,1 | |
| Среднесуточная | 100,5 | 7,8 | 98,4 | 5,6 | |
| 6–8 | 07.00 – 14.00 | 102,2 | 2,6 | 90,2 | 11,2 |
| 15.00–22.00 | 98,1 | 9,4 | 91,3 | 9,5 | |
| 23.00 – 06.00 | 78,6 | 9,3 | 70,3 | 9,7 | |
| Среднесуточная | 87,4 | 3,1 | 83,7 | 4,9 | |
| 9–11 | 07.00 – 14.00 | 104,9 | 9,5 | 92,4 | 9,4 |
| 15.00 – 22.00 | 92,4 | 9,0 | 85,8 | 9,6 | |
| 23.00 – 06.00 | 82,8 | 7,2 | 65,2 | 7,6 | |
| Среднесуточная | 80,6 | 5,2 | 76,4 | 6,3 | |
| 12–14 | 07.00 – 14.00 | 92,6 | 11,3 | 88,6 | 9,6 |
| 15.00 – 22.00 | 90,9 | 9,2 | 82,4 | 9,7 | |
| 23.00 – 06.00 | 72,2 | 9,7 | 61,8 | 8,4 | |
| Среднесуточная | 79,4 | 3,5 | 70,3 | 8,7 |
Дата добавления: 2015-06-27 ; Просмотров: 952 ; Нарушение авторских прав? ;