Содержание:
Инфаркт миокарда у лиц пожилого и старческого возраста протекает атипично и имеет свои особенности.
Особенности протекания инфаркта у пожилых людей и лиц старческого возраста:
- Инфаркту миокарда у пожилых людей предшествует длительный стенокардитический анамнез.
- У лиц пожилого и старческого возраста чаще наблюдаются мелкоочаговые и распространенные инфаркты.
- Более чем в половине случаев инфаркт миокарда развивается на фоне артериальной гипертензии.
- Чаще встречается безболевая форма инфаркта миокарда, а типичная болевая форма у пожилых встречается намного реже.
- Часто инфаркт миокарда у лиц пожилого и старческого возраста протекает под маской респираторного заболевания или грудного радикулита.
- Болевая форма инфаркта миокарда часто сопровождается быстрым развитием острой левожелудочковой недостаточностью.
- Инфаркт миокарда в пожилом возрасте часто сочетается с цереброваскулярной недостаточностью, поэтому на фоне инфаркта миокарда часто развиваются психозы, объясняемые резким нарушением мозгового кровообращения.
- У лиц пожилого возраста чаще развивается кардиогенный шок, летальность от которого доходит до 90%.
- На фоне инфаркта миокарда появляется впервые именно в пожилом возрасте сахарный диабет.
- Инфаркт миокарда в пожилом возрасте приобретает рецидивирующее течение.
- В 33% случаях инфаркт миокарда в пожилом возрасте повторяется.
В старческом и пожилом возрасте диагностика инфаркта миокарда затруднена из-за возрастных особенностей, поэтому у лиц старшей возрастной категории необходим регулярный мониторинг электрокардиограммы в течение трех суток, а затем не реже чем через 5-7 дней.
Анализ крови не дает достоверной информации из-за сочетанной патологии, поэтому диагностика в основном базируется на анамнезе, клинике и данных функциональной диагностики.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФАРКТА МИОКАРДА В ПОЖИЛОМ И СТАРЧЕСКОМ ВОЗРАСТЕ:
- Купировать болевой приступ.
- Ограничить зону некроза.
- Поддержать сократительную способность миокарда.
- Для профилактики тромбоэмболий врачом назначается лекарственный препарат.
Реабилитация лиц пожилого и старческого возраста
- Психологическая реабилитация– установка на активный образ жизни.
- Физическая реабилитация – раннее расширение режима, усаживание в постели в первые дни заболевания. Подбор тренирующего режима в последующем с помощью тренажеров (например, велотренажера)
- Социальная реабилитация – восстановительная терапия проводится с подключением родственников. Рекомендуется включать пациента в домашнюю деятельность.
Большое значение придается физической активности. Рекомендуются ежедневные прогулки по 30 минут и более в обычном режиме.
Основные задачи медикаментозной терапии в домашних условиях
- Снижение частоты болевых приступов, а еще лучше предотвращение их.
- Повышение толерантности к нагрузкам.
- Улучшение качества жизни.
- Снижение риска развития повторного инфаркта миокарда.
- Увеличение продолжительности жизни.
Из медикаментов применяются:
- Нитраты.
- Диуретики.
- Ингибиторы ангиотензинпревращающего фермента.
- Сердечные гликозиды.
- Малые дозы β-блокаторов.
В лечении людей пожилого возраста следует применять индивидуальный подход к пациенту в зависимости от особенностей организма.
За подробной информацией о лечении в Германии
позвоните нам на бесплатный для Вас телефон 8 (800) 555-82-71 или задайте свой вопрос через
 От здоровья и функциональности сердечной мышцы зависит жизнь человека, но в пожилом возрасте ее состояние может быть не идеальным. Сказываются сопутствующие заболевания, чрезмерная или, напротив, недостаточная физическая нагрузка, образ жизни, труда и питания, наличие вредных привычек. Все эти факторы становятся причинами многочисленных сердечно-сосудистых заболеваний, в числе которых самым опасным можно назвать инфаркт миокарда.
От здоровья и функциональности сердечной мышцы зависит жизнь человека, но в пожилом возрасте ее состояние может быть не идеальным. Сказываются сопутствующие заболевания, чрезмерная или, напротив, недостаточная физическая нагрузка, образ жизни, труда и питания, наличие вредных привычек. Все эти факторы становятся причинами многочисленных сердечно-сосудистых заболеваний, в числе которых самым опасным можно назвать инфаркт миокарда.
Основные причины и симптомы заболевания
Чтобы работоспособность сердечной мышцы не снижалась, она должна бесперебойно получать кислород и питательные вещества, а вредные отработанные соединения должны своевременно удаляться. Именно состояние кровеносных сосудов, снабжающих миокард, определяет его функциональность.
Но возрастные изменения постепенно прогрессируют и затрагивают все внутренние органы, в том числе и артерии. На их стенках изнутри начинают образовываться так называемые атеросклеротические «бляшки», значительно затрудняющие скорость и объем кровотока. Если возникает препятствие в сосудах, снабжающих сердечную мышцу, в виде тромба, бляшки или участка спазмирования артерии, то определенная часть миокарда не получает кислород и погибает. В этом и заключается инфаркт, означающий «омертвение».
Как правило, это острое состояние, чрезвычайно опасное для жизни и требующее экстренного оказания медицинской помощи. К сожалению, в первый час после инфаркта смертность очень высока: до 50%. Клинические проявления патологии могут быть разнообразными, из-за чего существует несколько форм инфаркта, но можно выделить и наиболее характерные признаки. При их наличии заподозрить инфаркт у человека следует в первую очередь. Это сильнейшая загрудинная боль (пациенты сравнивают ее с ножевым ударом в грудь), резкое побледнение и потливость кожных покровов, одышка, слабость, выраженный страх смерти. При обширных инфарктах, когда болевой синдром максимален, пациенты теряют сознание.
Однако, омертвение сердечной мышцы может принимать и атипичные клинические формы, что намного затрудняет диагностику и замедляет оказание своевременной помощи. Так, при периферическом типе боль ощущается вовсе не области груди, а в руке или в нижней челюсти. Абдоминальная форма инфаркта, к примеру, проявляется признаками острого гастрита, холецистита или панкреатита.
Особенности инфаркта миокарда в пожилом возрасте
Инфаркт может случиться в любом возрасте, нередко от него погибают и молодые трудоспособные люди. Каждый возрастной период определяет свои особенности протекания этой патологии. Например, для пациентов средних лет более характерно наличие обширных очагов отмирания мышечной ткани. В пожилом и старческом возрасте также имеются весьма типичные черты инфаркта миокарда:
- фоновыми заболеваниями, предшествующими инфаркту, являются длительно протекающая гипертоническая болезнь и стенокардия;
- очаги омертвения сердечной мышцы чаще не обширные и одиночные, а мелкие и множественные;
- чаще диагностируются атипичные формы патологии, когда болевой синдром не выражен или отмечается пациентами в спине или брюшной полости, когда инфаркт «маскируется» под обострение остеохондроза или респираторное заболевание;
- нередко инфаркты у пожилых сочетаются с нарушениями мозгового кровообращения, вплоть до инсультов, что объясняется распространенным атеросклерозом;
- интенсивный болевой синдром, развивающийся при инфаркте, очень часто приводит к появлению кардиогенного шока, смертность от которого в пожилом возрасте доходит до 90-95 процентов;
- стоит отметить, что начало сахарного диабета у стариков нередко провоцируется инфарктом миокарда;
- первичный случай инфаркта, даже при благоприятном исходе, не означает выздоровления. Часто эпизоды патологии повторяются, то есть она приобретает рецидивирующий характер течения.
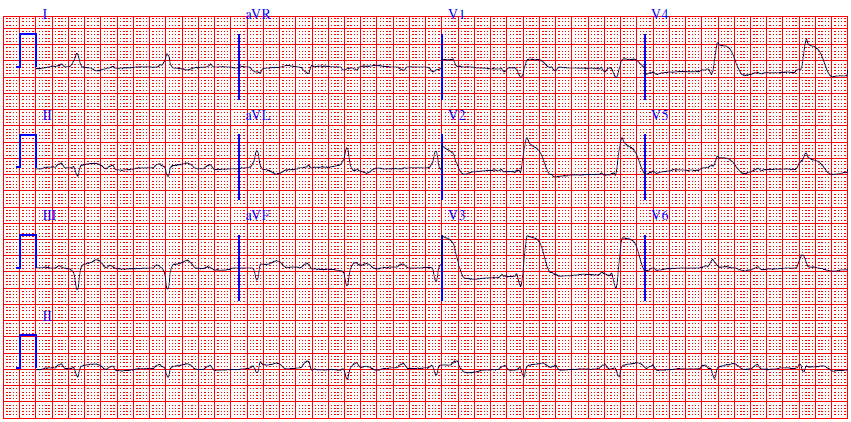
Все эти особенности клинической картины и течения инфаркта в пожилом возрасте определяют и некоторые трудности для его своевременной диагностики. Поэтому данные, получаемые при ЭКГ, приобретают важнейшее значение, а само исследование должно повторяться несколько раз, чтобы подтвердить или исключить диагноз инфаркта.

- Google+
Термин инфаркт миокарда происходит от миокарда (сердечная мышца) и инфаркт (отмирание тканей из-за кислородного голодания или ишемии). Острый инфаркт миокарда (ОИМ) еще широко известен, как сердечный приступ. Впрочем, термин “сердечный приступ” иногда относится к другим заболеваниям, таким, как стенокардия и внезапная остановка сердца (при этом существует несколько форм инфаркта, например, гастралгическая форма инфаркта миокарда и прочее).
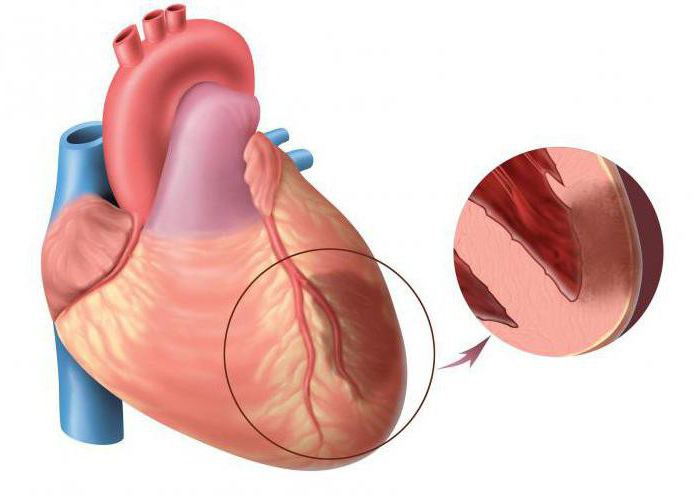 Острый инфаркт миокарда является заболеванием, которое возникает, когда приток крови к части сердца прерывается, вызывая смерть сердечной ткани. ОИМ провоцируется, когда ишемия миокарда превышает критический порог и повреждается механизм восстановления клеток, предназначенных для поддержания нормальной рабочей функции. Критическая ишемия миокарды может возникнуть в результате повышенного метаболического спроса миокарда и / или снижения доставки кислорода и питательных веществ к миокарду через коронарный кровоток. Сердечный приступ (инфаркт миокарда) происходит, когда область сердечной мышцы погибает или повреждена из-за недостаточного поступления кислорода в этой области.
Острый инфаркт миокарда является заболеванием, которое возникает, когда приток крови к части сердца прерывается, вызывая смерть сердечной ткани. ОИМ провоцируется, когда ишемия миокарда превышает критический порог и повреждается механизм восстановления клеток, предназначенных для поддержания нормальной рабочей функции. Критическая ишемия миокарды может возникнуть в результате повышенного метаболического спроса миокарда и / или снижения доставки кислорода и питательных веществ к миокарду через коронарный кровоток. Сердечный приступ (инфаркт миокарда) происходит, когда область сердечной мышцы погибает или повреждена из-за недостаточного поступления кислорода в этой области.
Инфаркт миокарда может быть разделен на основе анатомической, морфологической и диагностической клинической информации. С анатомической или морфологической точки зрения, существуют два типа ОИМ – трансмуральный и нетрансмуральный.
Расположение и протяженность инфаркта зависит от анатомического распределения закупоренной емкости, наличия дополнительных поражений, а также адекватности коллатерального кровообращения.
Распространенными причинами острого инфаркта миокарда являются:
– Разжижение коронарной артерии
– Гипертрофия желудочков
– Гипоксия из-за отравления угарным газом или острых легочных заболеваний (инфаркты из-за болезни легких обычно возникают, когда спрос миокарды резко возрастает по сравнению с имеющейся возможностью кровоснабжения)
– Эмболия коронарной артерии
– Потребление алкоголя, наркотиков, курение
– Артериит
– Коронарные аномалии, в том числе аневризма коронарных артерий
– Наличие сгустка в коронарной артерии, прерывающего поток крови, а значит и кислорода к сердечной мышце, что приводит к гибели клеток сердца в этой области
– Повреждение сердечной мышцы, когда она теряет способность сокращаться, а остальным сердечным мышцам приходится компенсировать ослабленную область
– Гиперхолестеринемия и гипертриглицеридемия, в том числе липопротеин
Симптомы острого инфаркта миокарда
 Предшествующая боль. Многие пациенты упоминают об изменении в структуре стенокардии, предшествующей появлению симптомов инфаркта миокарда.
Предшествующая боль. Многие пациенты упоминают об изменении в структуре стенокардии, предшествующей появлению симптомов инфаркта миокарда.
Боль миокарда. В отличие от стенокардии, большинство инфарктов происходят в состоянии покоя, и чаще всего ранним утром, что затрудняет возможность помочь больному с инфарктом. Боль подобна боли при стенокардии, в том же месте, но она может быть более сильной, быстро накапливается или волнообразно доходит до максимальной интенсивности в течение нескольких минут или дольше. Нитроглицерин оказывает незначительное влияние; даже опиоиды могут не облегчить боль.
Также существуют сопутствующие симптомы острого инфаркта миокарда. Пациенты могут выйти в холодный пот, чувствовать себя слабыми и испуганными, постоянно искать более комфортное положение. Головокружение, потливость, тревожность, бред, обморок, одышка, сбивчивое дыхание, кашель, тошнота и рвота, вздутие живота, могут присутствовать по отдельности или в любой комбинации.
Боль за грудиной является одним из основных симптомов сердечного приступа, но во многих случаях боль может быть незначительной или даже полностью отсутствовать (так называемый “тихий сердечный приступ”), характерен для пожилых людей и людей, страдающих диабетом. Часто, боль исходит от груди к рукам, в плечо, шею, зубы или челюсть, живот.
Лечение острого инфаркта миокарда
Всем пациентам с уже диагностированным ОИМ или при подозрении на инфаркт миокарда следует принимать аспирин в дозе 162 мг или 325 мг сразу, независимо от того, рассматривается ли вопрос тромболитической терапии. Жевательный аспирин обеспечивает более быстрое попадание в кровь. Пациентов с аллергией на аспирин можно лечить с помощью клопидогреля 300 мг, хотя его эффект будет медленнее.
Инфаркт требует неотложной медицинской помощи! Непрерывный мониторинг ЭКГ (электрокардиография) начинается немедленно, потому что угрожающие жизни аритмии (нерегулярные сердцебиения) являются ведущей причиной смерти в течение первых нескольких часов после сердечного приступа.
Необходимые меры при ОИМ. Лекарственные препараты и жидкости доставляются непосредственно в вену, используя капельницу. Используются различные устройства мониторинга. Кислород обычно дается, даже если уровень кислорода в крови в норме. Это делает кислород легко доступными для тканей организма и уменьшает нагрузку на сердце.
Целью лечения является остановка прогрессирования сердечного приступа, уменьшение требования к сердцу и предотвращение развития осложнений.
Сердечный приступ, особенно из-за нарушений сердечного ритма, часто опасен для жизни и требует неотложной медицинской помощи, которая необходима немедленного. Чем больше времени проходит, даже 1 – 2 минуты, перед тем как станет доступна медицинская помощь, тем более вероятно возникновение угрожающих жизни аритмий. Поэтому, пожилые люди не должны оставаться без постоянного квалифицированного внимания, которое позволит своевременно оказать им необходимую помощь и избежать непоправимых последствий.