Содержание:
Сердечная аритмия – это нарушение ритма, последовательности или частоты сердечных сокращений. В здоровом состоянии человек практически не чувствует ритм сердцебиения. При аритмии явно ощущаются резкие изменения – учащение или внезапные замирания, хаотические сокращения. Из этой обзорной статьи вы узнаете о том как можно вылечить аритмию.
Напомним, что под аритмией, в общем случае, подразумевается любое нарушение ритма или частоты сердечных сокращений. Возможны ситуации, когда аритмия является вариантом нормы, поэтому очень важно правильно установить её разновидность и причину происхождения.
Своевременное обращение к врачу сэкономит нервы и, с большой вероятностью, позволит установить правильный диагноз. Если вы сейчас не располагаете возможностями для этого, то для предварительной самодиагностики можете подробнее ознакомиться с разделом «виды аритмии».
Категорически опасно начинать лечение на основании самодиагностики.
Точно зная свой диагноз вы можете ознакомиться с методами лечения из этой статьи. Сразу оговоримся, что мы будем размещать здесь исключительно не медикаментозные способы лечения, для назначения противоаритмических средств обратитесь к лечащему врачу.
Нужно ли вам лечение?
Симптомы аритмии могут свидетельствовать о ряде сердечных заболеваний, поэтому при первых ощущениях сбоев в сердечном ритме следует обращаться к врачу.
Существует множество аритмий, которые считаются безвредными или, по крайней мере, не опасными. После того, как врач точно определит тип вашей аритмии, его следующей задачей будет необходимость выяснить, является ли ваша аритмия аномалией, либо это просто временный или нормальный процесс.
Каждый отдельный вид аритмии требует специального лечения. Но мы можем дать вам общие рекомендации, которые будут полезны для здоровья не только сердца, но и всего организма в целом.
Общие рекомендации
Для того чтобы обеспечить нормальное функционирование кровеносной системы, нам следует обратить на следующие методы и правила:
 Предотвращение образования тромбов (меньше жареной, соленой и жирной пищи).
Предотвращение образования тромбов (меньше жареной, соленой и жирной пищи).- Не устраивать своему сердцу перегрузок и контролируйте пульс.
- Занимаемся физкультурой — гиподинамия очень вредна, а движение это жизнь.
- Восстанавливаем сердечный ритм путем изменения образа жизни и питания, насколько это возможно.
- Лечим заболевания сердца, влияющие на его ритм.
Если у вас вшит кардиостимулятор, то отслеживание пульса из рекомендации превращается в обязанность. Подсчитывайте количество сокращений за одну минуту и записывайте в специальную тетрадь. Желательно делать измерения несколько раз в день, кроме того можно измерять давления. Собранные вами данные, очень помогут врачу оценить течение заболевания и эффективность предложенного лечения.
Вещества провоцирующие аритмию (крайне не рекомендованы к употреблению):
- алкоголь
- кофеин (сюда входят и чай и кофе)
- энергетические напитки
- лекарства от кашля часто могут провоцировать аритмию — проконсультируйтесь с врачом перед применением
- вещества подавляющие аппетит
- психотропные препараты
- блокаторы высокого артериального давления
Следующие советы помогут вам значительно уменьшить число приступов аритмии:
- Следите за повышением давления и вовремя снижайте его.
- Откажитесь от жирной пищи, начините питаться здоровой пищей с большим количеством овощей и фруктов.
- Сбросьте лишний вес.
- Наслаждайтесь прогулками на свежем воздухе и легкими занятиями физкультурой.
- Достаточно отдыхайте и спите.
Ну и, конечно, следуйте рекомендациям вашего лечащего врача.
Отдельно поговорим о нескольких основных видах аритмии и способах снять их приступы.
Лечение тахикардии
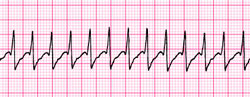
Тахикардия на ЭКГ
Тахикардия во многих случаях вообще не требует специального лечения. Рекомендуется покой, отдых, ограничения в потреблении никотина, кофе, алкоголя. в народе препараты — настой валерианы, корвалол не опасны, но и не эффективны для всех случаев. Поэтому в выборе лекарств нужно следовать рекомендациям врача, который подберет индивидуальное и качественное медикаментозное лечение. Также рекомендуется прием витаминов и магния.
Для того чтобы снять острый приступ тахикардии часто используют, так называемыми, вагусные приёмы. Они направлены на попытку возбудить парасимпатическую нервную систему, тем самым простимулировав вагусный (он же блуждающий) нерв, который затормозит и успокоит деятельность сердца.
- Попробуйте глубоко вдохнуть и протолкнуть воздух вниз, как будто тужитесь.
- На несколько секунд окунитесь лицом в холодную воду.
- Способ только для тех, у кого полностью глаза полностью здоровы и идеальное зрение: слегка надавите на глазные яблоки и удерживайте в течении пяти секунд.
Для лечения хронической тахикардии следует нормализовать образ жизни. Откажитесь от кофе и других стимуляторов, учитесь техникам релаксации, спите положенные восемь часов в сутки, питайтесь здоровой пищей (минимизируйте количество сладкого) и гуляйте на свежем воздухе.
Лечение брадикардии
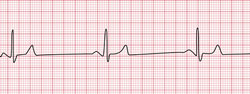
Брадикардия на ЭКГ
Брадикардия, при незначительной степени выраженности также не требует особого лечения. Скажем, если вы человек профессионально занимающий спортом, то число сердечных сокращений в спокойном состоянии может доходить до 55 ударов в минуту. Вероятно, в таком случае это будет вариантом нормы.
Этот вид аритмии требует внимания ко многим факторам. Часто брадикардия – сопутствующий симптом сердечных болезней, поэтому лечить следует в первую очередь основные заболевания. При снижении показателя частоты сердечных сокращений к 50 ударам в минуту и ниже требуется неотложное медикаментозное лечение сердечной аритмии такими препаратами, как атропин, атенолол, алупент или эуфилин. Используются такие лекарства только под контролем врача.
Могут помочь народные методы лечения брадикардии. Отличный рецепт (объём можно пропорционально увеличить):
- 100 грамм грецких орехов (измельчить)
- 50 грамм качественного кунжутного масла
- 50 грамм сахара
Размешиваем всё это добро и используем по столовой ложке трижды в день за тридцать минут до еды.
При тяжелых случаях брадикардии, оптимальным лечением является имплантация кардиостимулятора, который электронными импульсами нормализует значение сердечных сокращений. Режим работы прибора устанавливается с помощью специального программатора.
Экстрасистолия
Такой вид аритмии как экстрасистолия может быть вызван различными заболеваниями, поэтому каждый конкретный случай требует особого лечения. При заболеваниях нервной системы назначают седативные препараты и помощь психотерапевта. Если экстрасистолия – это симптом других заболеваний, следует обратить внимание на их лечение.
Как и при любой аритмии рекомендуется отказ от спиртного, курения, кофеина. Иногда назначаются препараты бета-адреноблокаторы.
Методы лечения
Подбор антиаритмического препарата индивидуален и сложен, поэтому эффективность медикаментозного лечения часто определяют холтеровским мониторированием.
Если фармакологическое лечение оказывается неэффективным в некоторых случаях применяется электрическая кардиоверсия. Эта процедура состоит в отправке к сердцу специальных электрических разрядов, которые нормализуют сердечный ритм.
В лечении сердечной аритмии используют также физиотерапию (электросон, углекислые ванны) и, при тяжелых сердечных патологиях, хирургическое вмешательство.
Широкий выбор средств для лечения сердечной аритмии предлагает народная медицина – отвары, настои, сборы из валерианы, хвоща, боярышника, мелиссы и других лекарственных растений. Но самолечение ни в коем случае недопустимо, даже растительные средства требуют рекомендаций врача.
Для того чтобы определить чем лечить другие виды аритмии вам потребуется полноценное медицинское обследование, потому что при таких нарушениях ритма сердца как экстрасистолия, фибрилляция или трепетание желудочков следует подбирать индивидуальную программу лечения.
О причинах и методах лечения аритмии
Спасаемся от аритмии сердца с помощью йоги
Рабочая группа по подготовке Федеральных клинических рекомендаций по диагностике и лечению нарушений ритма и проводимости сердца:
Голицын С.П. руководитель группы, д.м.н., проф.
Кропачёва Е.С., к.м.н.
Панченко Е.П., д.м.н., проф.
1. Наджелудочковые нарушения ритма сердца
К наджелудочковым, или суправентрикулярным, нарушениям ритма сердца относят аритмии, источник которых расположен выше разветвлений пучка Гиса: в синусовом узле, в миокарде предсердий, устьях полых или лёгочных вен, а также в атриовентрикулярном (AB) соединении ( АВ-узле или общем стволе пучка Гиса). Кроме того, к наджелудочковым относят аритмии, возникающие в результате функционирования в сердце аномальных атриовентрикулярных проводящих путей (пучков Кента или волокон Махайма).
В зависимости от характера клинических и электрокардиографических проявлений наджелудочковые нарушения ритма сердца разделяют на три подгруппы:
ускоренный суправентрикулярный ритм,
наджелудочковые тахикардии, включая трепетание и фибрилляцию предсердий.
1.1. Наджелудочковая экстрасистолия
1.1.1. Эпидемиология, этиология, факторы риска
Наджелудочковая экстрасистолия (НЖЭ) является одной из наиболее частых аритмий в клинической практике и наблюдается у людей любого возраста. Возникновению НЖЭ могут способствовать различные заболевания сердечно-сосудистой системы (ИБС, гипертоническая болезнь, кардиомиопатии, клапанные пороки сердца, миокардит, перикардит и др.), эндокринные заболевания, а также болезни любых других органов и систем организма, сопровождающиеся сердечными проявлениями. У практически здоровых лиц НЖЭ может быть спровоцирована эмоциональным стрессом, интенсивной физической нагрузкой, интоксикацией, употреблением кофеина, возбуждающих средств, алкоголя, курением, приёмом различных лекарственных препаратов, нарушениями электролитного и кислотно-основного баланса крови.
1.1.2. Определение и классификация
Наджелудочковой экстрасистолией (НЖЭ) называется преждевременная (по отношению к нормальному, синусовому ритму) электрическая активация сердца, вызванная импульсами, источник которых располагается в предсердиях, в лёгочных или полых венах (в местах их впадений в предсердия), а также в АВ-соединении.
НЖЭ может быть одиночной или парной (две подряд экстрасистолы), а также иметь характер аллоритмии (би-, три-, квадригемении). Случаи, когда НЖЭ возникает после каждого синусового комплекса, именуют наджелудочковой бигеменией; если она возникает после каждого второго синусового комплекса – тригеменией, если после каждого третьего – квадригеменией и т.п.
Возникновение НЖЭ до полного окончания реполяризации сердца после предшествующего синусового комплекса (т.е. окончания зубца Т), именуется т.н. «ранней» НЖЭ, частным вариантом которой является НЖЭ по типу «Р на Т». В зависимости от локализации аритмогенного источника НЖЭ выделяют:
экстрасистолию из устьев полых и лёгочных вен,
Аритмии – группа болезней, связанных с изменением формирования или проводимости внутрикардиального электрического импульса. Развиваются в любом возрасте, но чаще встречаются у пожилых людей, страдающих атеросклеротическим поражением сосудов, ИБС. Большинство разновидностей патологии не жизнеугрожающие и имеют хроническое течение. Немногие из них создают угрозу летального исхода и требуют реанимационного пособия.

Нарушение ритма сердца лечат с помощью антиаритмических препаратов, общеукрепляющих и кардиотропных лекарств, электроимпульсной терапии. Производится и хирургическое восстановление ЧСС (установка кардиостимулятора).
Что такое нарушение ритма сердца
Под термином понимают изменение частоты, порядка или характера коронарных сокращений, спровоцированное органическими или функциональными сбоями и выходящее за пределы нормальных референсных значений. Заболевание развивается при нарушении миссии атриовентрикулярного или синусно-предсердного узла, возникновении дополнительных участков эктопической активности в желудочках или предсердиях, ранней или поздней деполяризации миокарда. Кроме того, сбой ритма происходит при чрезмерном торможении импульса во время его движения по проводящим путям (АВ-узел, пучок Гиса). В тяжёлых случаях развивается полная блокада.

Аритмией считается несколько состояний, таких как тахикардия (в том числе пароксизмальная), брадикардия, экстрасистолия, фибрилляция предсердий, мерцание желудочков. Каждое из них имеет свой патогенетический механизм, особенности течения и терапии. Код по МКБ-10 – I44 – I49. Физиологическое учащение скорости сокращений сердца, возникающее после физической нагрузки, не является заболеванием. Подобные процессы проходят самостоятельно, в течение 2–5 минут по окончании прекращения работы.
Классификация
Деление аритмий на группы происходит по местонахождению очага патологии и особенностям течения процесса. По локализации поражённой зоны выделяется две формы болезни: суправентрикулярная и желудочковая. Каждая из них дробится на несколько типов в соответствии с имеющимися изменениями в работе сердца.
Тахикардия
Ускорение ЧСС выше 90 сокращений в минуту. При предсердной локализации очага патологии соотношение артериальной и вентрикулярной деятельности в норме. При усиленной активности со стороны желудочков отмечается асинхронизация. Может сохраняться постоянно или протекать в пароксизмальной форме. В этом случае приступы сердцебиения возникают периодически, вне зависимости от воздействия внешних факторов.
Брадикардия
Замедление ЧСС до 60 ударов и менее, вызванное нарушением прохождения импульса, слабостью или полным прекращением работы водителя ритма. При блокаде СА-узла частота сокращений снижается до 60–65, АВ-соединения: до 30–40 раз в минуту. В последнем случае функцию формирования электрической активности берёт на себя пучок Гиса, который физически не способен выдавать более частые команды к сокращению миокарда.
Экстрасистолия
Внеочередные удары, при которых не сбивается ритм в целом. В норме у здорового человека происходит 10 внеплановых ударов сердца за сутки. Более частое их появление свидетельствует о коронарных изменениях. Патология протекает в виде бигеминии или тригеминии (э/с возникает через 2 или 3 нормальных сжатия соответственно).
Фибрилляция
Представляет собой хаотичное сокращение волокон миокарда, при котором он не способен полноценно прокачивать кровь. Подобный сбой в работе предсердий протекает и в хронической форме. Фибрилляция желудочков становится причиной несостоятельности ССС и гибели больного.
Врожденные нарушения ритма
К их числу относят синдром удлинённого или укороченного интервала QT, Бругада, полиморфную желудочковую тахикардию. Причины – в дисфункции ионных каналов, неизлечимой генетической патологии развития. Болезнь проявляется в виде изменения внутрисердечной проводимости, нарушении правильного соотношения процессов поляризации и деполяризации.
Приведённая классификация неполная. В реальности каждый из пунктов подразделяется на разновидности, рассматривать которые в формате статьи нецелесообразно.
Симптомы
Клиническая картина у пациентов с той или иной разновидностью аритмии неспецифична. Отмечаются жалобы на ухудшение самочувствия, дискомфорт в груди, головокружение, слабость. При тахикардии возникает ощущение сердцебиения. Брадикардия, сопровождающаяся снижением артериального давления, может приводить к развитию синкопальных состояний. Сбои по типу желудочковой экстрасистолии клинически не проявляются. Их обнаруживают при проведении электрокардиографии.
Объективное обследование пациента помогает выявить усиление верхушечного толчка, рост пульса выше 90 ударов в минуту при тахикардии, падение ниже 60 уд/мин – при брадиаритмии. Экстрасистолы также выявляются по PS. При этом врач ощущает под пальцами внеочередной толчок, не соответствующий имеющемуся ритму. При снижении АД пациент бледен, дезориентирован, дискоординирован. Возможно появление акроцианоза, тошноты, рвоты, головной боли. Дыхание учащённое, отмечается уменьшение или компенсаторное увеличение ЧСС.
Фибрилляция желудочков проявляется всеми признаками клинической смерти, в том числе отсутствием респираторной активности, пульса на больших артериях, сознания. Кожа пациента мертвенно-бледная или мраморная, рефлексов нет. На ЭКГ просматриваются крупные или мелкие волны, комплексы QRS отсутствуют. При аускультации не удаётся выслушать сердечные тоны. Показано немедленное начало реанимационных мероприятий.
Причины аритмии
В первую очередь, изменения коронарного темпа возникают у пациентов, имеющих хронические патологии системы кровообращения: врождённые пороки сердца, ишемическую болезнь, кардиомиопатию. Эпизоды могут развиваться на фоне гипертонического криза, чрезмерных психических потрясений, переживаний. На коронарную проводимость и формирование импульса влияют некоторые лекарственные средства: симпатомиметики, антидепрессанты, диуретики, антиаритмики. Использованные неправильно, они могут стать причиной нарушений. К внесердечным факторам относится курение, употребление алкоголя и энергетических напитков, насыщенных кофеином, гипоксия любой этиологии. Ритм может сбиваться у людей, страдающих тиреотоксикозом, синдромом каротидного синуса.
Диагностика
Основной метод выявления аритмии – регистрация электрофизической активности сердца (ЭКГ). При тахикардиях с сохранением нормального синусового темпа интервал R-R составляет менее 0.7 секунды. При этом форма комплекса QRS не изменена, зубцы P присутствуют перед каждым графическим отображением систолы желудочков. При брадикардии время между вершинами «R» составляет более 1 с. После восстановления ритма этот показатель изменяется в пределах 0.1–0.7 с. При вентрикулярных экстрасистолиях на плёнке просматриваются внеочередные зоны QRS изменённого вида. Предсердная разновидность патологии характеризуется правильной формой желудочкового комплекса и изменением зубца «P». Атриальная фибрилляция проявляется исчезновением или нерегулярным появлением рисунка atrium-активации, мелкой волнистостью участка T-Q.
Если присутствуют сложные аритмии, диагностика которых по результатам стандартной ЭКГ невозможна, проводятся дополнительные исследования:
- Холтеровское суточное мониторирование сердечной деятельности.
- Массаж каротидного синуса.
- Чреспищеводная электрокардиография, которая используется для определения типа желудочковой аритмии.
Локализацию очага с высокой точностью устанавливают с применением инвазивного электрофизиологического обследования. Как правило, это бывает нужным только при подготовке к кардиохирургическому вмешательству.
Лечение
Существующие клинические рекомендации содержат три метода терапии нарушений сердечного ритма: медикаментозный, аппаратный, хирургический. Предпочтительно лекарственное воздействие, так как риск осложнений при этом минимален. Операция показана только в тех случаях, когда заболевание представляет непосредственную опасность для жизни.
Медикаменты
Восстанавливать ритм с помощью химических средств должен врач-кардиолог. Пациентам назначают такие лекарства, как Хинидин, Фенитоин, Аллапинин, Атенолол, Амиодарон, Верапамил. Все они относятся к классу антиаритмических средств. Кроме того, могут использоваться сердечные гликозиды (Дигоксин) или ингибиторы IF тока СУ (Ивабрадин). При падении ЧСС ниже нормы вводят Атропин, Адреналин, Допамин, Левосимендан.
Аппаратные способы
Для механического устранения аритмогенного очага применяется его катетерная аблация. Во время проведения процедуры врач проталкивает тонкий проводник в поражённую зону и с помощью электрического импульса разрушает её. Если у пациента диагностировано критическое снижение ЧСС по причине несостоятельности водителя ритма, ему устанавливают кардиостимулятор – устройство, заменяющее собой синусно-предсердный узел. При желудочковой фибрилляции производится кардиоверсия – воздействие электрическим током, направленное на восстановление синусового ритма.
Оперативное лечение
Открытое вмешательство показано только при крайне тяжёлых формах болезни, в ближайшей перспективе угрожающей жизни больного. Работа проводится в условиях специализированной операционной, которая оснащена аппаратом искусственного кровообращения, всем необходимым для восстановления коронарной деятельности. Во время процедуры врач производит вскрытие сердца и механическим путём устраняет имеющиеся нарушения.
Возможные осложнения
Аритмии постоянного типа могут протекать без прогрессирования на протяжении многих лет. Порой они выявляются только во время плановой диспансеризации. При этом эффективность работы сердца уменьшается, повышается нагрузка на миокард и сосудистую систему. У таких пациентов снижается переносимость физической работы, происходит общее ухудшение состояния, возможны скачки АД. Со временем у многих развивается хроническая сердечная недостаточность, сопровождающаяся появлением внутренних и внешних отёков, ухудшением перфузии тканей. При развитии фибрилляции желудочков и отсутствии экстренной медицинской помощи пациент погибает.
Профилактика и прогноз
Для предотвращения сердечных заболеваний желательно отказаться от курения, злоупотребления алкоголем, сидячего образа жизни, поедания жирной пищи. Рекомендуется поддерживать вес тела в рамках приемлемых значений, допускать только умеренные динамические нагрузки (пешие прогулки, пробежки), во время рабочего дня делать короткую разминку каждые 1–2 часа. Прогноз в связи с аритмиями относительно благоприятный. При поддерживающем лечении состояние больного удаётся сохранить на приемлемом уровне. Ребёнка с пороками сердца и нарушениями ритма не берут в армию, он нуждается в пожизненном диспансерном наблюдении. С этой точки зрения, прогноз для пациентов молодого возраста неблагоприятен.
Заключение врача
Нарушения в работе сердца представляет опасность для здоровья и жизни человека. Однако современные методы лечения позволяют купировать аритмию и восстановить нормальную коронарную деятельность. В диагностике и терапии аномалий кардиологического профиля существует много нюансов и тонкостей, не учитывать которые нельзя. Поэтому самостоятельно восстановить сердечный ритм невозможно. Выздоровление наступит только при раннем обращении за помощью в ЛПУ, соблюдении всех рекомендаций и назначений врача.