Содержание:
Экстрасистолии сердца
Наиболее частые осложнения при экстрасистолии – фибриляция желудочков или предсердий, пароксизмальная тахикардия. Наджелудочковая экстрасистолия – разновидность аритмии, при которой нарушение ритма сердца происходит не в проводящей сердечной системе, а в предсердиях либо в атриовентрикулярной перегородке.
Экстрасистолия – это вид аритмии, при котором возникают внеочередные сокращения либо всего сердца, либо определенного его участка. Здравствуйте. По данным ЭКГ от 09.04.15 — Синусовая тахикардия 93 удара в минуту.
ТАХИКАРДИЯ ПАРОКСИЗМАЛЬНАЯ НАДЖЕЛУДОЧКОВАЯ
Сегодня огромное количество людей страдает заболеваниями сердца и сердечно-сосудистой системы. И не последнее место в этом списке занимает экстрасистолия.
Симптомы экстрасистолии, независимо от причин возникновения заболевания, не всегда ярко выражены. Экстрасистолия может являться признаком других заболеваний.
НАДЖЕЛУДОЧКОВАЯ ЭКТОПИЧЕСКАЯ АКТИВНОСТЬ И ПРЕДСЕРДНОЕ ПРОВЕДЕНИЕ У БОЛЬНЫХ ИБС С ПАРОКСИЗМАЛЬНОЙ ФИБРИЛЛЯЦИЕЙ
Экстрасистолия, возникающая при остеохондрозе, связана с тем, что, при заболевании, между позвоночными дисками происходит сдавливание нервных окончаний и кровеносных сосудов.
Наджелудочковая экстрасистолия
Обычно экстрасистолии при беременности возникают при переутомлении или анемии, а также если у женщины были проблемы с щитовидной железой, сердечно-сосудистой и бронхо-легочной системами.
Экстрасистолия после еды – тоже не редкость. Такая экстрасистолия связана с парасимпатической нервной системой и возникает, если человек, после употребления пищи, принял горизонтальное положение.
Происходит это как раз за счет лишних, внеочередных ударов сердца. При органической экстрасистолии, больной, находясь в лежачем положении, чувствует себя лучше, чем в положении стоя. При функциональной же экстрасистолии все наоборот.
Этот вид аритмии еще известен как суправентрикулярная экстрасистолия. Выделяют правожелудочковую экстрасистолию и левожелудочковую. Желудочковая экстрасистолия может возникать также при остеохондрозе позвоночника (чаще всего шейном) и при вегето-сосудистой дистонии.
А вот экстрасистолы со II по V класс сопровождаются стойкими нарушениями гемодинамики и могут привести к фибрилляции желудочков и даже к смерти больного. С их помощью можно определить, связана ли экстрасистолия с физическими нагрузками.
Что может быть причиной экстрасистолии?
Запомните: лечение экстрасистолии сердца должен назначать только специалист!
Если экстрасистолия не опасна для жизни и не сопровождается гемодинамическими нарушениями, можно попробовать победить болезнь самостоятельно. Раньше считалось, что более часто встречаемая форма экстрасистолии у детей – желудочковая.
Органические и функциональные экстрасистолии
Связано это с тем фактом, что детский организм растет быстро, и сердце, не справляясь с такой нагрузкой, «включает» компенсаторные функции за счет все тех же внеочередных сокращений.
Нарушения сердечного ритма при физической нагрузке. Эктопическая активность в сердце
Если у ребенка была выявлена желудочковая экстрасистолия, то вполне возможно, что лечение здесь и не потребуется. Медикаментозное лечение экстрасистолии у детей назначается лишь в том случае, если количество экстрасистол за сутки достигает 15000. Тогда назначается метаболическая и антиаритмическая терапия.
Но если она протекает злокачественно, то осложнения бывают довольно-таки часто. Именно этим и опасна экстрасистолия. Это не менее опасно для жизни больного, так как при брадикардии нарушается проводимость сосудов и велик риск возникновения блокад сердца.
Здравствуйте! После ношения холтера, выявлены наджелудочковые экстросистолы. Частые одиночные желудочковые экстрасистолы по типу бигеминии (78 в минуту).
Наджелудочковая активность в виде предсердных экстрасистол в пограничном количестве-292.днем 121. Изменение сегмента ST Толерантность к нагрузке-средняя. Самым распространенным нарушением сердечного ритма является желудочковая экстрасистолия.
Не пропусти:
 Как прошли похороны Жанны Фриске (фото, видео, трансляция) Читайте также: Похороны Жанны Фриске. 18 июня на Николо-Архангельском кладбище в проходят похороны скончавшейся накануне от рака […]
Как прошли похороны Жанны Фриске (фото, видео, трансляция) Читайте также: Похороны Жанны Фриске. 18 июня на Николо-Архангельском кладбище в проходят похороны скончавшейся накануне от рака […] Циклоферон – таблетки Здравствуйте, подскажите пожалуйста мне врач выписал припараты пить по схеме.циклоферон 12.5 уколы и ацикловир таблетки. […]
Циклоферон – таблетки Здравствуйте, подскажите пожалуйста мне врач выписал припараты пить по схеме.циклоферон 12.5 уколы и ацикловир таблетки. […] Украина создает комиссию по расследованию крушения «Боинг-777″ Власти Малайзии направили на восток Украины группу специалистов для расследования причин крушения «Боинга» авиакомпании Malaysia […]
Украина создает комиссию по расследованию крушения «Боинг-777″ Власти Малайзии направили на восток Украины группу специалистов для расследования причин крушения «Боинга» авиакомпании Malaysia […]
Экстрасистолия и активные желудочковые эктопические ритмы
Экстрасистолия
Экстрасистолия — это преждевременное возбуждение и сокращение миокарда (преждевременные систолы). Экстрасистолы классифицируют по локализации на предсердные, узловые, желудочковые, по частоте — на единичные, парные (если подряд регистрируются две экстрасистолы), групповые (если подряд идут три или более экстрасистолы).
Правильное чередование экстрасистол с нормальными синусовыми кардиоциклами называется аллоритмией (бигеминия, тригеминия и т. д.). Бигемения — это регистрация экстрасистолы перед каждым нормальным сокращением. Тригеминия — это выявление экстрасистолы перед двумя нормальными сокращениями. Расстояние от синусового кардиоцикла, предшествующего экстрасистоле, до начала последней, называется интервалом сцепления. Суммарная продолжительность постэктопического интервала и интервала сцепления называется компенсаторной паузой. При предсердных и узловых экстрасистолах компенсаторная пауза неполная, то есть меньше, чем продолжительность двух интервалов RR. Обычно при желудочковых экстрасистолах компенсаторная пауза полная, потому что она равна продолжительности двух кардиоциклов.
Электрокардиографические признаки экстрасистолии и активных желудочковых эктопических ритмов представлены на рисунке 1.
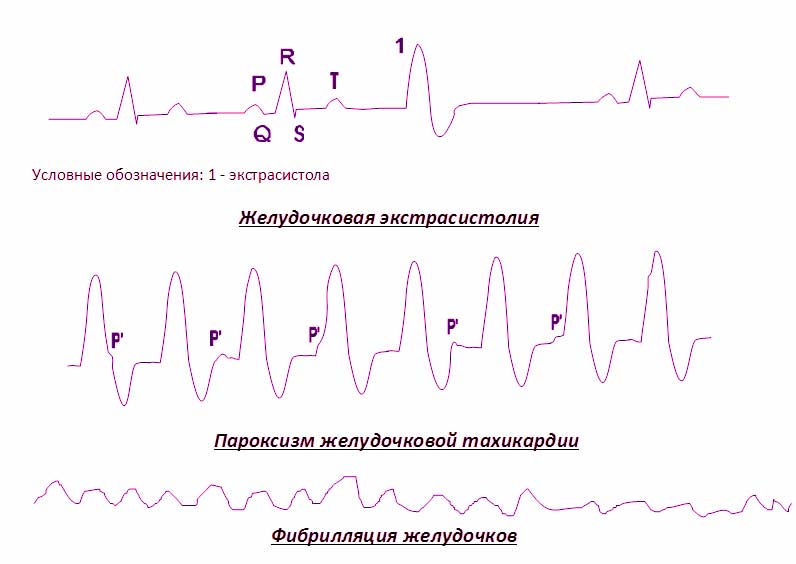
Желудочковая экстрасистолия
Желудочковая экстрасистолия — возникает при наличии активных эктопических центров в миокарде желудочков.
Электрокардиографические признаки:
- интервал RR перед экстрасистолой короче, чем продолжительность обычного кардиоцикла;
- экстрасистолическая волна P ‘отсутствует;
- экстрасистолической комплекс значительно расширен (более, 0,09 с) и деформирован;
- сегмент ST и зубец T расположен в направлении, противоположном самому большому зубцу в желудочковом комплексе QRS;
- компенсаторная пауза полная.
Желудочковая пароксизмальная тахикардия
Желудочковая пароксизмальная тахикардия. Источник частых патологических импульсов расположен в проводниковой системе желудочков, в частности ветвях пучка Гиса, волокнах Пуркинье.
Электрокардиографические признаки:
- интервалы RR значительно укорочены;
- частота сердечных сокращений 170-350 уд / мин;
- ритм правильный;
- зубцы Р независимы от комплексов QRS, но частота их сокращений значительно меньше, чем у желудочков (полное разъединение частого ритма желудочков и нормального ритма предсердий);
- комплекс QRS деформирован и расширен (более 0,08 с), с противоположным размещением сегмента ST и зубца T по отношению к самому большому зубцу желудочкового комплекса и напоминает желудочковую экстрасистолу;
- внезапное начало и конец аритмии.
Фибрилляция желудочков
Фибрилляция желудочков. Фибрилляция желудочков является причиной остановки сердца и наиболее часто встречается в терминальной стадии (в агональном состоянии). Сокращение желудочков при этом слабые и нескоординированные. Электрокардиографические признаки:
- сердечный ритм быстрый с нерегулярными, хаотичными и деформированными зубцами;
- зубец Р не обнаруживается;
- комплекс QRS и зубец Т не определяются.
Полезно знать
© VetConsult+, 2015. Все права защищены. Использование любых материалов, размещённых на сайте, разрешается при условии ссылки на ресурс. При копировании либо частичном использовании материалов со страниц сайта обязательно размещать прямую открытую для поисковых систем гиперссылку, расположенную в подзаголовке или в первом абзаце статьи.
Причины и лечение желудочковой экстрасистолии
Экстрасистолия — это такое нарушение работы сердца, при котором происходят несвоевременные сокращения целого органа или отдельных его камер. Ее подвид — желудочковая экстрасистолия – довольно распространенное явление. В большинстве случаев это абсолютно безвредная патология. На нее стоит обратить серьезное внимание, если имеются заболевания, которые связаны с сердечно-сосудистой системой. Определяют ее с помощью электрокардиограммы (ЭКГ). По мнению медиков, экстрасистолия самый распространенный вид аритмий и наблюдается он у 70 % обследуемых.

Факторы, способствующие появлению аритмии
Причины изменения ритмичности сердца могут быть самыми различными от хронических заболеваний миокарда до неправильного образа жизни. Желудочковая экстрасистолия в некоторых случаях может наблюдаться у здоровых людей. Причины при этом могут быть не известны.
Желудочковая экстрасистолия может иметь функциональный (нейрогенный) характер. Другими словами, причины ее появление следующие неблагоприятные факторы:
- многочисленные стрессовые ситуации в жизни человека;
- переедание или напротив чрезмерные физические нагрузки;
- злоупотребление табаком и алкогольными напитками, а также сердечными гликозидами;
- частое употребление крепких бодрящих напитков (чай, кофе).
Отклонение может возникать из-за причин органического происхождения. Наиболее частыми виновниками становятся различные заболевания сердца, которые вызывают повреждение органа. К ним относятся: ИБС (ишемическая болезнь сердца), последствия кардиосклероза, дистрофии и недолеченное воспаление. Желудочковая экстрасистолия (ЖЭ) случается в результате появления эктопического очага триггерной активности.
Основные закономерности
Одиночные желудочковые экстрасистолы не оказывают существенного воздействия на работу сердечной мышцы и проходят без симптомов.
Заметить отклонение можно в случае, когда больной ощущает сильный удар сердца. Зачастую это отклонение не несет существенной опасности для здоровых людей, но ситуация существенно усложняется, если патология сопровождается болезнями органа.
У пациентов, перенесших инфаркт, или те, у которых обнаружена сердечная недостаточность, аортальный стеноз и проч. болезни, могут появляться более опасные аритмии. Так, например, фибрилляция желудочков, может стать причиной внезапного летального исхода. Именно поэтому при появлении ощущения пропущенного удара, следует пройти обязательное обследование. Такое исследование, как электрокардиограмма сердца (ЭКГ) поможет выявить возможные причины нарушения ритма, заболевания сердца или другие отклонения.
Классификация
Остановимся подробнее на аллоритмии — частая переменчивость основного ритма и экстрасистолии. Название градации зависит от последовательности нормальных сжатий и ЖЭ и определяется на ЭКГ:
- Бигеминия – постоянное чередование нормального сокращения и экстрасистолы;
- Тригеминия – 2 основных сокращения сменяется экстрасистолой. Возможен также вариант, когда за нормой подряд следует несколько экстрасистол;
- Квадригеминия — каждая экстрасистола приходиться на три нормальных сокращения.
Существует также еще одна классификация, так называемая желудочковая экстрасистолия по Лауну. Градации представлены следующим образом:
I — редкая, за час мониторинга происходит не более 30;
II — частая, более 30 неполноценных сокращений, которые происходят за один час, отведенный на наблюдение;
III — полиморфные ЖЭ:
- a — парные ЖЭ;
- b — групповые ЖЭ, для данной градации также характерны триплеты, и тахикардия;
V — ранние ЖЭ R на T.
Первоначально градации были описаны учеными B.Lown и M.Wolf в 1971 году, однако современные врачи используют модифицированную версию под редакцией М. Ryan и соавторов. Именно ее считают наиболее грамотной и актуальной.

Кому и когда необходимо лечиться
Состояние и лечение больного зависит от наличия сопутствующих факторов, а также от формы недуга.
Многочисленный наблюдения и ЭКГ доказывают, что пациенты, у которых не было серьезных патологических отклонений в работе сердечно-сосудистой системы могут не бояться недуга. Желудочковая экстрасистолия в этих случаях не оказывает серьезного воздействия на самочувствие и прогноз.
Однако, в случаях, когда имели место заболевания, связанные со сбоями нормального функционирования сердечной мышцы и ЭКГ показывала ЖЭ, риск спонтанного летального исхода увеличивался в разы. Этот фактор у многих пациентов был вызван стойкой желудочковой тахикардией и фибрилляцией желудочков.
Зная эти особенности, следует разобраться, необходимо лечение или без него можно обойтись. Лечение можно условно разделить на несколько категорий в зависимости от состояния пациента:
- Первая категория — здоровые люди, у которых нет признаков сердечно-сосудистых заболеваний (ССЗ). Случается,ЖЭ, которая протекает без каких-либо дополнительных клинических проявлений. Они не нуждаются в приеме антиаритмических препаратов (ААП), но должны постоянно наблюдаться у компетентного специалиста. Регулярная ЭКГ обязательна.
- Вторая категория включает больных, у которых случаются одиночные монофокусные ЖЭ, при этом нет нарушения гемодинамики. Для таких лиц необходимо контроль состояния и ЭКГ, но и психотерапевтическое лечение. Даже в таком состоянии нельзя лечение выбирать самостоятельно. Сперва следует пройти обследование (ЭКГ), а потом специалист назначит терапию. В основном это аутотренинг, психотропных лекарственный средства и лечение основного заболевания.
- К третьей категории можно отнести лиц, у которых наблюдаются частые ЖЭ, которые определяются на ЭКГ. В этом случае необходимо незамедлительно начать лечение – прием ААП, которые оказывают профилактическое действие «злокачественных» желудочковых сбоев.
- Четвертая категория – это сложные случаи, которые наблюдаются с ЖЭ высоких градаций. Кроме того, аритмия сопровождается интоксикацией и проаритмогенным воздействием антиаритмических или других лекарственных. В этом случае необходимо отменить все факторы, которые могли стать причиной обострения.
- Пятая категория состоит из больных у которых случаются прогностические «неблагоприятные» аритмии, а также нарушения гемодинамики коронарного кровотока. В столь сложных ситуациях без хирургической коррекции не обойтись.

Здоровый человек может не бежать в больницу при первых ЖЭ, однако, это не означает, что ситуацию можно пустить на самотек. Пройти ЭКГ все же придется и на консультации у специалиста бывать также необходимо. Также следует воздержаться от факторов, которые могут вызвать рецидив. Ими являются:
- стрессовые ситуации, большие эмоциональные или физические нагрузки;
- употребление в больших количествах тонизирующих продуктов (шоколад, кофе, чай, любой алкоголь);
- осторожнее следует обращаться с безрецептурными препаратами, которые оказывают стимулирующее действие на сердечную мышцу;
- лекарства принимать только по назначению врача.
При сильно выраженных симптомах лечение обычно начинают с приема бета-адреноблокаторов, поскольку они менее токсичны, но зачастую достаточно эффективны. Но с ними стоит быть на стороже. Нередко такие препараты вызывают сонливое состояние. Также необходимо с осторожностью принимать ряд ААП, которые уменьшают количество желудочковых экстрасистол, но могут спровоцировать аритмию, которая может привести к летальному исходу. Врачи редко их назначают, поскольку многочисленные исследования доказывают вероятность увеличения риска внезапной смерти.
РЕКОМЕНДУЕМ ПРОЧИТАТЬ:
Что еще почитать
 Классификация аритмий
Классификация аритмий Экстрасистолическая аритмия
Экстрасистолическая аритмия Лечение аритмических нарушений или что делать при аритмии сердца
Лечение аритмических нарушений или что делать при аритмии сердца Развитие синусовой аритмии у подростков: причины и проявления
Развитие синусовой аритмии у подростков: причины и проявления
Синусовый узел — группа клеток, расположенная в правом предсердии, которые первыми сокращаются и далее от них распространяются электрические импульсы по всем остальным отделам сердца. Тем не менее все клетки в сердце имеют возможность запускать собственное сердцебиение независимо от синусового узла. Если это происходит, это вызывает раннее (или преждевременное) сердцебиение, известное как эктопическое, также называемое дополнительным ударом.
“Ectopic” означает неуместность, в данном случае подразумевая, что дополнительный ритм — это внеочередное, незапланированное сердечное сокращение.
Обычно после короткой паузы после эктопической реакции возникает дополнительное ощущение “пропущенного” удара. На самом деле, многие люди, которые переживают эктопическую активность сердца, воспринимают только ощущение пропущенных ударов, а не присутствие самого эктопического очага.
Видео: Слабость синусового узла
Симптомы
Термин “сердцебиение” используется для описания ощущения собственного биения сердца. Некоторые говорят, что это похоже на трепетание в груди, или на чувство, что “сердце колотится”. Другие описывают это как стук или движение в левой части грудной клетки, которое можно также почувствовать на шее или в ушах в положении лежа.
Такое проявление как сердцебиение очень распространено, и в большинстве случаев совершенно безвредно. Тем не менее оно может оказывать неприятность, а иногда представлять угрозу для жизни человека.
Сердцебиение и эктопические удары обычно не вызывают беспокойства. Почти у каждого человека определяется по крайней мере несколько эктопиков каждый день, но подавляющее большинство из них никак не проявляется. Зачастую, их возникновение рассматривают как вполне нормальное явление сердечной деятельности.
Время появления эктопической активности влияет на ощущения. Поскольку эктопик возникает преждевременно, это означает, что нижние камеры сердца (желудочки) имеют меньше времени для наполнения кровью, чем обычно, и поэтому количество крови, выбрасываемой во время эктопического ритма, уменьшается. Однако из-за последующей короткой паузы после эктопического возбуждения желудочки имеют более продолжительный, чем обычно, период наполнения кровью, и поэтому последующий удар ощущается как более сильный.
Типы эктопической активности
Выделяют два наиболее распространенных типа эктопического ритма:
- Предсердная эктопия — ранний (внеочередной) электрический импульс исходит из предсердий, которые являются верхними камерами сердца.
- Желудочковая эктопия — ранний электрический импульс поступает из желудочков, которые определяются как нижние камеры сердца.
В зависимости от очередности патологических и нормальных сердечных сокращений выделяют:
- Бигеминию — каждое второе сокращение сердца является внеочередным, то есть эктопическим
- Тригеминию — каждое третье сокращение сердца является внеочередным, то есть эктопическим.

Следует отметить, что у многих пациентов с бигеминией или тригеминией нет никаких симптомов, и неизвестно, почему некоторые люди чувствуют эктопию, а другие нет, хотя стресс, безусловно, делает их более заметными.
Причины
Эктопическая активность нередко определяется даже у клинически здоровых людей, при этом шансы ее развития увеличиваются, если человек часто подвергается стрессам или слишком много употребляется кофеина. Применение стимулирующих веществ, таких как алкоголь, курение или рекреационные наркотики, также может привести к нарушению ритма.
Эктопики, вызывающие сердцебиение, чаще возникают, когда человек не высыпается или много физически работает.
Важно отметить, что эктопическая активность может возникать при определенных состояниях сердца. Эктопия наиболее характерна для заболеваний, сопровождающихся ослаблением сердечной мышцы — при кардиомиопатиях, у людей, перенесших сердечные приступы (инфаркт миокарда). Поэтому если у больного определяются частые эктопики, функция сердца должна обязательно и полноценно оцениваться.
Химический дисбаланс в крови может также способствовать развитию эктопии. Особенно часто подобное встречается при низком уровне калия в крови, что может быть вызвано некоторыми редкими метаболическими состояниями или приемом определенных лекарств, например диуретиков.
Развитие сердцебиения или эктопических ударов часто наблюдается во время беременности или в период менопаузы.

Бывает, что частота возникновения эктопиков очень неустойчива — в некоторые дни или недели они сильно досаждают, а в другой период практически не ощущаются. При этом может быть неясно, какие именно триггеры имеют место в этих ситуациях. Также человек может замечать эктопию в состоянии покоя, а не во время бодрствования или физической нагрузки. Причинами этого являются то, что сердце бьется в состоянии покоя, как правило, намного медленнее, и это оставляет больше времени для возникновения эктопии, прерывающей нормальный сердечный ритм.
Диагностика
При наличии беспокойства из-за сердцебиения, нужно обратиться к своему врачу общей практики или специалисту по сердечно-сосудистым заболеваниям (кардиолог, аритмолог). Они, как правило, в первую очередь назначают дополнительные методы исследования по типу электрокардиографии (ЭКГ) и / или 24-часового мониторинга сердечной деятельности, что позволяет рассчитать, сколько эктопиков определяется у больного за сутки.
Для сравнения, в среднем у клинически здорового человека определяется около 100 000 сердечных сокращений / день, при этом люди, страдающие симптомами эктопической активности, как правило, испытывают от нескольких сотен до нескольких тысяч эктопий в день или от 0,5 до 1-5% нагрузки.
Если эктопическая активность определяется как частая, тогда выполняется эхокардиография (ультразвуковое сканирование сердца), необходимое для оценки функции сердца и исключения кардиомиопатии (слабости сердечной мышцы). Это особенно важно, если у больного имеется наследственная предрасположенность к нарушению ритма сердца или среди близких родственников случались внезапные смерти без очевидных объяснений.
Дополнительно могут проводиться обычные анализы крови, позволяющие исключить проблемы с метаболизмом по типу низкого уровня калия. Также с помощью лабораторных тестов обследуется работа щитовидной железы.
Тесты для диагностики эктопической активности:
- Электрокардиография (ЭКГ)
- Суточный мониторинг сердца (также известный как мониторинг Холтера)
- Эхокардиография (УЗИ сердца)
- МРТ-сканирование сердца
- Анализы крови, включая исследование функции щитовидной железы
24-часовой (или более продолжительный) мониторинг сердца позволяет рассчитать частоту и другие характеристики эктопической активности. Более того, этот метод исследования помогает определить, возникают ли эктопики преимущественно в одном месте сердечной мышцы или импульсы исходят из нескольких очагов. Например, возможен вариант, что все эктопики происходят из одного участка в одной камере или же они генерируются из нескольких участков одной камеры. Также внеочередные импульсы могут поступать с различных камер и частей миокарда.
Консервативное лечение
В зависимости от основной причины эктопической активности подбирается соответствующая стратегия лечения. Дополнительно учитывается серьезность клинических признаков.
Избежать сердцебиения и эктопических ударов помогает устранение триггеров (факторов риска). В основном рекомендуется отказаться от алкоголя и кофеина. Другое важное требование — полностью прекратить курить! Если определена основная проблема с сердцем, тогда ее лечение способствует улучшению состоянию больного.
Полезно знать, что большинство людей перестают замечать или могут игнорировать эктопические ритмы, если имеется достаточный положительный настрой. Некоторые люди выполняют регулярные упражнения, которые способствуют сокращению количества эктопии. Особенно это необходимо при сидячем образе жизни или употреблении определенных видов пищи.
Снижение стресса — актуальный и важный элемент терапии, хотя на практике этого не всегда легко достичь. По этой причине лекарства, такие как бета-блокаторы или блокаторы кальциевых каналов, могут использоваться для предотвращения эктопии. Важно, чтобы назначения медикаментов проводил врач, особенно если имеется сопутствующее сердечное заболевание или эктопия определяется как очень частая или непрерывная. Иногда целесообразно заменить лекарства, которые были назначены для приема, особенно если они вызывают эктопическую активность.
Таким образом, лечение при эктопической активности включает:
- Исключение триггеров:
- уменьшение количества алкоголя;
- уменьшение потребления кофеина;
- использование кофе без кофеина;
- избегание газированных напитков (особенно энергетических);
- отказ от курения;
- исключение или уменьшение воздействия стресса
- достаточное количество сна.
Альтернативное лечение
В редких случаях терапия, указанная выше, оказывается безуспешной. Это в основном связано с тем, что у больного определяется чрезвычайная эктопическая активность, то есть внеочередные удары генерируются непрерывно, через каждые 2-10 нормальных сокращений. Подобное обычно означает, что причина эктопии не связана со стрессом или временным явлением. Чаще всего определяется то, что клетка или небольшая группа клеток в сердце непрерывно генерируют импульсы сами по себе.
Эктопия, связанная с нарушением поступления кальция в сердечные клетки, может устраняться блокаторами кальциевых каналов, которые помогают подавлять неприятные проявления.
Если медикаменты не помогают устранить очень частые эктопии, и особенно, если определяются непрерывные эктопические удары (так называемая желудочковая тахикардия), проводится процедура с использованием абляционных катетеров.
Катетерная абляция
Катетерная абляция — это метод, при котором тонкие провода (катетеры) вводятся в сердце через вены в верхней части бедра. С их помощью создается 3D-компьютерная модель внутренней части камеры и определяются эктопические очаги. Информация об электрических сигналах, записанных катетером во время эктопических ударов, помогает определить, откуда они происходят. Катетер затем продвигается к этому месту, и посредством электроэнергии воздействует на очаг возбуждения. Под влиянием высоких температур оказывается локальное разрушение миокарда (очень маленькая область), за счет чего в дальнейшем эктопия не развивается.

- Какие успехи абляции?
Успех лечения катетером во многом зависит от того, насколько часто возникает эктопия во время абляции. Чем чаще, тем лучше шансы на успех. Абляция иногда может выполняться, когда определяются очень редкие эктопические удары. Обычно это означает, что эффективность процедуры значительно снижается.
В большинстве случаев показатель успешности абляции составляет около 80% от постоянного лечения. Если эктопия часто присутствует в начале процедуры и исчезает во время абляции и не повторяются до самого конца процедуры, это, как правило, указывает на хороший результат работы. Как правило, в таких случаях впоследствии эктопическая активность повторяться не будет. Но в некоторых случаях бывают исключения.
- Риски абляции
При эктопии обычно риск катетерной абляции очень низок. Общим риском считается повреждение кровеносных сосудов в верхней части бедра, где вставлены катетеры. При этом могут возникать кровоподтеки или кровотечение, намного реже — более серьезная травма, когда артерия, прилегающая к вене, повреждается. При таких осложнениях может потребоваться инъекционное или хирургическое лечение. Риск повреждения сосудов составляет около 1%.
Более серьезные риски связаны с:
- Перфорированием катетера стенки сердца, и это может означать, что кровь начнет вытекать в околосердечную сумку. Тогда для лечения устанавливается дренаж, вставляемый под ребра, или в редких случаях — хирургическое вмешательство.
- Существует возможность повредить нормальную проводящую систему сердца (особенно если эктопический очаг расположен вблизи этой области). При развитии послеоперационного нарушения проводимости, может потребоваться кардиостимулятор.
- Если эктопический очаг расположен на левой стороне сердца, существует редкий риск вызвать инсульт в результате воздействия на левую сторону кровообращения сердца.
Таким образом, риски при катетерной абляции для устранения эктопического очага следующие:
- Общие (1%):
- повреждение вены (операция практически не проводится).
Наличие эктопии почти всегда определяется как доброкачественное состояние, которое не влияет на продолжительность или качество жизни, а также на развитие других заболеваний. Важнейшим тестом для подтверждения этого является эхокардиография, а иногда и МРТ-сканирование сердца, которые помогают полноценно оценить работу органа. Если функция сердца сохранена и является нормальной, прогноз определяется как хороший, а наличие эктопической активности — это всего лишь неприятный симптом.
Если функция сердца нарушена или существует другой главный органический дефект (например, клапанная недостаточность или стеноз клапана), то наличие эктопии обычно является следствием этого порока и требует отдельного изучения и лечения.
Важно отметить, что у людей с очень частыми эктопиями (в основном желудочковыми, очень редко предсердными) сами эктопии могут привести к тому, что левый желудочек (основная нагнетательная камера сердца) расширяется или увеличивается в размерах, а это способствует нарушению сердечной деятельности.
Риск расширения левого желудочка увеличивается в том случае, когда нагрузка по внеочередным сокращениям составляет >10%. Сильное влияние на работу сердца оказывает нагрузка по эктопии > 25%. Если эктопические ритмы возникают из одного очага, обычно проводится абляция катетером, чтобы полностью избавиться от расстройства.
Таким образом, прогноз по эктопической активности:
- Почти всегда отличный
- У больных обычно начинают появляться симптомы при эктопической нагрузке > 0,5-5% / день
- В редких случаях при очень частых внеочередных сокращениях может возникать увеличение левого желудочка и в конечном итоге ухудшение функции сердца.
Неблагоприятный прогноз дается при эктопической нагрузке >10-25% / день.
Видео: Вот Как Можно Вернуть в норму Сердечный Ритм всего за 1 минуту