Содержание:
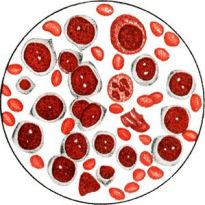
К онкологическим заболеваниям, характеризующимся медленным развитием, относится и хронический лейкоз. Выявляют его по анализам крови, когда обнаруживается повышенное содержание лейкоцитов.
Хроническая форма заболевания крови отличается от острой и не является ее следствием. Если при второй угнетается нормальное кроветворение, то при первой идет активный рост гранулоцитов, или зернистых лейкоцитов. Это указывает на наличие патологического процесса в организме человека.
Как проявляется заболевание
Хроническая лейкемия не имеет ярко выраженных симптомов. Выявляют ее, когда она уже захватила организм человека.
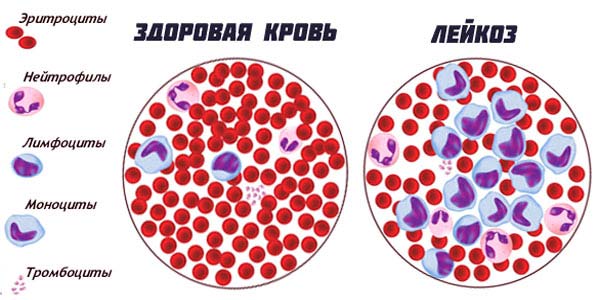
Обнаруживается, что у пациента с лейкозом произошло:
- увеличение размеров печени и селезенки;
- поражение лимфоузлов;
- возникновение анемии.
Так как болезнь долго не проявляет себя и развивается долгие годы, то обычно от нее страдают люди старше 50 лет. У мужчин она встречается чаще. А вот у детей хроническую форму лейкоза выявляют редко, ею поражается один-два процента от общего числа заболевших.
Симптомы болезни у взрослых
Онкологическое заболевание начинается у взрослых с общего недомогания, слабости. Организм пациента легко поддается инфекциям. Кроме анемии, обнаруживают кровоизлияния под кожу или слизистые оболочки.
К общим симптомам присоединяется болезненное состояние костной системы, желтушность кожных покровов. Но все признаки проявляются не сразу, а только с развитием патологического процесса.
Проявления лейкоза у детей
Хроническая лейкемия у детей встречается редко, узнать ее можно по анализу крови. К признакам заболевания относят:

- высокую температуру тела;
- частые ангины;
- утомляемость, слабость, недомогание;
- бледность кожных покровов;
- снижение аппетита;
- частые кровотечения.
Иногда дети жалуются на боли в мышцах и костях. Увеличение количества гранулоцитов в крови ведет к росту печени и селезенки. Отмечают появление узлов за ушами, под челюстями.
Убедиться в том, что это лейкоз, поставить точный диагноз можно на основе анализа крови, исследования клеток костного мозга.
Причины заболевания
По теории ученых-медиков, в основе этиологии заболевания лежит способность некоторых вирусов проникать внутрь незрелых клеток, вызывая их деление.
Кроме того, вызывает болезнь и наследственность. Ассоциируют некоторые формы белокровия с аномалией 22-й, филадельфийской хромосомы.
К факторам возникновения хронической лейкемии относится то, что пациент:
- получил высокие дозы радиации;
- облучался длительно рентгеновскими лучами;
- работал на вредном химическом производстве, взаимодействуя с токсичными лаками, красками, гербицидами;
- принимал лекарства, в составе которых были соли золота, долго лечился антибиотиками, цитостатиками;
- имел большой стаж курения.
Развитие хронического лейкоза связано и с аутоиммунными патологиями:
- При гемолитической анемии нарушается жизненный цикл эритроцитов, они быстро разрушаются, не успевая продуцироваться мозгом.
- Когда снижается количество тромбоцитов в крови, появляются кровоизлияния в виде синяков под кожей и в органах пищеварительного тракта.
- Во время нарушения структуры соединительной ткани, коллагеноза, происходит изменения в составе крови, процессах обмена веществ.
В любом случае лейкоциты утрачивают свою функциональность, а организм становится незащищенным от внешних и внутренних воздействий.
Виды и стадии
Классификация заболевания включает в себя разделение его по составу пораженных клеток крови.
Одной из распространенных форм рака крови является лимфоцитарный лейкоз, который диагностируется в основном у пожилых людей. Во время развития этого типа лейкемии увеличивается один лимфатический узел или несколько. Осложняется симптоматика слабостью, повышенной потливостью, учащенным сердцебиением, обморочными состояниями.
.jpg)
Интоксикация организма выражается кровоизлияниями. Защитные силы организма неспособны бороться с инфекциями, отсюда и осложнения в виде бронхитов, пневмоний, плевритов, грибковых поражений кожи. Прогноз течения заболевания неутешительный: больной может погибнуть от тяжелых инфекций.
Миелоидный лейкоз диагностировать труднее из-за отсутствия характерных признаков патологии. На развернутой стадии определяют увеличение печени, селезенки, резкое похудение.
.jpg)
Пациент жалуется на боли в костях. При обострении симптомов происходит интоксикация организма и констатируют угрозу жизни, возникающую из-за резкого увеличения бластных клеток.
По признакам миелоидный лейкоз напоминают острую форму белокровия и встречается у людей молодого возраста.
Миелолейкозы включают в себя подгруппы, когда:
- образование опухоли происходит с аномалиями деления клеток – эритремия;
- миеломоноцитарный рак крови возникает у детей двух – четырех лет;
- клетки бластного типа образуют большое количество тромбоцитов – мегакариоцитарный лейкоз.
Хронические виды патологии проходят три стадии развития:
На начальном этапе пациент чувствует слабость, утомляется, страдает от повышенной потливости. Затем симптомы усиливаются, к ним присоединяются кровотечения, гиперплазии печени и селезенки. На терминальном этапе развития лейкоза наступает увеличение бластных клеток, присоединяется вторичная инфекция.
Для течения лейкемии характерны стадии обострения и ремиссии. И рецидив рака возможен даже после кажущегося успешным лечения.
Диагностические мероприятия
Диагностика проходит с помощью:
- гемограммы;
- стернальной пункции;
- трепанобиопсии;
- рентгена грудной клетки;
- биопсии и ультразвукового исследования лимфоузлов.
Анализ крови выявит при заболевании наличие единиц гранулоцитов и миелобластов. Если патологический процесс подошел к последней стадии развития, то количество бластов увеличивается на 20 процентов. Кроме того, специалист выявит эозинофильный лейкоцитоз, присутствие лимфобластов.
Стернальную пункцию осуществляют, вводя специальную иглу между вторым и третьим ребром. Исследование жидкости позволит отделить лейкемию от других заболеваний крови.
Состояние костного мозга и его кроветворную функцию изучают, извлекая губчатое и компактное костное вещество. Хронический лейкоз определяют по замещению жировой ткани мозга миелоидной.
Показатели анализа крови при лейкозе
Именно показатели крови лежат в основе диагностики лейкоза, определения стадии его развития:

- Увеличение количество лейкоцитов связано с лимфоцитами и нейтрофилами, которых содержится всего десять процентов в лейкоцитарной формуле. Если произошел скачок незрелых клеток, бластов, то стадия лейкоза развернутая или терминальная.
- Если формула не изменяется, а клиника рака крови явственно прослеживается, то проводят дополнительные исследования. Ведь это значит, что лимфобласты начали внедряться в организм пациента.
- Усиление кровотечений показывает в анализе снижение уровня эритроцитов и тромбоцитов.
- В плазме крови отмечают снижение белка гамма-глобулина.
Тяжелые формы лейкемии протекают со снижением лимфоцитов в крови, так как белые кровяные клетки метастазируют в органы человека, образуя там опухоли.
Методы лечения
В зависимости от причины рака крови подбирают и лечение. В терапию включают прием препаратов, направленных на снятие симптомов вторичных инфекций, интоксикации. Для укрепления иммунитета, улучшения крови используют народные средства.
Предлагают и оперативные методы лечения.
Медикаментозная и нетрадиционная терапия
Препараты для лечения:
.jpg)
- Миелосан, Циклофосфан для торможения развития бластных форм;
- суспензии тромбоцитов при анемиях и кровотечениях;
- гормональные средства – Преднизолон вместе с Рубидомицином, Леуперином;
- лекарства для снижения температуры тела, уменьшения болевых ощущений.
Если появляется вторичная инфекция, то не обойтись без приема антибиотиков.
Из растительных средств используют для улучшения состава крови настой листьев крапивы двудомной. Его выпивают ежедневно по половине стакана перед едой.

В питание больного включают ягоды винограда, голубики, земляники. Помогут справиться с анемией абрикосы, айва в виде отвара или компота, вишня.
Необходимо включать в рацион напиток, приготовленный из стакана сока моркови и свеклы и смешанных с литром красного вина. В снадобье добавляют растертые ядра грецких орехов (девять штук), 200 грамм гречишного меда.
Томить смесь надо в духовке два часа. И каждый день выпивать по одному стакану в течение дня.
Все средства как традиционной, так и народной медицины, назначаются специалистом.
Особенности лучевой терапии
Для уничтожения раковых клеток применяется лучевая терапия. Благодаря ей происходит разрушение клеток на молекулярном уровне. Особенно чувствительны к методу бласты хронического лейкоза. Дозу облучения подбирают, учитывая размер и вид опухоли, состояние пациента, наличие других инфекций.
Эффективность лечения зависит от грамотности расчета дозы облучения. При правильных мерах и отрицательных последствий лучевой терапии будет меньше. При лейкозе облучают селезенку, лимфоузлы, кожу. Назначая такую терапию, учитывают клинические рекомендации специалистов.
Когда нужна трансплантация
Возродить функции кроветворной системы поможет трансплантация костного мозга, осуществляемая путем пересадки стволовых клеток. Благодаря операции увеличивают продолжительность жизни больных лейкозом, сокращают время лечения.
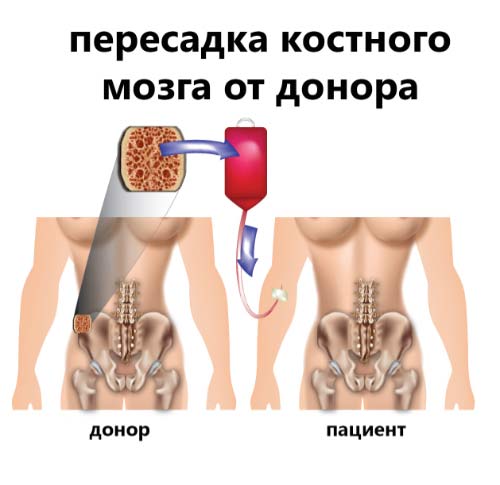
Процедуру назначают, когда костный мозг не в состоянии продуцировать эритроциты и тромбоциты в нужном количестве. Для пересадки используют стволовые клетки самого пациента или донора.
Костный мозг начинает снабжать организм здоровыми кровяными клетками спустя две-три недели.
Продолжительность жизни и прогноз
Правильно выбранная тактика лечения хронического белокровия дает возможность даже после наступления терминальной стадии прожить от пяти до десяти лет.
Благоприятно проходит течение лимфолейкоза, если он не прогрессирует, останавливается в развитии. Пациенты могут надеяться на продление жизни на 20 лет.
При тяжелых формах лейкоза после трансплантации срок жизни увеличивается на два-три года.
Дают ли инвалидность при лейкозе
Выраженные нарушения функций системы крови иногда заходят в стадию ремиссии, но это не означает полного выздоровления. Опухолевый клон продолжает развиваться, слегка останавливаясь в росте.

Для пациентов с хроническим лейкозом, находящихся на первой стадии болезни, ограничивают трудовую деятельность. Им запрещено заниматься тяжелым физическим трудом и работой, связанной со стрессами, психическим и нервным напряжением, воздействием токсических факторов, радиации, плохих погодных условий.
Пациентам с прогрессирующим заболеванием дается вторая группа инвалидности, а в фазе бластного криза – первая.
Инвалидность определяется по состоянию крови, способности онкологического больного к самообслуживанию, передвижению.
Только раннее выявление лейкемии и ее рациональное лечение позволяют частично или полностью реабилитировать пациента с раком крови.
Хронический лейкоз – это одна из форм рака крови, которая характеризуется избыточным размножением в органах кроветворения зрелых клеток крови и диагностируется чаще у пожилых пациентов.

Симптомы заболевания
Проявления хронического лейкоза можно условно разделить на группы:
- Симптомы из-за интоксикации организма продуктами распада опухоли:
- утомляемость, причем больной ощущает, что он полностью лишился сил действовать;
- внезапная слабость, даже если перед этим не было физической или умственной активности;
- частые головокружения;
- повышение температуры тела.
- Проявления, которые указывают на рост опухоли:
- увеличение лимфоузлов, которое обнаруживается путем прощупывания;
- болевые ощущения и чувство тяжести в верхней части живота с левой стороны, что указывает на увеличение селезенки;
- отек шеи, лица, конечностей, которые появляются при увеличении внутригрудных лимфоузлов.
- Анемические:
- обморочные состояния;
- снижение работоспособности;
- расстройства зрения и слуха;
- одышка, учащенное сердцебиение даже после незначительных физических нагрузок;
- боли колющего характера в области груди.
- Симптомы, связанные с кровоизлиянием (при хроническом лейкозе могут быть слабо выражены):
- кровоизлияния могут быть подкожные или подслизистые;
- кровотечения различной локализации.
- Нарушения в работе иммунной системы: присоединение инфекционных заболеваний, которые могут развиваться достаточно быстро, поскольку белые кровяные тельца в крови не могут полностью выполнять свою функцию из-за измененной структуры.
При развитии заболевания человек теряет аппетит и соответственно уменьшается его масса тела.
Причины
На данный момент врачами выделяются определенные факторы, которые провоцируют развитие хронического лейкоза. Наиболее частыми из них являются:
- воздействие больших доз радиации (например, при взрыве атомной бомбы или при аварии на атомном реакторе);
- длительное воздействие на организм гербицидов или пестицидов (в частности, с этим сталкиваются работающие в сфере сельского хозяйства);
- работа с химическими средствами – лаками, красками;
- кишечные инфекции, туберкулез;
- хирургические вмешательства;
- возможное присутствие высоковольтных линий передач могут провоцировать развитие хронического лейкоза, однако данный факт не доказан;
- курение;
- стрессы.
К сожалению, предотвратить заболевание невозможно, поскольку не всегда больные находились в указанных условиях.
Помимо этого существует вирусно-генетическая теория возникновения хронического лейкоза. Согласно этой теории существуют определенные вирусы, которые, попадая в организм, способны проникать внутрь зрелых клеток костного мозга и лимфатических узлов при сниженном иммунитете. Влияние наследственности на развитие заболевания также имеет место быть, поскольку научно доказано наличие модифицированным хромосом у больных.
Формы хронического лейкоза
Существует несколько распространенных форм хронического лейкоза. Дифференциация очень важна во время диагностики для выбора оптимальной схемы лечения.
Наиболее распространенными формами являются:
- Миелоцитарный лейкоз – характеризуется активизацией выработки гранулоцитов (например, нейтрофилов), которые и служат субстратом для развития опухоли. Исход – бластный криз, при котором лечение безрезультатно. Причина развития заключается в мутации стволовых клеток. Проявляется снижением массы тела, увеличением печени и селезенки, диагностируются характерные изменения в структуре костного мозга и периферической крови. В качестве осложнений выступают геморрагический диатез, воспалительные поражения органов (пневмония, бронхит и другие).
- Лимфоцитарный лейкоз характеризуется большим количеством злокачественных лимфоцитов. Эти клетки находятся на стадии полной зрелости. Помимо этого увеличиваются и лимфатические узлы. На ранней стадии пациент отмечает потерю аппетита, утомляемость, одышку, прощупывается увеличенная селезенка. Может появляться нетипичная сыпь.
Методы диагностики лейкоза

Постановке окончательного диагноза предшествует проведение ряда исследований:
- анализ крови с целью определения количества тромбоцитов и лейкоцитов (при хроническом лейкозе первый показатель будет ниже нормы, второй – выше);
- биохимический анализ крови, который даст информацию о функциональных процессах органов и систем организма;
- анализ мочи покажет, присутствуют ли внутренние кровотечения;
- пункция костного мозга: цель исследования – уточнение диагноза и подбор методики лечения;
- спинномозговые пункции с целью выявления наличия опухолевых клеток, которые распространяются по всей спинномозговой жидкости, изучения особенностей организма и составления оптимальной схемы химиотерапии;
- исследование лимфатических узлов одним из возможных методов: пункция или хирургическое удаление с дальнейшим исследованием.
Определить тип хронического лейкоза помогают следующие исследования:
- цитохимия;
- проточная цитометрия;
- иммунноцитохимия;
- молекулярно-генетические исследования;
- цитогенетика.
Помимо этого проводится рентгенологическое исследование органов грудной клетки, поскольку хронический лейкоз характеризуется увеличением внутригрудных лимфоузлов. Используется и томография, в тех случаях, когда есть необходимость изучения состояния лимфатических узлов брюшной полости.
Исследованию поддается головной и спинной мозг путем проведения магнитно-резонансной томографии. Эта процедура дифференцирует кистозные образования и опухоль.
Важную роль в постановке диагноза играет и физический осмотр пациента, поскольку хронический лейкоз имеет и внешние проявления, например, присутствует бледность кожи и возможные подкожные кровоизлияния.
Правила лечения
После постановки диагноза врач назначает специальные препараты, которые подавляют рост злокачественных клеток, сокращают способность к размножению, а также дальнейшему их развитию.
Полного выздоровления можно достичь исключительно путем пересадки донорского костного мозга. Результативность операции зависит от нескольких факторов. В первую очередь играет роль возраст пациента. Также влияет и количество проведенных переливаний крови до операции, если их больше 10, то результативность пересадки значительно ниже. Если возможности в трансплантации нет, тогда используют другие методы лечения:
- На начальной стадии заболевания особое внимание уделяется лечению инфекционных осложнений.
- Развернутая стадия требует проведения химиотерапии: использование медикаментов, которые убивают раковые клетки.
- Применение антител к клеткам опухоли. Такими антителами являются специальные белки, которые способны разрушать клетки опухоли.
- Использование интерферона. Данный препарат активно воздействует на клетки опухоли и вирусы, а также повышает иммунитет пациента.
- Лучевая терапия проводится с целью уменьшить опухоль. Используется в том случае, когда метод химиотерапии недоступен.
- Переливание эритроцитарной массы. Проводится исключительно по абсолютным показаниям. Таковыми показаниями являются анемическая кома и тяжелая степень хронического лейкоза.
- Переливание тромбоцитарной массы. Показание к данной процедуре – значительное снижение тромбоцитов в крови, что является следствием кровотечений.
Чем раньше начать лечение, тем больше шансов достичь выздоровления. Именно поэтому при появлении даже незначительных, на первый взгляд, симптомов следует обращаться к врачу для постановки диагноза.
Как уже отмечалось ранее, острый миелоидный лейкоз (ОМЛ) — болезнь пожилых людей: медиана возраста больных острым миелоидным лейкозом составляет 64 года. Острый миелоидный лейкоз (ОМЛ) у лиц старше 60 лет имеет особенности, обусловленные как их возрастом, так и биологическими характеристиками опухолевого процесса.
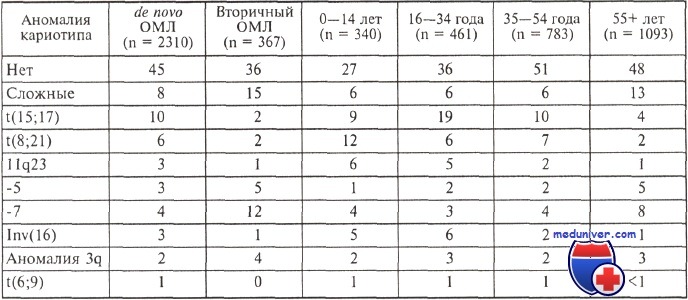
Прежде всего рассмотрим некоторые особенности острых нелимфобластных лейкозов у лиц старше 60 лет. Предполагают, что злокачественная трансформация кроветворной клетки, котороя становится источником опухоли, происходит на ранних этапах миелоидной дифференцировки, на что указывает и значительно более частое обнаружение экспрессии антигена CD34. Это, как известно, относится к неблагоприятным факторам прогноза. У пожилых людей практически в 3 раза чаще определяется предшествующая миелодисплазия, что однозначно связывают с плохим прогнозом заболевания.
Существенно выше и процент обнаружения неблагоприятных хромосомных аберраций (особенно -5,-7,5q-,7q-,+8), притом что редко диагностируют формы заболевания с благоприятным кариотипом. Эти биологические особенности острого миелоидного лейкоза у пожилых пациентов определяют более низкую эффективность химиотерапии.
Помимо особенностей лейкемического процесса, у пожилых больных следует учитывать неизбежные функциональные изменения в организме, которые связаны со старением и которые обусловливают худшую переносимость лечения и как следствие этого его более низкую эффективность, поскольку приходится уменьшать дозы лекарственных препаратов и увеличивать интервалы между их введением.
Частота (в процентах) отдельных хромосомных аномалий при ОМЛ в разных возрастных труппах
Одними из наиболее значимых являются нарушения деятельности сердечно-сосудистой системы, которые выражаются в дистрофии миокарда вследствие атеросклеротического процесса и соответственно изменения метаболизма мышцы сердца, а в терапии острого миелоидного лейкоза (ОМЛ) базисными препаратами являются антрациклиновые антибиотики (даунорубицин, идарубицин), оказывающие кардиотоксическое действие. В процессе старения также отмечается прогрессирующее снижение функции почек. Величина эффективного почечного кровотока у практически здоровых пожилых людей снижается более чем в 2 раза и составляет в среднем 42 % от его величины у людей молодого возраста.
К глубокой старости (80 лет) более чем в 3 раза снижается азотвыделительная функция почек. В связи с этим может изменяться клиренс лекарственных препаратов, в результате чего может увеличиваться их токсическое действие. Кроме того, многие лекарственные препараты, используемые в программах химиотерапии и вспомогательного лечения (цитостатические, антибактериальные, противогрибковые, противовирусные), характеризуются выраженной нефротоксичностью. Главной проблемой при проведении вспомогательной терапии становится сочетанная токсичность применяемых препаратов, оказывающих повреждающее действие на ткань почек.
Рассматривая метаболизм и клиренс цитостатических и других лекарственных препаратов у пожилых пациентов, следует упомянуть о структурных и функциональных изменениях печени, в основе которых лежит процесс возрастной атрофии клеток ее паренхимы. Значительно изменяется кровоснабжение печени, снижаются ее белковосинтетическая и антитоксическая функции, существенно снижается активность эндоплазматического ретикулума гепатоцитов.
Возрастные изменения в деятельности желудочно-кишечного тракта характеризуются нарушением эвакуаторной функции желудка, изменениями кровоснабжения кишечника, уменьшением всасывания, что также может оказывать влияние на эффективность лечения лейкоза у пожилых больных. Таким образом, изменения, происходящие в органнизме при старении, несомненно, отражаются на эффективности терапии, обусловливая ее более высокую токсичность и худшую переносимость у пожилых больных.
При оценке эффективности терапии острого миелоидного лейкоза исключение из группы анализируемых пациентов старше 70 лет способствует повышению показателей достижения ремиссии на 15—20 %. Отмечено, что лиц пожилого возраста реже включают в какиелибо исследования, которые предполагают жесткое выполнение цитостатического протокола и терапии выхаживания. Соответственно шансов на достижение длительной безрецидивной выживаемости у них значительно меньше.
Тем не менее следует подчеркнуть, что при отсутствии явных соматических заболеваний больные любого возраста удовлетворительно переносят программы терапии, предусмотренные для соответствующего типа острого лейкоза, и у них удается достичь полные ремиссии достаточной продолжительности.