Содержание:
Синдром укороченного PQ: причины, симптомы, лечение
Синдром укороченного PQ является одним из целой плеяды проявлений нарушений сердечного ритма. Он редко бывает самостоятельной патологией. В основном в историях болезни фигурирует как осложнение основного заболевания и является одной из частых причин внезапной смерти.

История и классификация
Синдром укороченного PQ был описан врачами еще в середине двадцатого века. В основе исследования лежал анализ только двухсот случаев болезни, выбранных из всей массы кардиологических пациентов. Тогда никаких органических изменений в сердце, которые бы вызывал данный синдром, выявлено не было.
У взрослых укорочение интервала PQ означает, что его длительность сокращается менее чем на 0,12 секунды. Ученые связывают это с аномальным расположением нервных волокон проводящей системы органа. В клинической практике выделяют два синдрома:
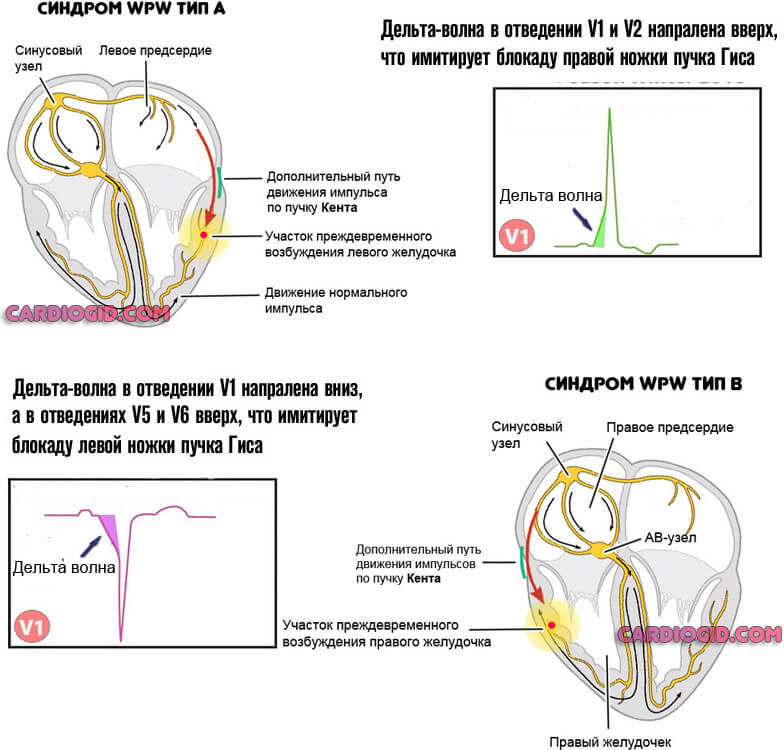
- Вольфа-Паркинсона-Уайта. Он обуславливается наличием в миокарде патологического пучка Кента, что соединяет предсердие и желудочек, не заходя в атриовентрикулярный узел.
- Клерка-Леви-Кристеско (CLC). Вызван аномальным расположением пучка Джеймса. Он находится между синоатриальным и атриовентрикулярным узлом.

Причины и патогенез
Косвенные пути проводимости могут находиться в спящем режиме долгие годы. Поэтому синдром укороченного PQ появляется, как правило, на фоне другой патологии. А при отсутствии дискомфортных симптомов иногда рассматривается как вариант нормы.
Электрические импульсы в измененном сердце одновременно проходят и по основной системе, и по дополнительным путям. При этом на уровне перегородки между предсердиями и желудочками происходит замедление проводимости, чего не встречается в аномальных пучках волокон. Это вызывает сокращение отдельного участка желудочка до того, как импульс распространится по всему миокарду. Так появляются желудочковые аритмии.

Симптомы
Если синдром укороченного PQ считается патологическим, то у пациента наблюдаются приступы учащенного сердцебиения, которые длятся от десяти до двадцати секунд. Они проходят самостоятельно и не требуют медикаментозного вмешательства. Чаще всего такие пароксизмы связаны со стрессом, переутомлением, чрезмерной физической нагрузкой. Но, как правило, причина остается неизвестной.
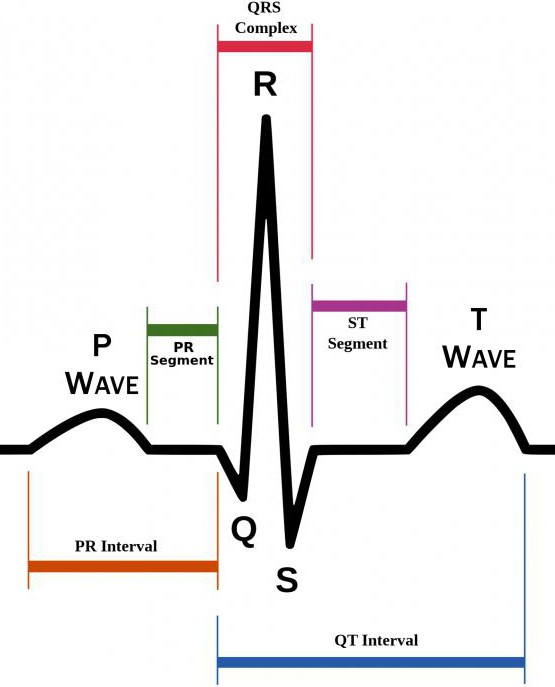
Внезапное учащение сокращений сердца может вызывать у пациентов панические атаки, ощущение дискомфорта в загрудинной области, бледность и испарину. Но иногда больные даже не подозревают о том, что у них есть патология со стороны сердца. Интервал PQ на кардиограмме отсчитывается от начала зубца Р и до начала зубца Q. В норме этот показатель колеблется от ста двадцати до двухсот миллисекунд.
Лечение
Укороченный интервал PQ, который обнаруживается на фоне нормального ритма сердца, не вызывает у больного каких-либо серьезных жалоб, в лечении не нуждается и рассматривается как вариант индивидуальной физиологической нормы. Врача может насторожить наличие пароксизмальной тахикардии (или других аритмий), воспалений миокарда или инфаркта, которые требуют дополнительно всестороннего обследования и медикаментозной коррекции.
Из инструментальных методов современная медицина может предложить радиочастотную катетерную абляцию или же криоабляцию. Это позволяет изолировать участки, которые генерируют дополнительные потенциалы действия, уменьшая таким образом их влияние на сердечный ритм. Выбор метода зависит от причины, вызвавшей укорочение PQ. Кроме устранения симптомов, кардиолог назначит лечение и основного заболевания. Это позволит избежать осложнений в будущем и пролонгировать действие абляции.

Профилактика
Пациентам с синдромом CLC, как правило, не требуется специфических профилактических мероприятий. Особенно, если до этого он никак себя не проявлял. Но в случае дискомфортных ощущений, таких как боль, одышка, головокружение или обморок, необходимо обратиться к участковому терапевту. Существуют общие методы профилактики всех заболеваний сердечно-сосудистой системы:
- изменение образа жизни на более активный;
- похудение;
- рациональная диета;
- отказ от вредных привычек: табакокурение и употребление алкоголя;
- уменьшение употребления поваренной соли;
- сон не менее восьми часов в день.
Не стоит, наверное, напоминать, что необходимо снизить количество стрессовых ситуаций и увеличить время прогулок на свежем воздухе.
Прогноз
Прогноз у данного заболевания, как правило, благоприятный, особенно при бессимптомном течении. Однако у людей с отягощенной наследственностью возможны смертельные случаи. Исключение составляют спортсмены и летчики-испытатели. Они входят в категорию профессионального риска.
Если у пациентов имеются жалобы со стороны сердца, то их прогноз несколько хуже. Но современные методы лечения могут снизить риск развития смертельных осложнений. В любом случае не стоит паниковать. Лучше обратитесь к компетентному специалисту, который сможет поставить правильный диагноз и назначить эффективное лечение.
Н.А. Скуратова, Л.М. Беляева, С.С. Ивкина
Гомельская областная детская клиническая больница
Белорусская медицинская академия последипломного образования
Гомельский государственный медицинский университет
Феномен укороченного интервала PQ у юных спортсменов: противопоказаны ли занятия спортом?
Феномен укороченного интервала PQ – это наличие на электрокардиограмме (ЭКГ) интервала PQ(R) менее 120 мс у взрослых и менее возрастной нормы у детей при сохранении нормальной формы комплексов QRS и отсутствии аритмий, а синдром укороченного интервала PQ(R) (синдром CLC ) –сочетание ЭКГ–изменений и пароксизмальной суправентрикулярной тахикардии. Частота встречаемости феномена короткого интервала PQ у детей составляет от 0,1% до 35,7%. До сих пор данных, касающихся изучения естественного течения феномена короткого интервала PQ у детей и прогноза заболевания в литературе не представлено. В настоящее время отсутствуют работы, посвященные длительному клиническому наблюдению детей с феноменом короткого интервала PQ, поэтому неизвестен риск возникновения у них приступов тахикардии, а также вероятность нормализации длительности интервала PQ. Отсутствие подобных данных приводит к необоснованным ограничениям в отношении двигательной активности, в том числе занятий профессиональным спортом, в данной группе детей.
Нами были проанализированы наиболее интересные клинические случаи юных спортсменов, занимающихся в спортивных классах и спортивных секциях различной направленности.
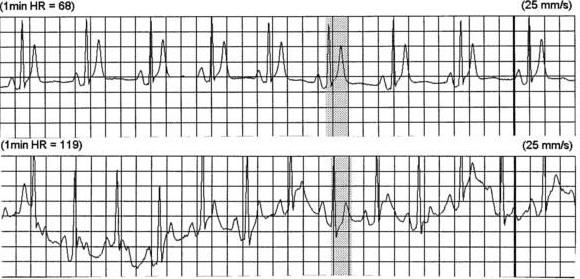
Евгений Г. 11 лет. поступил на обследование в связи с выявленным укорочением интервала PQ на ЭКГ. Занимается в основной группе по физкультуре, с первого класса регулярно посещает школьные секции по волейболу, футболу, легкой атлетике, регулярно участвует в соревнованиях. Жалоб не предъявляет, физические нагрузки переносит хорошо. Наследственность не отягощена, соматических заболеваний нет. На ЭКГ: укорочение интервала PQ до 0,09 с, по данным тредмил-теста выявлена очень высокая физическая работоспособность (МЕТ s =11,9) на фоне укороченного интервала PQ (рисунок 1)
Рисунок 1–Укорочение интервалаPQу 11-летнего мальчика (фрагмент тредмил-теста)
По данным эхокардиографии патологии не выявлено. По данным холтеровского мониторирования (ХМ) выявлено, что в течение суток феномен укорочения интервала PQ носил транзиторный характер, причем данный феномен регистрировался на фоне снижения ЧСС до 60/мин, на фоне суправентрикулярной миграции водителя ритма, синусовой аритмии и эпизодов СА-блокады 2 степени 1 типа. Наиболее неожиданным явилось выявление желудочковой экстрасистолии в количестве 705 изолированных экстрасистол с эпизодами тригеминии, что подтверждает функциональную нестабильность миокарда у мальчика (рисунок 2).
Рисунок 2–Эпизод желудочковой аллоритмии по типу тригеминии, зарегистрированный перед сном (тот же ребенок)
При проведении кардиоинтервалографии (КИГ) у мальчика была выявлена симптатикотония ( ИН1 =86,8) и нормальная вегетативная реактивность (ИН2 /ИН1 =1), что свидетельствует о «незрелости» механизмов адаптации к физическим нагрузкам, при неблагоприятных факторах, например, при физическом перенапряжении, данные особенности вегетативной регуляции могут способствовать прогрессированию изменений в миокарде.
В данном случае мальчику противопоказаны соревновательные нагрузки, занятия спортом должны быть до естественной утомляемости, ребенку необходимо контролировать ЭКГ 2 раза в год, проводить курсы кардиотрофной терапии, однако не стоит ограничивать занятия физической культурой с оздоровительной целью.
Илья, 9 лет, занимается настольным теннисом в спортивной секции в течение 2–х лет, регулярно участвует в соревнованиях. На ЭКГ: феномен укорочения интервала PQ. На ЭхоКГ: без патологии. По результатам ХМ патологии не выявлено. Жалоб нет, тренировки переносит хорошо. При проведении тредмил-теста нарушений ритма не зарегистрировано, реакция АД нормотоническая, восстановление ЧСС и АД после нагрузки адекватное, физическая работоспособность очень высокая (МЕТ s =12,5), (рисунок 3).
Рисунок 3–Фрагмент тредмил-теста у мальчика, занимающегося настольным теннисом (3 фаза). Укорочение интервалаPQ
По данным КИГ у мальчика выявлена ваготония (ИН1 =27) и гиперсимпатическая вегетативная реактивность (ИН2 /ИН1 =5,33). В данном случае уровень функционирования физиологической системы оценен как высокий, текущее функциональное состояние оценено как хорошее, несмотря на повышенную чувствительность синусового узла на ортостатический стресс. Мальчику не противопоказаны занятия настольным теннисом, однако рекомендовано динамическое наблюдение каждые полгода.
Андрей, 10 лет, спортом не занимается, предъявляет жалобы на сердцебиения. При ХМ укорочение интервала PQ. в том числе на фоне среднепредсердных ритмов, (рисунок 4).
Рисунок 4–Укорочение интервалаPQна фоне суправентрикулярной миграции водителя ритма при ЧСС 57/мин у 9-летнего мальчика в период сна
В период бодрствования выявлен пароксизм суправентрикулярной тахикардии с макс. ЧСС 198/мин (рисунок 5).
Рисунок 5– Суправентрикулярная тахикардия с макс. ЧСС 198/мину 9-летнего мальчика с укорочением интервалаPQ
В данном случае мальчику показана консультация аритмолога и занятия оздоровительной физкультурой.
Выводы: При выявлении феномена укороченного интервала PQ у юных спортсменов необходимо углубленное обследование. Тактика врача кардиолога и, соответственно, рекомендации в отношении дальнейших занятий спортом строятся на основании комплекса функционально-диагностических методик. Представленные клинические случаи подтверждают необходимость дифференцированного подхода, главным аспектом наблюдения за «спорными» случаями является динамический контроль. В «спорных» случаях рекомендовано применение малоинвазивных кардиохирургических вмешательств, в частности электрофизиологического исследования.
1. Макаров, Л.М. Внезапная смерть у молодых спортсменов / Л.М. Макаров // Кардиология. – 2010. – № 2. – C. 78–83.
2. Макарова, Г.А. Справочник детского спортивного врача: клинические аспекты / Г.А. Макарова. – М. Медицина, 2008. – 437 с.
КЛИНИЧЕСКАЯ АРИТМОЛОГИЯ,
КАРДИОЛОГИЯ,
КАРДИОХИРУРГИЯ
Синдром (CLC, LGL): проведение импульса по пучку Джеймса

Синдром L–G–L (Лауна – Ганонга – Левине), или CLC (Клерка– Леви– Кристеско) характеризуется укорочением интервала PQ (PQ 0,12 с), нормальной формой и продолжительностью комплекса QRS и наклонностью к приступам суправентрикулярных тахиаритмий. При этом синдроме возбуждение, по-видимому, обходит атриовентрикулярный узел по пучку Джеймса и отсутствует задержка в проведении импульса по атриовентрикулярному узлу, существующая в норме, что и приводит к укорочению интервала PQ. Распространение возбуждения по желудочкам при синдроме L–G–L не нарушено, поэтому комплекс QRS, сегмент ST и зубец Т не изменены. Для выяснения природы наблюдаемых при этом изменений может помочь ЭКГ пучка Гиса. Синдром L–G–L отмечается преимущественно у мужчин среднего возраста при отсутствии органических заболеваний сердца.
Установлено, что укорочение интервала PQ (PQ меньше 0,11 с) наблюдается у 2% здоровых людей. Короткий интервал PQ может быть при гиповитаминозе В (болезнь бери-бери), гипертиреозе, артериальной гипертонии, активном ревматизме, инфаркте миокарда, хронической ишемической болезни сердца, повышенной возбудимости сердца и т.д. По данным Д. Ф. Преснякова, Н. А. Долгоплоска, укороченный интервал PQ может быть ранним признаком хронической ишемической болезни сердца.
Преждевременное возбуждение желудочков нередко является частью проявлений синдромов W–Р–W или L–G–L. Однако эти термины не являются синонимами.
Следует учитывать, что для больных с синдромами W–Р–W и L–G–L характерны приступы пароксизмальных тахиаритмий, которые обычно отсутствуют при изолированном укорочении интервала PQ. Теоретически любой вид нарушения функции атриовентрикулярного узла, который в норме осуществляет задержку проведения возбуждения к желудочкам, приводит к укорочению интервала PQ.
Основное различие между синдромами W–Р–W и L–G–L – это форма комплекса QRS, нормальная при синдроме L–G–L. У больных обеих групп имеется наклонность к возникновению пароксизмальных тахиаритмий. У большинства этих больных признаки заболевания сердца отсутствуют или слабо выражены.
Не всегда дополнительные пути в сердце так безобидны. Дело в том, что наличие дополнительного пути всегда увеличивает шанс развития некоторых аритмий, при которых пульс может достигать более 180-200 ударов в минуту. И если у молодых такое состояние редко приводит к существенным последствиям, то у старшего поколения пациентов, с сопутствующей патологией сердца, такая аритмия всегда потенциально опасна.
Что делать, если у вас выявлен CLC синдром
Первым делом не нужно паниковать, особенно если кроме изменений на ЭКГ у вас нет, и никогда не было приступов сердцебиения с частотой более 180 ударов и потери сознания. Тем не менее, существует одно исследование, которое может с большой вероятностью предсказать даст ли о себе знать CLC в будущем или так и останется случайной находкой на ЭКГ. Называется это исследование ЧПЭКС – ЧреспПищеводная ЭлектроКардиоСтимуляция.
ЧПЭКС позволяет определить способность аномального пути проведения проводить импульс с большой частотой. Так если дополнительный путь не сможет провести импульсы с частотой, к примеру, более 100-120 в минуту, то волноваться по поводу него нечего. Если же при ЧСПЭК окажется, что пучок способен пропускать импульсы с частотой более 170-180 в минуту или еще хуже – в процессе обследования запуститься аритмия, то с большой вероятностью потребуется специализированное лечение.
Речь идет о хирургическом лечении – катетерной абляции, потому что медикаментозное лечение синдрома CLC, как и синдрома WPW, в 99,9% случаев оказывается неэффективным.
К ардиальные патологии представлены крупной категорией диагнозов. Они отражены в международном классификаторе, используются практикующими врачами для описания конкретных ситуаций.
Однако названное состояние самостоятельным диагнозом не считается, также не признается оно полноценным заболеванием. О чем в таком случае речь?
Синдром укороченного PQ — это ускорение передачи биоэлектрического импульса от синусового узла к желудочкам. Названное отклонение находка на электрокардиографии, но не отдельное патологическое состояние.
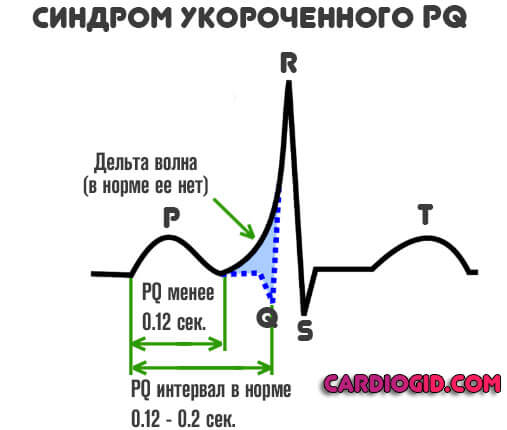
Показатель может отклоняться в две стороны, говоря условно:
- Укорочение или синдром CLC Клерка-Леви-Кристеско или же ВПВ (Вольфа-Паркинсона-Уайта) — уменьшение периода проведения импульса к желудочкам.
Указывает на наличие дополнительных пучков, которые обеспечивают неадекватно быстрое движение сигнала. Обычно на фоне врожденных патологий.
- Увеличение времени же говорит об обратном явлении, то есть о снижении качества проведения сигнала.
Симптомы присутствуют не всегда, лечение требуется также не во всех случаях. Нужно исходить из конкретной ситуации.
Механизм развития отклонения
В основе развития синдрома лежит врожденное нарушение структур сердечнососудистой системы.
Онтогенез плода сопровождается пороками спонтанно, в результате влияния негативных факторов окружающей среды на организм будущей матери или как итог аномалий хромосомного плана.
Обнаружить синдром можно как в ранний период жизни ребенка, еще в младенчестве, так и много позже.
Проблема не всегда дает знать о себе симптомами в начале. Возможно вялое, латентное течение в перспективе многих лет.
Суть отклонения всегда примерно одинакова у детей и взрослых. Электрические импульсы от естественного водителя ритма (синусового узла) передаются по специальным волокнам, к узлу атривентрикулярному, где происходит небольшая задержка, затем сигнал по пучку Гиса направляется к желудочкам.
Возможно развитие дополнительных проводящих путей (Махейма или Кента при синдроме WPW, и Джеймса на фоне CLC расстройства).
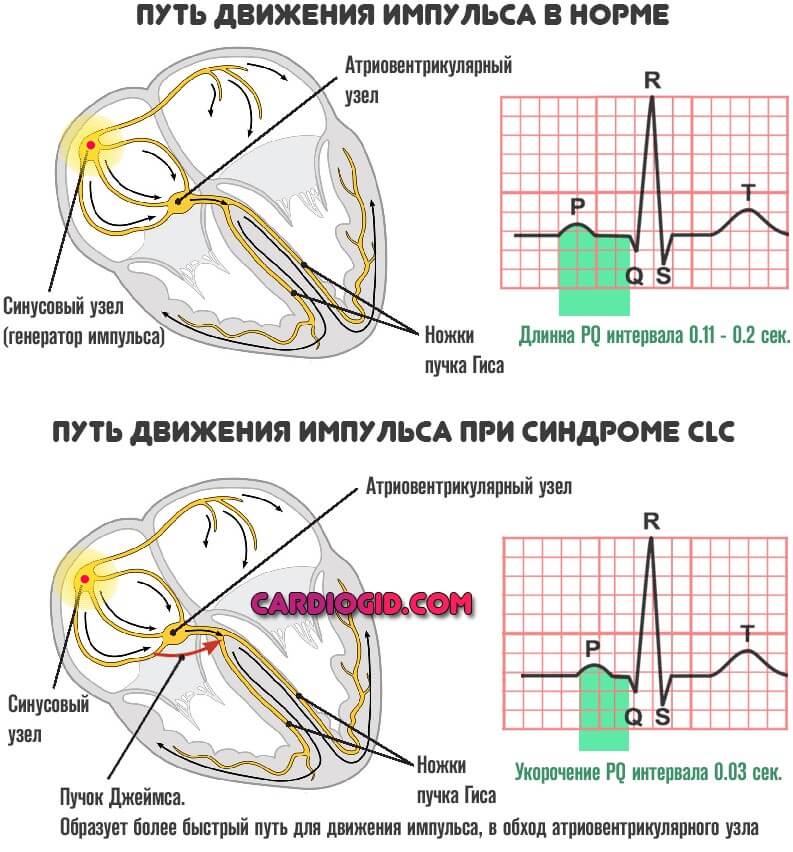
В таком случае обнаруживается риск увеличения количества сердечных сокращений в минуту, развития спонтанной пароксизмальной тахикардии . Она может спровоцировать остановку сердца и смерть пациента, относится к опасным формам аритмии.
Клиническая картина не всегда яркая, выраженная. Да и не во всех случаях явно присутствует.
До определенного момента организм может компенсировать расстройство. Потом наступит дисфункция. Тогда дадут знать о себе и симптомы.
Без лечения постепенно растет вероятность органических изменений в структуре миокарда, остановки сердца и гибели больного в этой связи.
Вероятность не возьмется оценивать ни один врач, прогнозы туманные, течение непредсказуемое. Это может произойти через месяц, год и более.
В случае укорочения интервала PQ на ЭКГ обнаруживается пароксизмальная, опасная тахикардия.
Отличие синдрома от феномена
Грань между двумя этими понятиями довольно тонкая, по крайней мере, для пациента, который не имеет глубоких медицинских познаний. В обоих случаях речь идет о находках, полученных в процессе проведения электрокардиографии.
Синдром представляет собой сочетание двух моментов:
- Первый — наличие выраженного изменения по результатам ЭКГ. Укорочение или удлинение — значения в этом контексте не имеет.
- Второй обязательный момент — присутствие клинической картины. Она свидетельствует в пользу начала декомпенсации, наличии заболевания.
Феномен укороченного PQ представлен только изменениями на электрокардиографии. Симптомов, клинической картины нет. Потому и патологическим процессом рассматриваемое состояние не является. По крайней мере, до определенного момента.
Как было сказано, грань тонкая. Феномен может стать синдромом. Наоборот же такая связь не работает.
Использование подобной терминологии нередко путает пациентов. Чтобы уточнить, что конкретно имеет место, рекомендуется обратиться к кардиологу для уточнения расстройства и расшифровки электрокардиограммы.
Симптомы
Клиническая картина зависит от конкретного заболевания, его тяжести, возраста, пола, образа жизни и множества прочих факторов.
Как было отмечено ранее, короткий PQ интервал — не диагноз. Это всего лишь объективный показатель на кардиограмме.
Изменения представлены двумя расстройствами, которые отражены в международном классификаторе.
Это синдром Вольфа-Паркинсона-Уайта (или ВПВ, сокращено) или Клерка-Леви-Кристеско (CLC). Оба имеют врожденную природу, но могут проявиться не сразу, а в течение определенного времени.
Существует три возрастных пика: первый приходится на младенческие годы, второй — на пубертатный период, с 13 до 18 лет. Последний определяется 40-50 годами.
При развитии синдрома Вольфа-Паркинсона-Уайта речь идет о типичной клинике:
- Увеличение числа сердечных сокращений. Тахикардия сохраняется на протяжении всего периода патологического процесса, проявляется пароксизмами, редкими или частыми приступами. ЧСС может доходить до 200-300 ударов. Это не полноценные сокращения, а отдельные движения миокарда, фиксируются они только с помощью электрокардиографии. Субъективно ощущаются как неравномерное биение при увеличенном ЧСС.
- Потливость. Гипергидроз. Вне зависимости от физической нагрузки. Развивается по причине активизации вегетативной нервной системы. Может входить в состав коллаптоидной реакции или предшествовать ей.
- Одышка. На фоне покоя в момент пароксизма (приступа). Затем все сходит на нет до следующего аномального эпизода и так по кругу, до тех пор, пока не будет начато специфическое лечение.
- Бледность, синюшность кожи.
- Панические атаки. Сопровождаются ощущением сильного необъяснимого страха у пациента. Может ассоциироваться с моторным возбуждением.
- Боли в области грудной клетки. Сердечный дискомфорт имеет давящий, жгучий характер. Это прямое указание на нарушение питания тканей, их вероятную деструкцию, может закончиться плачевно (коронарная недостаточность, ИБС и прочие «прелести»).
- Обмороки. Синкопальные состояния. Возникают не во всех случаях, однако и такое возможно. Чаще встречаются у детей. Указывают на недостаточное питание головного мозга. Могут сопровождаться болями в области затылка, висков (цефалгия), диффузным дискомфортом, нарушением ориентации в пространстве.
Синдром Клерка-Леви-Кристеско сопровождается несколько иными симптомами. Хотя происхождение патологического процесса и схожее.
Принципиального отличия в клинике не отмечается. Все также обнаруживаются боли в грудной клетке, тахикардия, одышка, тошнота, потеря сознания и прочие явления.
Ключевой момент — длительность эпизода. На фоне CLC синдрома продолжительность минимальна, не свыше 10-15 минут. ВПВ может протекать по нескольку часов.
В целом, заболевание (Клерка-Леви-Кристеско) имеет латентное, но опасное течение. Потому как чаще провоцирует наджелудочковую пароксизмальную тахикардию и смерть больного в ранние годы.
Дифференцировать два диагноза можно только по результатам ЭКГ.
Варианты течения
Во всех случаях описывают несколько вариантов клинического течения болезней.
- Скрытый или бессимптомный тип. Встречается у 40% больных. Не обязательно, чтобы патология всегда двигалась таким образом. Возможна трансформация в прочие формы. Обычно, по мере прогрессирования расстройства и декомпенсации состояния.
- Легкий тип. Пароксизмы развиваются раз в месяц-два, или реже. Продолжаются от 5 до 15 минут, полностью проходит без каких-либо следов, самостоятельно.
- Среднее по тяжести течение. Эпизоды разной частоты, не обязательно регулярные. Сопровождаются стойким увеличением числа сердечных сокращений, нарушением самочувствия. Продолжительность составляет 2-4 часа, встречается и большая. Самостоятельный полный регресс не наблюдается почти никогда, требуется применение препаратов или использование электрокардиоверсии для прерывания пароксизма.
- Тяжелая форма укорочения интервала PQ cопровождается выраженным нарушением: приступ продолжается неопределенно долго. Дополнительно обнаруживаются фибрилляция желудочков , или трепетание предсердий . Вероятность смерти максимальна, требуется срочная госпитализация.
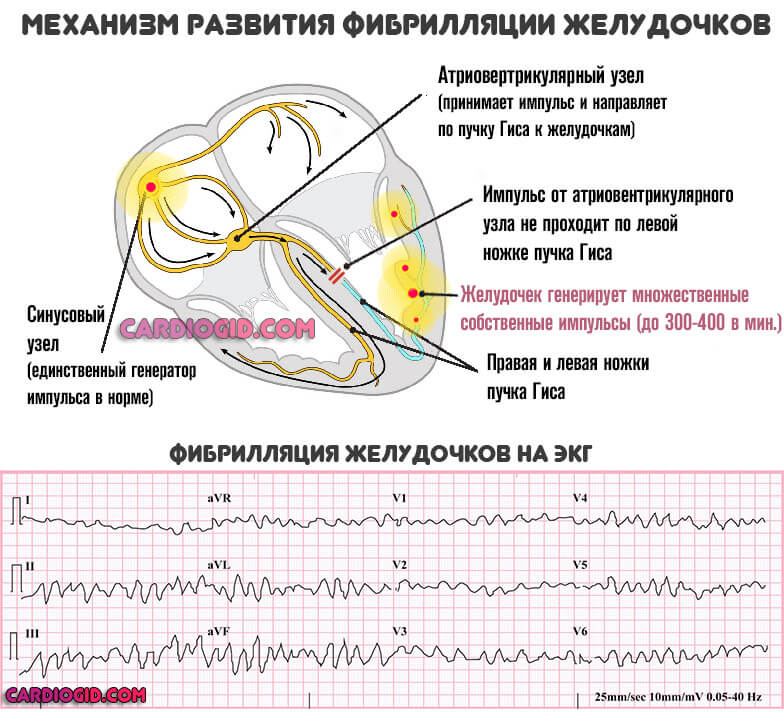
Клиническая картина примерно всегда одна и та же. Но она неспецифична, что не дает докторам однозначно сказать о происхождении.
Причины
Факторы развития укороченного интервала всегда внутриутробные. То есть расстройство или предрасположенность к таковому возникает еще в период беременности матери.
Здесь уже возможно два варианта:
- Первый — спонтанное нарушение в 1-м триместре. Когда закладывается сердечнососудистая система. Это основная причина.
- Второй — хромосомные расстройства, генетические мутации (встречаются исключительно редко).
Далее все зависит от случая. Не всегда анатомический дефект проявляет себя сразу после рождения.
Ребенок может годами жить, казаться здоровым до определенного момента. Пока организм справляется — все нормально. А далее требуется триггерный фактор, который приведет к дисфункции и склонит чашу в другую сторону.
- Прием алкоголя, курение, зависимость от наркотиков. Особую опасность в этом отношении несут кокаин, героин, несколько в меньшей степени амфетамин.
- Постоянное употребление кофеина.
- Недостаточный сон.
- Частые стрессы, физические перегрузки. То есть моменты, которые провоцируют увеличение синтеза кортизола, адреналина, гормонов коры надпочечников.
- Применение препаратов без назначения врача. Особенно противовоспалительных средств.
- Наличие в анамнезе гипертоническое болезни, сахарного диабета, эндокринных расстройств.
Перечень неполный. Также повышенный риск присутствует в ранние годы (до 3-х лет.), в период полового созревания и в позднем возрасте. Нужно внимательно смотреть за пациентами из групп опасности.
Диагностика
Основу обследования составляет электрокардиография. Это золотой стандарт в деле оценки рассматриваемых состояний.
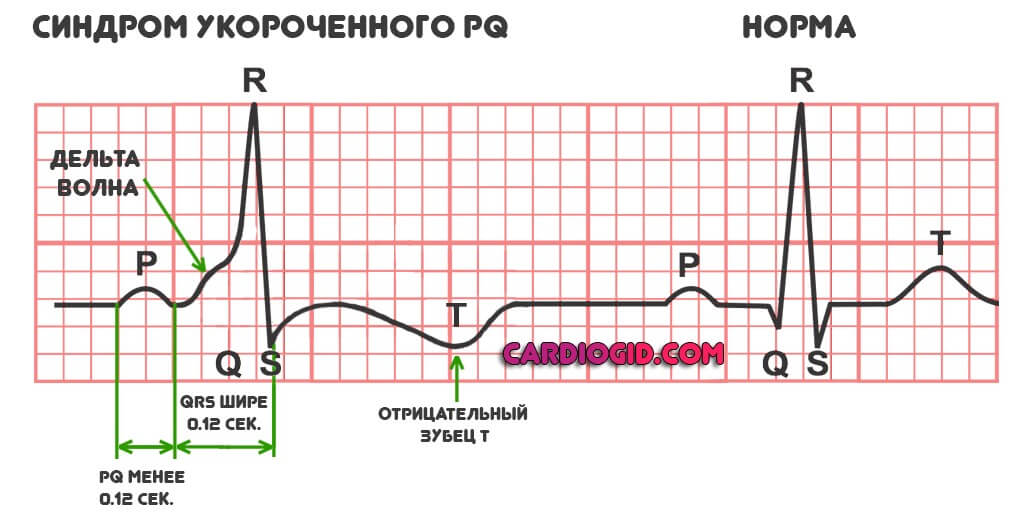
Типичная картина, которая обнаруживается в ходе инструментальной методики:
- Отрицательный зубец T.
- Уширение комплекса QRS, что соответствует снижению эффективности сокращения миокарда при формальном избыточном возбуждении кардиальных структур.
- Депрессия ST-участка. Опять же говорит о дисфункциональных расстройствах, неэффективности работы мышечного органа.
- В обязательном порядке обнаруживается дельта-волна. В норме ее быть не должно. Она отмечается при раннем возбуждении желудочков. Перед полноценной систолой (сокращением). По интенсивности этого показателя можно судить о тяжести патологического процесса. Чем больше дельта-волна, тем хуже обстоит дело на данный момент.
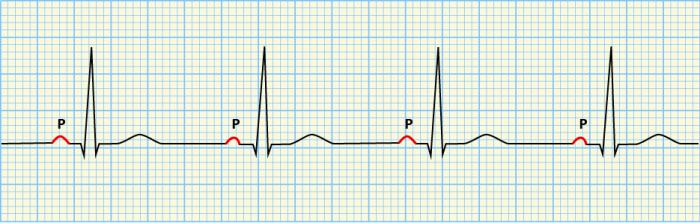
- Интервала PQ короче 0.12 сек.
Далеко не всегда рассматриваемые признаки присутствуют в полном объеме. Тогда можно говорить об усеченном расстройстве.
Клиническая картина также развивается не в 100% ситуаций даже на фоне присутствия «набора» отклонений на графике. В таком случае говорят про феномен укороченного PQ.
Но сразу отметать диагноз нельзя. Чтобы сказать об относительно безопасном течении расстройства, нужно наблюдать за пациентом хотя бы пару недель.
Прочие исследования используются реже, они не дают необходимой информации, потому как органических патологий, провоцирующих рассматриваемое состояние, не существует.
В основном требуется консультация кардиолога, опрос пациента или его родителей на предмет жалоб, сбор анамнеза. В целях установления вероятного триггерного фактора, проработки тактики терапии, вторичной профилактики, направленной на предотвращение рецидивов.
Принципиальной разницы у кого обнаружены отклонения от нормы нет. Укороченный интервал PQ у взрослых и у детей говорит об одном и том же.
Поправку делают только на возраст человека, чтобы определиться с нормой по частоты сердечных сокращений (у молодых пациентов показатель изначально выше, в младенчестве — существенно).
Лечение
Способы терапии консервативные и оперативные. Прежде чем прибегать к радикальным мерам проводят медикаментозную коррекцию.
Используются средства двух фармацевтических групп:
- Бета-блокаторы. В основном, Анаприлин, реже прочие . Позволяют купировать патологическое возбуждение в тканях сердца.
- Антиаритмические . Прокаинамид, Пропафенон. С большой осторожностью, чтобы не сделать хуже.
Внимание:
Нельзя применять антагонисты кальция и средства АТФ. Дабы не спровоцировать остановку сердца.
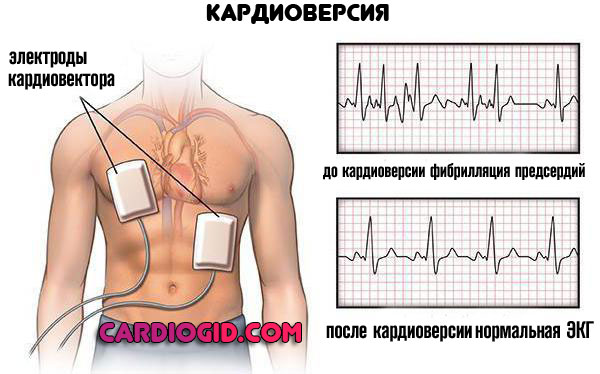
В рамках срочной симптоматической помощи врачи прибегают к электрокардиоверсии. Пропусканию тока в течение долей секунд для восстановления нормальной частоты сокращений сердца.
Это экстренная мера, направленная на спасение жизни пациенту и улучшение самочувствия.
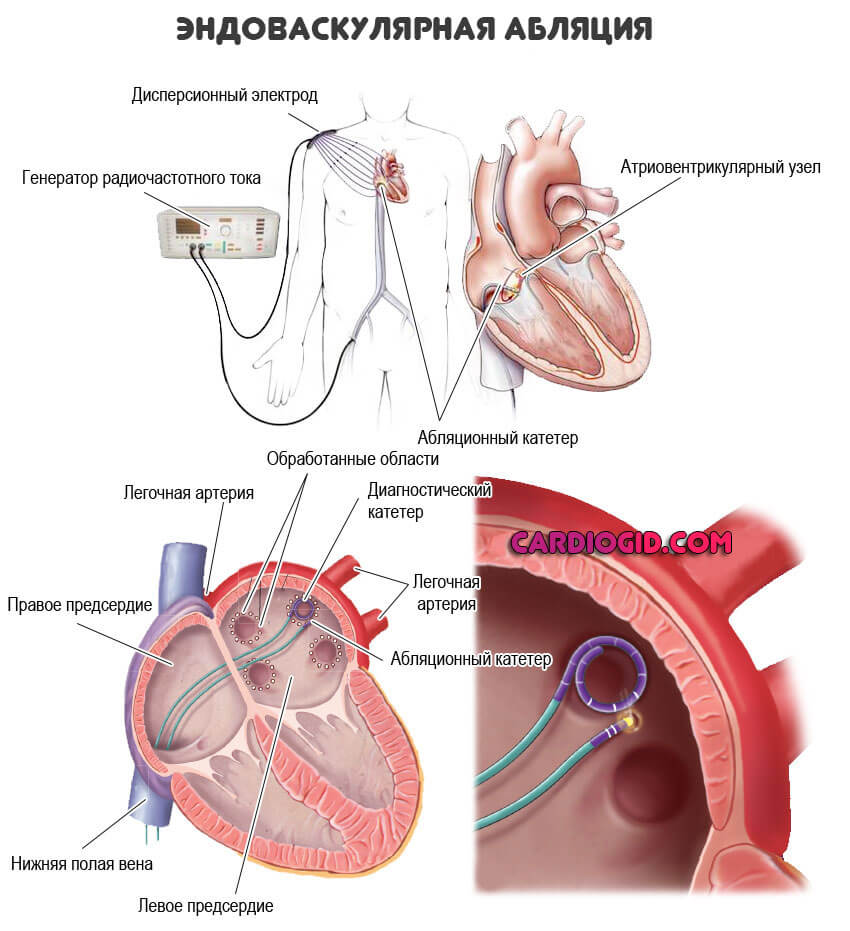
Операция требуется в крайних случаях. То есть почти всегда, как ни странно. Таблетками скорректировать органическое нарушение невозможно.
Способ идентичен — радиочастотная абляция. Это малоинвазивное вмешательство, оно состоит во введении специального миниатюрного излучателя в кардиальные структуры и разрушение аномального проводящего пути бескровным методом.
Процедура безболезненная и практически не вызывает дискомфорта.
В дальнейшем все должно вернуться в норму и без каких-либо дополнительных мероприятий. Если только болезнь не спровоцировала прочие анатомические изменений со стороны сердца, головного мозга.
Прогноз и осложнения
Исход в 95% случаев при условии проведенного лечения благоприятный.
Без терапии негативный всегда. Результат — тяжелая инвалидность или гибель больного в перспективе нескольких лет. А бывает и быстрее.
Точно спрогнозировать, когда наступит роковой час невозможно. Справедливо сказанное для бессимптомного и яркого течения.
Среди последствий CLC или ВПВ синдромов выделяют инфаркт (острое нарушение питания кардиальных структур), остановку сердца также называемую асистолией, инсульт (отмирание нервных волокон в результате слабого питания).
Логичным концом оказывается смерть человека.
В заключение
Укорочение интервала PQ обнаруженное на ЭКГ говорит об ускоренной передаче сигнала от водителя ритма к желудочкам. Это патология в большинстве случаев. В остальных ситуациях она рискует стать таковой довольно быстро.
Требуется тщательная диагностика. Затем по показаниям назначают лечение. В основном оно оперативное, прочими способами радикально скорректировать отклонение не получится.
Синдром укороченного PQ является одним из целой плеяды проявлений нарушений сердечного ритма. Он редко бывает самостоятельной патологией. В основном в историях болезни фигурирует как осложнение основного заболевания и является одной из частых причин внезапной смерти.
История и классификация
Синдром укороченного PQ был описан врачами еще в середине двадцатого века. В основе исследования лежал анализ только двухсот случаев болезни, выбранных из всей массы кардиологических пациентов. Тогда никаких органических изменений в сердце, которые бы вызывал данный синдром, выявлено не было.
У взрослых укорочение интервала PQ означает, что его длительность сокращается менее чем на 0,12 секунды. Ученые связывают это с аномальным расположением нервных волокон проводящей системы органа. В клинической практике выделяют два синдрома:
- Вольфа-Паркинсона-Уайта. Он обуславливается наличием в миокарде патологического пучка Кента, что соединяет предсердие и желудочек, не заходя в атриовентрикулярный узел.
- Клерка-Леви-Кристеско (CLC). Вызван аномальным расположением пучка Джеймса. Он находится между синоатриальным и атриовентрикулярным узлом.
Причины и патогенез
Косвенные пути проводимости могут находиться в «спящем режиме» долгие годы. Поэтому синдром укороченного PQ появляется, как правило, на фоне другой патологии. А при отсутствии дискомфортных симптомов иногда рассматривается как вариант нормы.
Электрические импульсы в измененном сердце одновременно проходят и по основной системе, и по дополнительным путям. При этом на уровне перегородки между предсердиями и желудочками происходит замедление проводимости, чего не встречается в аномальных пучках волокон. Это вызывает сокращение отдельного участка желудочка до того, как импульс распространится по всему миокарду. Так появляются желудочковые аритмии.
Симптомы
Если синдром укороченного PQ считается патологическим, то у пациента наблюдаются приступы учащенного сердцебиения, которые длятся от десяти до двадцати секунд. Они проходят самостоятельно и не требуют медикаментозного вмешательства. Чаще всего такие пароксизмы связаны со стрессом, переутомлением, чрезмерной физической нагрузкой. Но, как правило, причина остается неизвестной.
Внезапное учащение сокращений сердца может вызывать у пациентов панические атаки, ощущение дискомфорта в загрудинной области, бледность и испарину. Но иногда больные даже не подозревают о том, что у них есть патология со стороны сердца. Интервал PQ на кардиограмме отсчитывается от начала зубца Р и до начала зубца Q. В норме этот показатель колеблется от ста двадцати до двухсот миллисекунд.
Лечение
Укороченный интервал PQ, который обнаруживается на фоне нормального ритма сердца, не вызывает у больного каких-либо серьезных жалоб, в лечении не нуждается и рассматривается как вариант индивидуальной физиологической нормы. Врача может насторожить наличие пароксизмальной тахикардии (или других аритмий), воспалений миокарда или инфаркта, которые требуют дополнительно всестороннего обследования и медикаментозной коррекции.
Из инструментальных методов современная медицина может предложить радиочастотную катетерную абляцию или же криоабляцию. Это позволяет изолировать участки, которые генерируют дополнительные потенциалы действия, уменьшая таким образом их влияние на сердечный ритм. Выбор метода зависит от причины, вызвавшей укорочение PQ. Кроме устранения симптомов, кардиолог назначит лечение и основного заболевания. Это позволит избежать осложнений в будущем и пролонгировать действие абляции.

Профилактика
Пациентам с синдромом CLC, как правило, не требуется специфических профилактических мероприятий. Особенно, если до этого он никак себя не проявлял. Но в случае дискомфортных ощущений, таких как боль, одышка, головокружение или обморок, необходимо обратиться к участковому терапевту. Существуют общие методы профилактики всех заболеваний сердечно-сосудистой системы:
- изменение образа жизни на более активный;
- похудение;
- рациональная диета;
- отказ от вредных привычек: табакокурение и употребление алкоголя;
- уменьшение употребления поваренной соли;
- сон не менее восьми часов в день.
Не стоит, наверное, напоминать, что необходимо снизить количество стрессовых ситуаций и увеличить время прогулок на свежем воздухе.
Прогноз
Прогноз у данного заболевания, как правило, благоприятный, особенно при бессимптомном течении. Однако у людей с отягощенной наследственностью возможны смертельные случаи. Исключение составляют спортсмены и летчики-испытатели. Они входят в категорию профессионального риска.
Если у пациентов имеются жалобы со стороны сердца, то их прогноз несколько хуже. Но современные методы лечения могут снизить риск развития смертельных осложнений. В любом случае не стоит паниковать. Лучше обратитесь к компетентному специалисту, который сможет поставить правильный диагноз и назначить эффективное лечение.