Содержание:

В медицине, касательно ЭКГ есть один термин, о клинической значимости которого следовало бы уточнить некоторые позиции. Этот термин – укороченный интервал P-Q. Электрокардиографическую картину укорочения интервала P-Q при сохранении нормального комплекса QRS описали в 1938 году Clerc, Levy, Critesco. Несколько позже (в 1953 г.) Lown, Lanong, Levine выявили взаимосвязь между коротким интервалом P-Q и наджелудочковой аритмией.
Основные медицинские тревоги укороченного P-Q состоят в том, что он открывает дорогу пароксизмальным тахикардиям, аритмиям и возможной остановке сердца. Актуальность этого ЭКГ термина сегодня высветила сама жизнь. Если до середины 90 годов прошлого века укорочение P-Q встречалось относительно редко, то после этого срока встречается ежедневно. При ретроспективном анализе пяти тысяч электрокардиограмм 2012 года выявлено, что распространенность укороченного P-Q сегодня составляет 6.9 % от общей популяции населения, а в возрастной группе до 18 лет встречаемость укороченного P-Q составляет 10.8 %. Относительное укорочение интервала P-Q по отношению к фактической ЧСС (P-Q 120-130 мс. при ЧСС 60-70) дополнительно встречается еще у 15 % населения. В клинической, спортивной медицине проблеме укороченного P-Q, анализу причин приводящих к нему уделяется недостаточно внимания, хотя он и относится к факторам риска внезапной сердечной смерти.
В последние годы участились случаи внезапной смерти детей в школах на высоте физических, эмоциональных нагрузок. Объединяющим все эти случаи смерти, может быть внезапная сердечная смерть спровоцированная укороченным P-Q. Также в общем количестве укороченного P-Q отмечается значительная его часть без клинических проявлений, что также требует обоснования безсимптомности укорочения P-Q.
Причины, приводящие к укорочению интервала P-Q, связаны как, с дополнительными аномальными путями проведения электрического импульса (пучка Джеймса) между предсердиями и АВ пучком, с наличием генетических аномалий, с функциональными нарушениями проводящей системы сердца, вызванными различными патологическими факторами воздействия на организм. Однако наличие дополнительных путей проведения не является главным и не объясняет факта стремительного роста этого ЭКГ феномена, не объясняет его динамику, нет однозначного понимания механизма активации – торможения дополнительных путей. Все эти факты также требуют своего обоснования и дополнительных акцентов в анализе ЭКГ.
Необходимым пояснением для изменения отношения к укорочению P-Q служат аксиомы физиологии – данные анатомии сердца, внутрисердечной гемодинамики, физиологии проведения импульсов в сердце.
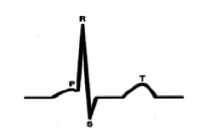
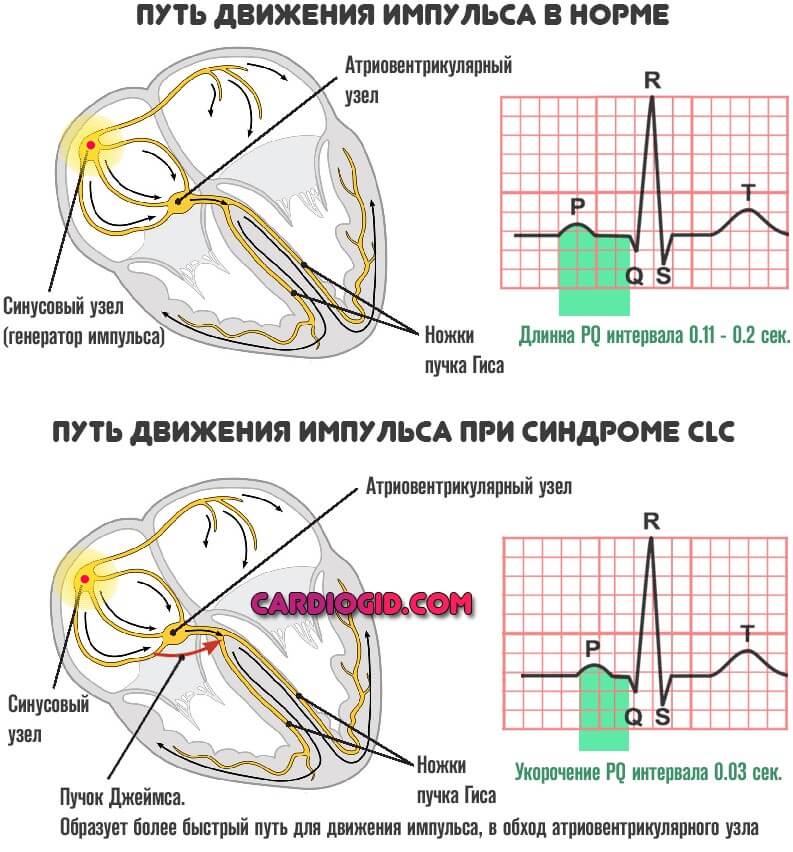
С точки зрения внутрисердечной гемодинамики сердце работает в двухтактном режиме. Первый такт переводит кровь из предсердий в желудочки (зубец Р), затем следует пауза (сегмент P-Q) и потом второй такт (комплекс QRS), который перемещает кровь из желудочков в сосудистое русло, что и находит свое отражение в графике ЭКГ.[4] (рис. 1).
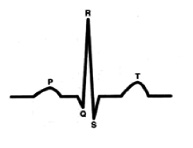
С точки зрения физиологии, клинических тревог по поводу укороченного P-Q главным в анализе ЭКГ является понимание того для чего и какой величины должна быть пауза и что влияет на ее величину.
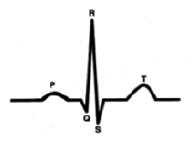
Характеристика работы АV узла. Электрический импульс из синусового узла направляется к АВ узлу по трем предсердным трактам. (Рис.2) Вследствие разной длины трактов время прихода импульса по каждому тракту – разное. Задержка и фильтрация волн возбуждения от предсердия к желудочкам, обеспечивает координированное сокращение предсердия и желудочков, что препятствует слишком частому возбуждению желудочков. Для синхронизации импульсов с целью их объединения снова в один импульс, идущий к желудочкам в АV узле происходит замедление проводимости. [4] Импульс из СА узла достигает АV узла через 30 мс, когда предсердия сократились всего на одну треть. С этого момента начинается этап задержки импульса. Общая продолжительность задержки проведения в системе АV узла (АV соединения) составляет 130 мс и её можно условно разделить на две части. (рис. 3).
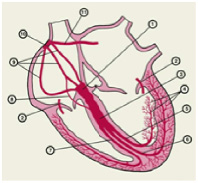
Первая дает возможность предсердиям завершить деполяризацию (сокращение), вторая обеспечивает сердцу возможность (отраженную на ЭКГ сегментом P-Q) дополнительно, по потребности изменять ЧСС, не входя в состояние внутрисердечного гемодинамического конфликта. [5]
При отсутствии сегмента P-Q графика ЭКГ выглядит так. (рис. 4) При этом конфликта внутрисердечной гемодинамики еще нет.
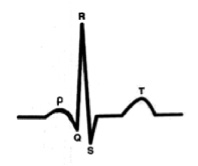
В этом случае сразу после окончания сокращения предсердий начинается сокращение желудочков. В физиологии работы сердца заложен механизм изменения ЧСС (бради – тахикардия) в зависимости от потребности организма и именно сегмент P-Q формирует возможность сердца отвечать на нагрузку учащением ЧСС без развития внутрисердечного гемодинамического конфликта. Если бы этого сегмента не было бы, то время сокращения сердца не имело бы возможности изменяться, и сердце работало бы сразу на пределе своих возможностей, не реагируя на потребности организма (сон, бодрствование, нагрузка).
Если АВ узел не выполняет должной задержки импульса и проводит его на желудочки раньше, чем завершилось сокращение предсердий, то это является основой возникновения гемодинамического внутрисердечного конфликта.
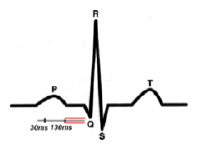
Учащение ЧСС возможно за счет активации физиологических процессов, как в сердце, так и в организме в целом и графическим отображением этой активации является сокращение всех временных показателей ЭКГ (P, P-Q, QRS, Q-T, P-T, R-R) [3, 1]. Время сокращения предсердий достигает до 100-110 мс. [2, 4, 5]. В процессе увеличения ЧСС происходит изменение времени сокращения миокарда до 50 мс. В норме общее время прохождения импульса от синусового узла и до посыла импульса из АV узла в желудочки составляет 160 мс. (при ЧСС 60-70) и на долю сегмента P-Q в этом случае приходится от 60 мс. Для практического анализа ЭКГ при различных ЧСС правильно оценивать не абсолютное время сегмента P-Q, а его процентное соотношение к интервалу P-Q которое в норме составляет 30 % и более от общего интервала P-Q. На ЭКГ период сокращения предсердий и замедления проведения импульса в АV узле выглядит в виде зубца Р и сегмента P-Q. С точки зрения физиологии интервал P-Q не должен быть меньше 120 мс., что и нашло свое отражение в нормативах ЭКГ, регламентирующих норму и патологию [3] этого показателя. Однако с точки зрения оценки риска развития кардиологической патологии, наиболее рациональным является оценка процентного соотношения сегмента P-Q к интервалу P-Q и его снижение ниже 30 % выходит за рамки физиологии.
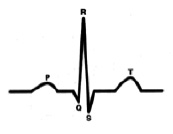
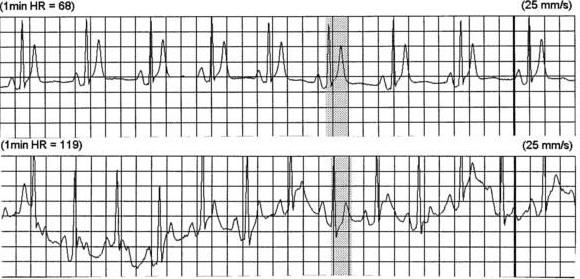
На рис. 5 ЭКГ при ЧСС 60 в минуту. Интервал P-Q 185мс., зубец P 100мс., сегмент P-Q 85 мс. Конфликта внутрисердечной гемодинамики – нет.
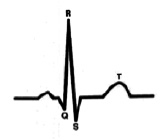
На рис. 6 ЭКГ при ЧСС 120 в минуту. Сокращение времени интервала P-Q до 115мс., зубца P до 70мс., сегмента P-Q до 45мс. Конфликта внутрисердечной гемодинамики – нет.
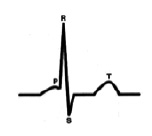
На рис. 7 ЭКГ при ЧСС 160 в минуту. Интервал P-Q 65мс., отсутствие сегмента P-Q , деполяризация предсердия накладывается на деполяризацию желудочков зубец P на R. Возникает конфликт внутрисердечной гемодинамики.
Внутрисердечный гемодинамический конфликт состоит в том, что опорожнению предсердий противостоит начинающееся сокращение желудочков, что в итоге приводит к уменьшению ударного объема крови в желудочках и перерастяжение стенок предсердий избыточным объемом крови (рис. 8, рис. 9).
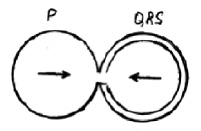
1. Перерастяжение камер предсердий в свою очередь приводит к активизации эктопических очагов водителя ритма и нарушению ритма сердца.
2. Недостаток поступления крови и кислорода к тканям организма во время увеличенной потребности (физическая нагрузка) приводит к гипоксии и нарушению клеточного метаболизма, что в свою очередь приводит к нарушению работы АV узла выражающееся в нарушениях ритма и проводимости.
Отсюда ясно, что когда сокращение предсердий начнет, накладывается на сокращение желудочков, это неизбежно приведет к срыву внутрисердечной гемодинамики и сбоям в работе сердца.
В оценке укороченного P-Q необходимо учитывать не столько время интервала P-Q, сколько наличие сегмента P-Q и его процентное соотношение к интервалу P-Q, чтобы определить несет ли в себе последний риск кардиальных нарушений.
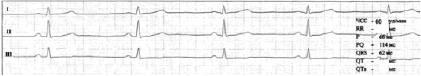
На рис. 10 интервал P-Q 115 мс, зубец P 70 мс, сегмент P-Q 45 мс – (39.1 %)
Несмотря на укороченный интервал P-Q физиологические параметры соотношения сегмента P-Q к интервалу P-Q в норме. Возможности сердца к учащению ЧСС в бесконфликтном гемодинамическом режиме в норме, что и находит свое отражение в безсимптомности выявляемого на практике укороченного интервала P-Q.
К примеру (рис. 11) если при наличии интервала P-Q равного 114 мс и ширина Р составляет – 66мс, то на долю сегмента P-Q приходится 48 мс (или 44 %) тогда эти показатели больше характеризуют индивидуальные величины нормальной ЭКГ, а не феномена укорочения P-Q, и не несут под собой клинических тревог, что актуально особенно в детской практике [1].
С позиции клиники и рисков развития сердечной патологии ведущим показателем является не укорочение интервала P-Q, а укорочение – исчезновение сегмента P-Q (менее 30мс или нарушение его процентного соотношения к интервалу P-Q менее 30 %), как показателя риска возможного внутрисердечного гемодинамического конфликта с выходом в различные клинические симптомы кардиального неблагополучия.
Показатели интервала и сегмента P-Q не являются статическими величинами и постоянно меняются, реагируя на потребности организма, являясь частью природного механизма регуляции сердечного ритма. И этим механизмом является ускорение-замедление проведения импульса в АV соединении. Любое воздействие на организм, приводящее к изменению клеточного метаболизма может привести к изменению работы АV узла и повлиять на процессы торможения и проведения, что и находит свое отражение в динамике этих показателей при наблюдении.
1. Элементы электрокардиограммы – зубец Р, интервал P-Q, сегмент P-Q не обходимо анализировать и с позиций внутрисердечной гемодинамики, так как ее нарушения лежат в основе запуска серьезных нарушений работы сердца.
2. Главным критерием, обуславливающим симптомы кардиологических нарушений, является не сам укороченный интервал P-Q, а нарушение физиологического соотношения интервала P-Q и сегмента P-Q. Исчезновение сегмента P-Q, запускает механизм гемодинамического внутрисердечного конфликта.
3. Укорочение интервала P-Q при нормальном его соотношении к сегменту P-Q не несет в себе клинических тревог синдрома CLC, однако. В этом случае требуется определение пороговой ЧСС, при которой возникает конфликт внутрисердечной гемодинамики.
4. Представителем механизма регуляции внутрисердечной гемодинамики является АV узел, (соединение).
5. Основные причины, вмешивающиеся в механизм замедления проведения электрического импульса к желудочкам сердца, лежат в функциональном, метаболическом поле, приводящие к временному нарушению функционирования АV соединения, что реализуется в разнообразные нарушения ритма.
Синдром укороченного PQ является одним из целой плеяды проявлений нарушений сердечного ритма. Он редко бывает самостоятельной патологией. В основном в историях болезни фигурирует как осложнение основного заболевания и является одной из частых причин внезапной смерти.
История и классификация
Синдром укороченного PQ был описан врачами еще в середине двадцатого века. В основе исследования лежал анализ только двухсот случаев болезни, выбранных из всей массы кардиологических пациентов. Тогда никаких органических изменений в сердце, которые бы вызывал данный синдром, выявлено не было.
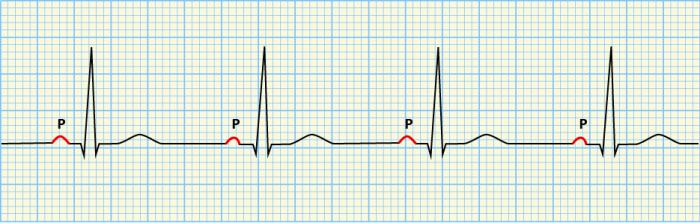
У взрослых укорочение интервала PQ означает, что его длительность сокращается менее чем на 0,12 секунды. Ученые связывают это с аномальным расположением нервных волокон проводящей системы органа. В клинической практике выделяют два синдрома:
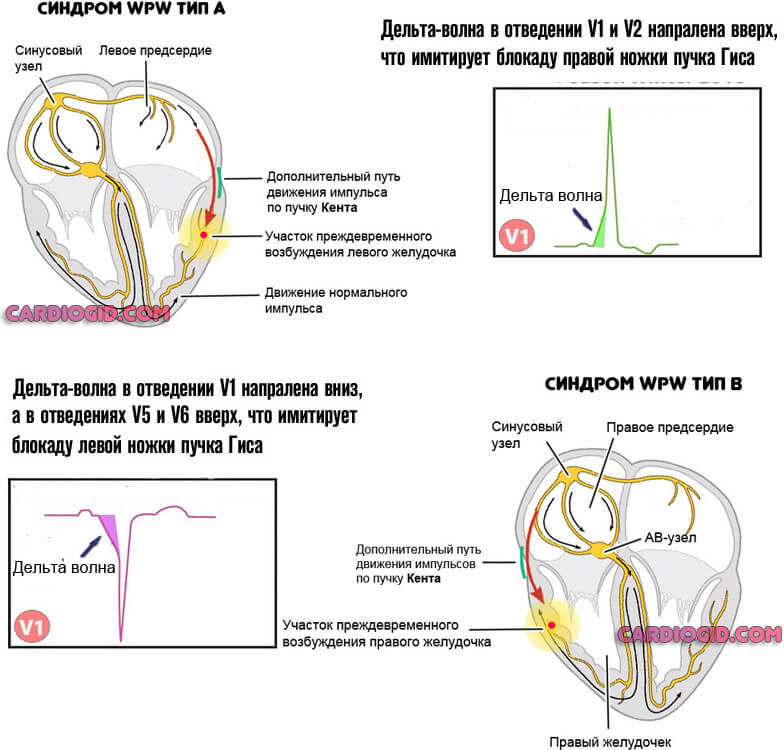
- Вольфа-Паркинсона-Уайта. Он обуславливается наличием в миокарде патологического пучка Кента, что соединяет предсердие и желудочек, не заходя в атриовентрикулярный узел.
- Клерка-Леви-Кристеско (CLC). Вызван аномальным расположением пучка Джеймса. Он находится между синоатриальным и атриовентрикулярным узлом.
Причины и патогенез
Косвенные пути проводимости могут находиться в «спящем режиме» долгие годы. Поэтому синдром укороченного PQ появляется, как правило, на фоне другой патологии. А при отсутствии дискомфортных симптомов иногда рассматривается как вариант нормы.
Электрические импульсы в измененном сердце одновременно проходят и по основной системе, и по дополнительным путям. При этом на уровне перегородки между предсердиями и желудочками происходит замедление проводимости, чего не встречается в аномальных пучках волокон. Это вызывает сокращение отдельного участка желудочка до того, как импульс распространится по всему миокарду. Так появляются желудочковые аритмии.
Симптомы
Если синдром укороченного PQ считается патологическим, то у пациента наблюдаются приступы учащенного сердцебиения, которые длятся от десяти до двадцати секунд. Они проходят самостоятельно и не требуют медикаментозного вмешательства. Чаще всего такие пароксизмы связаны со стрессом, переутомлением, чрезмерной физической нагрузкой. Но, как правило, причина остается неизвестной.
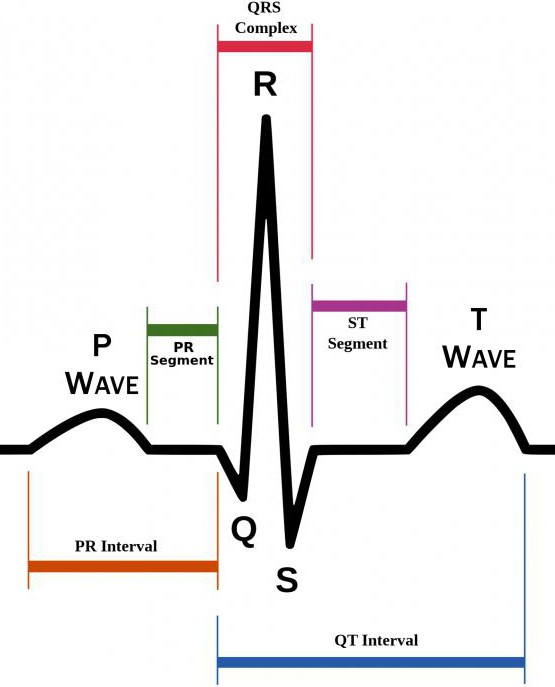
Внезапное учащение сокращений сердца может вызывать у пациентов панические атаки, ощущение дискомфорта в загрудинной области, бледность и испарину. Но иногда больные даже не подозревают о том, что у них есть патология со стороны сердца. Интервал PQ на кардиограмме отсчитывается от начала зубца Р и до начала зубца Q. В норме этот показатель колеблется от ста двадцати до двухсот миллисекунд.
Лечение
Укороченный интервал PQ, который обнаруживается на фоне нормального ритма сердца, не вызывает у больного каких-либо серьезных жалоб, в лечении не нуждается и рассматривается как вариант индивидуальной физиологической нормы. Врача может насторожить наличие пароксизмальной тахикардии (или других аритмий), воспалений миокарда или инфаркта, которые требуют дополнительно всестороннего обследования и медикаментозной коррекции.
Из инструментальных методов современная медицина может предложить радиочастотную катетерную абляцию или же криоабляцию. Это позволяет изолировать участки, которые генерируют дополнительные потенциалы действия, уменьшая таким образом их влияние на сердечный ритм. Выбор метода зависит от причины, вызвавшей укорочение PQ. Кроме устранения симптомов, кардиолог назначит лечение и основного заболевания. Это позволит избежать осложнений в будущем и пролонгировать действие абляции.

Профилактика
Пациентам с синдромом CLC, как правило, не требуется специфических профилактических мероприятий. Особенно, если до этого он никак себя не проявлял. Но в случае дискомфортных ощущений, таких как боль, одышка, головокружение или обморок, необходимо обратиться к участковому терапевту. Существуют общие методы профилактики всех заболеваний сердечно-сосудистой системы:
- изменение образа жизни на более активный;
- похудение;
- рациональная диета;
- отказ от вредных привычек: табакокурение и употребление алкоголя;
- уменьшение употребления поваренной соли;
- сон не менее восьми часов в день.
Не стоит, наверное, напоминать, что необходимо снизить количество стрессовых ситуаций и увеличить время прогулок на свежем воздухе.
Прогноз
Прогноз у данного заболевания, как правило, благоприятный, особенно при бессимптомном течении. Однако у людей с отягощенной наследственностью возможны смертельные случаи. Исключение составляют спортсмены и летчики-испытатели. Они входят в категорию профессионального риска.
Если у пациентов имеются жалобы со стороны сердца, то их прогноз несколько хуже. Но современные методы лечения могут снизить риск развития смертельных осложнений. В любом случае не стоит паниковать. Лучше обратитесь к компетентному специалисту, который сможет поставить правильный диагноз и назначить эффективное лечение.
К ардиальные патологии представлены крупной категорией диагнозов. Они отражены в международном классификаторе, используются практикующими врачами для описания конкретных ситуаций.
Однако названное состояние самостоятельным диагнозом не считается, также не признается оно полноценным заболеванием. О чем в таком случае речь?
Синдром укороченного PQ — это ускорение передачи биоэлектрического импульса от синусового узла к желудочкам. Названное отклонение находка на электрокардиографии, но не отдельное патологическое состояние.
Показатель может отклоняться в две стороны, говоря условно:
- Укорочение или синдром CLC Клерка-Леви-Кристеско или же ВПВ (Вольфа-Паркинсона-Уайта) — уменьшение периода проведения импульса к желудочкам.
Указывает на наличие дополнительных пучков, которые обеспечивают неадекватно быстрое движение сигнала. Обычно на фоне врожденных патологий.
- Увеличение времени же говорит об обратном явлении, то есть о снижении качества проведения сигнала.
Симптомы присутствуют не всегда, лечение требуется также не во всех случаях. Нужно исходить из конкретной ситуации.
Механизм развития отклонения
В основе развития синдрома лежит врожденное нарушение структур сердечнососудистой системы.
Онтогенез плода сопровождается пороками спонтанно, в результате влияния негативных факторов окружающей среды на организм будущей матери или как итог аномалий хромосомного плана.
Обнаружить синдром можно как в ранний период жизни ребенка, еще в младенчестве, так и много позже.
Проблема не всегда дает знать о себе симптомами в начале. Возможно вялое, латентное течение в перспективе многих лет.
Суть отклонения всегда примерно одинакова у детей и взрослых. Электрические импульсы от естественного водителя ритма (синусового узла) передаются по специальным волокнам, к узлу атривентрикулярному, где происходит небольшая задержка, затем сигнал по пучку Гиса направляется к желудочкам.
Возможно развитие дополнительных проводящих путей (Махейма или Кента при синдроме WPW, и Джеймса на фоне CLC расстройства).
В таком случае обнаруживается риск увеличения количества сердечных сокращений в минуту, развития спонтанной пароксизмальной тахикардии . Она может спровоцировать остановку сердца и смерть пациента, относится к опасным формам аритмии.
Клиническая картина не всегда яркая, выраженная. Да и не во всех случаях явно присутствует.
До определенного момента организм может компенсировать расстройство. Потом наступит дисфункция. Тогда дадут знать о себе и симптомы.
Без лечения постепенно растет вероятность органических изменений в структуре миокарда, остановки сердца и гибели больного в этой связи.
Вероятность не возьмется оценивать ни один врач, прогнозы туманные, течение непредсказуемое. Это может произойти через месяц, год и более.
В случае укорочения интервала PQ на ЭКГ обнаруживается пароксизмальная, опасная тахикардия.
Отличие синдрома от феномена
Грань между двумя этими понятиями довольно тонкая, по крайней мере, для пациента, который не имеет глубоких медицинских познаний. В обоих случаях речь идет о находках, полученных в процессе проведения электрокардиографии.
Синдром представляет собой сочетание двух моментов:
- Первый — наличие выраженного изменения по результатам ЭКГ. Укорочение или удлинение — значения в этом контексте не имеет.
- Второй обязательный момент — присутствие клинической картины. Она свидетельствует в пользу начала декомпенсации, наличии заболевания.
Феномен укороченного PQ представлен только изменениями на электрокардиографии. Симптомов, клинической картины нет. Потому и патологическим процессом рассматриваемое состояние не является. По крайней мере, до определенного момента.
Как было сказано, грань тонкая. Феномен может стать синдромом. Наоборот же такая связь не работает.
Использование подобной терминологии нередко путает пациентов. Чтобы уточнить, что конкретно имеет место, рекомендуется обратиться к кардиологу для уточнения расстройства и расшифровки электрокардиограммы.
Симптомы
Клиническая картина зависит от конкретного заболевания, его тяжести, возраста, пола, образа жизни и множества прочих факторов.
Как было отмечено ранее, короткий PQ интервал — не диагноз. Это всего лишь объективный показатель на кардиограмме.
Изменения представлены двумя расстройствами, которые отражены в международном классификаторе.
Это синдром Вольфа-Паркинсона-Уайта (или ВПВ, сокращено) или Клерка-Леви-Кристеско (CLC). Оба имеют врожденную природу, но могут проявиться не сразу, а в течение определенного времени.
Существует три возрастных пика: первый приходится на младенческие годы, второй — на пубертатный период, с 13 до 18 лет. Последний определяется 40-50 годами.
При развитии синдрома Вольфа-Паркинсона-Уайта речь идет о типичной клинике:
- Увеличение числа сердечных сокращений. Тахикардия сохраняется на протяжении всего периода патологического процесса, проявляется пароксизмами, редкими или частыми приступами. ЧСС может доходить до 200-300 ударов. Это не полноценные сокращения, а отдельные движения миокарда, фиксируются они только с помощью электрокардиографии. Субъективно ощущаются как неравномерное биение при увеличенном ЧСС.
- Потливость. Гипергидроз. Вне зависимости от физической нагрузки. Развивается по причине активизации вегетативной нервной системы. Может входить в состав коллаптоидной реакции или предшествовать ей.
- Одышка. На фоне покоя в момент пароксизма (приступа). Затем все сходит на нет до следующего аномального эпизода и так по кругу, до тех пор, пока не будет начато специфическое лечение.
- Бледность, синюшность кожи.
- Панические атаки. Сопровождаются ощущением сильного необъяснимого страха у пациента. Может ассоциироваться с моторным возбуждением.
- Боли в области грудной клетки. Сердечный дискомфорт имеет давящий, жгучий характер. Это прямое указание на нарушение питания тканей, их вероятную деструкцию, может закончиться плачевно (коронарная недостаточность, ИБС и прочие «прелести»).
- Обмороки. Синкопальные состояния. Возникают не во всех случаях, однако и такое возможно. Чаще встречаются у детей. Указывают на недостаточное питание головного мозга. Могут сопровождаться болями в области затылка, висков (цефалгия), диффузным дискомфортом, нарушением ориентации в пространстве.
Синдром Клерка-Леви-Кристеско сопровождается несколько иными симптомами. Хотя происхождение патологического процесса и схожее.
Принципиального отличия в клинике не отмечается. Все также обнаруживаются боли в грудной клетке, тахикардия, одышка, тошнота, потеря сознания и прочие явления.
Ключевой момент — длительность эпизода. На фоне CLC синдрома продолжительность минимальна, не свыше 10-15 минут. ВПВ может протекать по нескольку часов.
В целом, заболевание (Клерка-Леви-Кристеско) имеет латентное, но опасное течение. Потому как чаще провоцирует наджелудочковую пароксизмальную тахикардию и смерть больного в ранние годы.
Дифференцировать два диагноза можно только по результатам ЭКГ.
Варианты течения
Во всех случаях описывают несколько вариантов клинического течения болезней.
- Скрытый или бессимптомный тип. Встречается у 40% больных. Не обязательно, чтобы патология всегда двигалась таким образом. Возможна трансформация в прочие формы. Обычно, по мере прогрессирования расстройства и декомпенсации состояния.
- Легкий тип. Пароксизмы развиваются раз в месяц-два, или реже. Продолжаются от 5 до 15 минут, полностью проходит без каких-либо следов, самостоятельно.
- Среднее по тяжести течение. Эпизоды разной частоты, не обязательно регулярные. Сопровождаются стойким увеличением числа сердечных сокращений, нарушением самочувствия. Продолжительность составляет 2-4 часа, встречается и большая. Самостоятельный полный регресс не наблюдается почти никогда, требуется применение препаратов или использование электрокардиоверсии для прерывания пароксизма.
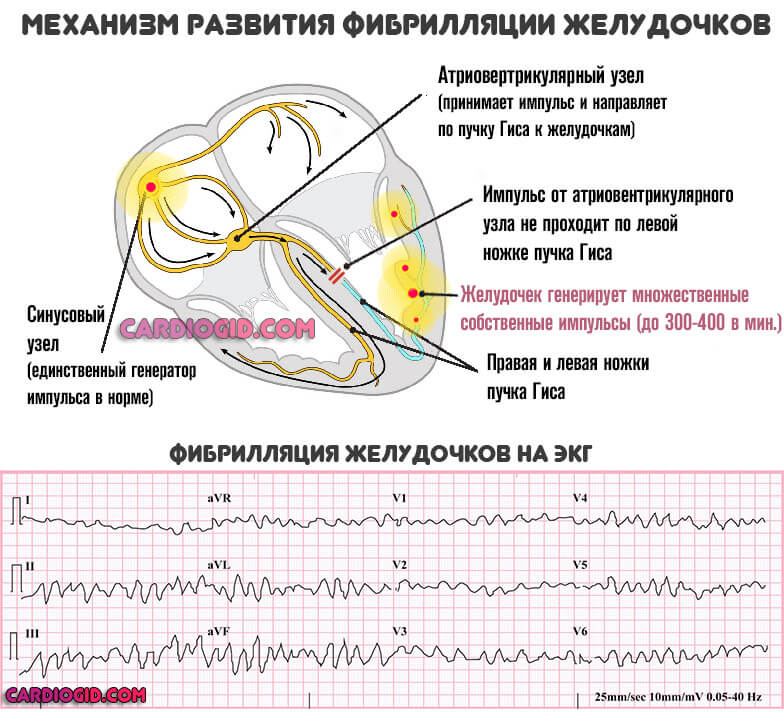
- Тяжелая форма укорочения интервала PQ cопровождается выраженным нарушением: приступ продолжается неопределенно долго. Дополнительно обнаруживаются фибрилляция желудочков , или трепетание предсердий . Вероятность смерти максимальна, требуется срочная госпитализация.
Клиническая картина примерно всегда одна и та же. Но она неспецифична, что не дает докторам однозначно сказать о происхождении.
Причины
Факторы развития укороченного интервала всегда внутриутробные. То есть расстройство или предрасположенность к таковому возникает еще в период беременности матери.
Здесь уже возможно два варианта:
- Первый — спонтанное нарушение в 1-м триместре. Когда закладывается сердечнососудистая система. Это основная причина.
- Второй — хромосомные расстройства, генетические мутации (встречаются исключительно редко).
Далее все зависит от случая. Не всегда анатомический дефект проявляет себя сразу после рождения.
Ребенок может годами жить, казаться здоровым до определенного момента. Пока организм справляется — все нормально. А далее требуется триггерный фактор, который приведет к дисфункции и склонит чашу в другую сторону.
- Прием алкоголя, курение, зависимость от наркотиков. Особую опасность в этом отношении несут кокаин, героин, несколько в меньшей степени амфетамин.
- Постоянное употребление кофеина.
- Недостаточный сон.
- Частые стрессы, физические перегрузки. То есть моменты, которые провоцируют увеличение синтеза кортизола, адреналина, гормонов коры надпочечников.
- Применение препаратов без назначения врача. Особенно противовоспалительных средств.
- Наличие в анамнезе гипертоническое болезни, сахарного диабета, эндокринных расстройств.
Перечень неполный. Также повышенный риск присутствует в ранние годы (до 3-х лет.), в период полового созревания и в позднем возрасте. Нужно внимательно смотреть за пациентами из групп опасности.
Диагностика
Основу обследования составляет электрокардиография. Это золотой стандарт в деле оценки рассматриваемых состояний.
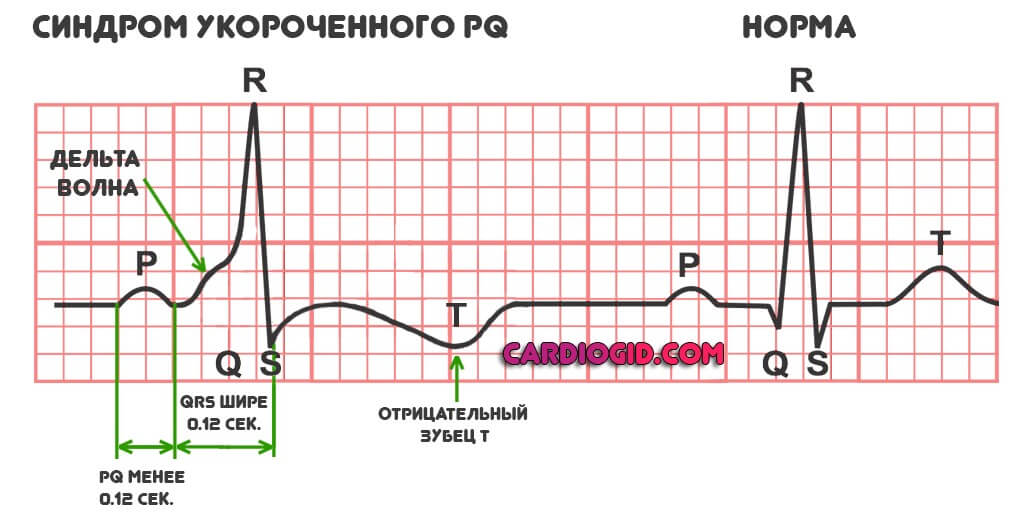
Типичная картина, которая обнаруживается в ходе инструментальной методики:
- Отрицательный зубец T.
- Уширение комплекса QRS, что соответствует снижению эффективности сокращения миокарда при формальном избыточном возбуждении кардиальных структур.
- Депрессия ST-участка. Опять же говорит о дисфункциональных расстройствах, неэффективности работы мышечного органа.
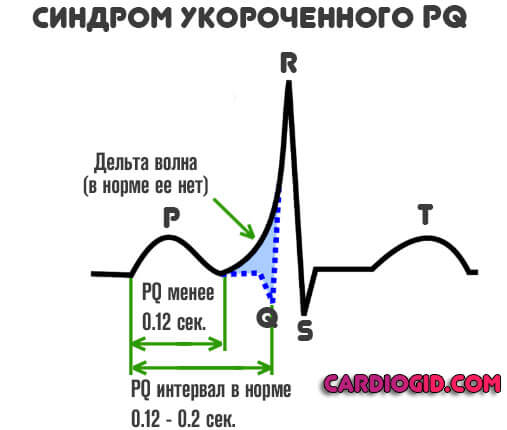
- В обязательном порядке обнаруживается дельта-волна. В норме ее быть не должно. Она отмечается при раннем возбуждении желудочков. Перед полноценной систолой (сокращением). По интенсивности этого показателя можно судить о тяжести патологического процесса. Чем больше дельта-волна, тем хуже обстоит дело на данный момент.
- Интервала PQ короче 0.12 сек.
Далеко не всегда рассматриваемые признаки присутствуют в полном объеме. Тогда можно говорить об усеченном расстройстве.
Клиническая картина также развивается не в 100% ситуаций даже на фоне присутствия «набора» отклонений на графике. В таком случае говорят про феномен укороченного PQ.
Но сразу отметать диагноз нельзя. Чтобы сказать об относительно безопасном течении расстройства, нужно наблюдать за пациентом хотя бы пару недель.
Прочие исследования используются реже, они не дают необходимой информации, потому как органических патологий, провоцирующих рассматриваемое состояние, не существует.
В основном требуется консультация кардиолога, опрос пациента или его родителей на предмет жалоб, сбор анамнеза. В целях установления вероятного триггерного фактора, проработки тактики терапии, вторичной профилактики, направленной на предотвращение рецидивов.
Принципиальной разницы у кого обнаружены отклонения от нормы нет. Укороченный интервал PQ у взрослых и у детей говорит об одном и том же.
Поправку делают только на возраст человека, чтобы определиться с нормой по частоты сердечных сокращений (у молодых пациентов показатель изначально выше, в младенчестве — существенно).
Лечение
Способы терапии консервативные и оперативные. Прежде чем прибегать к радикальным мерам проводят медикаментозную коррекцию.
Используются средства двух фармацевтических групп:
- Бета-блокаторы. В основном, Анаприлин, реже прочие . Позволяют купировать патологическое возбуждение в тканях сердца.
- Антиаритмические . Прокаинамид, Пропафенон. С большой осторожностью, чтобы не сделать хуже.
Внимание:
Нельзя применять антагонисты кальция и средства АТФ. Дабы не спровоцировать остановку сердца.
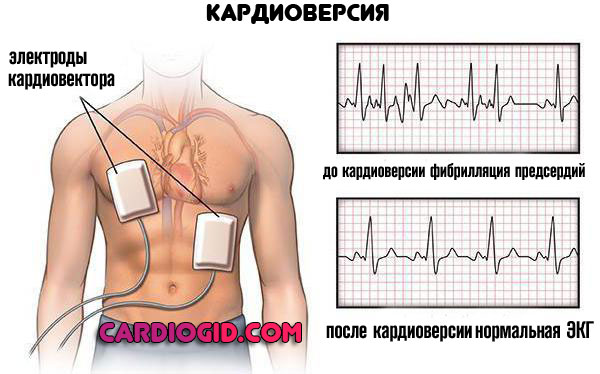
В рамках срочной симптоматической помощи врачи прибегают к электрокардиоверсии. Пропусканию тока в течение долей секунд для восстановления нормальной частоты сокращений сердца.
Это экстренная мера, направленная на спасение жизни пациенту и улучшение самочувствия.
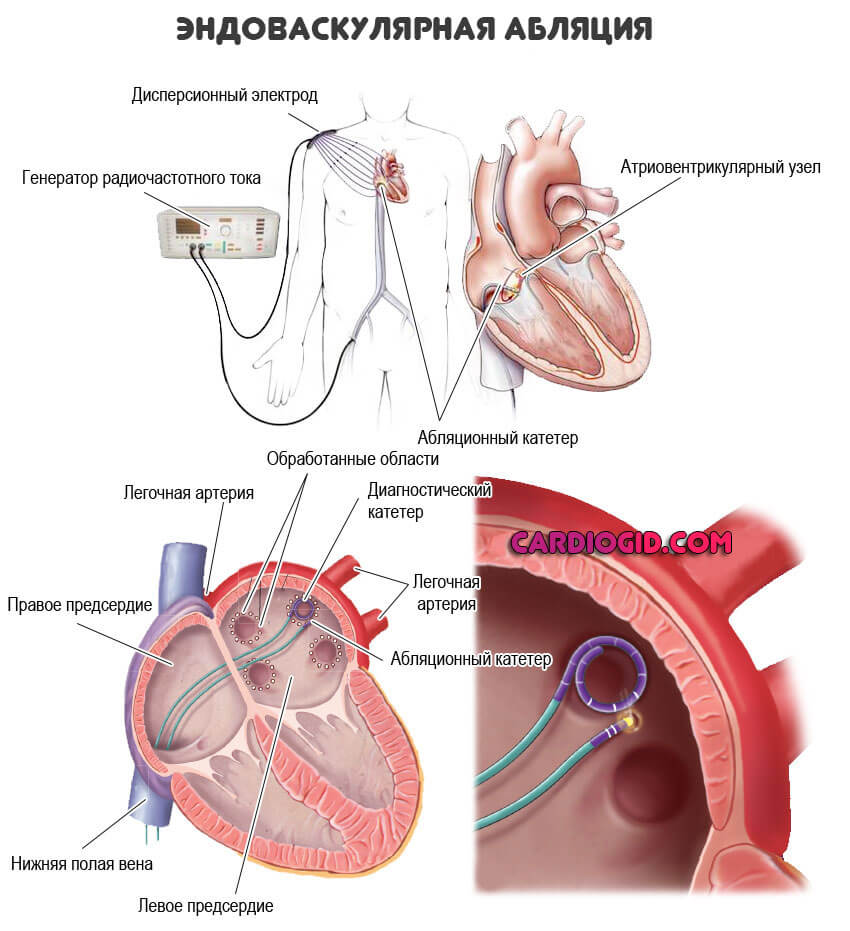
Операция требуется в крайних случаях. То есть почти всегда, как ни странно. Таблетками скорректировать органическое нарушение невозможно.
Способ идентичен — радиочастотная абляция. Это малоинвазивное вмешательство, оно состоит во введении специального миниатюрного излучателя в кардиальные структуры и разрушение аномального проводящего пути бескровным методом.
Процедура безболезненная и практически не вызывает дискомфорта.
В дальнейшем все должно вернуться в норму и без каких-либо дополнительных мероприятий. Если только болезнь не спровоцировала прочие анатомические изменений со стороны сердца, головного мозга.
Прогноз и осложнения
Исход в 95% случаев при условии проведенного лечения благоприятный.
Без терапии негативный всегда. Результат — тяжелая инвалидность или гибель больного в перспективе нескольких лет. А бывает и быстрее.
Точно спрогнозировать, когда наступит роковой час невозможно. Справедливо сказанное для бессимптомного и яркого течения.
Среди последствий CLC или ВПВ синдромов выделяют инфаркт (острое нарушение питания кардиальных структур), остановку сердца также называемую асистолией, инсульт (отмирание нервных волокон в результате слабого питания).
Логичным концом оказывается смерть человека.
В заключение
Укорочение интервала PQ обнаруженное на ЭКГ говорит об ускоренной передаче сигнала от водителя ритма к желудочкам. Это патология в большинстве случаев. В остальных ситуациях она рискует стать таковой довольно быстро.
Требуется тщательная диагностика. Затем по показаниям назначают лечение. В основном оно оперативное, прочими способами радикально скорректировать отклонение не получится.