Содержание:

Инфаркт миокарда
Инфаркт миокарда – одна из наиболее актуальных проблем практического здравоохранения.
Еще в 1969 году в Женеве на заседании исполкома ВОЗ в протоколе записано: «Коронарная болезнь сердца достигла огромного распространения, поражая все более молодых людей. В последующие годы это приведет человечество к величайшей эпидемии, если мы не будем в состоянии изменять эту тенденцию на основе изучения причин и профилактики данного заболевания».
Ишемическая болезнь сердца была названа болезнью XX века. По данным ВОЗ около 500 человек на 100000 населения в возрасте от 50 – 54 лет умирают от инфаркта миокарда. В последние годы смертность от инфаркта миокарда несколько снижается в США и ряде европейских стран, но она по прежнему занимает 1 место в структуре смертности.
В 20% случаев заболевание имеет летальный исход, причем 60-70% погибают в первые 2 часа болезни. Госпитальная летальность 10%. Поэтому фельдшеру необходимо знать проявление болезни и уметь оказывать неотложную помощь. Мужчины болеют чаще, чем женщины: до 50 лет в 5 раз, после 60 лет в 2 раза. Средний возраст больных 45-60 лет. В последние годы отмечается «омоложение». Инфаркт миокарда уносит молодых мужчин, не достигших 40-летнего возраста.
Инфаркт миокарда – наиболее тяжелая форма ИБС, характеризующаяся развитием некроза в сердечной мышце, вследствие нарушения коронарного кровообращения. Термин предложен П. Мари в 1896 году (Франция).
В 1903 году клинику подробно описал В.П. Образцов и Н.Д. Стражеско – отечественные терапевты. Какова причина инфаркта?
Чаще всего причина оказывается атеросклероз коронарных артерий – (90 % людей старше 60 лет страдают атеросклерозом, в современных условиях атеросклероз отмечается чаще у 25-35 – летних).
Инфаркт миокарда возникает у 26-35% больных гипертонической болезнью.
Повышение свертываемости крови – тромбоз коронарных артерий.
Непосредственной причиной ИМ с зубцом Q является тромболитическая окклюзия коронарной артерии. При ИМ без зубца Q окклюзия неполная, наступает быстрая реперфузия (спонтанный лизис тромба или уменьшение сопутствующего спазма коронарной артерии) или причиной ИМ является микроэмболия мелких коронарных артерий тромбоцитарными агрегатами.
Гиподинамия – (Гете «Праздная жизнь» – это преждевременная старость, сидячий образ жизни, транспорт, телевизор и т. д.)
Ожирение. По данным ВОЗ избыточным весом страдают более 50% женщин, более 30% мужчин, более 15% детей. Люди с ожирением живут в среднем на 10 лет меньше.
Курение. Вероятность инфаркта миокарда в 6-12 раз больше, чем у некурящих. В соседней Финляндии курение уносит ежегодно 630 жизней мужчин в возрасте 35-64 лет.
Алкоголь. (50% летальных исходов связано с алкоголем). Инженер П. 40 лет, страдал редкими признаками стенокардии. Однажды после ответственного задания зашел к знакомым, выпил 100 гр. коньяка. По дороге домой скончался на улице. Злоупотребление алкоголем в большинстве случаев объясняет причину ранних инфарктов (до 40 лет).
Наследственная предрасположенность. Оказывает влияние в 25 % случаев. Нередко встречаются так называемые «семейные инфаркты».
В целом инфаркт миокарда – это болезнь цивилизации, так как в крупных городах болеют чаще, чем в малых и на селе. На селе в 10-12 раз меньше, чем в городах. Установлено, что инфаркты миокарда и внезапная смерть встречаются в течение 10 лет у 25% людей при наличии факторов риска, а среди остального населения того же пола и возраста в 4 раза реже.
В клинике различают стадии:
По глубине поражения (на основе данных электрокардиографического исследования):
Трансмуральный или крупноочаговый («Q-инфаркт») – с подъемом ST в первые часы заболевания и формированием зубца Q в последующем
По клиническому течению:
Неосложненный инфаркт миокарда
Осложненный инфаркт миокарда
Инфаркт левого желудочка (передний, задний или нижний, перегородочный)
Инфаркт правого желудочка
Синонимы термина ИМ с зубцом Q: мелкоочаговый, субэндокардиальный, нетрансмуральный или даже «микроинфаркт» (клинически и по ЭКГ эти варианты ИМ неотличимы).
Инфаркт миокарда проявляется в следующих клинических формах:
Типичная болевая – ангинозная
Клиническая картина типичной формы

Основными симптомами инфаркта миокарда являются боли. Боли сжимающего, давящего, жгучего характера, локализуются за грудиной, иррадирующие в левую половину тела (левую руку, плечо, лопатку, левую половину нижней челюсти, межлопаточную область). В отличии от стенокардии, боли интенсивнее, длительнее (от 30-40 мин и более), не купируются нитроглицерином. Как правило, у лиц пожилого и старческого возраста появляется одышка, удушье, слабость. Нередко появляется холодный липкий пот.
Характерным является чувство страха смерти. Больные так и говорят в последующем: «Я думал, что пришел конец». Они или боятся пошевелиться или стонут, мечутся. Вот, как описал боль при инфаркте миокарда Нодар Думбадзе в романе «Закон вечности»: «Боль возникла в правом плече. Затем она поползла к груди и застряла где-то под левым соском. Потом будто чья-то мозолистая рука проникла в грудь, схватила сердце и стала выжимать его словно виноградную гроздь. Выжимала медленно, старательно: раз-два, два-три, три-четыре… Наконец, когда в выжатом сердце не осталось и кровинки, та же рука равнодушно отшвырнула его, сердце остановилось. Нет сперва оно упало вниз, как падает налетевший на оконное стекло воробушек, забилось, затрепетало, а потом уже затихло. Но остановившееся сердце – это еще не смерть – это широко раскрытые от неимоверного ужаса глаза, мучительное ожидание: забьется вновь или нет проклятое сердце?»
По симптоматике острейшей фазы инфаркта миокарда выделяют следующие клинические варианты:
Болевой – типичное клиническое течение, основным проявлением при котором служит ангинозная боль, не зависящая от позы и положения тела, от движений и дыхания, устойчивая к нитратам; боль имеет давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенки с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерны сочетания с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством.
Абдоминальный – проявляется сочетанием эпигастральных болей с диспептическими явлениями – тошнотой, не приносящей облегчения рвотой, икотой, отрыжкой, резким вздутием живота; возможна иррадиация болей в спину, напряжением брюшной стенки и болезненность при пальпации в эпигастрии.
Атипичный болевой – при котором болевой синдром имеет атипичный характер по локализации (например, только в зонах иррадиации – горле и нижней челюсти, плечах, руках и т. д.) и/или по характеру.
Астматический – единственным признаком, при котором является приступ одышки, являющийся проявлением острой застойной сердечной недостаточности (сердечная астма или отек легких)
Аритмический – при котором нарушения ритма сердца служат единственным клиническим проявлением или преобладают в клинической картине.
Цереброваскулярный – в клинической картине которого преобладают признаки нарушения мозгового кровообращения (чаще – динамического): обморок, головокружение, тошнота, рвота; возможна очаговая.
Малосимптомный (бессимптомный) – наиболее сложный для распознавания вариант, нередко диагностируется ретроспективно по данным ЭКГ.
На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставиться на основании наличия соответствующих:

При болевом варианте инфаркта диагностическим значением обладают:
интенсивность (в случаях, когда аналогичные боли возникали ранее, при инфаркте они бывают необычно интенсивными).
продолжительность (необычно длительный признак, сохраняющийся более 15-20 мин.)
поведение больного (возбуждение, двигательное беспокойство)
неэффективность сублигвального приема нитратов.
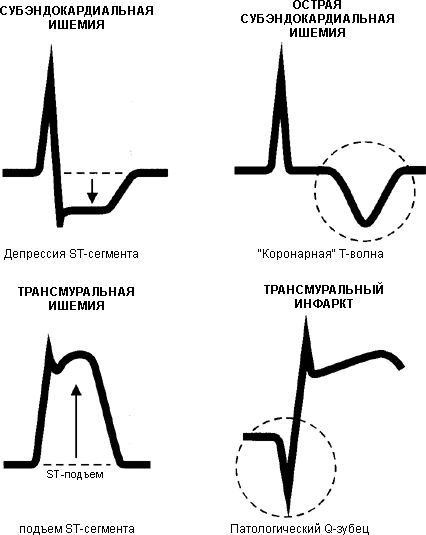
Электрокардиографические критерии – изменения, служащие признаками:
повреждения – дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубец Т или переходящий в отрицательный зубец Т (возможна дугообразная депрессия сегмента ST выпуклостью вниз)
крупноочагового или трансмурального инфаркта – появление патологического зубца Q и уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS.
мелкоочагового инфаркта – появление отрицательного симметричного зубца Т
Биохимические маркеры некроза миокарда
Основным маркером возникновения некроза миокарда является повышение уровня сердечных тропонинов Т и I. Повышения уровня тропонинов (и последующая динамика) является наиболее чувствительным и специфичным маркером ИМ (некроза миокарда) при клинических проявлениях, соответствующих наличию острого коронарного синдрома (повышения уровня тропонинов может наблюдаться при повреждении миокарда «неишемической» этиологии: миокардит, ТЭЛА, сердечная недостаточность, ХПН).
Определение тропонинов позволяет выявить повреждение миокарда примерно у одной трети больных ИМ, не имеющих повышения МВ КФК. Повышение тропонинов начинается через 6 часов после развития ИМ и остается повышенным в течение 7 — 14 дней.
«Классическим» маркером ИМ является повышение активности или увеличение массы изофермента МВ КФК («кардиоспецифичный» изофермент креатинфосфокиназа). В норме активность МВ КФК составляет не более 3 % от общей активности КФК. При ИМ отмечается повышение МВ КФК более 5 % от общей КФК (до 15 % и более). Достоверная пожизненная диагностика мелкоочагового ИМ стала возможной только после введения в клиническую практику методов определения активности МВ КФК.

Для выявления зон нарушения регионарной сократимости широко используют эхокардиографию. Кроме выявления участков гипокинезии, акинезии или дискинезии, эхокардиографическим признаком ишемии или инфаркта является отсутствие систолического утолщения стенки левого желудочка (или даже его утоньшения во время систолы). Проведение эхокардиографии позволяет выявить признаки ИМ задней стенки, ИМ правого желудочка, определить локализацию ИМ у больных с блокадой левой ножки. Очень важное значение имеет проведение эхокардиографии в диагностике многих осложнений ИМ (разрыв папиллярной мышцы, разрыв межжелудочковой перегородки, аневризма и «псевдоаневризма» левого желудочка, выпот в полости перикарда, выявление тромбов в полостях сердца и оценка риска возникновения тромбоэмболий).
Лечение неосложненного инфаркта миокарда
Общий план ведения больных с ИМ можно представить в следующем виде:
Купировать болевой синдром, успокоить больного, дать аспирин.
Госпитализировать (доставить в БИТ).
Попытка восстановления коронарного кровотока (реперфузия миокарда), особенно в пределах 6-12 часов от начала ИМ.
Мероприятия, направленные на уменьшение размеров некроза, уменьшение степени нарушения функции левого желудочка, предупреждение рецидивирования и повторного ИМ, снижение частоты осложнений и смертности.
Купирование болевого синдрома
Причиной боли при ИМ является ишемия жизнеспособного миокарда. Поэтому для уменьшения и купирования боли используют все лечебные мероприятия, направленные на уменьшение ишемии (снижение потребности в кислороде и улучшение доставки кислорода к миокарду); ингаляция кислорода, нитроглицерин, бета-блокаторы. Сначала, если нет гипотонии, принимают нитроглицерин под язык (при необходимости повторно с интервалом 5 мин.). При отсутствии эффекта от нитроглицерина средством выбора для купирования болевого синдрома считается морфин — в/в через каждые 5-30 мин. до купирования боли. Кроме морфина, чаще всего используют промедол — в/в В большинстве случаев к наркотическим анальгетикам добавляют реланиум (под контролем АД).
При трудно поддающемся купированию болевом синдроме используют повторное введение наркотических анальгетиков, применение инфузии нитроглицерина, назначение -блокаторов. При отсутствии противопоказаний как можно раньше назначают -блокаторы: пропранолол (обзидан) в/в 4 раза в день; метопролол — в/в, далее метопролол внутрь 3-4 раза в день.
Внутривенную инфузию нитроглицерина назначают при некупирующемся болевом синдроме, признаках сохраняющейся ишемии.
Всем больным при первом подозрении на ИМ показано более раннее назначение аспирина (первую дозу аспирина 300-500 мг надо разжевать и запить водой).
При необходимости проводить реанимационные мероприятия – электроимпульсная терапия, дефибриляция – разряд 5500-7700 в ИВЛ, массаж сердца, адреналин внутрисердечно при остановке сердца.
Необходимо интенсивное, динамическое, кардиомониторное наблюдение за больным, контроль показателей гемодинамики, диуреза, деятельности кишечника. По состоянию больных переводят через 3-5 суток в общую палату.
Новая глава в медицине – хирургическое лечение ИБС и инфаркта миокарда с помощью восстановления кровотока.
2. Инфаркт миокарда
Инфаркт миокарда – острый некроз сердечной мышцы. Он возникает в результате спазма или тромбоза коронарных артерий, измененных атеросклеротическими наложениями в результате резкого прекращения кровообращения в бассейне коронарных артерий или их веточек. Инфаркт миокарда – одно из проявлений ишемической болезни сердца. Такие клинические ситуации, как внезапно возникшие приступы стенокардии или стенокардия, изменившая свое течение, и некоторые другие, опасны в отношении развития инфаркта миокарда.
Факторы риска развития инфаркта миокарда. Наследственная предрасположенность, избыточная масса тела, малоподвижный образ жизни, наличие сахарного диабета и атеросклероз, вредные привычки (курение или употребление алкоголя).
Периоды заболевания. Первые 2 ч – острейший период заболевания. Возможные осложнения – острая недостаточность кровообращения и нарушения сердечного ритма. Острый период длится до 10 дней. Осложнения многообразны: выключение из функционирования участка миокарда приводит к появлению острой недостаточности левого желудочка (возникает отек легкого), кардиогенный шок, нарушения сердечного ритма и проводимости (аритмии и блокады сердца), разрыв сердца, тромбоэмболия по большому или малому кругу кровообращения, острая аневризма сердца. Подострый период продолжается до 4–8 недель. Возможные осложнения: синдром Дресслера (плеврит, перикардит, пневмонит), хроническая левожелудочковая недостаточность, тромбоэмболические осложнения и некоторые другие. Постинфарктный период продолжается до 2–6 месяцев, в течение которых сердечная мышца привыкает к новым условиям существования.
Клиника. В подавляющем большинстве случаев заболевание развивается внезапно. Возникает острая, жгучая, раздирающая боль за грудиной, иррадиирующая в левую руку, плечо, левую лопатку, левую половину нижней челюсти. Если приступ стенокардии не купируется в течение 20 мин, а продолжается несколько часов и даже дней, это помогает поставить диагноз инфаркта миокарда. В отличие от приступа стенокардии приступ боли при инфаркте не снимается с помощью расширяющих коронарные артерии лекарственных препаратов. Часто возникают страх смерти, резкая слабость, бледность кожи, холодный пот.
Данные клинического и инструментального обследования. При осмотре кожа бледная, может быть покрыта холодным липким потом (в сочетании с уменьшением количества отделяемой мочи, частым и слабым пульсом, гипотензией может быть признаком кардиогенного шока). Артериальная гипертензия сменяется гипотензией, возможны тахикардия, повышение температуры тела.
Аускультация. Тоны глухие, возможны нарушения ритма, причем выделяют даже аритмический вариант инфаркта, отличающийся от классического преобладанием в клинической картине аритмии.
При ЭКГ каждый период инфаркта миокарда отличается определенными изменениями. Так, в остром периоде инфаркта сегмент S-T поднимается над изолинией и плавно соединяется сзубцом Т, образуя монофазную кривую (симптом «кошачьей спинки»), затем исчезает зубец R, появляется патологический зубец Q, и формируется комплекс QS. Одновременно с этими изменениями формируется отрицательный Т, достигающий максимальной степени выраженности в подострую стадию инфаркта. Затем (в постинфарктный период) начинают происходить восстановительные процессы, однако отрицательный Т и патологический Q могут оставаться в течение последующей жизни. Такие изменения являются признаками трансмурального инфаркта миокарда.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз. Биохимическое исследование крови: повышение уровня ферментов (КФК, ЛДГ, аминотрансферазы и тропонины). Варианты течения инфаркта миокарда: астматический, гастралгический, безболевой, с атипичной локализацией боли, аритмический, церебральный.
Гипоксия миокарда: причины, симптомы, формы, диагностика, лечение

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Каждая клетка в организме человека выполняет колоссальную работу по выработке энергии, необходимой для ее жизнедеятельности. Можно сказать, что клетки — это микроскопические энергетические станции. Но для каждой из них необходим какой-либо энергетический субстрат. Субстратами для клеток являются и глюкоза, и белковые молекулы, и жирные кислоты, но самым важным являются молекулы кислорода, которые в процессе многочисленных химических реакций и выдают энергию. Если же кислорода в клетках не хватает, это называется гипоксией.
Таким образом, острый или длительно существующий (хронический) недостаток кислорода называется гипоксией. Гипоксическим изменениям может быть подвержен любой орган человека, но наиболее уязвимыми являются жизненно важные органы — головной мозг, сердце, печень и почки. Именно о гипоксии сердечной мышцы — миокарда и пойдет речь ниже.
Гипоксические процессы в сердечной мышце могут развиваться как в течение нескольких суток, часов или даже минут, и тогда называются острой гипоксией, либо нарастать медленно, позволяя организму приспособиться к условиям дефицита кислорода, и тогда называются хронической гипоксией.
Острая гипоксия миокарда

Возможные причины
Острая гипоксия в сердечной мышце зачастую является опасным, жизнеугрожающим состоянием и без лечения способна вызвать гибель пациента. Все причины острой гипоксии миокарда можно разделить на следующие группы:
- Экзогенные факторы — провоцируют гипоксию при дефиците кислорода в воздухе внешней среды. Так, при повышенном содержании угарного кислорода в окружающем воздухе, например, во время пожара, сердечная мышца испытывает острую нехватку кислорода.
- Нарушение проходимости верхних дыхательных путей. При аспирации инородного тела, при утоплении, при удушении человек испытывает острую гипоксию, от которой страдают все внутренние органы, но к смерти приводит гипоксия головного мозга и сердечной мышцы. Кроме этого, тяжелая (субтотальная или тотальная) пневмония приводит к нарастанию дыхательной недостаточности, из-за чего сердце испытывает острую гипоксию.
- Неспособность гемоглобина (основного переносчика кислорода, содержащегося в эритроцитах) к связыванию молекул кислорода и/или крайне низкое его содержание в крови. Возникает при отравлениях угарным газом, отравлениях тяжелыми металлами, при массивных кровопотерях или при анемии крайне тяжелой степени (когда содержание гемоглобина в крови составляет менее 50-60 г/л).
- Нарушения коронарного кровообращения. Коронарные артерии являются сосудами, которые питают сердечную мышцу артериальной кровью, благодаря чему миокард получает достаточное количество кислорода и других питательных веществ. У лиц старше 40 лет развиваются не только возрастные изменения в стенке артерий, но еще и происходит отложение атеросклеротических бляшек под внутренней оболочкой артерии (под интимой). По мере роста бляшки может произойти частичное или полное перекрытие просвета сосуда, что чревато обеднением кровотока в том участке сердечной мышцы, который получает кровоснабжение из данной артерии. При полном перекрытии просвета артерии возникает острая гипоксия миокарда, чаще всего в левом желудочке. Если вовремя не восстановить кровоток, то в миокарде развиваются необратимые процессы — сначала ишемия, а затем некроз. В данном контексте следует понимать, что гипоксия и ишемия миокарда отличаются друг от друга — гипоксию образно можно назвать предшественницей ишемии, а затем и некроза. Некроз, в свою очередь, характеризуется отмиранием клеток сердечной мышцы с невозможностью их восстановления. Развивается острый инфаркт миокарда.
Эффекты гипоксических процессов в сердечной мышце
Итак, гипоксия приводит к ишемии, что, в свою очередь, вызывает:
- Нарушение метаболизма, структуры и функции кардиомиоцитов,
- Нарушается возбудимость миокарда (тахикардия, мерцательная аритмия, асистолия),
- Нарушается сократимость миокарда (снижение силы сердечных сокращений, дискинезия или акинезия миокарда),
- Преходящая ишемия миокарда вызывает приступ стенокардии,
- Стойкая ишемия вызывает некроз кардиомиоцитов (инфаркт миокарда).
Клинические проявления
Признаки острой гипоксии миокарда различаются в зависимости от причины, вызвавшей данное состояние. Так, при отравлениях, удушении, утоплении первыми признаками является потеря сознания, а при отсутствии или несвоевременном оказании первой помощи наступает клиническая смерть с остановкой сердцебиения и дыхания. Другими словами, в условиях острой гипоксии в подобных ситуациях дальнейшая сердечная деятельность является невозможной.

Иначе проявляется острая гипоксия миокарда, вызванная закупоркой просвета коронарной артерии вследствие отложения бляшки или формирования тромба на поверхности этой бляшки. Даже если просвет сосуда перекрыт не полностью, любой спазм коронарной артерии, вызванный курением, повышением артериального давления, повышением уровня адреналина в крови вследствие стресса или физической нагрузки — все это может привести к тому, что спазм сосуда в месте отложения бляшки приведет к приступу сильнейшей боли в области сердца. Конечно, нередко встречаются и безболевые формы инфаркта миокарда, но чаще все-таки острый инфаркт манифестирует интенсивной жгучей или давящей болью за грудиной, слева в грудной клетке, под лопаткой с иррадиацией в левую руку. Эта боль не проходит после приема нитроглицерина под язык, и требует незамедлительного обращения за медицинской помощью.
Как выявить острую гипоксию сердечной мышцы?
В том случае, когда гипоксия вызвана первыми тремя группами причин, нет необходимости думать о гипоксии миокарда, ведь речь идет о том, чтобы спасти жизнь пациенту — вытащить его из горящего здания, спасти утопающего, остановить кровотечение, как можно скорее провести переливание кровезамещающих растворов или начать реанимационные мероприятия. То есть на первый план выходят уже последствия, вызванные гипоксией всех органов и тканей, и в первую очередь, головного мозга и сердца.
А вот в случае так называемой «коронарогенной» гипоксии миокарда левого желудочка, то есть спровоцированной стенозом коронарных артерий, правильное оказание помощи зависит от своевременной диагностики. Основными методами исследования в данном случае является ЭКГ и УЗИ сердца (эхо-кардиоскопия). Критериями острой гипоксии на кардиограмме является наличие ишемических изменений в стенке левого желудочка, а именно — отрицательных или двухфазных зубцов Т, а также подъема или депрессии сегмента ST. Самым опасным признаком острой гипоксии является наличие патологического (глубокого и уширенного) зубца Q. Появление такого зубца свидетельствует о том, что гипоксия миокарда левого желудочка привела к развитию острого трансмурального (обширного) инфаркта миокарда.
На УЗИ сердца также можно выявить признаки гипоксии, способной спровоцировать ишемию миокарда. По результатам УЗИ в этом случае будут выявлены зоны локального нарушения сократимости (гипокинезия или акинезия).
Как лечить острую гипоксию миокарда?
Правильное лечение гипоксических изменений в миокарде определяется состоянием, послужившем причиной для дефицита кислорода в сердечной мышце.

При гипоксии, вызванной нарушением проходимости дыхательных путей или патологическими изменениями в крови лечебная тактика определяется устранением причины для предупреждения дальнейшего прогрессирования необратимых изменений в миокарде. После того, как пациента вытащили из огня, из воды или освободили дыхательные пути, а также после остановки кровотечения осуществляется экстренная госпитализация в реанимационное отделение. Там проводится наблюдение за пациентом, осуществляется аппаратная искусственная вентиляция легких с подачей кислорода с целью профилактики постгипоксических изменений в головном мозге и в других жизненно важных органах. По показаниям (при кровопотере или отравлениях) проводится дезинтоксикационная терапия посредством внутривенного введения плазмозамещающих растворов, а также переливание крови.
При острой гипоксии, приведшей к развитию инфаркта миокарда, лечение проводится в условиях кардиореанимационного отделения. Осуществляется тромболизис (растворение тромба в коронарной артерии с помощью стрептокиназы или других подобных ферментов), введение гепарина с целью профилактики повышенного тромбообразования. В случае, если позволяет кадровое и инструментальное оснащение больницы, пациенту выполняется коронароангиография (КАГ) с последующим стентированием коронарной артерии, либо АКШ (аорто-коронарное шунтирование).
Хроническая гипоксия миокарда
Хронические гипоксические изменения в сердечной мышце могут протекать длительно, в течение многих месяцев и лет, вызывая лишь незначительные симптомы и зачастую могут быть с трудом диагностированы с помощью стандартных методов исследования.
Что может вызвать гипоксические изменения в сердце?
Основные факторы, способные привести к хроническому дефициту кислорода в сердечной мышце и к умеренной гипоксии миокарда, можно объединить в те же группы, что и при острой гипоксии:
- Экзогенные факторы начинают действовать при длительном нахождении человека в неблагоприятных условиях — курение, работа в цехах и шахтах, частые погружения аквалангистов на большую глубину, частые и длительные восхождения на большую высоту (условия высокогорья). В связи с тем, что воздух во внешней среде содержит меньшее количество кислорода, у человека постепенно развивается кислородное голодание сердечной мышцы.
- Заболевания бронхо-легочной системы — бронхиальная астма с частыми приступами бронхоспазма, бронхоэктазы, муковисцидоз, хронические бронхиты, особенно вызванные воздействием профессиональных вредностей (пылевые бронхиты). Указанные заболевания приводят к нарушению дыхательной функции, что при длительном течении вызывает смешанную сердечно-легочную недостаточность («легочное» сердце).
- Хроническая анемия с низким содержанием гемоглобина в крови, при которой гипоксию испытывает не только сердечная мышца, но и остальные органы и ткани.
- Ишемическая болезнь сердца, обусловленная атеросклеротическим поражением коронарных артерий.
- Смешанные факторы.

Существуют ли специфические симптомы хронической гипоксии?
Клинические признаки хронического кислородного голодания не являются строго специфичными. Но врач, обратив внимание на следующие симптомы, может предположить, что в сердечной мышце нарушены биохимические процессы. К ним относятся:
- Выраженная утомляемость, неспособность к длительной физической активности,
- Вынужденное прекращение умственной или физической работы из-за быстрого переутомления,
- Возникновение приступов одышки, спровоцированных физической нагрузкой,
- Ощущение перебоев в работе сердца, которые могут быть вызваны предсердной или желудочковой экстрасистолией, тахикардией, мерцательной аритмией,
- Головокружения, обмороки вследствие сниженных сократимости и сердечного выброса, в результате чего уменьшается приток крови к головному мозгу,
- Постоянная сонливость.
Диагностика гипоксии миокарда
Составить представление о том, что пациент испытывает хроническую гипоксию миокарда можно только в случае комплексного обследования пациента. Из них обычно используются такие, как:
- Пульсоксиметрия. Это исследование процентного содержания кислорода в крови с помощью специального портативного аппарата, надеваемого на указательный или безымянный палец пациент. В норме содержание кислорода в крови (сатурация) составляет не менее 95%. В случае снижения сатурации необходимо дообследовать пациента и выявить причину.
- ЭКГ является рутинным методом исследования пациентов с какими бы то ни было жалобами или без таковых. На кардиограмме у пациентов с перечисленными жалобами могут быть обнаружены эпизоды тахикардии или синусовой тахиаритмии, изменения формы зубца Р (при патологии бронхо-легочной системы), признаки ишемии миокарда. Эти электрокардиографические изменения косвенно могут свидетельствовать о гипоксии миокарда, так как четких критериев не существует.
- УЗИ сердца позволяет выявить зоны снижения сократимости, а также оценить фракцию выброса и ударный объем, свидетельствующие о том, достаточно ли крови выбрасывает левый желудочек в аорту.
- Клинический анализ крови с целью определения гемоглобина и дальнейшая лабораторная диагностика с целью исключения анемий.
- Рентгенография легких и оценка функции внешнего дыхания (ФВД) при подозрении на заболевания бронхо-легочной системы.
Только тщательно изучив жалобы и результаты обследования пациента, а также проанализировав возможные причинные факторы, врач может составить представление о том, что спровоцировало гипоксию миокарда у конкретного пациента, и какие шаги в лечении следует предпринимать.
Лечение гипоксии миокарда
Основным направлением в терапии гипоксических изменений в сердце помимо устранения основной причины, является применение препаратов, обладающих антиоксидантными и антигипоксантными свойствами. Механизм действия данной группы лекарств заключается во влиянии на биохимические процессы окисления на уровне внутриклеточных структур, а также на подавление или усиление деятельности некоторых ферментов (например, супероксиддисмутазы), принимающих участие в реакциях окисления. Кроме этого, антигипоксанты оказывают положительное воздействие на клеточные мембраны, увеличивая их текучесть, в результате чего улучшаются процессы поступления молекул кислорода в клетку.

Наиболее часто назначаются следующие препараты:
- Мексидол. Механизм действия заключается в ингибировании процессов перекисного окисления липидов (ПОЛ), что уменьшает содержание в количестве вредных продуктов данных реакций. Препарат назначается не только при хронической, но и при острой формах гипоксии миокарда, в том числе начиная с первых суток острого инфаркта или инсульта. Мексидол вводится на протяжении первых двух недель внутривенно или внутримышечно, в дозировке, не превышающей 1200 мг в сутки.
- Актовегин. Препарат является сухим депротеинизированным гемодериватом крови телят. Механизм действия заключается в участии во внутриклеточных реакциях, в результате которых улучшается потребление и утилизация клетками кислорода, что особенно важно в условиях ишемии. Назначается на 5-10-дневный курс в виде внутривенных инъекций или инфузий (одна ампула содержит 40мг/мл), с последующим переходом на таблетированные препараты на протяжении 2-4 недель (в одной таблетке содержится 200 мг активного вещества).
- Милдронат, механизм действия которого аналогичен предыдущим препаратам, содержит структурный аналог вещества, которое присутствует в норме внутри клеток — мельдония дигидрат. Показан при острых инфарктах и при хронической гипоксии внутривенно в течение 5-10 дней (500 мг/5 мл в ампуле), а затем в капсулах курсом 4-6 недель (500 мг в капсуле).
- Предуктал оказывает влияние на транспорт основного энергетического субстрата в клетках сердечной мышцы — АТФ. Препарата назначается только в таблетированной форме на длительный срок (не менее 1-2 месяцев) с целью лечения хронической гипоксии миокарда. Выпускается в форме таблеток по 35 мг и капсул с модифицированным высвобождением по 80 мг в капсуле.
Вопрос о назначении того или иного препарата решается только лечащим врачом после осмотра и тщательного обследования пациента.