Содержание:
На ЭКГ при инфаркте миокарда (фото 1) врачи четко видят признаки некроза сердечной ткани. Кардиограмма при инфаркте является достоверным диагностическим методом и позволяет определить степень поражения сердца.

ЭКГ при инфаркте миокарда (фото с расшифровкой)
Электрокардиограмма является безопасным методом исследования, а при подозрении на случившийся инфаркт – просто незаменимым. ЭКГ при инфаркте миокарда основывается на нарушении сердечной проводимости, т.е. в определенных участках кардиограммы врач увидит аномальные изменения, которые свидетельствуют об инфаркте. Для получения достоверной информации врачи используют 12 электродов при снятии данных. Кардиограмма при инфаркте миокарда (фото 1) регистрирует такие изменения на основании двух фактов:
- при инфаркте у человека нарушается процесс возбуждения кардиомиоцитов, причем происходит это после омертвения клеток;
- в тканях сердца, пораженных инфарктом, нарушается электролитный баланс – калий в значительной степени покидает поврежденные патологий ткани.
Эти изменения дают возможно регистрировать на электрокардиографе линии, являющиеся признаками нарушения проводимости. Развиваются они не сразу, а только лишь через 2-4 часа в зависимости от компенсаторных возможностей организма. Тем не менее, кардиограмма сердца при инфаркте показывает сопутствующие ему признаки, по которым можно определить нарушение работы сердца. Фото с расшифровкой кардиологическая бригада скорой помощи высылает в ту клинику, где будут принимать такого больного – врачи-кардиологи будут заранее готовы к тяжелому пациенту.
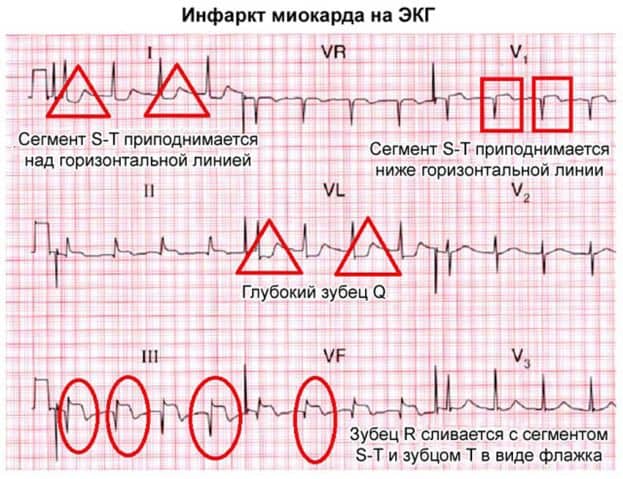
Выглядит инфаркт миокарда на ЭКГ (фото внизу) следующим образом:
- полное отсутствие зубца R или его значительное уменьшение по высоте;
- крайне глубокий, проваливающийся зубец Q;
- приподнятый S-T сегмент над уровнем изолинии;
- наличие отрицательного зубца T.
Электрокардиограмма показывает и различные стадии инфаркта. Инфаркт на ЭКГ (фото в гал.) может быть подострым, когда изменения в работе кардиомиоцитов только начинают появляться, острым, острейшим и на стадии рубцевания.
Также электрокардиограмма позволяет оценить врачу следующие параметры:
- диагностировать сам факт случившегося инфаркта;
- определить область, где произошли патологические изменения;
- установить давность возникших изменений;
- определиться с тактикой лечения больного;
- прогнозировать возможность летального исхода.
Трансмуральный инфаркт миокарда – один из самых опасных и тяжелых видов повреждения сердца. Его еще называют крупноочаговым или Q-инфарктом. Кардиограмма после инфаркта миокарда (фото ниже) с крупноочаговым поражением показывает, что зона отмирания клеток сердца захватывает всю толщины сердечной мышцы.

Инфаркт миокарда фото
Инфаркт миокарда является следствием ишемической болезни сердца. Чаще всего к ишемии приводит атеросклероз сердечных сосудов, спазм или закупорка. Случиться инфаркт (фото 2) может и в результате хирургического вмешательства, если проводится перевязка артерии или выполняется ангиопластика.
Ишемический инфаркт проходит четыре стадии течения патологического процесса:
- ишемия, при которой клетки сердца перестают получать необходимый объем кислорода. Эта стадия может длиться довольно долго, поскольку организм включает все компенсаторные механизмы для обеспечения нормальной работы сердца. Непосредственным механизмом возникновения ишемии является сужение сердечных сосудов. До какого-то момента сердечная мышца с таким недостатком кровообращения справляется, но, когда тромбоз сужает сосуд до критических размеров, сердце больше не в состоянии компенсировать недостачу. Обычно для этого необходимо сужение артерии на 70 процентов и более;
- повреждения, происходящие непосредственно в кардиомиоцитах, которые начинаются уже через 15 минут после прекращения кровообращения в поврежденной зоне. Инфаркт сердца длится примерно 4-7 часов. Именно здесь у пациента начинаются характерные признаки инфаркта – боли за грудиной, тяжесть, аритмия. Обширный инфаркт сердца (фото внизу) – наиболее тяжелый исход приступа, при таком повреждении зона омертвения может доходить до 8 см в ширину;
Геморрагический инфаркт головного мозга является родственным состоянием по механизмам повреждения, однако он представляет собой выход крови из сосудов головного мозга, которые препятствуют работе клеток.

Сердце после инфаркта
Сердце после инфаркта миокарда (фото 3) подвергается процессу кардиосклероза. Соединительная ткань, которая замещает кардиомиоциты, превращается в грубый рубец – его могут увидеть патологоанатомы при вскрытии людей, перенесших инфаркт миокарда.
Рубец после инфаркта миокарда имеет различную толщину, длину и ширину. Все эти параметры влияют на дальнейшую деятельность сердца. Глубокие и большие по площади очаги склерозирования носят название обширного инфаркта. Восстановление после такой патологии крайне сложное. При микросклерозировании инфаркт, как и инсульт у людей, может оставлять минимальные повреждения. Зачастую пациенты даже не знают, что перенесли такое заболевание, поскольку признаки были минимальными.
Рубец на сердце после инфаркта (фото в гал.) в дальнейшем не болит и не дает о себе знать примерно 5-10 лет после инфаркта, однако он провоцирует перераспределение сердечной нагрузки на здоровые области, которые теперь должны выполнять больше работы. Через определенное время выглядит сердце после инфаркта (фото ниже) изношенным – орган не может выполнять нагрузку, ишемическая болезнь сердца у пациентов усугубляется, появляются боли в сердце, одышка, они быстро утомляются, требуется постоянная медикаментозная поддержка.
Инфаркт миокарда на ЭКГ проявляется в зависимости от стадии развития. Эта процедура проводится всегда для определения локализации и размера очага некроза. Это надежное исследование, расшифровка которого помогает заметить любые патологические изменения в сердце.
Что такое ЭКГ
Электрокардиограмма — это диагностическая методика, которая фиксирует сбои в функционировании сердца. Процедура проводится с помощью электрокардиографа. Аппарат предоставляет изображение в виде кривой, которое свидетельствует о прохождении электрических импульсов.
Это безопасная диагностическая методика, разрешена для проведения во время беременности и в детском возрасте.
С помощью кардиограммы определяют:
- в каком состоянии структура, способствующая сокращению миокарда;
- частоту сокращений сердца и его ритм;
- работу проводящих путей;
- оценивают качество снабжения сердечной мышцы через коронарные сосуды;
- выявляют наличие рубцов;
- патологии сердца.
Для более точной информации о состоянии органа могут использовать суточное мониторирование, ЭКГ с нагрузкой, чрезпищеводное ЭКГ. Благодаря этим процедурам можно своевременно обнаружить развитие патологических процессов.
Подготовка к процедуре и ее проведение
Чтобы обнаружить на ЭКГ признаки инфаркта миокарда, необходимо провести процедуру правильно, с соблюдением всех рекомендаций. Перед исследованием необходимо:
- Успокоиться и избегать стрессов.
- Не подвергаться физическим нагрузкам.
- Не переедать и ограничиться небольшим перекусом.
- Отказаться от употребления спиртных напитков и курения перед обследованием.
- Не употреблять много жидкости, особенно напитков, содержащих кофеин.
- Чтобы кожа хорошо соприкасалась с электродами, не стоит наносить перед исследованием на нее кремы или гели.
 Больной должен снять верхнюю одежду, чтобы грудная клетка была полностью открытой. Оголенными также должны быть голени. На участок тела, куда будут прикладываться электроды, наносят гель.
Больной должен снять верхнюю одежду, чтобы грудная клетка была полностью открытой. Оголенными также должны быть голени. На участок тела, куда будут прикладываться электроды, наносят гель.
После этого к ним прикрепляют манжетки и присоски на грудь, щиколотки и руки. Для проведения электрокардиограммы пациент принимает горизонтальное положение, после чего осуществляется запись работы сердца.
Длительность обследования около 10 минут. Через четверть часа больной может получить точную расшифровку результатов исследования.
Расшифровка показателей
Инфаркт на ЭКГ без специальных знаний увидеть невозможно. Если получив результаты УЗИ, больной может прочитать и понять, что с ним происходит, то графики и фото ЭКГ расшифровать невозможно, так как врач учитывает вид зубцов и интервалы между ними. Для каждого значения существует своя буква.
ЭКГ отражает разницу потенциалов между здоровыми и пораженными тканями, которые меняются по продвижению патологии.
Чтобы увидеть, какие отделы сердца функционируют правильно, а какие подверглись патологическим нарушениям, используют такие обозначения:
- Показывает наличие раздражения в области между желудочками.
- Говорит, что верхняя область сердечной мышцы подверглась раздражению.
- Свидетельствует о работе желудочков: о нормальном состоянии говорит прохождение вектора в обратную сторону от вектора R.
- Период отдыха желудочков, их нерабочего состояния.
- промежутки отдыха.
 Для расшифровки информации графика врачи используют определенный алгоритм.
Для расшифровки информации графика врачи используют определенный алгоритм.
Проводят измерение интервалов между колебаниями. Наличие инфаркта определяют специальными датчиками, которые устанавливают на грудной клетке слева.
Оценивая результаты обследования, врачи:
- Изучают показания ритма сердца и частоту сокращений.
- Высчитывают длительность промежутков между периодами работы и отдыха.
- Рассчитывают электрическую ось.
- В комплексе оценивают показатели Q, R, S.
- Анализируют промежутки отдыха.
По этим результатам определяют наличие патологического процесса и при необходимости направляют на более детальное обследование.
Как определяют место локализации инфаркта
На ЭКГ признаки инфаркта миокарда чаще всего показывают наличие ишемических нарушений в области левого желудочка. Поражения с правой стороны миокарда наблюдаются в редких случаях. Патологический процесс может распространяться на переднюю, боковую и заднюю поверхность. Его развитие показывают разные отведения кардиограммы:
- При инфаркте, поразившем переднюю стенку миокарда, наблюдают соответствующие признаки в грудных отведениях с V1 по V3.
- Для инфаркта боковой стенки, который в изолированном виде встречается редко, наблюдаются изменения в отведениях с V3 по V5, которые сочетаются с 1 и 2 стандартными и усиленным AVL.
- Инфаркт задних отделов бывает нижним диафрагмальным, который проявляется наличием патологических изменений в усиленном отведении AVF. Гораздо реже возникает верхний инфаркт, при котором увеличивается зубец R и редко наблюдается зубец Q.
Развитие инфарктов в области правого желудочка и предсердий наблюдается нечасто. Симптомы этих состояний обычно маскируются признаками патологии левых отделов миокарда.
О том, насколько распространился очаг некроза, ЭКГ при инфаркте миокарда показывает наличием изменений в отведениях:
- при мелкоочаговом инфаркте в результатах появляется отрицательный коронарный Т и смещается интервал ST, патология R и Q не наблюдается;
- при крупноочаговых поражениях происходят изменения во всех отведениях.
Глубину некроза также можно выявить с помощью кардиограммы:
- при субэпикардиальной локализации наблюдают зону поражения в области под наружным слоем сердца;
- при субэндокардиальном отмирание тканей наблюдают возле внутреннего слоя миокарда;
- при трансмуральном инфаркте поражения проникает через все слои сердечной мышцы.
В процессе расшифровки результатов врач обязательно должен указать приблизительную глубину некроза.
Стадии инфаркта на ЭКГ
Определяется не только локализация инфаркта миокарда на ЭКГ, а и стадия развития. При типичном течении острого инфаркта на кардиограмме можно увидеть три периода развития патологии. В раннем периоде, который длится около недели, происходит развитие:
- Стадии ишемических нарушений. Она продолжается в течение двух часов и проявляется появлением высокого зубца Т над очагом некроза.
- Стадии повреждений, которая наблюдается в течение от одного до трех дней. Возникает поднятие интервала ST и опущение вниз зубца Т. Эти изменения можно обратить, если своевременно остановить отмирание тканей сердечной мышцы.
- Образования некроза. Кардиограмма показывает наличие расширенного и глубокого зубца Q. R при этом значительно снижается.
 Некротический очаг окружен зоной с ишемическими нарушениями. Их размеры определяют по распространению изменений в разных отведениях. При повреждении зона инфаркта увеличивается, поэтому используют лечебные методики для прекращения отмирания клеток в области вокруг очага некроза.
Некротический очаг окружен зоной с ишемическими нарушениями. Их размеры определяют по распространению изменений в разных отведениях. При повреждении зона инфаркта увеличивается, поэтому используют лечебные методики для прекращения отмирания клеток в области вокруг очага некроза.
Состояние усугубляется возникновением различных нарушений сердечного ритма, поэтому на кардиограмме ожидают обнаружить проявления аритмии.
В подостром периоде, который продолжается от 10 дней до месяца, показатели электрокардиограммы постепенно нормализуются, происходит опущение интервала ST на изолинию. Врачи-диагносты говорят, что он садится. Очаг некроза покрывается соединительной тканью. Об образовании рубца говорят признаки:
- Уменьшение или полное исчезновение Q.
- Увеличение до прежнего уровня R.
- Наличие отрицательного Т.
Продолжительность периода рубцевания месяц и больше.
С помощью правильно проведенной электрокардиограммы врач устанавливает продолжительность патологического процесса. Некоторые специалисты могут заметить развитие кардиосклероза в области поврежденного участка.
Сложность диагностики
Во время прохождения обследования могут возникать сложности, которые затрудняют процесс диагностики. Повлиять на зубцы и интервалы могут различные факторы:
- Если человек страдает избыточным весом, то электрическая позиция подвергается серьёзным изменениям.
- При условии, что раньше уже был приступ, и очаг некроза зарубцевался, то на его месте нельзя заметить развитие нового инфаркта.
- Если возникла полная блокада левой ножки пучка Гиса и нарушилась проводимость, то определить ишемические изменения нельзя.
- Застывшие результаты ЭКГ в сочетании с развивающейся аневризмой сердца не позволяют отследить новую динамику.
Благодаря современным техническим возможностям и новым аппаратам для проведения кардиографии расчеты врача упрощаются. Все анализируется автоматически.
Благодаря холтеровскому мониторированию можно непрерывно на протяжении суток записывать работу сердца. За пациентом при инфаркте устанавливают кардиомониторное наблюдение, которое позволяет своевременно увидеть серьезные изменения в сокращениях сердца.
Постановка диагноза осуществляется врачом с учетом клинических симптомов. На ЭКГ подтверждают наличие патологического процесса.

Работать с перегрузкой в течение длительного времени сердце не может. Если не подобрать лечение, мышца изнашивается, увеличивается в размерах и не в силах нормально перекачивать кровь
Люди знают, что надо бояться инфаркта и инсульта. Однако диагнозы ишемическая болезнь сердца, гипертония, стенокардия и сердечная недостаточность пугают их гораздо меньше. А ведь к сосудистым катастрофам ведут именно они. Что такое сердечная недостаточность? Надо ли постоянно лечиться от гипертонии? Как правильно измерять давление? Какие симптомы должны заставить человека обратиться к кардиологу и пройти углубленное обследование? На эти и другие вопросы во время прямой линии «ФАКТОВ» ответил кардиолог клиники «Сердце и сосуды» кандидат медицинских наук Сергей Зотов.
«Показатель артериального давления 140/90 считается верхней границей нормы»
— Добрый день, Сергей Юрьевич, это Артемий Александрович из Киева. Я гипертоник и знаю, как бороться с повышенным давлением. Но в последнее время давление скачет: например, утром было 100/60, обморочное состояние, а сейчас — 170/110, и я себя лучше чувствую. Это мое «рабочее» давление. Что делать?
— У вас не отрегулировано давление: 170/110 — далеко не норма, с таким показателем мириться нельзя. Давление должно быть ниже 140 на 90 миллиметров ртутного столба — это считается верхней границей нормы. В идеале надо добиваться показателей 130/85. Ваша голова, сосуды, рецепторы привыкли жить при повышенном давлении, поэтому, когда оно снижется до нормальных цифр, вы испытываете дискомфорт. Врач должен подобрать адекватные дозы препаратов.
Кстати, летом у многих наших пациентов, страдающих гипертонией, временами давление снижается. В жару человек потеет, выходит соль, теряется жидкость. У сосудов немного меняется тонус. Поэтому лечение надо подкорректировать, подобрав «летние» дозы препаратов. Но самостоятельно отменять таблетки нельзя: это грозит гипертоническим кризом.
— Елена Викторовна, Кременчуг. Я быстро устаю, у меня одышка, но сердце не болит. Как лучше обследоваться, чтобы не пропустить болезнь сердца?
— Прежде всего сделайте кардиограмму — она даст информацию о том, как работает сердце. Если понадобится, вам назначат УЗИ сердца — эхокардиографию. Случается, что человек на ногах перенес инфаркт миокарда, но об этом даже не знает. Сердце какое-то время справляется, а потом начинает сдавать, может развиться сердечная недостаточность.
— Что такое сердечная недостаточность?
— Заболевание, при котором сердце неспособно доставлять нужное количество крови к органам и тканям. В одних случаях оно плохо выбрасывает из себя кровь, так как мышца растянута либо на ней есть рубцы после перенесенного инфаркта, в других — нарушается приток крови к сердечной мышце. Причинами сердечной недостаточности могут быть ишемическая болезнь сердца, гипертония, пороки (как врожденные, так и приобретенные), воспалительные заболевания — миокардит, нарушения ритма (мерцательная аритмия), эндокринная патология (заболевания щитовидной железы). Случается, причину невозможно выяснить, в частности у молодых людей: сердце увеличивается в размерах, утолщается его стенка, существенно падает фракция выброса. Возможно, болезнь запрограммирована на генетическом уровне.
— Как проявляется заболевание?
— На первых этапах это может быть легкая утомляемость, одышка при физических нагрузках, усиленное сердцебиение. Так организм пытается компенсировать недостаточный приток крови к органам и тканям: чтобы увеличить объем крови, происходит задержка жидкости в организме, чтобы поступало больше крови, учащается сердцебиение. К сожалению, долго работать в таком режиме сердце не может. Это все равно, что стегать больную лошадь: чем больше ее подхлестывать, тем хуже она бежит. На следующем этапе одышка появляется в состоянии покоя, возникают отеки, приступы так называемой сердечной астмы, удушья, обморочное состояние. Это плохие диагностические признаки: на фоне того, что сердце большое, меняется его электрофизиология, могут возникать так называемые нарушения ритма, зачастую ведущие к внезапной смерти. Отеки у людей с больным сердцем иногда приводят к тому, что увеличивается печень, накапливается жидкость в легких, появляется асцит, общий отек организма.
— Если человеку поставили диагноз сердечная недостаточность, можно ли улучшить состояние без операции?
— Конечно. Однако надо установить ее причину. Если это ишемическая болезнь сердца, то следует принимать лекарства, которые не позволят ей прогрессировать, не допустят развития стенокардии или инфаркта. При гипертонии, на фоне которой появляются признаки сердечной недостаточности, необходимо принимать лекарства для нормализации артериального давления, тем самым удастся не допустить развития гипертрофии сердца, потому что при гипертонии сердце начинает увеличиваться в размерах, стенка утолщается. Если причиной сердечной недостаточности являются гормональные расстройства, надо устранять их причину, лечить воспалительные заболевания.
— Валентина Ивановна, Киев. Мне пять лет назад поставили диагноз сердечная недостаточность. Сейчас жара, дышать тяжело, пить хочется постоянно. Как быть?
— Если препараты у вас подобраны правильно, то вы должны не забывать принимать их точно в одно и то же время. Современные средства работают максимум 24 часа. Также необходимо вести здоровый образ жизни. Очень важно ограничить употребление соли. Если сердечная недостаточность тяжелой стадии, в сутки можно съедать не более одного-двух граммов соли.
— Можно ли вообще отказаться от соли?
— Она нужна для организма, поэтому отказываться не надо. Однако соль задерживает жидкость, поэтому ее употребление необходимо ограничивать. Если у вас задерживается жидкость, нужны диуретики — препараты, выводящие жидкость из организма. Важно также учитывать, сколько жидкости вы выпиваете в сутки (включая чай, суп), а сколько выводится. Удобнее всего взвешиваться утром натощак на одних и тех же весах. Если вы резко «поправились», надо с помощью диуретиков уменьшать объем циркулирующей крови, чтобы сердцу стало легче работать. И еще важна метаболическая терапия, улучшающая обменные процессы в самой сердечной мышце.
— Голодать недопустимо. Пища должна быть разнообразной, но ешьте поменьше животных жиров и сладостей.
— Добрый день. Беспокоит Николай Сергеевич из Одессы. У меня пару раз в месяц скачет давление до 200. А врач говорит, что лекарства надо принимать каждый день. Я же так печень посажу
— У вас гипертония. Это заболевание, при котором лечиться надо постоянно, чтобы не было скачков давления. Оно не должно подниматься выше 140/90. Без лекарств при любом провоцирующем факторе — стрессе, изменении погоды — гипертония возвращается. Пострадают сосуды, да и сердце будет работать все хуже. Из-за этого может развиться сердечная недостаточность. На фоне гипертонического криза часто случается инфаркт или инсульт. Отнеситесь к этому серьезно.
«У некоторых пациентов давление «зашкаливает» при виде белого халата»
— Звонит Ирина Сергеевна, Львов. Если человек гипотоник, давление, к примеру, 90/60, у него может наступить сердечная недостаточность или случиться инфаркт?
— Гипотоник не застрахован от инфаркта, хотя риск его развития у людей с нормальным и пониженным давлением меньший, чем у гипертоников. Надо разобраться, почему давление понижено. Например, при развитой сердечной недостаточности, когда сердце как насос уже неполноценное, давление тоже становится низким. Но если человек по жизни с пониженным давлением, в молодом и среднем возрасте, зачастую в этом виноват желудочно-кишечный тракт. К примеру, ощущение нехватки воздуха (на него чаще жалуются женщины — они больше следят за своим здоровьем) бывает именно при застое желчи, холецистите, камнях в желчном пузыре. При этом сердце работает нормально. Тогда надо заниматься желчным пузырем.
После обширного инфаркта, когда часть сердца выпадает из сокращений, давление становится низким, даже если до этого оно было высоким. А при запущенной сердечной недостаточности мышца просто истощена, не может создать усилие, плохо качает — и давление обычно низкое.
— Что означают верхние и нижние цифры артериального давления? Опасно ли, когда разница между ними маленькая?
— Верхнее давление — систолическое, то, с которым сердце изгоняет из себя кровь. А нижнее — диастолическое, под которым кровь притекает в камеры сердца. Разница между ними — так называемое пульсовое давление — должна быть около 40 единиц.
— А если давление, например, 120/100, чем это чревато?
— Это тоже гипертоническая болезнь. Есть много ее вариантов, поэтому лекарства должен подобрать врач после углубленного обследования. Надо сделать кардиограмму, затем эхокардиографию с допплером. Это исследование позволит определить размеры сердца, увеличены ли камеры, покажет толщину стенок (есть ли гипертрофия миокарда), их движение. На кардиограмме может не быть изменений, характерных для ишемической болезни сердца или перенесенного небольшого инфаркта, а на эхокардиографии видно: в месте, где произошел инфаркт, сердце движется не так хорошо. Также видно состояние клапанного аппарата — есть ли пороки, стенозы (сужения) либо, наоборот, недостаточность, когда клапаны плотно не смыкаются и пропускают кровь обратно. Хорошо видна диастолическая функция сердца — насколько расслабляется миокард. Эхокардиография — это самый информативный метод исследования для диагностики сердечной недостаточности. При сердечной недостаточности, особенно в далеко зашедших стадиях заболевания, когда человек испытывает головокружения, обморочные состояния, надо провести суточное мониторирование работы сердца (холтер). Такое обследование можно пройти в нашей клинике. Адрес: Киев, ул. Жилянская, 69/71. Телефон регистратуры: 0(44) 246-79-81.
— Нина Петровна из Киева. Мне 71 год, страдаю ишемией, стенокардией. Я гипертоник с 28-летним стажем. Давление поднимается за 200, нижнее — 90-110. Последние два месяца бывает так, что нижнее давление всего 65-70. Это у меня какой-то клапан не работает?
— Какое было максимальное давление?
— И 230/120 (гипертонические кризы были после смерти мужа). А в последнее время иногда перед дождем как сделается 200 — и никакая таблетка не помогает, пока дождь не пройдет. В среднем у меня верхнее давление — 160-170, и с ним я себя нормально чувствую.
— Тем не менее надо подобрать препараты, чтобы верхнее давление было не выше 140. И еще советую соблюдать правила измерения давления и время от времени проверять тонометр. У нас в клинике был необычный случай. Обратился молодой человек, у которого показатели держались на очень высоком уровне. Его обследовали, нашли причину, подобрали лечение. Пациент должен был принимать препараты, измерять давление утром и вечером и все записывать. Лечится две недели — ничего не меняется. Во время консультации показатели в норме, а дома зашкаливают. Меняем тактику, назначаем другие препараты — та же история. Тогда я попросил парня принести тонометр, которым он пользуется. Оказалось, это старый пластмассовый аппарат, заклеенный пластырем Проверили показания, а они на 40 единиц(!) выше, чем у наших тонометров.
А случалось, у пациента при виде белого халата давление поднималось до 200. Видимо, стресс от встречи с врачами, пережитый в детстве, дает о себе знать до сих пор. Это псевдогипертония.
— Как отличаете ее от истинной?
— Даем домашнее задание: в течение недели вести дневник, измеряя давление утром и вечером. Или предлагаем поставить на сутки кардиомонитор (он проводит около 40 измерений). У здорового человека давление может резко подняться от стресса или из-за физической нагрузки (например, на велоэргометре), но через пять минут оно придет в норму. А у гипертоника давление само не упадет, и понадобятся препараты.
— Добрый день. Звонит Степан Иванович, Харьков. Что делать, если давление поднимается на нервной почве?
— В первую очередь обратиться к врачу, и если это гипертония — принимать препараты. А людям, которые реагируют на стресс, напряженно работают, можно порекомендовать старый рецепт — настой корня валерианы. Готовят его так: две столовые ложки измельченного корня залить литром холодной воды, закрыть кастрюлю крышкой и настаивать в холодильнике в течение суток. Затем поставить на огонь, довести до кипения и подержать три минуты на слабом огне. Снять с огня и хорошо укутать на полчаса. Отвар процедить (получится около литра), хранить в холодильнике. Пить перед сном 100 миллилитров подогретого отвара с чайной ложечкой меда (если нет диабета). Курс лечения — не менее двух месяцев. Важно всегда вовремя готовить отвар, чтобы принимать его без перерыва. К валерьяне нет привыкания, как это бывает к седативным препаратам, транквилизаторам, она хорошо работает. А такой способ заваривания дает хорошую концентрацию. Отвар можно принимать всем, но особенно полезен он людям, у которых бывают тревожные состояния, нарушения сна, тем, кто на работе постоянно находится в напряжении, переживает стрессы.
КАК ПРАВИЛЬНО ИЗМЕРЯТЬ ДАВЛЕНИЕ
Измерять давление можно утром, сразу после сна, и вечером. За час до измерения человек не должен выполнять физическую работу, тренироваться, пить алкоголь, кофе и плотно ужинать.
Надо сесть в кресло или на стул со спинкой, чтобы была опора, надеть манжету прибора (он должен быть на уровне сердца) и спокойно посидеть минут пять, затем провести измерение.
Повторите измерение еще два раза с интервалом в две-три минуты на каждой руке.
Вычисляем среднее значение трех показателей для каждой руки. Правильным давлением считаем более высокий показатель.