Содержание:
Ишемическая транзиторная атака головного мозга является преходящим нарушением мозгового кровообращения, иначе данное состояние называется микроинсультом. От инсульта транзиторная ишемическая атака отличается тем, что её симптомы исчезают в течение часа после её завершения. Длительность такой атаки может составлять от нескольких минут до одних суток. Кроме того, отличительной особенностью транзиторной ишемической атаки является то, что она не сопровождается необратимыми повреждениями головного мозга. Ввиду высокой вероятности наступления после первого приступа второго, третьего, а возможно и полноценного инсульта, больным необходимо понимать, что такое транзиторная ишемическая атака мозга и при малейших тревожных «звоночках» без промедлений обращаться за квалифицированной медицинской помощью.
Диагностику и лечение сосудистых заболеваний головного мозга в Москве предлагает клиника неврологии Юсуповской больницы – современный многопрофильный центр, оснащенный по последнему слову медицинской техники и специализирующийся во всех основных направлениях сегодняшней медицины.
Транзиторные ишемические атаки: симптомы, лечение
Транзиторная ишемическая атака (википедия -ТИА) имеет различные проявления, в зависимости от того, в какой зоне мозга находится очаг поражения и какие сосуды повреждены. При локализации ишемических повреждений в каротидном бассейне (повреждении сонных артерий), патология сопровождается нарушением координации движений, речи, зрения (возможно развитие временной слепоты или одностороннего снижения зрения). Кроме того, наблюдается развитие пареза, поражения преимущественно какой-либо одной области тела или группы мышц (кистей, стоп, пальцев). У больных отмечается утрата чувствительности кожи лица, конечностей.
Ишемия, которая возникла в вертебрально-базилярном бассейне (повреждении основной и позвоночных артерий), сопровождается головокружением, головной болью в затылке, нарушением речи, координации движений, памяти, развитием дисфагии, онемением области вокруг рта и парезом половины лица. У больных появляется двоение и потемнение в глазах, снижение зрения и ухудшение слуха.
К сожалению, только в 60% случаев распознается транзиторная ишемическая атака -признаки патологии многим кажутся несерьезными, не требующими обращения к специалисту. Нередко возникновение данного состояния происходит во сне, поэтому больные зачастую даже не догадываются о нем.
Транзиторная ишемическая атака: причины
Острая транзиторная ишемическая атака обусловлена ограничением кровоснабжения того или иного участка головного мозга, которое возникает в результате блокировки сосуда, поставляющего кровь в мозг. Блокировать сосуд может тромб или атеросклеротическая бляшка. В крайне редких случаях транзиторная ишемическая атака возникает при кровоизлиянии. Для данного состояния характерно быстрое восстановление кровообращения.
Развитие тромбоэмболии может быть связано с такими патологическими процессами, как:
- фибрилляция предсердий;
- синдром слабости синусового узла;
- митральный стеноз с мерцательной аритмией;
- дилатационная кардиомиопатия;
- инфекционный эндокардит;
- миксома предсердия (доброкачественная опухоль в верхней правой или левой стороне от сердца, проросшая в него);
- острый период инфаркта миокарда;
- тромб левого предсердия или левого желудочка.
Кроме того, развитие транзиторной ишемической атаки может наблюдаться у пациентов с незаращением овального отверстия, искусственным клапаном сердца, кальцификацией митрального клапана, пролапсом митрального клапана, застойной сердечной недостаточностью, небактериальным тромботическим эндокардитом, ангиопатиями, коагулопатиями, особенно сопровождаемые аномалиями развития позвоночной и сонной артерий.
Транзиторная ишемическая атака: факторы риска
Группу риска по возникновению транзиторной ишемической атаки составляют пациенты со следующими патологическими состояниями:
- артериальной гипертензией;
- повышенным уровнем холестерина в крови;
- ожирением.
- сахарным диабетом;
Высока вероятность развития данной патологии у людей, злоупотребляющих алкоголем, курящих и ведущих малоподвижный образ жизни.
Транзиторные ишемические атаки: как часто бывают осложнения
Несмотря на то, что транзиторная ишемическая атака имеет благоприятный прогноз, нужно понимать, что данная патология является опасным предвестником инсульта. По результатам исследований развитие инсульта после транзиторной ишемической атаки наблюдается у 5-10% в течение месяца, у 15% в течение первого года, у 30 – в течение пяти лет после первого приступа ишемии.
Транзиторная ишемическая атака: последствия
Сами по себе транзиторные ишемические атаки не несут угрозу для жизни больных, однако могут предвещать грозную беду. Отсутствие должного внимания при данном состоянии грозит повторением приступа. Чаще всего бывают две-три транзиторные ишемические атаки, после чего у больных происходит развитие тяжелого инсульта, который может привести к инвалидизации и даже летальному исходу.
У некоторых больных на вторые-третьи сутки после транзиторной ишемической атаки отмечается возникновение мозгового инсульта или инфаркта миокарда. К огромному сожалению, многие пациенты не спешат обращаться за помощью к врачу, вследствие чего прогноз заболевания значительно ухудшается, развиваются плачевные последствия.
Даже при условии полного исчезновения симптомов, больному, перенесшему острое нарушение кровообращения в головном мозге показана обязательная госпитализация в стационар, где ему будет проведено полное клиническое обследование и установлен точный диагноз «транзиторная ишемическая атака». Неотложная помощь при данном состоянии в клинике неврологии Юсуповской больнице оказывается в кратчайшие сроки и полноценно.
Критерии диагностики транзиторной ишемической атаки
Прежде всего врачи клиники неврологии Юсуповской больницы дифференцируют транзиторную ишемическую атаку с ишемическим инсультом, синкопальными состояниями у больных, страдающих сосудистыми дистониями, а также с нарушениями координации у пациентов с патологиями ЛОР-органов. Поэтому в диагностике и лечении применяется мультидисциплинарный подход, с привлечением узких специалистов: кардиологов, ангиологов и офтальмологов. Кроме того, некоторые случаи требуют тестирования медицинских психологов.
Пациентам Юсуповской больницы назначается проведение общего и биохимического анализа, общего анализа мочи, крови на коагулограмму.
Для подтверждения диагноза больным, перенесшим транзиторную ишемическую атаку, назначается электрокардиография, компьютерная томография, рентгенография легких, пульсоксиметрия, ангиография, обязателен суточный мониторинг артериального давления.
Транзиторная ишемическая атака: лечение
Лечение после транзиторной ишемической атаки в Юсуповской больнице проводится в условиях стационара, оборудованного ультрасовременным медицинским оборудованием и всем необходимым для комфортного пребывания наших пациентов в стенах клиники.
Основные усилия специалистов Юсуповской больницы и пациентов должны быть направлены на то, чтобы предотвратить повторные острые нарушения кровообращения в головном мозге.
Медикаментозное лечение транзиторной ишемической атаки головного мозга предполагает прием антиагрегантных (разжижающих кровь) препаратов, сосудорасширяющих средств и препаратов, снижающих уровень холестерина в крови. Пациентам с повышенным уровнем артериального давления проводится антигипертензивная терапия.
В случаях увеличения длительности и частоты транзиторных ишемических атак может потребоваться хирургическое лечение, направленное удаление жира, сжимающего артерию и ее пораженный участок, либо ангиопластика.
Отличным эффектом обладает бальнеотерапия, влажные обтирания, циркулярный душ, жемчужные ванны.
Для ускорения восстановительных процессов назначается проведение электрофореза, переменного магнитного поля, микроволновой терапии.
Транзиторная ишемическая атака: прогноз и профилактика
Длительность и эффективность реабилитационного периода зависят от тяжести начальных симптомов и общего состояния здоровья пациента. При слабо выраженных проявлениях восстановление происходит в короткие сроки.
Прогноз может быть благоприятным при условии постановки достоверного диагноза и своевременного начала адекватной терапии.
Поэтому при первых симптомах транзиторной ишемической атаки и даже при их быстром исчезновении необходимо обратиться за квалифицированной медицинской помощью.
Важная роль в предотвращении тяжелых последствий транзиторной ишемической атаки принадлежит профилактическим мероприятиям. В Юсуповской больнице применяется комплексный подход к лечению. Врачи успешно сочетают медикаментозную терапию, реабилитацию. Пациенты должны направить свои усилия на укрепление здоровья и полную перестройку своего образа жизни:
- вести здоровый образ жизни – полностью отказаться от алкоголя и курения;
- придерживаться здорового питания – избегать употребления жирной, жареной, копченой и соленой пищи, включить в ежедневный рацион блюда из нежирной рыбы, с добавлением подсолнечного и оливкового масла, большое количество овощей и фруктов, кисломолочных продуктов;
- увеличить физическую активность: заняться плаванием, лечебной физкультурой, больше гулять на свежем воздухе;
- систематически посещать лечащего врача;
- постоянно принимать препараты, разжижающие кровь, статины, гипотензивные средства;
- постоянно контролировать артериальное давление, измерять его утром и вечером, вести дневник, записывая туда все показания.
При появлении симптомов, которые присущи транзиторной ишемической атаке, необходимо немедленно обратиться за медицинской помощью к квалифицированным специалистам.
Записаться на прием к врачу клиники неврологии можно по телефону Юсуповской больницы или на сайте клиники, заполнив форму обратной связи.
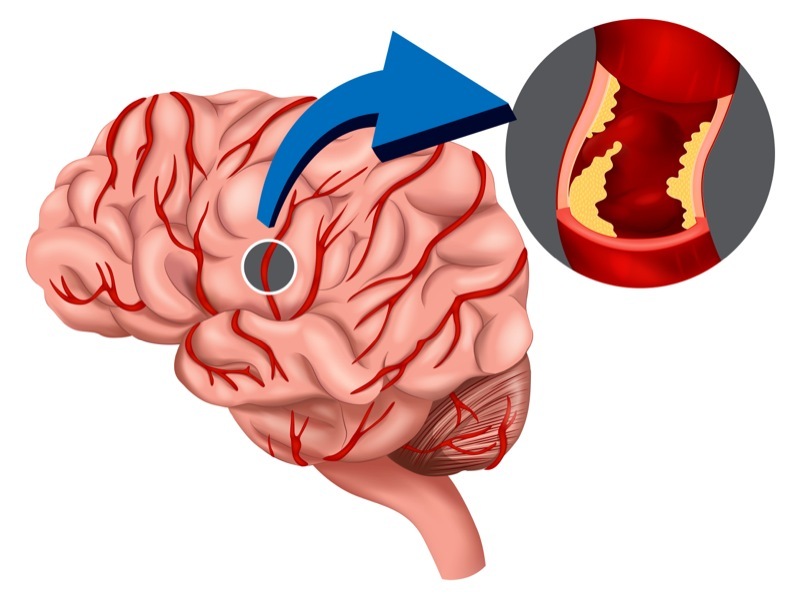
Будучи крайне уязвимой структурой, ткань головного мозга не терпит даже малейших, кратковременных пауз в кровоснабжении. Пережимается ли приносящая артерия, приостанавливается ли венозный отток, или кровь становится гуще, чем обычно, — нейроны сразу же начинают страдать от гипоксии и дефицита питания.
Губительным для человека является и то, что регенерация потерянных клеток, принимающих участие в регуляции важнейших жизненных процессов, крайне слабая и не может восполнить недостаток нервных связей и путей.
Одна из наиболее известных патологий, провоцирующих такие изменения – инсульт. Но не менее распространенным является другой недуг – транзиторная ишемическая атака (ТИА), хотя на него люди меньше обращают внимания и реже обращаются к докторам.
Суть патологии
Транзиторная ишемическая атака для многих более знакома как микроинсульт (подробнее тут) – такое название патологии закрепилось в народе. Она в определенном смысле менее опасна, чем инсульт, и проявляется менее выраженными признаками. Но нельзя утверждать, что ТИА не несут угрозы жизни хотя бы по той причине, что примерно у половины людей с инсультом в анамнезе случались транзиторные ишемические атаки.
Масштабы внутримозговых патологических изменений зависят от размера и значимости пораженного участка. Эта патология более характерна для пожилого возраста, но при наличии отягчающих обстоятельств (например, тяжелых болезней сердца) может возникнуть даже у детей.
Суть транзиторной ишемической атаки (иначе говоря – преходящей, временной) заключается в кратковременной остановке снабжения кровью какого-либо участка мозговой ткани. Проявления этого состояния развиваются и угасают в течение суток, что также отличает его от настоящего инсульта.
В международной классификации болезней в ТИА выделяют отдельные разновидности, связанные с причинами развития (пережатие сонной артерии, сбои в вертебробазилярной артериальной системе), преобладающими симптомами (амнезия, временная слепота). Отдельная группа – случаи возникновения данного состояния по неуточненным причинам.
Симптоматика
Как правило, симптомы транзиторных ишемических атак обнаруживаются в течение суток. Могут наблюдаться проявления, которые в неврологии принято делить на 2 группы:
| Общемозговые (присущие всем формам патологии, независимо от локализации поражения) | Очаговые (напрямую зависят от локализации пораженных нейронов) |
|---|---|
| Головокружение | Вертебробазилярные – связанные с поворотами головы, либо развиваются спонтанно. Представляют собой наиболее распространенную форму временной ишемии. |
| Временное отключение сознания | Атонические расстройства – слабость мышечного тонуса. |
| Мышечная слабость | Судорожный синдром – с периодическими, неподконтрольными сознанию сокращениями мышц, их вытягиванием (без потери сознания). |
| Тошнота | Вестибулярные нарушения – ощущение плавающих окружающих предметов. Появление нистагма. |
| Болезненные ощущения в голове | «Шейная мигрень» — связана с остеохондрозом или спондилезом, развивающимся в шейных позвонках и проявляющимся болями в шее, затылке, шумом в ушах, обмороками, тошнотой. |
| Зрительные сосудистые расстройства – временное снижение зрительной способности, возникновение посторонних пятен в зрительном поле, неправильного цветового восприятия. | |
| Временные речевые расстройства. | |
| Сокращения диафрагмы пароксизмального характера – провоцируют кашель, сбои биения сердца, гипертонию. | |
| Каротидные ТИА, обусловленные сбоями функции сонных артерий – сопровождаются речевыми расстройствами и дефектами пространственной ориентации, мышечной гипотонией и головными болями. | |
| При коарктации аорты появляются острые болезненные ощущения в голове, тошнота, тяжесть в затылке, нарушение пространственной ориентации, неуверенная ходьба. | |
| Аортально-церебральная атака, связанная с нарушением в области аорты ниже ответвления сонных артерий, проявляется теми же симптомами, что и предыдущая форма, возможно потемнение в глазах. |
Если проанализировать, как проявляются ишемические атаки головного мозга, симптомы этой патологии, становится понятно, почему люди не видят в них особой опасности. Головные боли или кратковременные обмороки случаются рано или поздно почти у всех людей.
Если они не сопровождаются потерей памяти или преходящей слепотой, пациенты не уделяют должного внимания этим состояниям, не идут к врачу, игнорируют потенциальные угрозы. Но даже после угасания симптоматики в течение суток остаются изменения в нейронах, из-за которых они могут потерять свою жизнеспособность.
Причины
Причины ишемической атаки преходящего характера могут состоять в:
- дефектах сосудов (в том числе, и врожденных);
- воспалительных процессах в стенках сосудов;
- аномальных реакциях иммунной системы против сосудистой системы своего же организма (аутоиммунные реакции);
- повышенной способности крови к процессу коагуляции.
Можно перечислить и факторы, которые предрасполагают организм человека к возникновению ТИА:
- Атеросклеротические процессы на сосудистых стенках (причина половины всех приступов).
- Частые гипертонические состояния (причина четверти всех приступов).
- Кардиогенная тромбоэмболия (причина 20% приступов).
- Системные заболевания (васкулиты, красная волчанка).
- Патологические процессы в шейных позвонках.
- Эндокринные сдвиги (в том числе и диабет).
- Расслоение сосудистых стенок.
- Курение и частые состояния алкогольного опьянения.
- Период жизни у мужчин с 65 до 70 лет.
- Период жизни у женщин с 75 до 80 лет.
- Ожирение.
Диагностика
Если человек обращается к медикам, они назначают обследование, чтобы точно установить диагноз и выявить особенности патологического состояния, так как лишь по внешним признакам невозможно безошибочно определить, что такое происходит с пациентом. Проявления данного недуга можно спутать с панической атакой, эпилептическими припадками, рассеянным склерозом, заболеваниями внутреннего уха, мигренозной аурой.
Поэтому необходимо выполнить обязательно:
- Общий анализ крови и исследование ее на наличие биохимических веществ, выделяющихся при некрозе тканей.
- Определение скорости коагуляции.
- Исследование мочи, в том числе и для определения проницаемости сосудистых стенок.
- Допплерография сосудистой системы головы и шеи.
- ЭЭГ.
- ЭКГ.
- МРТ.
Необходимо не только определить факт того, что ишемия действительно развивается, но и причину ее возникновения. Если не устранить провоцирующий фактор (алкоголизм, неправильное питание, которое приводит к атеросклерозу, воспалительные процессы) или не постараться ослабить его действие, транзиторная ишемическая атака может стать лишь первым тревожным сигналом, за которым последует настоящий инсульт.
Чтобы составить полную картину состояния пациента и тех патологических изменений, которые с ним произошли, невролог может назначить дополнительные консультации других специалистов: окулиста, кардиолога, эндокринолога.
Пациент должен выполнять те обследования, которые они назначают.
Кроме того, транзиторная ишемическая атака может иметь различную степень тяжести, и доктор устанавливает ее при сборе анамнеза:
- Легкая степень – продолжительность проявления симптомов не превышает десяти минут.
- Среднетяжелая – симптоматика проявляется в течение периода до нескольких часов (но последствия в виде остаточных явлений при этом отсутствуют).
- Ишемическая атака головного мозга тяжелой степени может продлиться до 1 суток, после чего иногда остаются слабовыраженные остаточные явления.
Сложность точной диагностики легкой степени болезни обусловлена тем, что ее симптоматика исчезает быстро, до того, как пациента смогут осмотреть медики.
Лечение
Если у человека или его окружающих возникли малейшие подозрения на наличие приступа, сразу нужно связываться с медиками, так как требуется неотложная помощь. Важно понимать, что экстренное проведение лечебных мероприятий может спасти человека от полноценного инсульта.
При тяжелых приступах или частом повторении подобных состояний необходима госпитализация, от которой отказываться нельзя: такие меры могут предотвратить массовое поражение нейронов с потерей жизненно важных функций.
В зависимости от того, почему развилась ишемическая атака, лечение может отличаться, препараты и процедуры подбираются индивидуально:
- При чрезмерном сгущении крови назначаются антикоагулирующие средства. Но с ними следует быть осторожным, так как передозировка или неуместное их введение может спровоцировать геморрагические осложнения.
- При атеросклерозе прибегают к препаратам, контролирующим уровень холестерина.
- Если пациент страдает от сосудистых спазмов, необходимы средства-коронаролитики.
- При частых гипертонических состояниях принимают гипотензивные средства, нередко – в комплексе с мочегонными. Причем в таких ситуациях не рекомендуется резко понижать давление, лучше сохранять его на слегка повышенном уровне (какие именно показатели оптимальны – определит невролог).
- Капельно внутривенно вводятся противошоковые растворы.
- При повышенном сосудистом тонусе понадобятся адреноблокаторы.
- При состояниях, связанных со скачками глюкозы в крови, нужно провести инсулинотерапию.
- Может понадобиться специальная симптоматическая терапия (противорвотная, обезболивающая, противоотечная).
Для нормализации кровотока, поддержки жизнедеятельности пораженных нейронов и сохранения нервных функций назначаются ноотропы, антиоксиданты и препараты для восстановления микроциркуляции.
В некоторых случаях требуется медикаментозное воздействие на отделы вегетативной нервной системы.
В индивидуальном порядке, по показаниям назначаются физиопроцедуры:

- массаж воротниковой зоны;
- токи Дарсонваля;
- ЛФК;
- кислородные ванны;
- радоновые ванны.
Для выполнения лечебных мероприятий, снятия напряжения, повышения результативности терапии может понадобиться санаторное лечение.
Если такие приступы обусловлены дефектами сосудистых структур, врожденными аномалиями, могут быть целесообразны оперативные вмешательства.
Исключение отрицательных факторов

Кроме выполнения указанных специальных лечебных мер и процедур нужно пересмотреть собственный жизненный уклад, чтобы исключить по возможности все провоцирующие факторы, приводящие к расстройству кровоснабжения мозга.
- физическая нагрузка должна быть достаточной, но не чрезмерной: тяжелые виды спорта исключены, но посильные упражнения необходимы. Лучше подбирать программу вместе с врачом или специалистом по ЛФК.
- В питании исключаются слишком жирные, тяжелые для пищеварения жареные и копченые блюда. Потребности в жирах должны, в основном, покрываться за счет ненасыщенных жиров (но животный жир нельзя полностью убирать из рациона). Не стоит забывать о фруктах и свежих овощах, молокопродуктах (в первую очередь – кисломолочных, нежирных). Полноценное питание гораздо эффективнее насыщает организм витаминами, чем поливитаминные препараты (но если развивается авитаминоз, такие препараты целесообразно принимать в указанный врачом период).
- Нужно заметить, из-за чего чаще всего возникают приступы гипертензии, и избегать таких ситуаций. Контроль показаний давления после подобных приступов должен быть регулярным.
Транзиторная ишемическая атака – это нешуточный сигнал организма о том, что в нем происходят патологические изменения. И пока они обратимы, нужно оказать мозгу помощь в восстановлении поврежденных его частей. Безусловно, человеку, который не имеет специальных медицинских знаний, сложно определить эту патологию.
Поэтому никогда нельзя игнорировать головные боли, особенно интенсивные, обмороки и любые виды судорог. Чем скорее пациент попадет в руки специалистов, тем больше шансов на точное диагностирование этого состояния, а значит, при оказании квалифицированной помощи будет снижена вероятность наступления настоящего инсульта.
Транзиторная ишемическая атака (ТИА) представляет собой преходящий эпизод дисфункции центральной нервной системы, вызванный нарушением кровоснабжения (ишемией) определенных ограниченных участков головного, спинного мозга или сетчатки глаза без признаков острого инфаркта. Согласно данным эпидемиологов, данное заболевание встречается у 50 из 100000 жителей Европы. Наиболее часто им страдают лица пожилого и старческого возраста, причем среди заболевших лиц 65-69 лет преобладают мужчины, а в возрасте 75-79 лет – женщины. Частота встречаемости ТИА у более молодых – в возрасте 45-64 лет – лиц составляет 0.4% среди всего населения.
Во многом важную роль играет грамотная профилактика данного состояния, так как легче не допустить развитие транзиторной ишемической атаки, вовремя выявив причины и симптомы недуга, чем потом уделять долгое время и силы ее лечению.
ТИА и риск развития ишемического инсульта
ТИА повышает риск развития ишемического инсульта. Так, в первые 48 часов после появления симптомов ТИА инсульт развивается у 10% больных, в течение последующих 3-х месяцев – еще у 10%, в течение 12 месяцев – у 20% больных, а в следующие 5 лет – еще 10-12% их попадают в неврологическое отделение с диагнозом «ишемический инсульт». Основываясь на этих данных можно сделать вывод, что транзиторная ишемическая атака – это неотложное состояние, требующее экстренной медицинской помощи. Чем раньше эта помощь будет оказана, тем больше шансов у больного на выздоровление и удовлетворительное качество жизни.
Причины возникновения и механизмы развития транзиторной ишемической атаки
ТИА не является самостоятельным заболеванием. Ее возникновению способствуют патологические изменения сосудов и свертывающей системы крови, нарушения функции сердца и других органов и систем. Как правило, транзиторная ишемическая атака развивается на фоне следующих заболеваний:
- атеросклероз сосудов головного мозга;
- артериальная гипертензия;
- ишемическая болезнь сердца (в частности, инфаркт миокарда);
- мерцательная аритмия;
- дилатационная кардиомиопатия;
- искусственные клапаны сердца;
- сахарный диабет;
- системные заболевания сосудов (поражение артерий при коллагенозах, гранулематозный артериит и другие васкулиты);
- антифосфолипидный синдром;
- коарктация аорты;
- патологическая извитость сосудов головного мозга;
- гипоплазия или аплазия (недоразвитость) мозговых сосудов;
- остеохондроз шейного отдела позвоночника.
Также к факторам риска относят малоподвижный образ жизни и вредные привычки: курение, злоупотребление алкоголем.
Риск развития ТИА тем выше, чем больше факторов риска присутствует одновременно у конкретного человека.
Механизм развития ТИА заключается в обратимом снижении кровоснабжения той или иной зоны центральной нервной системы или сетчатки глаза. То есть в определенном участке сосуда формируется тромб или эмбол, препятствующий току крови в более дистальные отделы мозга: они испытывают острый недостаток кислорода, что проявляется нарушением их функции. Следует отметить, что при ТИА кровоснабжение пораженного участка нарушено хоть и в большой степени, однако не полностью – то есть какое-то количество крови «пункта назначения» таки достигает. Если же кровоток прекращается полностью, развивается инфаркт мозга, или ишемический инсульт.
В патогенезе развития транзиторной ишемической атаки играет роль не только тромб, закупоривающий сосуд. Риск закупорки его повышается при имеющемся сосудистом спазме и повышенной вязкости крови. Плюс ко всему, риск развития ТИА выше при условиях снижения сердечного выброса: когда сердце не работает на полную мощность, и выталкиваемая им кровь не может достичь наиболее отдаленных участков мозга.
От инфаркта миокарда ТИА отличается обратимостью процессов: через определенный промежуток времени – 1-3-5 часов-сутки – кровоток в ишемизированном участке восстанавливается, и симптомы заболевания регрессируют.
Классификация ТИА
Транзиторные ишемические атаки классифицируются в зависимости от участка, в котором локализуется тромб. Согласно международной классификации болезней Х пересмотра ТИА может представлять собой один из следующих вариантов:
- синдром вертебробазилярной системы;
- полушарный синдром, или синдром сонной артерии;
- двусторонние множественные симптомы мозговых (церебральных) артерий;
- преходящая слепота;
- преходящая глобальная амнезия;
- неуточненная ТИА.
Клинические проявления транзиторных ишемических атак
Заболевание характеризуется внезапным появлением и быстрым обратным развитием неврологической симптоматики.
Симптоматика ТИА широко варьируется и зависит от области локализации тромба (смотреть классификацию выше).
При синдроме вертебробазилярной артерии пациенты предъявляют жалобы на:
- выраженное головокружение;
- интенсивный шум в ушах;
- тошноту, рвоту, икоту;
- повышенное потоотделение;
- нарушение координации движений;
- сильные головные боли преимущественно в затылочной области;
- нарушения со стороны органа зрения – вспышки света (фотопсии), выпадение участков поля зрения, пелена перед глазами, двоение в глазах;
- колебания артериального давления;
- преходящая амнезия (нарушения памяти);
- редко – нарушение речи и глотания.
Пациенты бледны, кожа их повышенной влажности. При осмотре обращает на себя внимание спонтанный горизонтальный нистагм (непроизвольные колебательные движения глазных яблок в горизонтальном направлении) и нарушение координации движений: шаткость в позе Ромберга, отрицательная пальце-носовая проба (пациент с закрытыми глазами не может дотронуться кончиком указательного пальца до кончика носа – промахивается).
При полушарном синдроме, или синдроме сонной артерии жалобы пациента следующие:
- внезапно возникшее резкое снижение или полное отсутствие зрения одного глаза (на стороне локализации поражения) продолжительностью несколько минут;
- выраженная слабость, онемение, снижение чувствительности конечностей со стороны, противоположной пораженному органу зрения;
- ослабление произвольных движений мышц нижнего отдела лица, слабость и онемение кисти с противоположной стороны;
- кратковременное невыраженное нарушение речи;
- кратковременные судороги в конечностях, противоположных стороне поражения.
При локализации патологического процесса в области церебральных артерий заболевание проявляется следующими признаками:
- преходящие нарушения речи;
- чувствительные и двигательные нарушения на стороне, противоположной стороне поражения;
- приступы судорог;
- потеря зрения на стороне пораженного сосуда в сочетании с нарушением движений в конечностях с противоположной стороны.
При патологии шейного отдела позвоночника и возникающем вследствие этого сжатии (компрессии) позвоночных артерий могут возникать приступы внезапной выраженной мышечной слабости. Пациент ни с того, ни с сего падает, он обездвижен, однако сознание его не нарушено, судорог и непроизвольного мочеиспускания также не отмечается. Через несколько минут состояние больного нормализуется, тонус мышц восстанавливается.
Диагностика транзиторных ишемических атак
При имеющихся симптомах, сходных с симптомами ТИА, пациент должен как можно быстрее быть госпитализирован в неврологическое отделение. Там в экстренном порядке ему будет проведена спиральная компьютерная или магнитно-резонансная томография для определения характера изменений в головном мозге, вызвавших неврологическую симптоматику, и проведения дифференциальной диагностики ТИА с другими состояниями.
Кроме того, больному рекомендовано проведение одного или нескольких из следующих методов исследования:
- ультразвуковое исследование сосудов шеи и головы;
- магнитно-резонансная ангиография;
- КТ-ангиография;
- реоэнцефалография.
Эти методы позволяют определить точную локализацию нарушения проходимости сосуда.
Также должны быть проведены электроэнцефалография (ЭЭГ), электрокардиография (ЭКГ) в 12 отведениях и эхокардиография (ЭхоКГ), при наличии показаний – суточное (холтеровское) мониторирование ЭКГ.
Из лабораторных методов исследования пациенту с ТИА должны быть проведены следующие:
- клинический анализ крови;
- исследование свертывающей системы, или коагулограмма;
- специализированные биохимические исследования (антитромбин ІІІ, протеин С и S, фибриноген, Д-димер, волчаночный антикоагулянт, факторы V, VII, Виллебранда, антикардиолипиновые антитела и другие) назначаются по показаниям.
Кроме того, больному показаны консультации смежных специалистов: терапевта, кардиолога, офтальмолога (окулиста).
Дифференциальная диагностика транзиторных ишемических атак
Основными заболеваниями и состояниями, от которых следует дифференцировать ТИА, являются:
- мигренозная аура;
- эпилептические припадки;
- заболевания внутреннего уха (острый лабиринтит, доброкачественное повторное головокружение);
- расстройства обмена веществ (гипо- и гипергликемия, гипонатриемия, гиперкальциемия);
- обмороки;
- панические атаки;
- рассеянный склероз;
- миастенические кризы;
- гигантоклеточный височный артериит Хортона.
Принципы лечения транзиторных ишемических атак
Лечение ТИА должно быть начато как можно раньше после возникновения первых ее симптомов. Больному показана экстренная госпитализация в неврологическое сосудистое отделение и интенсивная терапия. Ему могут быть назначены:
- инфузионная терапия – реополиглюкин, пентоксифиллин внутривенно капельно;
- антиагреганты – ацетилсалициловая кислота в дозе 325 мг в сутки – первые 2 дня, затем 100 мг в сутки самостоятельно или в сочетании с дипиридамолом или клопидогрелем;
- антикоагулянты – клексан, фраксипарин под контролем показателя крови МНО;
- нейропротекторы – цераксон (цитиколин), актовегин, магния сульфат – внутривенно капельно;
- ноотропы – пирацетам, церебролизин – внутривенно капельно;
- антиоксиданты – фитофлавин, мексидол – внутривенно капельно;
- гиполипидемические препараты – статины – аторвастатин (аторис), симвастатин (вабадин, вазилип);
- гипотензивные средства – лизиноприл (лоприл) и его комбинации с гидрохлортиазидом (лоприл-Н), амлодипин (азомекс);
- инсулинотерапия в случае гипергликемии.
Артериальное давление нельзя резко снижать – необходимо поддерживать его на несколько повышенном уровне – в пределах 160-180/90-100 мм рт ст.
При наличии показаний после полного обследования и консультации сосудистого хирурга больному проводятся хирургические вмешательства на сосудах: каротидная эндартерэктомия, каротидная ангиопластика со стентированием или же без него.
Профилактика транзиторных ишемических атак
Меры первичной и вторичной профилактики в данном случае аналогичны друг другу. Это:
- адекватная терапия артериальной гипертензии: поддержание уровня давления в пределах 120/80 мм рт ст приемом гипотензивных препаратов в сочетании с модификацией образа жизни;
- поддержание уровня холестерина в крови в пределах нормальных значений – путем рационализации питания, активного образа жизни и приема гиполипидемических средств (статинов);
- отказ от вредных привычек (резкое ограничение, а лучше, полное прекращение курения, умеренное потребление спиртных напитков: сухое красное вино в дозе из расчета 12-24 грамма чистого спирта в сутки);
- прием препаратов, препятствующих тромбообразованию – аспирина в дозе 75-100 мг в сутки;
- лечение патологических состояний – факторов риска ТИА.
Прогноз при ТИА
При быстрой реакции пациента на возникшие симптомы, экстренной госпитализации его и адекватной неотложной терапии симптомы ТИА претерпевают обратное развитие, больной возвращается к привычному для него ритму жизни. В ряде случаев ТИА трансформируется в инфаркт мозга или ишемический инсульт, что значительно ухудшает прогноз, приводит к инвалидизации и даже смерти больных. Способствуют трансформации ТИА в инсульт пожилой возраст больного, наличие у него вредных привычек и серьезной соматической патологии – факторов риска, таких, как гипертоническая болезнь, сахарный диабет, выраженный атеросклероз сосудов мозга, а также длительность неврологической симптоматики ТИА более 60 минут.
К какому врачу обратиться
При появлении вышеперечисленных симптомов необходимо вызвать «Скорую помощь», кратко рассказав о жалобах больного. При незначительно выраженных и быстро прошедших симптомах можно обратиться к неврологу, однако сделать это нужно в кратчайшие сроки. В стационаре больного дополнительно осматривает кардиолог, офтальмолог, проводится консультация сосудистого хирурга. После перенесенного эпизода будет полезно посетить эндокринолога для исключения сахарного диабета, а также диетолога для назначения правильного питания.