Содержание:
Рассеянный склероз – хроническое демиелинизирующее заболевание нервной системы. Имеет не до конца изученные причины и аутоиммунно-воспалительный механизм развития. Представляет собой болезнь с очень разнообразной клинической картиной, трудно диагностируется на ранних стадиях, при этом не существует ни одного специфического клинического признака, характеризующего именно рассеянный склероз.
Лечение заключается в применении иммуномодуляторов и симптоматических средств. Действие иммунных препаратов направлено на прекращение процесса разрушения нервных структур антителами. Симптоматические лекарственные средства ликвидируют функциональные последствия этих разрушений.
Что это такое?
Рассеянный склероз — хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Хотя в разговорной речи «склерозом» часто называют нарушение памяти в пожилом возрасте, название «рассеянный склероз» не имеет отношения ни к старческому «склерозу», ни к рассеянности внимания.
«Склероз» в данном случае означает «рубец», а «рассеянный» означает «множественный», поскольку отличительная особенность болезни при патологоанатомическом исследовании — наличие рассеянных по всей центральной нервной системе без определённой локализации очагов склероза — замены нормальной нервной ткани на соединительную.
Рассеянный склероз впервые описал в 1868 году Жан-Мартен Шарко.
Статистика
Рассеянный склероз — довольно распространённое заболевание. В мире насчитывается около 2 млн больных, в России — более 150 тыс. В ряде регионов России заболеваемость довольно высокая и находится в пределах от 30 до 70 случаев на 100 тыс. населения. В крупных промышленных районах и городах она выше.
Недуг обычно возникает в возрасте около тридцати лет, но может встречаться и у детей. Первично-прогрессирующая форма чаще встречается в возрасте около 50 лет. Как многие аутоиммунные заболевания, рассеянный склероз чаще встречается у женщин и начинается у них в среднем на 1—2 года раньше, в то время как у мужчин преобладает неблагоприятная прогрессирующая форма течения заболевания.
У детей распределение по полу может доходить до трёх случаев у девочек против одного случая у мальчиков. После 50-летнего возраста соотношение страдающих рассеянным склерозом мужчин и женщин приблизительно одинаковое.
Причины развития склероза
Причина возникновения рассеянного склероза точно не выяснена. На сегодняшний день наиболее общепринятым является мнение, что рассеянный склероз может возникнуть в результате случайного сочетания у данного человека ряда неблагоприятных внешних и внутренних факторов.
К неблагоприятным внешним факторам относятся
- геоэкологическое место проживания, особенно велико его влияние на организм детей;
- травмы;
- частые вирусные и бактериальные инфекции;
- влияние токсических веществ и радиации;
- особенности питания;
- генетическая предрасположенность, вероятно, связанная с сочетанием нескольких генов, обусловливающих нарушения прежде всего в системе иммунорегуляции;
- частые стрессовые ситуации.
У каждого человека в регуляции иммунного ответа принимает участие одновременно несколько генов. При этом количество взаимодействующих генов может быть большим.
Исследованиями последних лет подтверждено обязательное участие иммунной системы – первичное или вторичное – в развитии рассеянного склероза. Нарушения в иммунной системе связаны с особенностями набора генов, контролирующих иммунный ответ. Наибольшее распространение получила аутоиммунная теория возникновения рассеянного склероза (распознавание нервных клеток иммунной системой как «чужих» и их уничтожение). Учитывая ведущую роль иммунологических нарушений, лечение этого заболевания в первую очередь основывается на коррекции иммунных нарушений.
При рассеянном склерозе в качестве возбудителя рассматривается вирус НТУ-1 (или родственный ему неизвестный возбудитель). Полагают, что вирус или группа вирусов вызывают в организме больного серьезные нарушения иммунной регуляции с развитием воспалительного процесса и распадом миелиновых структур нервной системы.
Симптомы рассеянного склероза
В случае рассеянного склероза симптомы не всегда соответствуют стадии патологического процесса, обострения могут повторяться с разным интервалом: хоть через несколько лет, хоть через несколько недель. Да и рецидив может длиться всего несколько часов, а может доходить до нескольких недель, однако каждое новое обострение протекает тяжелее предыдущего, что обусловлено накоплением бляшек и образованием сливных, захватывающих все новые участки. Это значит, что для Sclerosis Disseminata характерно ремитирующее течение. Скорее всего, из-за такого непостоянства неврологи придумали рассеянному склерозу другое название – хамелеон.
Начальная стадия тоже определенностью не отличается, заболевание может развиваться постепенно, но в редких случаях способно давать довольно острое начало. Помимо этого, в ранней стадии первые признаки болезни можно и не заметить, поскольку течение этого периода нередко бывает бессимптомным, даже если бляшки уже имеют место. Подобное явление объясняется тем, что при немногочисленных очагах демиелинизации здоровая нервная ткань берет на себя функции пораженных участков и таким образом компенсирует их.
В некоторых случаях может появиться какой-то один симптом, например, нарушение зрения на один или оба глаза при церебральной форме (глазная разновидность) SD. Больные в подобной ситуации могут вообще никуда не обращаться или ограничиться визитом к офтальмологу, который не всегда способен отнести эти симптомы к первым признакам серьезного неврологического заболевания, коим является рассеянный склероз, поскольку диски зрительных нервов (ЗН) цвет свой могли пока не поменять (в дальнейшем при РС височные половины ЗН побледнеют). К тому же именно эта форма дает длительные ремиссии, поэтому пациенты могут забыть о болезни и считать себя вполне здоровыми.
Прогрессирование рассеянного склероза вызывает следующую симптоматику:
- Нарушения чувствительности встречаются в 80-90% случаях. Необычные ощущения, такие как мурашки, жжение, онемение, зуд кожи, покалывание, преходящие боли не представляют угрозы для жизни, но беспокоят пациентов. Нарушения чувствительности начинаются от дистальных отделов (пальцев) и постепенно охватывают всю конечность. Чаще всего поражается только конечности одной стороны, но возможен и переход симптоматики на другую сторону. Слабость в конечностях изначально маскируется под простую усталость, затем проявляется сложностью выполнения простых движений. Руки или ноги становятся как бы чужими, тяжелыми, несмотря на сохраняющуюся мышечную силу (чаще поражается рука и нога на одной стороне).
- Нарушения со стороны зрения. Со стороны органа зрения наблюдается нарушение цветовосприятия, возможно развитие неврита зрительного нерва, острое снижение зрения. Чаще всего поражение также является односторонним. Нечеткость и двоение в глазах, отсутствие содружественности движения глаз при попытке отвести их в сторону – все это симптомы болезни.
- Тремор. Появляется достаточно часто и серьезно усложняет жизнь человека. Дрожание конечностей или туловища, происходящее в результате мышечных сокращений, лишает нормальной социальной и трудовой деятельности.
- Головные боли. Головная боль является очень частым симптомом заболевания. Ученые предполагают, что ее возникновение связано с мышечными расстройствами и депрессией. Именно при рассеянном склерозе головная боль возникает в три раза чаще, чем при иных болезнях неврологического характера. Иногда она может выступать предвестником надвигающегося обострения заболевания или признаком дебюта патологии.
- Нарушения глотания и речи. Симптомы, сопутствующие друг другу. Нарушения глотания в половине случаев не замечаются больным человеком и не предъявляются, как жалобы. Изменение речи проявляются спутанностью, скандированностью, смазанностью слов, невнятностью изложения.
- Нарушения со стороны походки. Трудности во время ходьбы бывают вызваны онемением стоп, нарушением равновесия, спазмами мышц, мышечной слабостью, тремором.
- Мышечные спазмы. Довольно распространены в клинике рассеянного склероза и часто приводят к инвалидизации пациента. Спазмированию подвержены мышцы рук и ног, что лишает человека возможности адекватного управления конечностями.
- Повышение чувствительности к теплу. Возможно обострение симптоматики заболевания при перегреве тела. Подобные ситуации нередко происходят на пляже, в сауне, в бане.
- Интеллектуальные, когнитивные нарушения. Актуальны для половины всех больных. Преимущественно они проявляются общей заторможенностью мышления, снижением возможности запоминания и уменьшением концентрации внимания, замедленным усвоением информации, трудностями с переключением с одного вида деятельности на другой. Данная симптоматика лишает человека возможности выполнения задач, встречающихся в повседневной жизни.
- Головокружение. Этот симптом возникает на ранних этапах развития болезни и усугубляется по мере его прогрессирования. Человек может ощущать, как собственную неустойчивость, так и страдать от «движения» окружающей его обстановки.
- Хроническая усталость. Очень часто сопутствует рассеянному склерозу и более характерна для второй половины дня. Больной ощущает нарастающую мышечную слабость, сонливость, вялость и умственное переутомление.
- Нарушения полового влечения. От расстройств в сексуальной сфере страдают до 90% мужчин и до 70% женщин. Это нарушение может стать следствием как психологических проблем, так и результатом поражения ЦНС. Либидо падает, нарушается процесс эрекции и эякуляции. Однако, до 50% мужчин не утрачивают утреннюю эрекцию. Женщины не в состоянии достичь оргазма, половой акт может причинять боль, часто наблюдается снижение чувствительности в районе гениталий.
- Вегетативные нарушения. С большой вероятностью свидетельствует о длительном течении болезни, и редко проявляются в дебюте болезни. Отмечается упорная утренняя гипотермия, повышенная потливость ног вкупе с мышечной слабостью, артериальная гипотония, головокружение, сердечная аритмия.
- Проблемы с ночным отдыхом. Больным становится труднее засыпать, что чаще всего обусловлено спазмами конечностей и иными тактильными ощущениями. Сон становится беспокойным, в результате днем человек испытывает притупленность сознания, отсутствие ясности мысли.
- Депрессия и тревожные расстройства. Диагностируются у половины больных. Депрессия может выступать самостоятельным симптомом рассеянного склероза либо становится реакцией на болезнь, часто после озвучивания диагноза. Стоит отметить, что такие больные часто совершают суицидальные попытки, многие, наоборот, находят выход в алкоголизме. Развивающаяся социальная дезадаптация личности в конечном итоге является причиной инвалидизации пациента и «перекрывает» имеющиеся физические недуги.
- Дисфункция кишечника. Эта проблема может проявляться либо недержанием каловых масс, либо периодически возникающими запорами.
- Нарушения процесса мочеиспускания. Все симптомы, связанные с процессом мочеиспускания на начальных этапах развития заболевания по мере его прогрессирования усугубляются.
Вторичные симптомы рассеянного склероза – это осложнения имеющихся клинических проявлений болезни. Например, инфекции мочевыводящих путей являются следствием дисфункции мочевого пузыря, пневмонии и пролежни развиваются из-за ограничения физических возможностей, тромбофлебит вен нижних конечностей развивается вследствие их обездвиженности.
Диагностика
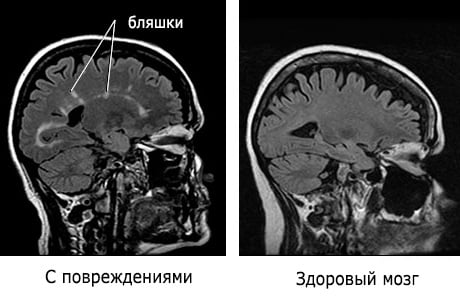
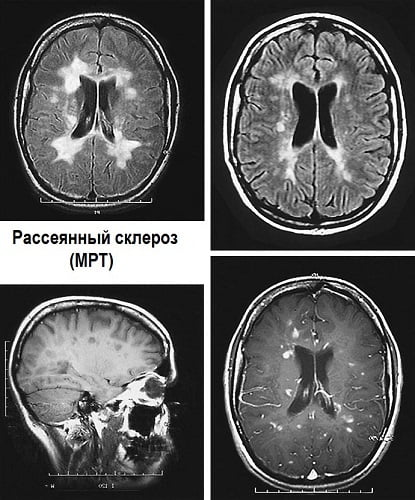
Инструментальные методы исследования позволяют определить очаги демиелинизации в белом веществе мозга. Наиболее оптимальным является метод МРТ головного и спинного мозга, с помощью которого можно определить локализацию и размеры склеротических очагов, а также их изменение со временем.
Кроме того, пациентам проводят МРТ мозга с введением контрастного вещества на основе гадолиния. Этот метод позволяет верифицировать степень зрелости склеротических очагов: активное накопление вещества происходит в свежих очагах. МРТ мозга с контрастированием позволяет установить степень активности патологического процесса. Для диагностики рассеянного склероза проводят исследование крови на наличие повышенного титра антител к нейроспецифичным белкам, в частности к миелину.
Приблизительно у 90% людей с рассеянным склерозом при исследовании спинномозговой жидкости выявляются олигоклональные иммуноглобулины. Но нельзя забывать, что появление этих маркеров наблюдается и при других заболеваниях нервной системы.
Как лечить рассеянный склероз?
Лечение назначается индивидуально, в зависимости от стадии и тяжести рассеянного склероза.
- Плазмоферез;
- Цитостатики;
- Для лечения быстро прогрессирующих форм рассеянного склероза применяют иммуносупрессор – митоксантрон.
- Иммуномодуляторы: копаксон – предотвращает разрушение миелина, смягчает течение болезни, снижает частоту и тяжесть обострений.
- β-интерферроны (ребиф, авонекс). Β-интерферроны — это профилактика обострений заболевания, уменьшения тяжести обострений, торможение активности процесса, продление активной социальной адаптации и трудоспособности;
- симптоматическая терапия – антиоксиданты, ноотропы, аминокислоты, витамин Е и группы В, антихолинэстеразные препараты, сосудистая терапия, миорелаксанты, энтеросорбенты.
- Гормонотерапия – пульс-терапия большими дозами гормонов (кортикостероиды). Используют большие дозы гормонов в течение 5 дней. Важно как можно раньше начать делать капельницы с этими противовоспалительными и угнетающими иммунитет препаратами, тогда они ускоряют восстановительные процессы и уменьшают продолжительность обострения. Гормоны вводятся коротким курсом, поэтому выраженность их побочных эффектов минимальна, но для подстраховки вместе с ними принимают препараты, защищающие слизистую желудка (ранитидин, омез), препараты калия и магния (аспаркам, панангин), витаминно-минеральные комплексы.
- В периоды ремиссии возможно санаторно-курортное лечение, лечебная физкультура, массаж, но с исключением всех тепловых процедур и инсоляции.
Симптоматическое лечение применяется с целью облегчения конкретных симптомов заболевания. Могут быть использованы следующие препараты:
- Мидокалм, сирдалуд — снижают мышечный тонус при центральных парезах;
- Прозерин, галантамин — при расстройстве мочеиспускания;
- Сибазон, феназепам — уменьшают тремор, а также невротические симптомы;
- Флуоксетин, пароксетин — при депрессивных расстройствах;
- Финлепсин, антелепсин — применяются для устранения судорог;
- Церебролизин, ноотропил, глицин, витамины группы В, глутаминовая кислота — применяются курсами для улучшения работы нервной системы.
К сожалению, полность рассеянный склероз не излечим, можно лишь уменьшить проявления этого заболевания. При адекватном лечении можно улучшить качество жизни с рассеянным склерозом и продлить периоды ремиссии.
Экспериментальные препараты
Некоторые врачи сообщают о положительном эффекте низких (до 5 мг в на ночь) доз налтрексона, антагониста опиоидных рецепторов, который использовался для уменьшения симптомов спастичности, болей, усталости и депрессии. Одно из испытаний показало отсутствие значительных побочных эффектов низких доз налтрексона и уменьшение спастичности у больных первично-прогрессирующим рассеянным склерозом. В другом испытании также отмечено улучшение качества жизни по данным опросов пациентов. Однако слишком большое количество выбывших из исследований пациентов уменьшает статистическую мощность этого клинического испытания.
Патогенетически оправдано использование препаратов, снижающих проницаемость ГЭБ и укрепляющих сосудистую стенку (ангиопротекторы), антиагрегантов, антиоксидантов, ингибиторов протеолитических ферментов, препаратов, улучшающих метаболизм мозговой ткани (в частности, витаминов, аминокислот, ноотропов).
В 2011 году Минздравсоцразвития одобрило препарат для лечения рассеянного склероза Алемтузумаб, российское зарегистрированное название Кэмпас. Алемтузумаб в настоящее время используется для лечения хронического лимфолейкоза, это моноклональные антитела против клеточных рецепторов CD52 на Т-лимфоцитах и B-лимфоцитах. У пациентов с ремиттирующим течением рассеянного склероза на ранних стадиях Алемтузумаб оказался более эффективным, чем интерферон бета 1а (Ребиф), но при этом чаще наблюдались тяжелые аутоиммунные побочные эффекты, такие как иммунная тромбоцитопеническая пурпура, поражение щитовидной железы и инфекции.
На сайте Национального Общества больных Рассеянным Склерозом в США регулярно публикуются сведения о клинических испытаниях и их результатах. С 2005 года для лечения РС эффективно применяют трансплантацию костного мозга(не путать со стволовыми клетками). Изначально пациенту проводят курс химиотерапии для уничтожения костного мозга, затем пересаживается донорский костный мозг, донорская кровь проходит через специальный сепаратор для отделения эритроцитов.
Актуальную информацию о клинических исследованиях препаратов для лечения рассеянного склероза, проводимых в Российской Федерации, сроках их проведения, особенностях протокола и требованиях к пациентам можно найти на портале ИМЧ РАН.
В 2017 году российские ученые заявили о разработке первого отечественного препарата для больных рассеянным склерозом. Эффект препарата заключается в поддерживающей терапии, позволяющей больному быть социально активным. Препарат называется «Ксемус» и появится на рынке не раньше 2020 года.
Прогнозы и последствия
Рассеянный склероз, сколько с ним живут? Прогноз зависит от формы заболевания, времени его выявления, частоты обострений. Ранняя постановка диагноза и назначение соответствующего лечения способствуют тому, что больной человек практически не изменяет своего образа жизни – работает на прежней работе, ведет активное общение и внешне признаки не заметны.
Длительные и частые обострения могут привести к многим неврологическим нарушениям, в результате чего человек становится инвалидом. Не стоит забывать и о том, что пациенты с рассеянным склерозом часто забывают принимать лекарства, а именно от этого зависит качество их жизни. Поэтому помощь родственников в этом случае не заменима.
В редких случаях обострение болезни протекает с ухудшением сердечной и дыхательной деятельности и отсутствие медицинской помощи в это время может привести к летальному исходу.

Профилактические меры
Профилактика рассеянного склероза представляет собой комплекс мероприятий, которые направлены на устранение провоцирующих факторов и предотвращение рецидивов.
В качестве составляющих элементов являются:
- Максимальное спокойствие, избегание стрессов, конфликтов.
- Максимальная защита (профилактика) от вирусных инфекций.
- Диета, обязательными элементами которой является полиненасыщенные жирные кислоты Омега-3, свежие фрукты, овощи.
- Лечебная гимнастика – умеренные нагрузки стимулируют обмен веществ, создаются условия для восстановления поврежденных тканей.
- Выполнение противорецидивного лечения. Оно должно иметь регулярный характер, независимо от того проявляется или нет болезнь.
- Исключение из рациона горячей пищи, избегание любых тепловых процедур, даже горячей воды. Выполнение данной рекомендации позволит предотвратить появление новых симптомов.

Рассеянный склероз — это хроническая аутоиммунная болезнь, проявляющаяся через поражение миелиновой оболочки нервных окончаний спинного и головного мозга пациента. В медицинской практике на данный момент неизвестны случаи полного выздоровления пациентов, страдающих данным заболеванием, но существуют способы достижения достаточно продолжительной ремиссии. Пораженные ткани с трудом поддаются восстановлению. Этим обусловлена необходимость диагностики рассеянного склероза во время ранних стадий болезни. Для того чтобы заподозрить недуг и обратиться к неврологу, нужно знать основные признаки рассеянного склероза.
Как правило, возраст проявления первых симптомов рассеянного склероза — 16-20 лет. Именно во время начальной стадии развития недуга лечение будет иметь наиболее благоприятный эффект, однако, большая часть пациентов попадает на прием к врачу слишком поздно.
Основная проблема диагностики на ранних этапах состоит в том, что больные поздно замечают изменения в поведении собственного организма. Ранние симптомы рассеянного склероза достаточно размытые, потому индивид способен списывать их на банальное недосыпание, усталость.
Первые признаки развития болезни
Для того чтобы иметь возможность вовремя диагностировать РС, необходимо знать первые признаки рассеянного склероза. Стоит заметить, что РС проявляется у женщин и мужчин одинаково, хотя женщины по статистике болеют чаще.
К симптомам рассеянного склероза на начальной стадии относят следующие признаки:
- Хроническая усталость — является самым распространенным признаком того, как проявляется рассеянный склероз у больных на ранних этапах. Усталость становится более заметной во второй половине дня. Больной часто чувствует умственное переутомление, слабость во всем теле, желание спать, общую вялость;
- Мышечная слабость — больному труднее даются привычные физические нагрузки, ему сложнее выполнять повседневные задачи, связанные с мышечными нагрузками;
- Головокружения — при рассеянном склерозе они являются одним из самых популярных симптомов.
- Мышечные спазмы — как правило, заметны в мышцах рук и ног. этот симптом является ведущим в развитии инвалидности пациентов во время прогрессирования болезни.
Первичные симптомы при заболевании рассеянным склерозом возникают вследствие демиелинизации — процесса поражения миелиновой оболочки нервных волокон головного и спинного мозга. Разрушительный процесс ведет за собой ухудшение передачи сигналов мозга к мышцам, а также внутренним органам пациента.
Также к первым симптомам рассеянного склероза относятся тремор, небольшие покалывания в области мышц рук и ног, частичная потеря зрения, нарушенная функция кишечника, мочевого пузыря, а также нарушение координации. Такие ранние симптомы прогрессирующего рассеянного склероза корректируются с помощью медикаментов.
Проблемы диагностики РС в период ранних этапов
Как распознать рассеянный склероз и обратиться за помощью? Как видно из приведенных выше признаков развития болезни, симптомы достаточно размытые. Самостоятельно практически невозможно определить точный диагноз, более того, существуют различные заболевания, похожие на рассеянный склероз. Они начинаются в точности так же, как начинается РС, для их исключения врач-невролог назначает специальные анализы (биопсия, анализ крови, МРТ). Только квалифицированный специалист способен установить, есть ли рассеянный склероз у человека, или нет.
Список заболеваний, похожих на рассеянный склероз, огромен. Заболевания, похожие на рассеянный склероз:
Инфекции, поражающие ЦНС. К ним относятся:
- Болезнь Лайма.
- Вирус иммунодефицита человека.
- Сифилис.
- Лейкоэнцефалопатия
Воспалительные процессы, поражающие ЦНС:
- Синдром Шегрена.
- Васкулит.
- Волчанка.
- Болезнь Бехчета.
- Саркоидоз.
- Миелопатия.
- Артериопатия церебральная аутосомно-доминантная.
- Лейкодистрофия.
- Митохондриальная болезнь.
Опухоли головного мозга:
Дефицит жизненно важных микроэлементов:
- Дефицит меди.
- Дефицит витамина В12.
Поражения структуры тканей:
- Болезнь Девика.
- Рассеянный энцефаломиелит.
Кроме этих заболеваний, первые проявления недуга могут быть схожими с симптомами вегетососудистой дистонии, а она, в отличие от РС, совершенно неопасна для человеческого организма. ВСД не грозит летальным исходом. Ей, как и рассеянному склерозу, также свойственны головокружения, нарушение координации, спазмы, слабость. Какая проблема атаковала пациента — ВСД или рассеянный склероз — определит квалифицированный врач-невролог. Главное — не откладывайте посещение поликлиники.
Причины как можно быстрее обратиться к врачу
Признаки РС отличаются у каждого человека. Если вы заметили у себя нарастающую усталость, появляющуюся во второй половине дня, чрезмерно чувствительную реакцию к теплу (например, могут появиться головные боли после принятия горячего душа), головокружение, онемение в конечностях, ухудшение остроты зрения, — незамедлительно отправляйтесь к врачу.
Помните, что важно запустить процесс лечения до того, как начались приступы рассеянного склероза. Даже если РС будет диагностирован, врач поможет определить истинные причины возникших симптомов и назначит правильное лечение, имеющее возможность спасти вашу жизнь.
Как проявляется и протекает заболевание
Проявления рассеянного склероза зависят от формы, вида протекания болезни. Течение недуга бывает:
- ремиттирующее;
- прогрессирующе-ремиттирующее течение;
- первично-прогрессирующее;
- вторично-прогрессирующее течение.
В случае первично-прогрессирующего течения проявления рассеянного склероза являются постепенными. Они нарастают с умеренной периодичностью. Таким образом, головокружение при рассеянном склерозе дополняется плохой координацией, затем инвалидизирующими спазмами. Присутствуют как периоды стабилизации организма (ремиссии), так и периоды обострений.
Постепенное нарастание симптомов также характерно также для вторично-прогрессирующего течения болезни. Приступы рассеянного склероза проявляются, как правило, после острых стрессов или перенесенных инфекционных заболеваний.
Дебют болезни

Как правило, дебютом заболевания называют первое клиническое проявление недуга. Сами же приступы рассеянного склероза к тому моменту могут присутствовать уже несколько лет. Практически дебют рассеянного склероза отмечается в пределах первых 5 лет течения аутоиммунного процесса. Такой срок является достаточно поздним, он снижает шансы улучшения состояния больного, но это не означает, что достижение длительной ремиссии становится невозможным.
Одним из наиболее типичных дебютов РС считается полное или частичное поражение зрительного нерва. Проявлениями такого дебюта бывают:
- резкое ухудшение зрения;
- резко возникший дальтонизм;
- мутность или пелена перед глазами;
- черная точка, мелькающая перед глазом;
- постоянное чувство присутствия инородного тела;
- боль в глазном яблоке, усиливающаяся при передвижении зрачка;
- нарушение реакции на свет (повышенная светочувствительность);
- мелькание предметов перед глазами;
- нечеткость контуров видимых предметов.
Как правило, нарушение зрения наступает очень резко. При этом симптомы могут проявляться около недели, затем проходить. Полное восстановление зрения происходит в 70% случаев.
Как диагностируется рассеянный склероз
Итак, главный вопрос: как выявить рассеянный склероз? После того как проанализированы все проявления, отсечены похожие заболевания, врач должен переходить к более точному анализу, который практически со 100% вероятностью подтверждает или опровергает диагноз РС.
В первую очередь проводится неврологический осмотр. Благодаря осмотру врач имеет возможность определить уровень нарушения чувствительности, установить, присутствует ли инвалидизация пациента.
После неврологического осмотра, пациенту назначают МРТ. Именно это исследование считается самым эффективным методом постановки диагноза. Благодаря результатам проведенной МРТ, медицинский персонал имеет возможность определить наличие очаговых воспалений в мозге, характерных для данного заболевания, вызывающих нарушения в передачи нервных импульсов. Метод работы МРТ основан на магнитном поле, вызывающем резонанс в исследуемых тканях, позволяя получить точное качественное изображение всех структур исследуемых органов.
При дебюте РС магнитно-резонансная томография проводится исключительно при использовании контрастного вещества. Вводимый контраст накапливается в местах воспаления, или очагах демиелинизации. Таким образом, врач способен установить точный диагноз, зафиксировать текущий уровень поражения волокон нервных окончаний. Эти данные в дальнейшем используются для изучения динамики течения болезни.
Иммунологическое исследование также используется как один из методов определения болезни.
Помните, что этот недуг является очень серьезным аутоиммунным заболеванием, имеющем крайне высокие темпы прогресса без соответствующего лечения. При возникновении даже незначительных симптомов обращайтесь к врачу.
Будьте здоровы, уделяйте достаточно времени своему организму и не игнорируйте беспокоящие вас симптомы.

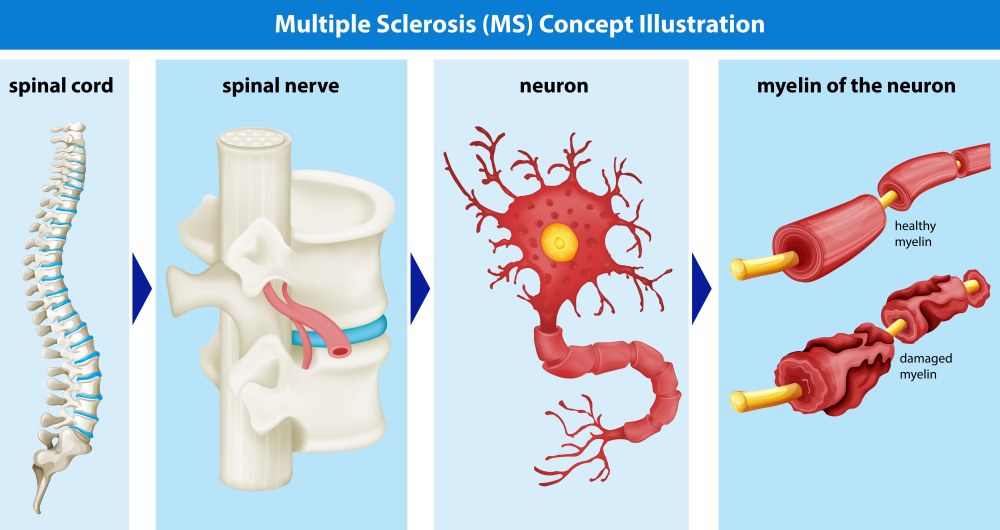
Рассеянный склероз (РС, множественный склероз, диссеминированный склероз, sclerosis disseminata, SD) – это хроническое заболевание нервной системы, при котором нервная ткань местами замещается соединительной с формированием бляшек. Замена ткани становится причиной нарушения функций нервной системы, что проявляется различными симптомами. Обычно течение рассеянного склероза носит волнообразно-прогрессирующий характер. Недуг постепенно приводит к ограничению жизнедеятельности и может сокращать продолжительность жизни больного. Из этой статьи Вы сможете узнать, как и почему развивается рассеянный склероз, чем он проявляется и как влияет на длительность жизни.
Рассеянный склероз рассматривается, как аутоиммунно-воспалительный процесс. При этом заболевании разрушается миелиновая оболочка нервных клеток под действием собственных антител. Это явление называется демиелинизацией. Однако это происходит не у каждого человека, для запуска процесса нужны предпосылки.
Причины возникновения

Согласно современным представлениям, рассеянный склероз относится к мультифакториальным заболеваниям, т. е. имеет в основе комбинацию из нескольких причин одновременно.
Самыми главными считаются следующие факторы:
- вирусная инфекция;
- наследственная (генетическая) предрасположенность иммунной системы;
- географические особенности места постоянного проживания.
Вирусная инфекция
Считается, что рассеянный склероз является следствием так называемых медленных инфекций. Характерными особенностями медленных инфекций являются: длительный период без каких-либо симптомов (латентный), избирательность поражения (т.е. одних и тех же органов и систем), развитие только у конкретного вида животных или человека, постоянно прогрессирующее течение.
Определенная специфическая инфекция, вызывающая развитие рассеянного склероза, пока не обнаружена, но роль многих вирусов подтверждена различными фактами: связь начала заболевания или обострения с перенесенной вирусной инфекцией, наличие высокого титра противовирусных антител в крови больных рассеянным склерозом, вызывание рассеянного склероза в эксперименте в лабораторных условиях у животных под влиянием вирусов.
Среди возбудителей инфекций, которые предположительно могут служить пусковым моментом в развитии рассеянного склероза, следует отметить ретровирусы, вирусы кори, герпеса, краснухи, эпидемического паротита, Эпштейна-Барра. Вероятнее всего, что возбудитель проникает в организм еще в детском возрасте, а затем, при наличии других факторов, провоцирует иммунные нарушения на поверхности нервных клеток. Иммунная система начинает выработку антител против этих вирусов. Однако антитела атакуют не самого возбудителя, а нервные клетки, которые воспринимаются ею, как опасность. В результате происходит разрушение нервной ткани. Для реализации такого механизма необходима особая наследственная предрасположенность.
Наследственная предрасположенность
На сегодняшний день установлено, что заболевание встречается в семьях, где есть больной рассеянным склерозом, в 20-50 раз чаще, чем в общей популяции. Особенно это характерно для родственников первой, второй линии родства (дети, братья, сестры). Случаи семейного рассеянного склероза составляют до 10% от общего числа.
Выявлено, что некоторые гены 6-й хромосомы обусловливают своеобразие иммунного ответа, характерное для рассеянного склероза. Другие гены, отвечающие за строение и функции неспецифических ферментов, иммуноглобулинов, белка миелина, также участвуют в развитии заболевания. Т. е. для того, чтобы болезнь возникла, у человека должно совпасть сочетание нескольких генов. Считается, что даже особенности течения рассеянного склероза кодируются определенными наследственными структурами.
Географические особенности
Статистические исследования выявили, что распространенность рассеянного склероза выше в местностях с повышенной влажностью и прохладным климатом, в долинах рек, с меньшим количеством солнечного света (коротким световым днем).
Содержание в почве и природных водах меди, цинка, кобальта, особенности питания определенных регионов (повышение содержания белка и животного жира в развитых странах) также влияют на распространенность рассеянного склероза.
Отмечено, что в северных странах, более удаленных от экватора (этот феномен называется градиент широты), у людей европеоидной расы риск заболевания существенно выше. Распространенность рассеянного склероза в Германии, Австрии, Швейцарии, Южной Австралии, на севере США значительно выше, чем в других странах мира.
Выявлена такая интересная закономерность: если человек проживал в местности с высоким риском развития рассеянного склероза в детском возрасте, и до достижения 15 лет сменил регион обитания, переехав туда, где заболеваемость в разы меньше, то для него риск заболеть существенно снижается. Если же миграция осуществляется после 15 лет, то смена жительства никаким образом не сказывается, и риск остается высоким. Предполагают, что это связано с особенностями формирования иммунной системы до достижения подросткового периода.
Как возникает рассеянный склероз?
При случайном совпадении у человека генетических особенностей реагирования иммунной системы с факторами внешней среды(зоной проживания, особенностями экологии и питания и т. д.) в ответ на перенесенную вирусную инфекцию в организме запускается целый каскад иммунных нарушений.
Антигены вирусов, проникая в нервную систему, прикрепляются к поверхности нервных клеток, в частности к миелину (белковая оболочка нервных волокон). Иммунная система атакует чужеродные образования, воспринимая их, как опасность. Атака состоит в образовании антител против вирусных частиц, но поскольку последние связываются с миелином, то антитела вырабатываются и против него. Развивается неправильный иммунный ответ (аутоиммунный) – организм борется против своих же структур. В последующем миелин воспринимается как чужеродный, и антитела вырабатываются постоянно.
Производство антител сопровождается выбросом различных образований, стимулирующих воспалительный процесс. Результатом таких событий становится демиелинизация (разрушение миелина) и повреждение структуры нервного волокна (аксональная дегенерация). Вместо разрушенных структур развивается соединительная ткань, и образуются так называемые бляшки, которые разбросаны по всей нервной системе. Поэтому заболевание и получило название рассеянный склероз (склероз в этом случае означает формирование соединительнотканного рубца вместо нормальной нервной ткани).
Клинические признаки

Рассеянный склероз обычно поражает молодых людей – от 18 до 45 лет. Женщины страдают чаще мужчин. Если заболевание возникает после 50 лет, то межполовое соотношение уравнивается.
Рассеянный склероз – многоликое заболевание. Он проявляет себя самыми разнообразными симптомами потому, что в его основе лежит образование склеротических бляшек по всей центральной нервной системе.
Следует отметить, что не существует специфичных клинических симптомов, характерных только для рассеянного склероза. Поэтому диагностика этого заболевания очень сложна.
К типичным проявлениям рассеянного склероза относят:
- двигательные нарушения;
- расстройства координации (атактический синдром);
- расстройства чувствительности;
- симптомы поражения ствола мозга и черепно-мозговых нервов;
- вегетативные нарушения функции тазовых органов;
- неполадки в психоэмоциональной сфере.
Двигательные нарушения проявляются в виде мышечной слабости (парезов) в разных частях тела. Чаще развиваются парезы нижних конечностей, более выраженные в мышцах голени и бедра, т. е. в крупных мышечных массивах. Со временем мышечная слабость усугубляется, парезы распространяются и на руки, вовлеченными оказываются все 4 конечности – тетрапарез. Обычно слабость в мышцах сочетается с повышением мышечного тонуса. Это называют спастическим парезом. В положении лежа тонус менее выражен, при ходьбе становится более заметным. При рассеянном склерозе парезы могут сочетаться и со снижением мышечного тонуса. Сухожильные рефлексы повышаются (сгибательно-локтевой, разгибательно-локтевой, карпо-радиальный, коленный, ахиллов), а зона, с которой вызывается рефлекс, расширяется. Поверхностные рефлексы (со слизистых оболочек, кожные брюшные, подошвенный), наоборот, утрачиваются. При осмотре выявляют патологические стопные знаки: симптом Бабинского (медленное разгибание большого пальца стопы при штриховом раздражении наружного края подошвы), Россолимо, Жуковского, Гордона и др. Все эти симптомы свидетельствуют о поражении нервных проводников, идущих от коры больших полушарий к двигательным нейронам спинного мозга.
Атактический синдром заключается в нарушении устойчивости. У больного появляются шаткость при ходьбе, а позже и при стоянии. Шаткость может быть настолько выраженной, что приводит к падениям. Нарушается точность координации движений: появляется промахивание при попытке что-то взять, мимопопадание при выполнении даже самых простых движений (расчесывание, чистка зубов). Особенно трудными становятся действия, требующие быстрой смены противоположных движений в суставах кистей. Не застегиваются пуговицы, не вдеваются шнурки, не попадает нитка в иголку и т.д. Возможно появление дрожания в конечностях при выполнении движений (интенционный тремор). Из-за нарушения согласованного сокращения и расслабления мышц языка, гортани и глотки может нарушаться речь: она становится замедленной, как бы толчкообразной, с разделением слов на слоги, с несколькими ударениями в одном слове. Еще один характерный признак атактического синдрома — нистагм. Это ритмичные колебательные движения одного или обоих глаз, которые возникают непроизвольно, чаще при максимальном взгляде в сторону или вверх.
Нарушения чувствительности представляют собой различные симптомы. Больной жалуется на ползание мурашек в различных частях тела, онемение, жжение, зуд, покалывание. Иногда могут беспокоить боли приступообразного характера: по ходу нервных стволов, вдоль позвоночника, в голове. Больные их описывают, как прострелы, сравнивают с прохождением тока от головы к ногам (симптом Лермитта). Возможны боли в мышцах из-за повышения тонуса. При осмотре выявляются нарушения болевой, температурной чувствительности, не ощущаются прикосновения в каких-либо частях тела. Характерна потеря суставно-мышечного чувства: когда больной с закрытыми глазами не может определить, к какому пальцу прикасается врач и в какую сторону совершает пассивное движение этим пальцем (сгибает, разгибает, отводит в сторону). По мере прогрессирования болезни подобные нарушения появляются даже в крупных суставах: голеностопном, лучезапястном.
Из-за атактического синдрома, двигательных и чувствительных расстройств у больных меняется походка. Она становится неуверенной, как бы «ощупывающей» поверхность под ногами, с избыточным выбрасыванием ног вперед. Иногда больному нужно смотреть под ноги, чтобы не упасть. Если такого больного попросить пройтись с закрытыми глазами, то все эти проявления резко усиливаются. Больному трудно резко повернуться или внезапно остановиться.
Симптомы поражения ствола мозга и черепно-мозговых нервов часто встречаются уже на ранних стадиях рассеянного склероза, а по мере развития болезни только прогрессируют. К ним относят ощущение двоения в глазах, головокружение, шум в ушах. Чаще поражаются зрительный, глазодвигательный, отводящий, тройничный, лицевой нервы, реже — вестибулокохлеарный нерв. Это проявляется нарушением зрения, косоглазием, слабостью мимических мышц лица, приступообразными выраженными болями в области лица, нарушением слуха. К симптомам поражения ствола мозга относятся насильственный смех и плач (беспричинный и неконтролируемый), выявляемые врачом при осмотре рефлексы орального автоматизма (например, при прикосновении к губам возникают сосательные движения, постукивание по спинке носа вызывает вытягивание губ трубочкой).
Функции тазовых органов нарушаются у большинства больных. Чаще это происходит на более поздних стадиях болезни, но может быть и первым признаком. Возможны задержка мочеиспускания или недержание мочи. Конечно, максимальная выраженность данных симптомов возникает не сразу. Вначале больному приходится просто сильнее тужиться, чтобы осуществить акт мочеиспускания; или позывы к мочеиспусканию становятся настолько выраженными, что требуют немедленного удовлетворения. В противном случае больной не в состоянии удержать мочу. Уже на более поздних стадиях болезни похожие ситуации развиваются и при акте дефекации. В финале болезни большинство больных не контролируют физиологические отправления. Из других вегетативных нарушений у больных рассеянным склерозом наблюдаются импотенция и нарушение менструального цикла.
Психоэмоциональные нарушения начинаются исподволь, развивается астенический синдром. Ухудшается память, внимание, постепенно формируется снижение интеллектуальных показателей и мышления. Появляется избыточная эмоциональность, плаксивость или, наоборот, эйфория. Иногда больные объективно не в состоянии оценить имеющиеся у них симптомы. У части больных формируется депрессия, изредка возможны шизофреноподобные психозы. Характерен синдром хронической усталости.
У рассеянного склероза есть некоторые особенности развития симптомов, которые помогают диагностировать это заболевание. Особенно хорошо эти симптомы выражены на начальных стадиях болезни:
- клиническая диссоциация или расщепление – несоответствие между выраженностью симптомов поражения одной или нескольких функциональных систем. Например, при значительном снижении зрения при осмотре глазного дна патологических изменений не выявляют вообще. Или у больного одновременно имеется сочетанное поражение разных функциональных систем: например, высокие рефлексы и парезы в ногах из-за поражения центрального двигательного нейрона и низкий мышечный тонус из-за поражения мозжечка (хотя при поражении центрального двигательного нейрона тонус обычно повышается);
- симптом горячей ванны (симптом Утхоффа) заключается во временном усилении выраженности отдельных проявлений после принятия ванны, после приема горячей еды, при повышении температуры тела или окружающей среды (жара в летний день). Через небольшой промежуток времени (обычно около 30 минут) симптомы вновь возвращаются на исходный уровень. Это связано с повышением чувствительности нервных волокон, оставшихся без миелиновой оболочки;
- феномен мерцания симптомов: в течение какого-то небольшого промежутка времени колеблется выраженность симптомов. Это может быть даже в течение дня. Например, утром слабость в ногах была такой, что затрудняла самостоятельное передвижение, а к вечеру силы в ногах вновь предостаточно. Это связывают с чувствительностью пораженных структур к колебаниям показателей внутренней среды (гомеостаза).
Выделяют несколько типов течения рассеянного склероза:
- дебют заболевания;
- рецидивирующе-ремиттирующее течение;
- первично-прогрессирующее;
- вторично-прогрессирующее.
Тип течения играет роль в отношении прогноза заболевания и назначении лечения.
Дебют – это впервые выявленный достоверный рассеянный склероз.
Рецидивирующе-ремиттирующий тип характеризуется волнообразным течением заболевания с четкими периодами обострений (когда состояние ухудшается, появляются новые симптомы) и ремиссий (восстановление нарушенных функций).
Первично-прогрессирующее течение характеризуется неуклонным ухудшением состояния без «светлых» промежутков с самого начала заболевания.
Вторично-прогрессирующая форма возникает, когда при рецидивирующе-ремиттирующем типе течения заканчиваются периоды ремиссии и улучшение больше не наступает. В течение 10 лет такое превращение происходит у 50% больных, через 25 лет – у 80%.
Первично- и вторично-прогрессирующие типы течения характеризуются худшим прогнозом для трудоспособности и жизни.
Срок жизни больных с рассеянным склерозом
Продолжительность жизни больного рассеянным склерозом зависит от многих причин:
- возраста начала заболевания;
- своевременной диагностики;
- типа течения;
- получает ли больной превентивную терапию (об этом виде лечения Вы можете узнать из одноименной статьи);
- развития осложнений рассеянного склероза (пролежни, инфекции мочевыводящих путей и легких и др.);
- сопутствующей патологии, то есть наличия других заболеваний.
На срок жизни пациента с рассеянным склерозом оказывает влияние своевременность диагностики больше, чем при многих других заболеваниях. Это настолько коварное заболевание, что его первые симптомы могут быть не замечены или проигнорированы больным, и он не станет обращаться за медицинской помощью. А значит, не получит столь актуальное лечение. Ведь, если терапия начата еще в дебюте болезни, то это значительным образом улучшает качество жизни, во многих случаях останавливает прогрессирование болезни, способствует предотвращению инвалидности и продлению срока жизни.
В начале XX века больные с диагнозом рассеянный склероз жили максимум 30 лет в случае благоприятного течения болезни. В XXI веке срок жизни значительно удлинился.
Статистические данные свидетельствуют, что при ранней диагностике заболевания, рецидивирующе-ремиттирующем типе течения, полноценном лечении в среднем больные живут на 7 лет меньше, чем их ровесники, не имеющие такого диагноза.
Больные, у которых болезнь была диагностирована после 50 лет, при качественном лечении в среднем живут 70 лет. Больные с наличием осложнений в этом случае живут до 60 лет. Однако у каждого правила есть исключения, поэтому точно предсказать, как поведет себя заболевание и сколько проживет конкретный больной, весьма сложно.
Рассеянный склероз – это аутоиммунно-воспалительное заболевание, поражающее нервную систему человека, причины которого до сих пор полностью не изучены. Клинические симптомы при РС очень разнообразны и неспецифичны, что затрудняет диагностику. На продолжительность жизни таких больных влияют многие факторы, в том числе и своевременное обращение за медицинской помощью.
Видео версия статьи: