Содержание:
Здравствуйте Эдуард Романович!
Мне поставили диагноз Пароксизмальная наджелудочковая тахикардия и направили в Хабаровский Федеральный сердечно-сосудистый центр для дообследования и возможного хирургического вмешательства — проведение Радиочастотной абляции. В связи с этим вопрос — какие могут быть осложнения после такой операции и какова их вероятность?





![]()
Уважаемый Константин!
Катетерная абляция была внедрена в
начале 1980-х годов и стала методом выбора для лечения аритмий. Катетерная
абляция заменила многие хирургические операции на открытом сердце при лечении
ряда видов аритмий и стала признанной альтернативой лекарственной терапии. Суть
операции: операция обычно
проводятся под местной анестезией. Пациенту пунктируют (прокалывают) бедренную
вену либо артерию (зависит от отделов сердца на которых планируется
вмешательство), подключичную вену. Через эти проколы с помощью специальных
трубочек (интрадьюсеров) под рентгеноскопическим контролем вводят электроды в
полость сердца. Первым этапом выполняют электрофизиологическое исследование
сердца (ЭФИ) для обнаружения аритмогенных зон (ДПЖС, эктопии и т.п.). В
процессе ЭФИ с датчиков электродов регистрируется внутрисердечная кардиограмма,
которая передается на монитор компьютера, проводится специальные тесты на
провоцирование аритмий. При этом пациент может ощущать дискомфорт в грудной
клетке, сердцебиения, не большую болезненность. Как только врач определился с
аритмогенной точкой, на нее воздействуют радиочастотной энергией с помощью
«лечебного» электрода. После чего в обязательном порядке проводят еще раз ЭФИ
для оценки эффективности воздействия. Если электорофизиологические показатели
удовлетворяют врача операцию заканчивают. Удаляют катетеры, на места пункций
накладывают давящую повязку. Пациенту рекомендуют строгий постельный режим в
течение 12 – 24 часов. Осложнения
операции:осложнения при проведении эндо-ЭФИ и РЧА можно разделить
на 4 группы:
осложнения, обусловленные лучевой нагрузкой; осложнения, связанные с пункцией и катетеризацией сосудов (гематома, тромбоз глубоких вен, перфорация артерий, артериовенозная фистула, пневмоторакс); осложнения при катетерных манипуляциях (повреждение клапанов сердца, микроэмболия, перфорация коронарного синуса или стенки миокарда, диссекция коронарных артерий, тромбоз); осложнения, обусловленные РЧ воздействием (артериовентрикулярная блокада, перфорация миокарда, спазм или окклюзия коронарных артерий, транзиторное нарушение мозгового кровообращения, цереброваскулярные осложнения).
«Вечером
перед аблацией Вы можете легко поужинать, желательно не позже 18:00. Утром Вы
можете принять повседневные лекарства, запив их небольшим количеством воды. В
области предполагаемого введения катетеров необходимо тщательным образом сбрить
волосы (как правило, в паховых областях с обеих сторон и на передней
поверхности грудной клетки).
По прибытии в
электрофизиологическую лабораторию, Вас попросят раздеться и лечь на рентгенологический
стол. На конечности и грудную клетку присоединят электроды для мониторирования
электрокардиограммы, с одной стороны на руку будет одета манжета для измерения
артериального давления, а с другой будет катетеризирована локтевая вена для введения
лекарственных препаратов. После этого кожа в области установки катетеров будет
обработана антисептиком, и Вас накроют стерильной простыней. Перед введением
катетеров проводится местная анестезия новокаином или лидокаином.
Большинство
пациентов во время проведения аблации спят или находятся в полусонном
состоянии, некоторые пребывают в сознании и контактируют с врачом. В любом
случае, если Вас будет что-то беспокоить, не медлите обратиться к медперсоналу.
Продолжительность
процедуры, как правило, не превышает 3-4 часов. По окончании вмешательства
электроды будут удалены, места их введения заклеены стерильными повязками. Вы
будете переведены в отделение интенсивной терапии, где пробудете под
наблюдением до следующего утра. Вскоре после окончания процедуры Вы сможете
принять пищу и лекарства, если это необходимо. В течение всего времени
пребывания в отделении интенсивной терапии Вы не должны сгибать ноги в
тазобедренных суставах. О любом дискомфорте сообщайте медперсоналу. На
следующее утро Вы будете переведены в обычное отделение, где сможете
возобновить свою повседневную активность (чтение, ходьба, туалет, прием пищи и
пр.). В этот же или на следующий день повязки будут сняты, и назначены
противовоспалительные препараты, которые Вы будете принимать в течение всего
периода пребывания в стационаре и 2 недель после выписки. При хорошем
самочувствии Вас выпишут на вторые или третьи сутки. После выписки в течение
2-3 недель рекомендуется не выполнять тяжелых физических нагрузок.
Если после выписки
эпизоды аритмии повторяются, свяжитесь с врачом. В ряде случаев для полного
устранения аритмии требуются повторные вмешательства.
Насколько
безопасна радиочастотная аблация?
Как и при любой
инвазивной процедуре, при аблации могут возникнуть осложнения. Наиболее частые
из них — кровотечения и инфекционные осложнения в местах пункции сосудов. У
многих пациентов в местах пункции образуются синяки, которые проходят в течение
2-3 недель. При возникновении во время процедуры опасных нарушений ритма могут
потребоваться реанимационные мероприятия. Очень редко происходит повреждение
стенки сердца или сосудов электродами. В таком случае может потребоваться
открытое вмешательство для устранения повреждения. При манипуляциях вблизи
естественных проводящих путей сердца имеется риск их повреждения и развития
блокады. В таком случае может потребоваться имплантации
электрокардиостимулятора. Однако все перечисленные осложнения редки и возникают
не более чем в 0,2% случаев. Летальность при выполнении аблации близка к нулю.
Насколько эффективна радиочастотная аблация?
При АВ-узловой
тахикардии эффективность радиочастотной аблации приближается к 100%, при
синдроме Вольфа-Паркинсона-Уайта она составляет около 99%. При трепетании
предсердий и желудочковой экстрасистолии эффективность процедуры составляет
85-90%. Наименьшая эффективность аблации — 60-80% — наблюдается при фибрилляции
предсердий. В ряде случаев для достижения устойчивого эффекта могут
потребоваться повторные процедуры.»
По другим данным частота осложнений
около 1%, а эффективность колеблется от 80 до 90%.

Методы лечения мерцательной аритмии (фибрилляции предсердий)
Мерцательная аритмия – патология, при которой происходит некоординированная работа предсердий, ухудшающая сократительную работу сердца. Это приводит к недостаточному и неравномерному кровоснабжению всех органов.
Симптомы фибрилляции предсердий могут быть как ярко выраженными (головокружение, слабость, сильное сердцебиение, одышка, боль в груди), так и не ощущаться вовсе. При первом же приступе стоит вызвать скорую помощь или обратиться к кардиологу для определения тактики лечения.
Терапия будет назначена исходя из симптомов, формы заболевания, сопутствующих болезней и других индивидуальных особенностей. Во время выбора лечения преследуются как минимум 3 цели.
Контроль за частотой ритма. ЧСС нужно удерживать на уровне 60 ударов в минуту. В рамках лечения для этого назначаются бета-адреноблокаторы (беталок, конкор), антагонисты кальция (верапамил), препараты дигиталиса (дигоксин). Подбор медикаментов осуществляется только лечащим врачом исходя из индивидуальных особенностей пациента.
Профилактика образования тромбов. Поскольку мерцательная форма аритмии увеличивает риск тромбоэмболии и инсульта, пациентам прописывают пожизненный прием антикоагулянтов (варфарина или дабигатрана). Эти препараты разжижают кровь. В большинстве случаев для восстановления правильного ритма сердца назначают прием большой дозы антиаритмических препаратов (пропафенона, кордарона).
Восстановление и удержание синусового ритма (при необходимости). В современной медицине для этого используют кардиохирургический метод абляции (деструкции).
Во время процедуры происходит уничтожение групп клеток сердца с помощью тока сверхвысотной частоты. Данный метод назначают только в случае неэффективности лекарственной терапии или при наличии риска для жизни пациента.
Хирургические операции сегодня проводят различными методами. Это может быть классическая операция на открытом сердце или радиочастотная абляция.
Абляция, как метод лечения мерцательной аритмии
Мерцательная аритмия – достаточно распространенное заболевание, характеризующееся нерегулярным сокращением предсердий. Такая патология значительно увеличивает риск развития ХСН и инсульта, поэтому так важно вовремя обратиться к опытному врачу.
В большинстве случаев для лечения мерцательной формы аритмии используют антиаритмическую терапию, в ряде случаев выполняется хирургическое вмешательство.
Что такое абляция
Послеоперационный период
После завершения операции пациент должен соблюдать постельный режим. Ему нужно находиться в стационаре, чтобы за его состоянием наблюдал врач и проводил мониторинговое исследование организма.
В течение определённого времени делается ЭКГ. Электрокардиографию проводят после 6-часового периода после окончания операции РЧА, потом – через 12-часовой промежуток, в последний раз проводят спустя 24 часа. Постоянно измеряют давление и температуру.
О дискомфортных ощущениях больной должен сообщать медицинскому персоналу.
Выписка проводится на следующий день при хорошем самочувствии пациента.

После операции РЧА пациенты абсолютно не оставляют отзывы при положительном её результате. Отзывы пациентов почти всегда можно прочитать, если они касаются отрицательных сторон.
До операции стоит расслабиться и не думать о плохом, что существенно поможет в лечении аритмии.
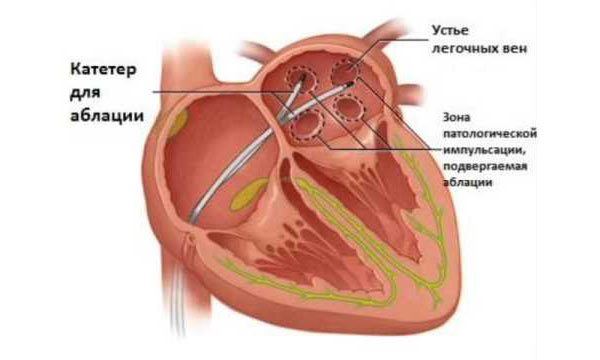
РЧА сердца – это операция, позволяющая устранить фибрилляцию предсердий, называемую мерцательной аритмией. В ходе оперативного вмешательства врач отыскивает тот участок сердца, который передает неправильные импульсы, провоцируя тем самым аритмию.
Этот участок выводят из строя, то есть нарушают его деятельность путем прижигания. В итоге поврежденная область сердца в дальнейшем перестанет проводить импульс.
Однако остальная ткань, в том числе и прилегающая к рубцу, оставшемуся после прижигания, продолжит нормально функционировать.
Перед операцией пациенту внутривенно вводят Реланиум, а место введения катетера обрабатывают анестетиком. Далее через прокол в бедре или ключице в артерию вводится специальный катетер с датчиком, который позволяет снимать информацию о состоянии сердца.
Этот же датчик помогает врачу контролировать весь процесс операции, так как информация, снимаемая им, выводится на монитор рентгенографического аппарата.
Дальнейшей задачей врача является обеспечение непрерывной кардиостимуляции и стимуляции левого желудочка. Для этих целей к сердцу подводятся электроды.
При этом в правое предсердие вводится абляционный электрод. Все эти действия необходимы для того, чтобы отыскать патологический участок сердца.
При этом воздействие на участки сердца осуществляется при достаточно высокой температуре, составляющей 60 градусов.
После вывода патологического участка сердца из строя, требуется временная электростимуляция. Операция заканчивается, если ритм сердца полностью восстанавливается и остается стабильным. В противном случае пациенту имплантируется водитель ритма.
Вся операция в зависимости от сложности продолжается от 1,5 до 6 часов. Данная процедура является дорогостоящей, так как в процессе ее проведения требуется использование современного оборудования и труда квалифицированных специалистов. Поэтому ее стоимость может колебаться в пределах 30000-140000 рублей.
В каких случаях показано проведение РЧА
Не назначают проведение радиочастотной операции сердца, если человек страдает от:
- Острой формы инфекционных процессов;
- Острой формы инфаркта в отделе миокарда сердца;
- Анемийных, эндокардитных заболеваний;
- Поражения большой области сердца вследствие инфаркта с появлением некротических зон;
- Серьёзных болезней внутренних органов и систем;
- Развития декомпенсированной недостаточности сердца;
- Развития в тяжёлой степени гипотонического и гипертонического состояния сосудов;
- Стенокардии, развивающейся в затяжной и нестабильной степени;
- Развития аневризма в области ЛЖС.
Кроме того, операция противопоказана вследствие:
- Наличия тромбов в области сердечных камер;
- Дисбаланса электролитических веществ кровеносной системы;
- Аллергической реакции при введении контрастного препарата;
- Ухудшения общего самочувствия пациентов.
К показаниям к проведению процедуры относят:
- мерцательную аритмию предсердий;
- желудочковую и наджелудочковую тахикардию;
- кардиомегалию;
- сердечную недостаточность;
- синдром WPW.
Однако радиочастотная абляция не проводится, если у пациента диагностированы следующие нарушения:
- острые инфекционные процессы;
- эндокардит;
- декомпенсированная сердечная недостаточность ;
- тромбоз сосудов сердца;
- острая форма инфаркта миокарда;
- аллергия на рентгеноконтрастное вещество;
- стенокардия;
- нарушение водно-электролитного баланса;
- гипертония третьей степени;
- аневризма сердца ;
- железодефицитная анемия;
- общее тяжелое состояние.
Как уже говорилось выше, радиочастотная абляция сердца не является полостной операцией. Эта операция проводится на работающем сердце и лишена множества недостатков традиционных способов хирургического вмешательства. Но и она имеет множество противопоказаний. Данная операция противопоказана в следующих случаях:
- если у пациента температура тела постоянно выше нормы;
- если пациент страдает артериальной гипертензией , не поддающейся медикаментозной коррекции;
- если человек страдает какими-либо патологиями легких;
- если у пациента повышена чувствительность к йодсодержащим препаратам и рентгенконтрастному веществу;
- операция противопоказана при почечной недостаточности;
- РЧА не проводится в том случае, если у человека проблемы со свертывающей способностью крови.
Ограничениями к проведению данной операции служат следующие состояния:
- заболевания инфекционной природы;
- лихорадочные состояния;
- железодефицитная анемия;
- нарушение электролитного баланса.
В этих случаях первоначально состояние пациента корректируется с помощью медикаментов. Проведение операции становится возможным только в случае полного излечения, либо в состоянии стойкой ремиссии.
Сколько стоит радиочастотная абляция
Стоимость РЧА варьируется в зависимости от степени сложности в пределах от 19790 до 290 тысяч рублей. Иногда пациенту она проводится и бесплатно. Все вопросы, связанные с оплатой РЧА, решаются в специализированном медицинском учреждении.
| Вид операции | цена в рублях |
|---|---|
| РЧА при узловой тахикардии | от 30180 до 151000р. |
| РЧА при синдроме WPW | от 30180 до 137000р. |
| РЧА при трепетании предсердий | от 30180 до 290000р. |
| РЧА при желудочковой тахикардии | от 30180 до 180000р. |
| РЧА при предсердной тахикардии | от 19790 до 182600р. |
Отзывы пациентов
Аритмией начала страдать с 18 лет. Уже тогда я состояла на учете у кардиолога и постоянно принимала лекарства. Болезнь обострилась во время беременности, поэтому больше половины срока пришлось провести в стационаре.

С возрастом приступы аритмии участились. Врач посоветовал сделать РЧА. Сама операция прошла хорошо, но боль в бедре, где делался прокол, беспокоила долго. Приступы аритмии прошли хоть и не сразу, но больше не беспокоят.
Я с детства любил спорт. Но со временем любые физические нагрузки стали сопровождаться аритмией. По рекомендации лечащего врача сделал РЧА. Реабилитационный период завершился, приступы прекратились. Правда, пришлось снизить нагрузки. Но я не жалею, что решился на операцию.
Андрей Ш., Москва
У меня аритмия с молодых лет. Всю жизнь принимаю противоаритмические препараты и хожу по врачам. Только после РЧА я забыла, что такое таблетки и больница. Операция не очень приятная, да и ее стоимость не всем по карману. Но она возвращает к жизни.


Мое избавление от пароксизмальной тахикардии
Диагноз мне не могли поставить 7 лет, но когда он был выявлен (пароксизмальная АВ узловая тахикардия), то мне сразу предложили 2 варианта лечения: 1 — операция (РЧА) и 2 — до конца жизни сидеть на таблетках. На тот момент мне было 24 года и 2 вариант мне совсем не нравился. Согласилась на операцию не раздумываю. Ждала очереди 3 месяца и точно в назначенный день сидела с утра в приемном отделении с кучей народа, из которых половину отправили домой так как у них была температура 37 и выше (обидно наверное если это просто было у них от страха).
В день операции ничего нельзя было кушать, пить разрешали воду, немного. Никаких особых подготовительных процедур не было, кроме сдачи анализов, ЭКГ и уже вечером намотали на ноги бинты и вкололи успокоительные прямо перед операцией. Делали мне ее поздно, в 18.00, а из операционной привезли в 19.40. Операция длилась 1ч 30 минут, скажу что за это время у меня очень затекла спина, под конец прям уже было невыносимо, но нужно было лежать неподвижно. Операция делается без наркоза, лишь обеззараживаются и обезболиваются места проколов, у меня их было 2, один на правой ноге (почти в паху) и 1 на левой ключице. Некоторым почему-то делали проколы только на ноге (но там видимо в зависимости от диагноза все решается). Все проходило совсем не больно, в полном сознании я разговаривала с хирургом, но старалась особо его не отвлекать. На экране можно было наблюдать все его действия, хотя мне было ничего не понятно, просто черно-белый фон, серый даже и какие-то провода или крючки что-то там ковыряли. Когда меня привезли в палату, дали лед и сказали прикладывать по очереди к местам проколов. Вставать разрешили только на следующее утро, а сгибать ногу в паху, в которой был прокол разрешили только на 3ий день. Вообще первые дни нужно максимально лежать в горизонтальном положении, чтобы не было осложнений, так как в моей палате у девочки они случились, было что-то с веной на ноге и когда меня выписали она так и осталась в больнице.
Выписали меня через 5 дней, сердце немного побаливало еще месяц, но приступов уже не было и вот уже шестой год я живу без приступов и лишь ВСД осталась со мной видимо навсегда, но это ерунда если сравнивать с пароксизмами. Операцию рекомендую если вы намучились от такой болезни как была у меня и если вам ее предлагают делать, то думаю это хороший шанс вылечиться и забыть.
Единственное о чем прошу это взять на операцию хороший настрой, он у вас просто обязан быть, тогда и осложнений не будет. Желаю всем здоровья и если будут вопросы по операции, то напрягу свою память и обязательно отвечу)