Содержание:
Дисциркуляторная энцефалопатия (ДЭП) – заболевание хроническое и со временем прогрессирует. Оно заключается в очаговом или распространенном поражении сосудов головного мозга. Ведущие изменения при дисциркуляторной энцефалопатии: интеллектуальные, эмоциональные, двигательные нарушения, расстройства личности. Пациента с такой патологией головного мозга сопровождают мигрени, утомляемость, ухудшение памяти. Термин «дисциркуляторная энцефалопатия» ввёл в медицину Г.А. Максудов и В.М. Коган в 1958 г. В МКБ на сегодняшний день дисциркуляторная энцефалопатия (ДЭП) уже не включается, а среди схожих по клинике болезней представлены церебральный атеросклероз, прогрессирующая сосудистая лейкоэнцефалопатия, гипертензивная энцефалопатия, другие неуточненные поражения сосудов головного мозга, в том числе ишемия головного мозга (хроническая) и неуточненная цереброваскулярная болезнь (ЦВБ).

В ДЭП обозначено три фазы, которые характеризуют следующие признаки:
Первая фаза: приступы мигрени, головокружения, шума и тяжести в голове, утомляемость, снижение внимания, неустойчивая ходьба, нарушение сна.
Вторая фаза: существенное снижение физических или умственных способностей (снижение памяти, замедленность всех психических процессов, нарушение внимания и мышления, способности контролировать действия), апатия, эмоциональная лабильность, депрессия, необоснованная раздражительность.
Третья фаза: те же признаки, но с возрастающим инвалидизирующим влиянием.
Диагноз дисциркуляторной энцефалопатии ставится исходя из клинических данных и подтверждается с помощью КТ и МРТ. Последний метод на сегодняшний день является «золотым стандартом» исследования головного мозга.
Почему специалисты выбирают МР-томографию для диагностики хронических заболеваний мозга?
MPT-изображение дает информацию не только анатомического, но и физиологического характера. Преимущество МРТ по сравнению с КТ в том, что исключено облучение и можно получить «срезы» головного мозга в различных проекциях. Изображение имеет большую контрастность. Метод МРТ высоко информативен, благодаря чему возможна более ранняя и точная диагностика многих заболеваний, в том числе начальных фаз дисциркуляторной энцефалопатии (ДЭП) головного мозга.
В последнее время распространение получает метод магнитно-резонансной ангиографии (с внутривенным введением контрастного вещества и без него), преимуществами которой являются возможность ее применения амбулаторно — без госпитализации пациента, отсутствие лучевой нагрузки и осложнений. Недостатки метода — его высокая стоимость и невозможность применения вне крупных неврологических и нейрохирургических учреждений.
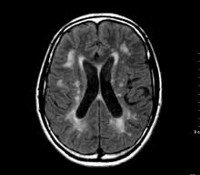
Признаки на МРТ-снимках, указывающие на ишемию головного мозга
Анализ изменений при дисциркуляторной энцефалопатии (ДЭП) выполняется следующим образом.
Для гипертонической дисциркуляторной энцефалопатии присущи такие признаки:
- многочисленные небольшие лакунарные инфаркты, которые находятся в белом веществе, подкорковых ядрах, таламусе, варолиевом мосту, мозжечке;
- образование мелких лакунарных инфарктов, которые сопутствуют гипертоническим кризам; они зачастую формируются с отсутствием симптомов и могут быть обнаружены лишь при КТ или (чаще) при МРТ;
- изменения объема и массы мозга (в большей степени уменьшение белого вещества);
- незначительное расширение мозговых борозд (особенно в лобной доле и сильвиевой щели);
- значительно дилатированные желудочки;
- перивентрикулярный лейкоареоз.
Для МРТ-картины дисциркуляторной энцефалопатии (ДЭП), возникшей на фоне каротидного атеросклероза, характерны:
- множество малых глубинных инфарктов (более чем в 30% случаев клинически асимптомных);
- единичные или множественные небольшие инфаркты в коре головного мозга;
- расширение корковых борозд, свидетельствующее об атрофическом процессе (гранулярная атрофия коры).
МРТ-ангиография при ДЭП – эталон, с которым сравнивают итоги остальных исследований. Ангиография заключается в том, что посредством контрастирования получают изображения сосудистой картины головного мозга. Ангиография показывает в какой последовательности и за какой промежуток времени заполняются сосуды головного мозга. На ангиографии также можно увидеть какие обходные пути кровоснабжения успели сформироваться после начала болезни.
Показания к МРТ и МРТ-ангиографии: ДЭП, ЦВБ, другие сосудистые заболевания мозга как острые, так и хронические.
Кратко о том, в каких случаях исследования не проводят
Непосредственными противопоказаниями к проведению МРТ являются:
- Установленный у пациента кардиостимулятор (электромагнитное поле МРТ может нарушить его работу).
- Хирургические скобы и другие изделия из парамагнетиков, находящиеся в теле больного, не подлежащие снятию.
- Имплантаты среднего уха из ферромагнетиков.
- Патология почек, которая затрудняет вывод контраста из организма.
- Излишне избыточный вес.
- Кровоостанавливающие клипсы на сосудах мозга.
Относительные противопоказания, когда заключительное решение о проведении исследования делает врач, – это инсулиновые помпы; парамагнитные имплантаты среднего уха; протезы сердечных клапанов; брекеты; протезы внутреннего уха, содержащие металлические части. Перед проведением ангиографии, пациенту делают аллергическую пробу и при положительном результате отменяют исследование.
Возможности терапии сосудистых заболеваний
Самое важное в лечении ДЭП — это как можно раннее начало. Терапия:
- Этиопатогенетическое лечение (направленное на причину или процесс развития заболевания).
- Симптоматическое лечение.
- Хирургическое лечение.

Немалую роль играет профилактика развития ДЭП при наличии факторов риска: здоровый образ жизни, лечебная физкультура и психотерапевтическое лечение.
Несколько слов о важности ранней диагностики
Когда такие безобидные для большинства людей симптомы, как головная боль, нарушение внимания и памяти, резкие беспричинные перемены настроения, начинают носить постоянный характер, это могут быть признаки развивающейся дисциркуляторной энцефалопатии (ДЭП). Берегите здоровье и обратитесь к врачу, ведь раннее начало лечения останавливает болезнь.

Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.
Традиционно дисциркуляторная энцефалопатия считается заболеванием преимущественно пожилого возраста. Однако общая тенденция к «омолаживанию» сердечно-сосудистых заболеваний отмечается и в отношении ДЭП. Наряду со стенокардией, инфарктом миокарда, мозговым инсультом, дисциркуляторная энцефалопатия все чаще наблюдается у лиц в возрасте до 40 лет.

Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Этиологические факторы ДЭП тем или иным способом приводят к ухудшению мозгового кровообращения, а значит к гипоксии и нарушению трофики клеток головного мозга. В результате происходит гибель мозговых клеток с образованием участков разрежения мозговой ткани (лейкоареоза) или множественных мелких очагов так называемых «немых инфарктов».
Наиболее уязвимыми при хроническом нарушении мозгового кровообращения оказываются белое вещество глубинных отделов головного мозга и подкорковые структуры. Это связано с их расположением на границе вертебро-базилярного и каротидного бассейнов. Хроническая ишемия глубинных отделов мозга приводит к нарушению связей между подкорковыми ганглиями и корой головного мозга, получившему название «феномен разобщения». По современным представлениям именно «феномен разобщения» является главным патогенетическим механизмом развития дисциркуляторной энцефалопатии и обуславливает ее основные клинические симптомы: когнитивные расстройства, нарушения эмоциональной сферы и двигательной функции. Характерно, что дисциркуляторная энцефалопатия в начале своего течения проявляется функциональными нарушениями, которые при корректном лечении могут носить обратимый характер, а затем постепенно формируется стойкий неврологический дефект, зачастую приводящий к инвалидизации больного.
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.
Малозаметные в I стадии дисциркуляторной энцефалопатии двигательные нарушения, в последующем становятся очевидными для окружающих. Типичными для ДЭП являются замедленная ходьба мелкими шажками, сопровождающаяся шарканьем из-за того, что пациенту не удается оторвать стопу от пола. Такая шаркающая походка при дисциркуляторной энцефалопатии получила название «походка лыжника». Характерно, что при ходьбе пациенту с ДЭП трудно начать движение вперед и также трудно остановиться. Эти проявления, как и сама походка больного ДЭП, имеют значительное сходство с клиникой болезни Паркинсона, однако в отличие от нее не сопровождаются двигательными нарушениями в руках. В связи с этим подобные паркинсонизму клинические проявления дисциркуляторной энцефалопатии клиницисты называют «паркинсонизмом нижней части тела» или «сосудистым паркинсонизмом».
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
В рамках диагностики дисциркуляторной энцефалопатии проводится консультация офтальмолога с офтальмоскопией и определением полей зрения, ЭЭГ, Эхо-ЭГ и РЭГ. Важное значение в выявлении сосудистых нарушений при ДЭП имеет УЗДГ сосудов головы и шеи, дуплексное сканирование и МРА мозговых сосудов. Проведение МРТ головного мозга помогает дифференцировать дисциркуляторную энцефалопатию с церебральной патологией другого генеза: болезнью Альцгеймера, рассеянным энцефаломиелитом, болезнью Крейтцфельдта-Якоба. Наиболее достоверным признаком дисциркуляторной энцефалопатии является обнаружение очагов «немых» инфарктов, в то время как признаки мозговой атрофии и участки лейкоареоза могут наблюдаться и при нейродегенеративных заболеваниях.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Основу патогенетического лечения дисциркуляторной энцефалопатии составляют медикаменты, улучшающие церебральную гемодинамику и не приводящие к эффекту «обкрадывания». К ним относятся блокаторы кальциевых каналов (нифедипин, флунаризин, нимодипин), ингибиторы фосфодиэстеразы (пентоксифиллин, гинкго билоба), антагонисты a2–адренорецепторов (пирибедил, ницерголин). Поскольку дисциркуляторная энцефалопатия зачастую сопровождается повышенной агрегацией тромбоцитов, пациентам с ДЭП рекомендован практически пожизненный прием антиагрегантов: ацетилсалициловой кислоты или тиклопидина, а при наличии противопоказаний к ним (язва желудка, ЖК кровотечение и пр.) — дипиридамола.
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.
Энцефалопатия представляет собой патологию головного мозга, ведущую роль в развитии которой играет нарушение системы его кровоснабжения. Данные процессы приводят к возникновению кислородного голодания мозговой ткани и гибели нейронов. Существует ряд типов энцефалопатии. Дисциркуляторная форма ишемии мозга является наиболее распространенной. Эта патология может развиваться в любом возрасте, что и вынуждает врачей помнить о ее особенностях.

Разновидности энцефалопатии
В детском возрасте встречается чаще врожденная форма заболевания. В основе развития патологии родовые травмы, генетически обусловленные дефекты, аномалии формирования головного мозга. Механизм формирования энцефалопатии у детей часто запускается во время беременности или родов. Данная форма заболевания встречается в литературе под названием перинатальная энцефалопатия. В случае возникновения патологии через какой-то промежуток времени (например, во взрослом возрасте), врожденную форму энцефалопатии характеризуют как резидуальную.
Приобретенная форма энцефалопатии может возникать в любом возрасте. Она подразделяется на несколько разновидностей в зависимости от фактора, провоцирующего ее развитие:
- токсическая;
- посттравматическая;
- метаболическая;
- лучевая;
- дисциркуляторная;
- сосудистая.

Клинические признаки энцефалопатии
Для того, чтобы назначить КТ с целью выявления энцефалопатических изменений, необходимо знать наиболее распространенные симптомы заболевания. Признаки патологии могут отличаться в зависимости от формы энцефалопатии. Однако существует ряд симптомов, характерных для каждой из них. К ним относятся:
- психические нарушения и изменения настроения;
- ощущение звона в ушах;
- сонливость в дневное время суток и бессонница ночью;
- болезненное для глаз восприятие яркого света;
- продолжительные головные боли;
- нарушения способности быстро мыслить и концентрировать внимание на чем-либо;
- повышенная утомляемость и депрессия.
Стадии энцефалопатии
Чем раньше заподозрены ишемические нарушения в структуре головного мозга, тем скорее назначается КТ. Таким образом, важно отличать признаки выраженной энцефалопатии от клинических проявлений ее на ранних этапах формирования.
Особенности 1 стадии
Характеризуется развитием церебрастении. Митохондриальная либо перинатальная форма патологии может клинически выражаться в эмоциональной лабильности пациента. Больной при этом может жаловаться на частые головные боли, бессонницу, ухудшение мышления, предобморочные состояния. Такие пациенты бывают перевозбужденными, они могут иметь уже на ранних стадиях психические нарушения (например, параноидальное расстройство).
Особенности 2 стадии
При развитии энцефалопатии до степени субкомпенсации симптоматика нарастает. При этом пациент предъявляет жалобы на ощущение шума в ушах, интенсивные головные боли. Эмоциональное состояние больного также изменяется, наблюдается часто плаксивость, апатия.

Особенности 3 стадии
На этом этапе развития заболевания могут наблюдаться тремор в конечностях, нарушения координации движений, патологические изменения органов слуха и зрения. Наблюдаются и явные признаки дисциркуляторного повреждения головного мозга: нарушение речи, отсутствие глубинных рефлексов, парез конечностей. Возможно также развитие психических расстройств, деменции, ухудшение памяти.
В случае отечности мозга симптоматика может нарастать довольно быстро. При этом нередко бывают потери сознания, постоянная рвота, возможны развитие комы и даже летальность. Такое острое состояние может сопутствовать тромбоэмболии, инфарктной пневмонии, инсульту.
Особенности дисциркулярной энцефалопатии (ДЭ)
Дисциркуляторная форма поражения головного мозга является наиболее распространенным вариантом патологии. Развитие патологического состояния при этом сочетано с аномальными изменениями в системе мозгового кровоснабжения, медленно прогрессирующими из-за нарастающего сосудисто-мозгового расстройства. Выделяют такие типы дисциркуляторной энцефалопатии:
- венозная;
- атеросклеротическая;
- гипертензивная;
- смешанная.
В неврологической практике довольно распространенно сочетание дисциркуляторной энцефалопатии с гидроцефалией.
Признаки дисциркуляторной энцефалопатии на КТ
В диагностике энцефалопатии решающее значение имеет визуализация головного мозга с целью выявления патологических изменений. Наиболее информативными в этом вопросе являются МРТ и КТ. В настоящее время активно разрабатывается вопрос о конкретизации КТ-маркеров, соответствующих поражению головного мозга вследствие ишемии. Такие признаки патологии значительно облегчат диагностику и определение стадии развития болезни. Картина дисциркуляторной формы энцефалопатии характеризуется следующими КТ-признаками:
- атеросклеротические изменения в магистральных мозговых сосудах;
- гидроцефалия (внутренняя и наружная);
- феномен «лейкоареозиса»;
- очаговые ишемические изменения на разных этапах формирования.

Важно сопоставлять данные КТ либо МРТ и клинические признаки энцефалопатии. В зависимости от их соответствия друг другу, выделяют полное и частичное совпадение, либо его отсутствие. Такое несоответствие может быть обусловлено расположением области поражения в зонах мозга с малой функциональной нагрузкой. Также это может объясняться медленным развитием ишемического повреждения с оптимальной степенью компенсации. Патологические очаги на КТ-снимке визуализируются как участки с низкой плотностью ткани: кисты постинсультного происхождения, участки ишемического повреждения, инфаркт мозга (неполного типа).
Феномен «лейкоареозиса»
Данное понятие было введено в медицину в 1987 году с целью обозначения патологии представленной в виде гиподенсивных очагов, расположенных диффузно и очагово в толще белого мозгового вещества. Характерными особенностями является то, что мозолистое тело, субкортикальные волокна, базальные ганглии, внутренняя капсула и зрительная лучистость остаются неповрежденными.

Критерии энцефалопатии по результатам КТ
КТ выполняется с целью подтверждения либо опровержения диагноза энцефалопатии. Далеко не любые изменения, выявленные при КТ, позволяют говорить о наличии ишемических изменений мозга. Существует несколько критериев, присутствие которых позволяет подтвердить данную патологию. К ним относятся:
- диффузно-атрофические нарушения, представленные расширением субарахноидального пространства и желудочков мозга;
- феномен «лейкоареоза» в толще перивентрикулярного и субкортикального слоев;
- патологические очаги в белом и сером мозговом веществе, представленные лакунарными инсультами и постишемическими кистами.
Значение вентрикулометрии в диагностике энцефалопатии
Трудно диагностировать изоденсивную стадию патологического процесса при малых размерах ишемических зон (до 5 мм). Для более точного исследования в этом случае применяется вентрикулометрия (позволяет оценить объем гидроцефалии). Такое обследование больного дает неоценимую информацию при отсутствии каких-либо КТ-изменений на начальных стадиях формирования дисциркуляторных и цереброваскулярных нарушений.
При проведении КТ-исследования больного с ишемическими повреждениями мозга, важно помнить, что вентрикулометрия считается очень важной процедурой при КТ, так как она позволяет определить прогрессирование внутренней гидроцефалии. Этот признак является более достоверным признаком дисциркуляторных изменений, нежели выявление очагов ишемического повреждения мозга.
Однако мало основываться лишь на данные КТ-исследования головного мозга. При постановке диагноза энцефалопатии, важно учитывать особенности собранного анамнеза, жалоб, признаки патологий дыхательной и сердечно-сосудистой систем, данные лабораторного исследования крови (реологические свойства, холестеринограмма, специфические показатели – S-протеин, LE-клетки, гомоцистеин). Только комплексная оценка состояния больного позволяет поставить правильный диагноз и назначить адекватную терапию.
Что лучше КТ либо МРТ?
Для диагностики энцефалопатии используются и МРТ, и КТ. Оба метода считаются высокоинформативными в исследовании тканей головного мозга. При выборе между этими методами исследования решающую роль могут играть доступность их в конкретной местности и стоимость процедуры. Проведение МРТ несколько дороже, чем КТ. К тому же, оборудование для проведения МРТ, как правило, есть лишь в крупных городах. МРТ и КТ имеют различные преимущества и противопоказания, что также может влиять на определение метода в определенных ситуациях. Таким образом, выбор метода диагностики энцефалопатии между МРТ и КТ должен осуществляться лечащим врачом при индивидуальном подходе к больному.