Содержание:
Еще не так давно поражение сердечно-сосудистой системы при ревматизме рассматривали как осложнение суставного синдрома. Лишь после опубликования работ французского врача Буйо (1836 г.) и русского врача И.Г. Сокольского (1838 г.) ревматизм был выделен в самостоятельное заболевание, предусматривающее поражение сердца. Хотя в XX в. частота заболеваемости ревматизмом медленно, но верно шла на убыль, все же до сих пор примерно 10 процентов операций на сердце производится именно по поводу его хронического ревматического поражения. Реально более чем в половине случаев ревматоидный артрит вызывает ревматический порок сердца.
Отчего возникают ревматические болезни?
Сам ревматизм возникает как позднее осложнение стрептококковой инфекции (обычно горла), например ангины или фарингита. Однако не стоит пугаться: ревматизмом заболевают только 0,3-3 процента людей, перенесших острую стрептококковую инфекцию. Для возникновения ревматизма прежде всего важна индивидуальная повышенная иммунная реакция организма на стрептококковые антигены и продолжительность этого ответа.
Промежуточной стадией между первичным ревматизмом и пороком сердца является ревмокардит — это когда в воспалительный процесс вовлекаются оболочки сердца. Он может возникать как на фоне болезни суставов, так и без нее. Под термином "ревмокардит" понимают совместное поражение сердечной мышцы — миокарда (миокардит) и внутренней оболочки сердца — эндокарда (эндокардит). Разделить эти два состояния очень трудно, особенно при первой атаке ревматизма. К сожалению, о перенесенном эндокардите чаще можно говорить, когда уже появляются признаки порока сердца.
Связь между ревматизмом и поражением сердца наиболее точно отражена в афоризме французского врача Ласега: "Ревматизм лижет суставы и кусает сердце". Rheuma — в переводе означает текучесть. И, действительно, ревматизм демонстрирует свою текучесть, то давая тяжелое течение с быстрым поражением сердца, то прячась, и, как будто исчезая.
Что при этом происходит при ревматических болезнях сердца?
За избирательное поражение клапанов сердца и миокарда в процессе развития воспаления ответственны противострептококковые антитела, перекрестно реагирующие с тканями сердца, а эта ситуация является прямым следствием нарушения иммунитета, или, точнее, сбоем иммунного ответа организма на стрептококковую инфекцию.
Хроническое ревматическое поражение сердца вызывает тяжелое нарушение его функций, часто наступающее вслед за острым приступом ревматизма. Миокардит в основном излечивается, но деформации клапанов, особенно митрального и аортального, обычно остаются.
В 85 процентах случаев при ревматизме поражается митральный клапан, реже встречается двухклапанное поражение, и еще реже — изолированное поражение аортального клапана. Причем аортальные пороки сердца могут длительное время (иногда в течение 20-25 лет) протекать бессимптомно, но далее у людей с ревматическими пороками сердца развиваются наиболее грозные осложнения — тромбоэмболии, аритмии и хроническая сердечная недостаточность. Несколько реже наблюдаются сердечная астма и отек легких.
При ревматическом вальвулите створки клапанов утолщаются и становятся рыхлыми по краю. Через 6 месяцев-1 год развивается фиброз тканей — это утолщение и появление рубцовых изменений в соединительной ткани, часто возникающее в результате ее воспаления или травмы — вплоть до ограничения подвижности задней створки митрального клапана.
Диагноз — ревматизм сердца
Симптомы поражения сердца определяются в 70-85 процентах случаев в начале заболевания и несколько чаще при последующих атаках, а зависят от того, где собственно протекает процесс — в миокарде, эндокарде или перикарде.
При ревмокардите (воспалительное поражение сердца) человек жалуется на слабые боли и неприятные ощущения в области сердца, небольшую одышку при физической нагрузке, сердцебиение, перебои. Однако, далеко не всякое сердцебиение и боли в сердце — симптомы ревмокардита. Например, похожие симптомы в подростковом возрасте вовсе необязательно говорят о ревматическом поражении сердца, а являются естественным следствием разницы в скорости развития скелета, мускулатуры и внутренних органов ребенка.
Диагностикой ревмокардита занимается кардиолог. Метод эхокардиографии позволяет с помощью ультразвука исследовать состояние сердечных мышц и клапанов и оценить скорость движения крови в полостях сердца. При исследования деятельности сердца обязательным методом является электрокардиограмма (ЭКГ), тредмилл-тест — запись электрокардиограммы при физической нагрузке и холтер-мониторинг ЭКГ — это запись ЭКГ, проводящаяся в течение суток.
Лечение ревматизма
Лечение сводится к профилактике повторных инфекций с помощью антибиотиков, активному применению физиотерапевтических методов при первых симптомах ревматизма и к хирургическому восстановлению или замене поврежденных клапанов сердца.
Для лечения аортальных пороков сердца используют метод баллоной вальвулопластики. Если у человека поражены и митральный и аортальный клапаны — так называемый сочетанный митрально-аортальный порок сердца — выполняется операция митральной комиссуротомии. При невозможности излечения повреждений клапанов сердца проводят ставшую весьма популярной в последние годы операцию по протезированию клапанов сердца.
Курение и боли в сердце

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
«Курение вредит здоровью» – с таким лозунгом знаком каждый. О курении и его последствиях известно практически всем. Но, несмотря на это «армия курильщиков» продолжает расти. От курения ежегодно в мире умирают около пяти миллионов человек.
 Негативному воздействию курения подвергаются практически все органы в организме человека. Наряду с различными заболеваниями легких, сердца и других органов, курильщики чаще подвержены онкологии. Наиболее частыми проблемами, с которыми сталкиваться курящие люди, являются сердечные болезни. Курение вызывает такие заболевания, как ишемия сердца, гипертония, стенокардия, инсульт и инфаркт. Столкнувшись хотя бы с незначительными недомоганиями со стороны сердца, следует незамедлительно бросить курить.
Негативному воздействию курения подвергаются практически все органы в организме человека. Наряду с различными заболеваниями легких, сердца и других органов, курильщики чаще подвержены онкологии. Наиболее частыми проблемами, с которыми сталкиваться курящие люди, являются сердечные болезни. Курение вызывает такие заболевания, как ишемия сердца, гипертония, стенокардия, инсульт и инфаркт. Столкнувшись хотя бы с незначительными недомоганиями со стороны сердца, следует незамедлительно бросить курить.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Развитие сосудисто-сердечных заболеваний зависит от многих факторов:
- от возраста курильщика;
- от количества выкуриваемых сигарет;
- от «стажа» курильщика.
В процессе сгорания табака выделяются вредные вещества, которые воздействуют на организм.
- Никотин. Вместе с кровью разносится по всему организму.
- Оксид углерода. Вызывает недостаток кислорода в организме, нехватка которого приводит к хроническому кислородному голоданию.
- Аммиак. Попадая в верхние дыхательные пути, растворяется. В результате образуется нашатырный спирт, вызывающий раздражение и постоянную секрецию дыхательных путей. Поэтому у курильщиков отмечается постоянный кашель, бронхит. Они чаще подвержены различным инфекциям и аллергии.
- Табачный деготь. Курение ведет к нарушению дыхания и как следствие этого нехватку кислорода. В результате возникают проблемы, которые охватывают все органы человека. В первую очередь страдает сердце. В результате нехватки кислорода оно начинает работать интенсивнее, чтобы восполнить этот недостаток.
Назовем основные проблемы, которые могут возникнуть с сердцем у курящего человека.
Сердце курящего работает практически всегда с максимальной нагрузкой. Вследствие этого оно изнашивается быстрее, чем у некурящего. Из-за этого возникают такие сердечные заболевания, как тахикардия, аритмия, ИБС.
При курении в организм попадает никотин, который приводит к закупорке и спазму периферических сосудов. Кровь, циркулирующая в организме, очень бедна кислородом, так как практически 25 процентов гемоглобина не участвуют в дыхательном процессе. А наоборот, несет в себе угарный газ.
В результате спазма сосудов давление повышается. Каждая выкуренная сигарета приводит к такому перепаду давления. Поэтому «курильщики со стажем» очень часто страдают гипертонией.
Лечить гипертонию очень сложно. В итоге, человек страдающий ею, вынужден пожизненно сидеть на лекарствах. Самым сильным препаратом, которое назначают гипертонику, является клофелин, хорошо снижающий давление. Но вместе с тем данный препарат имеет ряд побочных эффектов и длительное его применение в дальнейшем может привести к проблемам с эндокринной системой.
Также у курильщиков возрастает риск инфаркта миокарда. Так, в группу риска попадают мужчины среднего возраста, не старше 50-ти лет. Единственное, что можно сделать, чтобы избавиться от сердечного недуга – это бросить курить.
В том случае, когда стаж курильщика не такой большой, в период бросания могут появиться или усилиться боли в области сердца. В этот момент происходит очищение организма от никотина и перестройка его в новый режим. Организму понадобится некоторое время, чтобы избавиться от накопившихся ядов. Самое главное – перетерпеть этот период и не начать снова курить.
При сильных болях лучше обратиться к врачу, чтобы получить правильное лечение с применением необходимых лекарственных аппаратов и рекомендаций.
Бывает, что человек бросил курить достаточно давно, а сердце продолжает беспокоить. В таком случае надо выяснить причины недомогания. Возможно, проблема связана с другим заболеванием, а отказ от сигарет и продолжающиеся боли – это просто совпадение. В любом случае отказ от курения будет правильным решением на пути к выздоровлению. Ведь курение – источник многих других болезней.
Помимо сердца страдают легкие, кожа, эндокринная система. Но основная проблема для курильщиков – психологическая. Причинами сердечных болей, когда принято решение «бросить курить», являются также стресс, негативное настроение. Хорошую поддержку на пути к здоровому образу жизни могут оказать люди, прошедшие через это.
Негативное воздействие курения наносит непоправимый вред всему организму человека. Особенно страдает сердечно-сосудистая система.
Очень важно начать борьбу с курением еще на ранних стадиях. В борьбе с курением используются различные средства. Это могут быть лекарственные препараты, специальные жевательные резинки, пластыри и т.д. Наиболее эффективные результаты дает комплексное решение проблемы.
Понятное видео о вреде курения для сердца:
Атеросклеротическая болезнь сердца атеросклероз аорты: признаки и лечение
Атеросклероз аорты — это дегенеративный процесс, происходящий в стенках самого крупного сосуда кровеносной системы человека.
Обычно болезнь начинается в начале жизни и развивается медленно и тихо. Особенно важно выявлять атеросклероз в основных крупных артериях, таких как аорта и сонная артерия.
Основным началом атеросклероза является образование холестериновых бляшек и эндотелиальная дисфункция, развивающиеся вследствие:
- гиперплазии;
- накопления липидов;
- воспаления.
При развитии болезни может происходить формирование аневризм и изменение жесткости стенки аорты.
Атеросклероз является основной причиной смертности и развития сердечно-сосудистых заболеваний. Это также одна из основных причин, обусловливающих затраты на здравоохранение, ведь недуг развивается достаточно стремительно и все чаще диагностируется у пациентов младшего возраста. Основным следствием атеросклероза является стеноз (артериальное сужение) и связанные с ним эффекты. Это заболевание может влиять на различные участки, сосудистого русла, такие как сонная артерия и аорта.
Недуг может проявляться тремя различными способами, на ранней стадии с аортальной жесткостью, которая может развиваться в сочетании с другими сосудистыми изменениями к аневризме аорты, также может развиваться аортальная бляшка.
Возникновение аортальной жесткости
Возможность поставить точный диагноз на ранней стадии повышается благодаря внедрению инновационных биомаркеров (основа лабораторного анализа) и методов, используемых при проведении инструментального обследования. Этот подход, в диагностике, очень важен для ведения эффективной профилактики, способной предупредить сосудистое поражение на субклинической, бессимптомной стадии. Болезнь удается выявить и, соответственно, вылечить за несколько лет до начала её резкого развития.
 Это же касается и стеноза артерий. Таким образом, можно получить эффективный скрининг и профилактику, которые уменьшают переход болезни к смертельной для пациента стадии. К тому, же нельзя забывать о том, что медикаментозный способ лечения недуга достаточно дорогостоящий.
Это же касается и стеноза артерий. Таким образом, можно получить эффективный скрининг и профилактику, которые уменьшают переход болезни к смертельной для пациента стадии. К тому, же нельзя забывать о том, что медикаментозный способ лечения недуга достаточно дорогостоящий.
Дегенеративная аорта является основной причиной развития сердечно-сосудистых заболеваний и смертности. Считается, что этот недуг имеет решающую роль в раннем возникновении осложнений в функционировании сердечно-сосудистых осложнений.
Также важно вовремя обнаружить атеросклероз устья аорты. Если устье имеет неправильную форму, то риск развития сердечных заболеваний увеличивается в разы.
Когда врач назначает лечение, и прописывает конкретный препарат, он обязательно рекомендует регулярно измерять сердечный ритм и контролировать атеросклеротические симптомы — проверяя состояние сосудов с помощью специального оборудования.
Возникновение аневризмы аорты
Структурные изменения и связанные с ними биомеханические изменения, вызванные атеросклерозом, могут стать причиной развития аневризмы.
Атеросклероз аорты сердца, что это такое, кратко описано выше.
Абдоминальные аортальные поражения, являются фокальным расширением инфаренальной аорты, которые обычно имеют веретенообразную форму и склонность к разрыву.
В результате, аорта имеет аномальную форму с увеличенным диаметром.
- уменьшением количества медиальных эластиновых и гладкомышечных клеток;
- уменьшенной эластичностью, при которой стенка аорты меняет свою упругость.
С течением времени многие бляшки остаются в неизмененном и стабильными виде, но некоторые из них склонны к разрыву. Аортальные бляшки, особенно в дуге аорты (дуга соединяет восходящий и грудной отделы) являются одними из основных причин инсульта и периферической эмболии.
Обычно для скрининга аортальных поражений используется ультразвуковая техника. Атеромы в грудной аорте могут быть обнаружены с помощью транспеофагеальных эхокардиограмм. Этот метод позволяет оценить аорту от корня до нисходящего тракта, за исключением части дистального восходящего сегмента, близкого к сонной артерии. Принятые критерии, используемые для диагностики такого рода повреждений, — это наличие повышенной эхо-плотности аорты с нерегулярностью просвета, утолщениями или другими изъянами.
Трансторакальная эхокардиография, которая показывает более низкую эффективность, может использоваться для скрининга корня аорты и проксимального нисходящего сегмента. Кроме того, использование последнего метода диагностики популярно в случаях, когда необходимо обнаружить очаговые повреждения. В этом случае атеросклероз определяется как нерегулярное утолщение стенок с повышенным эхопризнаком.
Кроме того, аортальные бляшки и очаги поражения, также могут быть обнаружены другими видами диагностического оборудования.
Основные симптомы и возможные осложнения
 Выше описано, чем может грозить данное заболевание организму человека. Появление специфических симптомов, может означать, что человеку следует немедленно обратиться за консультацией к доктору для постановки диагноза и минимизации возможности возникновенияосложнений.
Выше описано, чем может грозить данное заболевание организму человека. Появление специфических симптомов, может означать, что человеку следует немедленно обратиться за консультацией к доктору для постановки диагноза и минимизации возможности возникновенияосложнений.
Основной признак этого заболевания — боль в области грудной клетки. Помимо этого к числу признаков развития заболевания относится появление отдышки.
Опасно то, что в большинстве случаев симптомы могут отсутствовать вовсе. Поэтому, если происходит какое-либо изменение в самочувствии, лучше лишний раз проконсультироваться с опытным врачом.
В мире миллионы людей могут жить с данным диагнозом, при этом, не подозревая о его существовании.
Можно смело говорить о том, что основание для обращения к специалисту, это – болевые ощущения в области груди или спины, без каких-либо для этого причин. Позвоночник также страдает от такого диагноза, поэтому боль может локализироваться не только в груди, но и в спине. Особенно страдает поясничный и шейный отдел.
Среди основных осложнений, следует назвать ишемическую болезнь сердца или стенокардию. Они становятся причиной ухудшения кровоснабжения. Но ИБС, не самый опасный диагноз.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Часто вследствие такого нарушения может менять свое положение клапан в сердце, а также фиксироваться повреждение сосудов, мышц и внутренних органов.
Как лечить болезнь?

Помимо того, что пациент должен регулярно принимать лекарство, которое эффективно снижает уровень холестерина в крови, так же больному придется кардинально менять свой образ жизни.
Но помимо этого, есть множество народных средств, которые могут нормализовать холестериновый показатель в организме.
Если ветвь аорты меняет свою форму, пациенту прописывается специальная диета. Диета при атеросклерозе способна остановить развитие заболевания на его начальной стадии.
Как уже было сказано, изначально недуг проявляется такими симптомами, как учащенное сердцебиение и боли в грудной клетке. Если не начать терапию немедленно, то в итоге человек может получить инвалидность из-за развития серьезных проблем с сердцем или другими внутренними органами.
Прежде всего, следует кардинально изменить свой образ жизни. Полностью отказаться от курения и употребления алкоголя. Выполнять достаточное количество физических нагрузок и питаться здоровой пищей.
Если лечить недуг сразу и с помощью агрессивных методов, то дальнейшее развитие недуга удастся остановить. Также снижается риск развития сердечных приступов.
Помимо этого снижается вероятность появления такого осложнения недуга, как инсульт.
Основными методами лечения атеросклероза являются:
- Ангиография и стентирование. Катетеризация коронарных артерий является одной из самых распространенных и эффективных методов терапии. С помощью тонкого катетера специалисты получают доступ к любой артерии в организме.
- Шунтирование. Хирургическая процедура, гарантирующая 100% устранение опасности развития инсульта и других наиболее опасных осложнений атеросклероза.
Самым опасным последствием болезни считается тромб. Он может стать причиной внезапной смерти пациента. Следует понимать, что подобное нарушение влечет за собой развитие хронических заболеваний, в том числе, сахарного диабета и гипертонии.
Несмотря на то, что болезнь может начать развиваться в достаточно юном возрасте, с её последствиями в основном сталкивается взрослый человек. Поэтому, с годами нужно осуществлять регулярное обследование у врача с помощью различных современных диагностик и соблюдать правильный образ жизни.
Ревматизм сердца, симптомы и лечение которого определяет врач, является достаточно сложной патологией. Это проявление стрептококковой инфекции. В большинстве случаев люди сталкиваются с комбинированным поражением эндокарда и миокарда. Обычно болезнь развивается у молодых пациентов и детей. Чтобы справиться с недугом, нужно сразу обратиться к врачу.
Особенности и виды патологии
Многие люди интересуются, что такое ревматизм сердца. Под этим термином понимают патологию, которая является осложнением инфекционного заболевания, связанного с бета-гемолитическим стрептококком категории А. Для этого заболевания характерно нарушение работы сердца. Код по МКБ 10 – I05-I09. Хронические ревматические болезни сердца.
Развитие патологии связано с повышенной активностью иммунной системы вследствие заражения стрептококками. Именно аутоиммунный ответ провоцирует определенные реакции, обусловленные токсическим повреждением тканей и органов. Прежде всего могут поражаться суставы и сердечная мышца.
В зависимости от локализации существует несколько разновидностей патологии:
- ревмокардит – эта форма патологии диагностируется в 90% случаев;
- перикардит;
- эндокардит;
- миокардит.
В зависимости от особенностей течения болезни существуют такие формы патологии:
- Острый ревматизм – для него характерно стремительное развитие ревматоидной лихорадки. Это состояние сопровождается выраженными симптомами и нуждается в квалифицированной врачебной помощи.
- Подострая форма болезни – патология длится до полугода. При этом выраженность симптомов уменьшается.
- Затяжной ревматизм – длится более 6 месяцев. Симптомы практически пропадают. В этом случае может присутствовать какой-то определенный признак.
- Рецидивирующая форма – после кратковременной ремиссии появляются систематические приступы болезни. На этом этапе у пациента возникают острые симптомы. С каждой новой атакой хронический ревматизм сердца прогрессирует.

- Латентный тип – для него характерны стертые симптомы. Даже дополнительные диагностические процедуры не позволяют получить полную клиническую картину до формирования порока сердца.
В зависимости от степени патологического процесса выделяют следующие варианты активной фазы патологии:
- Первая степень – все симптомы проявляются достаточно слабо. Изменения в лабораторных показателях отсутствуют.
- Вторая степень – характеризуется умеренным развитием. Для нее характерны невыраженные симптомы и минимальные нарушения в лабораторных параметрах.
- Третья степень – сопровождается явными проявлениями с лихорадкой и гнойными очагами. При проведении диагностических процедур удается выявить заметные нарушения.
Помимо этого, патология может иметь неактивное течение. Для нее характерно нарушение гемодинамики исключительно при серьезных физических нагрузках. Изменений в лабораторных анализах в этом случае нет.
В классификацию, которая учитывает степень тяжести воспаления, входят очаговый и воспалительный ревматизм. Для первой формы недуга характерны слабые симптомы недостаточности сердца и увеличение органа в размерах. Это происходит при отсутствии оптимальной терапии.
Большой опасности подвергается митральный клапан, поскольку он чаще всего страдает от воспаления. При выявлении диффузного ревматизма симптомы выражаются более сильно. В этом случае развивается сердечная недостаточность, что влияет на схему выбора терапии.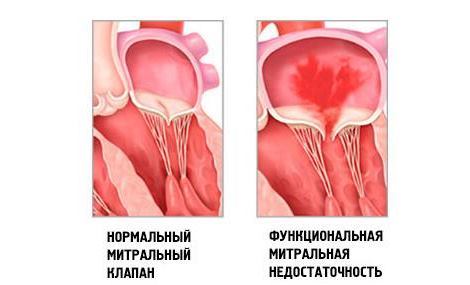
Причины ревматического поражения
Ревматическое поражение сердца сопровождается образованием воспалительных очагов в органе. Для них характерно появление узелков из соединительной ткани. Постепенно в этой области формируются рубцы, что влечет кардиосклеротические процессы. Ключевой причиной недуга считается выработка аутоантител к клеткам сердца.
К развитию аутоиммунной реакции сердца приводит следующее:
- патологии носоглотки – тонзиллит, скарлатина, фарингит;
- инфицирование стрептококками;
- заражение гепатитом В;
- корь;
- паротит;
- генетическая склонность – в этом случае у ребенка может быть диагностирован врожденный ревматизм;
- ослабление иммунной системы;
- склонность к аллергии;
- ревматоидный артрит;
- инфекции, которые приводят к интоксикации организма.
Важно: Под действием перечисленных факторов иммунная система активно продуцирует антитела к вредным агентам. Это влечет сбой и поражение сердца, провоцируя воспалительный процесс. Впоследствии он приводит к грануляции и кардиосклерозу.
Патологии подвержены люди разных возрастных категорий. Однако, чаще всего наблюдается ревматизм сердца у детей 5-15 лет. Также болезнь часто диагностируют у пациентов старше 50 лет. Симптомы ревматизма сердца у взрослых, которые находятся между этими возрастными границами, проявляются так же. Однако вероятность развития недуга намного ниже.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Симптомы ревмокардита
Во время проведения обследования у людей с таким диагнозом выявляют расширение границ сердца, нарушение состава крови, приглушенность тонов и шумы при работе больного органа. При ревматизме чаще поражается клапан сердца и развивается сердечная недостаточность.
Помимо этого, к характерным проявлениям патологии относят следующее:
- увеличение температуры;
- болевые ощущения в груди;

- кровотечения из носа;
- нарушение равномерности работы сердца;
- побледнение кожи;
- повышенная потливость;
- постоянная одышка;
- сильная утомляемость даже при небольших нагрузках.
Диагностика заболевания
Чтобы выявить заболевание, врач анализирует клиническую картину. Однако достоверная диагностика невозможна без проведения специфических исследований:
- Анализ крови – эта процедура помогает оценить содержание лейкоцитов и определить параметры гемоглобина. Также с его помощью удается выявить белковые фракции – появление С-реактивного белка, увеличение фибриногена, повышение уровня глобулинов.
- Электрокардиограмма – с ее помощью удается выявить нарушения проводимости. Также ЭКГ показывает уменьшение вольтажа и помогает оценить экстрасистолию.
- Анализ крови для выявления титров стрептококковых антител – к ним относят антистрептокиназу, антистрептогиалуронидазу, антистрептолизин.
- Фонокардиография – позволяет выявить нарушения тонов сердца и обнаружить появление шумов.
Чтобы поставить точный диагноз, потребуется консультация целого ряда специалистов – терапевта, кардиолога, ревматолога. Также может возникать необходимость в помощи инфекциониста.
Важно: Чтобы оценить прогноз патологии, врач должен учитывать целый ряд особенностей – возрастную категорию, степени тяжести и зону локализации поражений. Самое сложное течение болезнь имеет у детей раннего возраста, поскольку сопровождается постоянными обострениями.
Методы лечения ревматизма сердца
При выявлении ревматизма сердца необходимо подобрать лечение. Обычно пациентов с таким диагнозом госпитализируют в стационарное отделение. Чтобы справиться с симптомами патологии, необходимо подобрать комбинированную терапию. Она подразумевает использование антибиотиков и противовоспалительных препаратов.
Терапия острой фазы
При острой форме заболевания необходимо принимать «Пенициллин». Вещество вводят в определенной дозировке 2 недели. Затем выписывают «Бициллин» с интервалом 2 раза в неделю. Применять это средство нужно до выписки из лечебного учреждения.
При аллергии на препараты из группы пенициллинов необходимо вводить «Эритромицин». Помимо этого, врачи выписывают глюкокортикостероидные гормоны. Однако такие средства назначают в сложных случаях патологии.
Чтобы купировать воспалительный процесс, пациенту рекомендовано принимать ацетилсалициловую кислоту и другие средства с таким же действием. При остром ревматизме терапия длится 1 месяц. Если болезнь имеет подострый характер, ее нужно лечить 2 месяца.
Лечения затяжной патологии
Если справиться с острым ревматизмом не удалось, больному назначают такие препараты, как «Плаквенил» и «Делагил». Они помогают устранить даже рецидивирующую форму недуга. Такие медикаменты относятся к категории хинолинов и должны применяться длительный период времени – 1-2 года.
При неэффективности классических лекарств от ревматизма показано использование иммунодепрессантов. К ним относят «Азатиоприн», «Хлорбутин» и т.д. В этом случае важно находиться под контролем врача и каждый день делать анализ крови.
При необходимости применения гамма-глобулинов нужно одновременно использовать десенсибилизирующие препараты. К ним относят «Димедрол», «Тавегил», «Диазолин».
Однако это схема противопоказана при серьезных нарушениях в работе сердца. В такой ситуации применяют диуретики и сердечные гликозиды. Пациенты должны принимать витамины. Прежде всего врач назначает рутин и аскорбиновую кислоту.
Справиться с заболеванием не удастся без применения средств физиотерапии. Для этого назначают такие процедуры:
- ультрафиолетовое облучение;
- грязевые ванны;
- электрофорез с применением антибактериальных препаратов;
- лечебные воды.
При длительном соблюдении постельного режима пациент нуждается в массаже. С помощью этой процедуры удастся нормализовать кровообращение и купировать воспаление суставов, которое нередко вызывает ревматизм.
Когда патология приобретет неактивный характер, пациенту назначают курсы санаторно-курортной терапии. В течение первых 2 месяцев необходимо будет принимать «Аспирин». Затем на протяжении такого же периода времени нужно пить «Бруфен». В течение 6 месяцев пациент должен принимать «Индометацин». При необходимости схему терапии дополняют витаминами, антибиотиками, десенсибилизирующими препаратами.
Народные рецепты
В дополнение к стандартным методам лечения могут применяться народные средства. К самым популярным рецептам стоит отнести следующее:
- Взять 3 крупных луковицы, добавить 1 л воды и варить четверть часа. Затем еще 30 минут настаивать. Готовый отвар принимать по 250 мл 2 раза в сутки.
- Приготовить таким же образом отвар сосновой хвои, сельдерея, цветков сирени, брусники и черники. Средство необходимо настаивать 25 минут. Затем разделить на 3 порции и пить в течение дня.
- Взять траву зверобоя, добавить 1 л воды и варить 25 минут. Настоять, разделить на 3 раза и пить в течение дня.
Осложнения
К возможным последствиям патологии относят следующее:
- нарушение сердечного ритма;
- хроническая недостаточность сердца;
- инсульт;
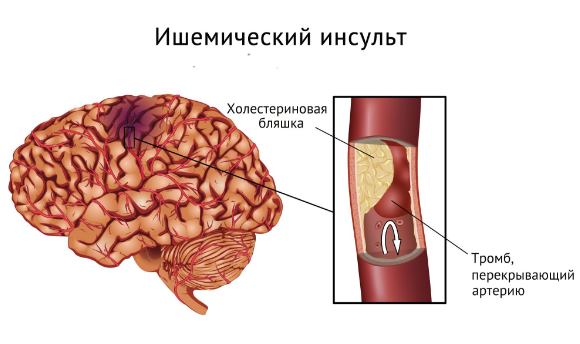
- повышение вероятности инфекционного эндокардита.
Прогноз
Чтобы справиться с патологией, нужно вовремя поставить точный диагноз. На начальном этапе ревматизма сердца можно полностью вылечиться. При развитии митральной недостаточности есть риск развития осложнений – в частности, формирования пороков клапанов.
Ревматизм сердца – опасное нарушение, которое приводит к негативным последствиям для здоровья. Чтобы минимизировать вероятность негативных симптомов, нужно своевременно установить точный диагноз и подобрать адекватное лечение.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях!