Содержание:
В случае нарушения прохождения крови по венечным артериям происходит недостаток кислорода для сердечной мышцы. Из-за этой ишемии запускается ряд следующих друг за другом патологических реакций, что приводит к гибели клеток и формировании рубца на сердце. При гибели клеток развивается инфаркт миокарда. При ишемии – стенокардия. Если боли появляются при физической или эмоциональной нагрузке, то говорят о стабильной стенокардии напряжения.
Нестабильная стенокардия – это заболевание, сопровождающееся сильными болями за грудиной. Они чаще возникают спонтанно и слабо купируются приемом Нитроглицерина. Часто данный лекарственный препарат вообще неэффективен. При нестабильной стенокардии, в отличие от стабильной стенокардии напряжения, на порядок выше вероятность возникновения инфаркта миокарда. По этой причине объем первой помощи и лечение более объемное. Обязательна госпитализация.
Классификация
Нестабильная стенокардия по своей сути является обострением хронической ИБС (ишемической болезни сердца). Под действием определенных факторов увеличивается частота приступов, продолжительность болей и их интенсивность. Снижается переносимость физических нагрузок.
Выделяют 4 вида нестабильной стенокардии:
- Впервые возникшая стенокардия.
- Прогрессирующая стенокардия.
- Постинфарктная стенокардия.
- Стенокардия Принцметала.
Обычно любой из вариантов нестабильной стенокардии после лечения переходит в стабильную стенокардию, но со снижением переносимости физической нагрузки. В народе данное заболевание называют «предынфарктным состоянием» в связи с тем, что часто возникает осложнение в виде инфаркта миокарда.
Причины нестабильной стенокардии
- повышенный уровень холестерина;
- ИМТ (избыток массы тела);
- артериальная гипертензия;
- возраст более 45 лет;
- сахарный диабет;
- курение.
Разрастающиеся атеросклеротические бляшки разрываются в просвет артерии. На поверхности разорванной капсулы оседают тромбоциты и формируется тромб, который в еще большей степени перекрывает сосуд. Одновременно с данными процессами происходит спазм коронарной артерии и приток крови к миокарду резко снижается. Из-за этого и происходит прогрессирование ИБС и возникновение нестабильной стенокардии.
Провоцировать развитие приступов могут следующие факторы:
- Чрезмерные физические нагрузки.
- Усугубление артериальной гипертензии и хронической сердечной недостаточности.
- Алкоголизм.
- Обострение хронических заболеваний.
Симптомы нестабильной стенокардии
Критерии нестабильной стенокардии:
- учащение болевых приступов;
- увеличение интенсивности болей;
- приступы более продолжительны, достигают 15 и более минут;
- возникновение болевых ощущений в ответ на выполнение меньших, чем обычно, физических нагрузок;
- появление приступов в состоянии покоя;
- увеличение потребности в приеме Нитроглицерина и снижение его эффекта.
При прогрессирующей и впервые возникшей стенокардии вышеописанные симптомы беспокоят на протяжении месяца. При постинфарктной боли могут появляться уже на второй день после инфаркта миокарда.
Стенокардия Принцметала (вазоспастическая стенокардия) представляет собой возникновение ишемии вследствие чрезмерного спазма коронарной артерии. Она имеет очень неблагоприятный прогноз. Это связано с возможным развитием крупноочагового инфаркта в первые месяцы после приступа. Обычно такой вариант стенокардии диагностируется у мужчин более молодого возраста. Симптомы появляются в покое, чаще ближе к утру. Скорее всего, это связано с изменениями в работе вегетативной нервной системы: с повышением тонуса вагуса (блуждающего нерва). Между приступами состояние удовлетворительное и переносимость физических нагрузок не снижена.
Диагностика
Помимо предъявляемых жалоб, врачом, в обязательном порядке, оценивается общее состояние гемодинамики пациента. Изучается ритмичность, частота и сила наполнения пульсовой волны, измеряется артериальное давление. Важным диагностическим критерием является реакция на Нитроглицерин.
В обязательном порядке необходимо произвести запись электрокардиограммы минимум в 12 отведениях (стандартная ЭКГ). Признаки ишемии (критерии нестабильной стенокардии):
- снижение или подъем сегмента ST;
- отрицательные либо чрезмерно высокие заостренные зубцы T;
- сочетание обоих этих признаков.
Решение о госпитализации принимается в приемном отделении. Для этого вполне достаточно интерпретации ЭКГ. Дальнейшие диагностические и уточняющие диагноз мероприятия проводятся в стационарном отделении кардиологии.
Обязательные:
 Холтеровское мониторирование
Холтеровское мониторирование
- Общий анализ крови. Возможен лейкоцитоз – повышение количества лейкоцитов.
- БАК (биохимический анализ крови). Здесь изменяются ферменты КФК, АСТ, ЛДГ, повышается уровень тропонина.
- Суточное Холтеровское ЭКГ-исследование. Позволяет выявить все случаи ишемии в течение суток и соотнести их с возникающими болевыми ощущениями в области сердца. Можно определить эпизоды нарушения сердечного ритма.
- УЗИ сердца (эхокардиография). При помощи ультразвука определяют нарушение сократимости участков сердечной мышцы вследствие ишемии.
- Радионуклидная сцинтиграфия. Выполняется при несоответствии клинических проявлений и данных лабораторных исследований. Она позволяет отличить участки некроза миокарда от ишемизированных тканей.
- Ангиография коронарных артерий. Позволяет определить степень проходимости венечных артерий и решить вопрос о целесообразности их стентирования.
В случаях, когда болевой синдром имеет место быть (боли именно кардиологического характера), однако, изменений на ЭКГ нет, пациент должен быть также госпитализирован. Это связано с тем, что электрокардиографические признаки ишемии могут запаздывать относительно клинических проявлений на несколько суток. По этой причине объем обследований должен быть выполнен в полном объеме.
Лечение нестабильной стенокардии
Стационарное лечение нестабильной стенокардии должно проводиться в терапевтическом или кардиологическом отделениях. В особо тяжелых случаях или угрожающих жизни состояниях показано постоянное нахождение пациента в отделении интенсивной терапии и реанимации.
Еще до госпитализации сразу при появлении болей нужно принять 1-3 таблетки Нитроглицерина и таблетку Аспирина. Последний препарат принимается для предупреждения образования тромбов в проблемном коронарном сосуде.
Общие принципы лечения нестабильной стенокардии:
- Ограничение физической активности с назначением полупостельного или постельного режима.
- Частый прием пищи небольшими порциями до 6 раз в сутки.
Медикаментозная терапия: Медикаментозная терапия
Медикаментозная терапия
- Внутривенное капельное введение нитратов особенно в первые дни заболевания (Изосорбида динитрат, Изокет). Далее препараты из данной группы постепенно отменяются.
- Введение Гепарина. В первые часы внутривенно, затем подкожно около четырех раз в сутки. Параллельно этому проводится контроль свертываемости крови.
- Аспирин в дозе 100 – 200 мг в сутки. Для предупреждения осложнений со стороны слизистой оболочки желудка используют кишечнорастворимые формы Аспирина (Кардиомагнил, Аспирин-кардио).
- Ингибиторы АПФ (Эналаприл, Периндоприл).
- Бета-адреноблокаторы (Пропранолол, Метопролол). Противопоказаны при заболеваниях легких и стенокардии Принцметала.
- В случае стенокардии Принцметала назначаются антагонисты кальциевых каналов (Верапамил, Нифедипин, Коринфар). При вазоспастической стенокардии имеют более выраженный эффект, чем Нитроглицерин.
- Диуретики (мочегонные). Назначаются при сопутствующей застойной сердечной недостаточности (Фуросемид, Гидрохлортиазид, Индапамид).
- Наркотические анальгетики при выраженном не купирующимся болевом синдроме (Морфин, Фентанил).
При возникновении осложнений в виде отека легких или инфаркта миокарда дальнейшая симптоматическая терапия проводится в отделениях кардиореанимации. В некоторых случаях диагностическая коронарография становится лечебным мероприятием — дополняется пластикой сосуда или его стентированием. Еще одним хирургическим лечением стенокардии является аорто-коронарное шунтирование.
Дальнейший образ жизни со стенокардией
Пациенты, перенесшие стенокардию и прошедшие курс лечения в стационаре, направляются на реабилитацию в санаторий. Дальнейший прием назначенных препаратов обязателен. Также важно продолжать вести здоровый образ жизни с умеренными физическими нагрузками. Обязательно регулярное пребывание на свежем воздухе и полноценный сон с отдыхом.
Должна соблюдаться специальная диета и правильный рацион питания. Рекомендуется готовить пищу на пару, варить или запекать. Приветствуется прием овощей и фруктов, соков и киселей, круп и молочных продуктов. Следует ограничить жирное мясо и животные жиры. В обязательном порядке исключается алкоголь, острые, жирные, копченые и соленые блюда. Ограничивается до минимума потребление соли.
Для предупреждения повторных приступов и ведения нормальной жизнедеятельности крайне важен пожизненный прием некоторых препаратов, назначаемых кардиологом. Восстановление трудоспособности возможно уже спустя 2 недели от начала заболевания.
Осложнения и их профилактика
Основные опасные состояния организма, к которым может привести нестабильная стенокардия:
- инфаркт миокарда;
- острая сердечная недостаточность в т.ч. отек легких;
- возникновение аритмии (нарушение сердечного ритма);
- фибрилляция желудочков и внезапная смерть.
Для предупреждения развития осложнений важно всего лишь вовремя обратиться к врачу и в обязательном порядке выполнять все рекомендации вплоть до прохождения полного стационарного курса лечения вне зависимости от тяжести заболевания.
Прогноз заболевания
В случае своевременного обращения за медицинской помощью и выполнения ее в полном объеме – прогноз относительно благоприятный. Однако, несмотря на все усилия врачей и придерживание пациентом всех правил лечения и здорового образа жизни, у порядка 20% больных развивается инфаркт миокарда. При возникновении осложнений прогноз полностью зависит от их тяжести.
Исходя из этого, можно сделать вывод, что нестабильная стенокардия – опасное заболевание сердечно-сосудистой системы, при котором высок риск летального исхода. Но при своевременном лечении риск фатальных осложнений для организма можно снизить до минимума.
Видео по теме: «Нестабильная стенокардия»
Стенокардия (или грудная жаба) как симптоматический комплекс при ишемической болезни сердца (ИБС) может быть полностью устранена только хирургическим лечением. Оно предполагает восстановление нормальной ширины просвета пораженных коронарных артерий для свободной циркуляции крови по ним. Без операции прогноз тоже может быть положительным, но для этого, скорее всего, придется принимать таблетки от стенокардии всю оставшуюся жизнь. Существует определенный список препаратов, которые принято назначать для устранения ишемических синдромов. Каждый из них имеет свои особенности.
Препараты для лечения стенокардии
 Медикаментозная терапия направлена на купирование симптомов во время приступа, профилактику новых рецидивов, предупреждение опасных последствий. Выбор средств, схемы приема и дозировки осуществляется с учетом индивидуальных особенностей организма (возраст, пол, сопутствующие заболевания, наследственные аномалии) и степени тяжести патологического состояния (функциональный класс). Лечение стенокардии может проходить в домашних условиях или в стационаре.
Медикаментозная терапия направлена на купирование симптомов во время приступа, профилактику новых рецидивов, предупреждение опасных последствий. Выбор средств, схемы приема и дозировки осуществляется с учетом индивидуальных особенностей организма (возраст, пол, сопутствующие заболевания, наследственные аномалии) и степени тяжести патологического состояния (функциональный класс). Лечение стенокардии может проходить в домашних условиях или в стационаре.
Все базисные препараты для борьбы со стенокардическими приступами можно разбить на несколько видов:
- Антиангинальные (бета-блокаторы, антагонисты кальция, нитраты).
Снижают нуждаемость миокарда в кислороде, а также улучшают снабжение сердечной мышцы этим важным элементом.
Не дают образовываться тромбам, предотвращая выработку тромбоксана.
Лекарства оказывают защитное действие по отношению к кардиомиоцитам. Провоцируют выработку дополнительной энергии для совершения сокращений с минимальной затратой кислорода.
Средства антиангинальной направленности
Нитраты. Используются для лечения острых симптомов (тяжелая одышка, сильная боль в груди), предупреждают новые приступы. Необходимый эффект достигается расширением просвета кровеносного русла, что облегчает доступ кислорода к сердечным тканям. Длительное применение способствует привыканию организма, поэтому препарат целесообразно употреблять в момент развившегося приступа, а также перед предстоящей физической или эмоциональной нагрузкой.
- «Нитроглицерин» – первый помощник во время приступа. Наименование препарата у всех на слуху. Его можно встретить в разных формах: спрей, таблетка, капсула, мазь, даже пленка и пластырь. Современная фармакология предлагает много аналогов известного сосудорасширяющего лекарства: «Депонит», «Нитрадиск», «Гилустенон», «Нитрокор», «Нитрангин».

Наиболее распространена таблетированная форма. Для быстрого купирования симптомов стенокардии она помещается под языком. Хороший эффект ощущается уже спустя 2-3 минуты, продолжается до 30 минут.
Капсулу отличает более долгое действие, употребить ее нужно заранее, для предупреждения приступа перед нагрузкой. Рекомендованная суточная доза – 1-2 шт. на голодный желудок.
Мазевое средство распределяется по дозировочной бумаге в нужном объеме и прижимается к участку кожи, на котором нет волосков.
Спрей распыляется в ротовую полость, показывает мгновенный результат, но его эффект не продолжителен.
Препарат в виде пленок и пластин предназначен для закрепления с внутренней стороны щек или на десну. Продолжительность действия – до 4 часов.
- «Изосорбида динитрат» применяется в таблетках, капсулах, аэрозолях. Известен и под другими названиями: «Изокет», «Нитросорбид», «Кардикет», «Изолонг». Привычная дозировка: 40-60 мг в сутки за 2-3 приема. Максимально допустимое суточное количество – 120 мг. Лечить стенокардию этим препаратом дольше 6 недель нельзя, чтобы не возник эффект привыкания.
- «Изосорбида мононитрат» предлагается покупателю в аптеках в таблетированном и капсульном вариантах. Наименования аналогов с подобным действующим веществом: «Моночинкве», «Изомонит», «Пентакард». Минимальная доза в сутки составляет до 2 таблеток в два приема или одну капсулу. При недостаточности лечебного эффекта это количество может быть увеличено согласно назначению врача.
 Антагонисты кальция. Назначение препаратов этой группы – блокировать поступление ионов кальция в клетки миокарда. Как следствие, скорость сокращений сердца уменьшается, ритм стабилизируется, артериальное давление снижается, спазмированные сосуды расслабляются. Кровь может свободно циркулировать, что увеличивает доставку питания к мышечным тканям. Орган работает в менее интенсивном режиме, поэтому не нуждается в большом количестве кислорода.
Антагонисты кальция. Назначение препаратов этой группы – блокировать поступление ионов кальция в клетки миокарда. Как следствие, скорость сокращений сердца уменьшается, ритм стабилизируется, артериальное давление снижается, спазмированные сосуды расслабляются. Кровь может свободно циркулировать, что увеличивает доставку питания к мышечным тканям. Орган работает в менее интенсивном режиме, поэтому не нуждается в большом количестве кислорода.
Названия препаратов для лечения стенокардии из группы ингибиторов кальция:
Предполагаемое суточное количество варьируется от 5-10 мг («Амлодипин») до 240-480 мг («Верапамил ретард»). Распределяют его на 1-2 приема. «Нифедипин» разрешается использовать совместно с бета-блокаторами.
«Дилтиазем» назначают как эффективную помощь при стенокардии Принцметала, «Верапамил» подходит для лечения стабильной стенокардии напряжения, «Амлодипин» помогает при вазоспастической стенокардии.
Бета-блокаторы. Лекарства призваны снижать высокое давление в артериях и нормализовать сократительную деятельность сердечной мышцы. В результате кислород миокарду нужен в меньших количествах. Плюсы подобных препаратов при лечении стенокардии: не обладают свойством накопления, не дают эффекта привыкания. Но при этом они вызывают много побочных реакций, поэтому не назначаются на длительный срок и в больших дозах. Бета-блокаторы, как и антагонисты кальция или ингибиторы АПФ («Эналаприл»), используются также для купирования приступов гипертонии. Вот примерный перечень распространенных препаратов:

В зависимости от действующего вещества различаются суточные дозы и кратность приема. Например, лекарство «Бисопролол» от стенокардии сердца принимают раз в сутки по 5-20 мг, «Талинолол» – 100-200 мг однократно, «Пиндолол» – по 5-10 мг 3-4 раза, «Атенолол» – 50-100 мг в один или два приема.
Антиагреганты против образования тромбов
- Самый популярный представитель из этой линии препаратов – «Аспирин». Его фармакологические варианты нового поколения «Аспирин Кардио», «Кардиомагнил», «ТромбоАсс» меньше травмируют слизистую желудка. Дозировка колеблется от 75 до 150 мг, это количество надо выпить за один раз.
Если больной плохо переносит «Аспирин», ему можно предложить «Клопидогрел» – более сильный препарат и более дорогой. Он также показан при тяжелых формах стенокардии.
Врачи рекомендуют всем, у кого в семье наблюдались случаи острых или хронических патологий сердечно-сосудистой системы, принимать «Аспирин» или другой антиагрегант курсом в качестве профилактики, минимум раз в год. Перед этим, как правило, пациент проходит полное ежегодное обследование всех органов и систем. Это позволит выявить патологию на ранних стадиях, а уже существующую болезнь проследить в динамике.
Цитопротекторы
Делают миокард более устойчивым к повреждениям, улучшают метаболизма в участках развития ишемии. К цитопротекторам относят таблетки от стенокрадии сердца с названиями: «Рибоксин», «Триметазидин», «Предуктал», «Милдронат», «Ремекор», «Тримектал».
- как аналог, если пациент не переносит привычные препараты с антиангинальным действием;
- при комбинированной терапии;
- при наличии в анамнезе сахарного диабета;
- пациентам с хронической сердечной недостаточностью.
Средняя взрослая доза – 20 мг или 35 мг (пролонгированный препарат)
«Милдронат» («Мельдоний») способен:
- повышать трудоспособность,
- содействовать укреплению клеточного иммунитета,
- снимать психическое и физическое напряжение.

Показан в комбинации с другими препаратами при ишемической болезни сердца. Часто рекомендуется профессиональным спортсменам как средство, усиливающее толерантность к нагрузкам, питающее миокард и другие мышцы, помогающее избавиться от усталости.
Дозировка суточная 500-1000 мг, она делится на два приема или может быть выпита за один раз.
Препараты для лечения стенокардии: сравнительная таблица
| Наименование препарата | Примерная цена | Производитель | Действующее вещество |
|---|---|---|---|
| «Нитроглицерин» | 50 руб. | Россия | нитроглицерин |
| «Гилустенон» | 300 руб. | Нидерланды | |
| «Анаприлин» | 27 руб. | Россия | пропранолол |
| «Небилет» | 980 руб. | Германия | небиволол |
| «Дилтиазем» | 166 руб. | дилтиазем | |
| «Амлодипин» | 60 руб. | Россия | амлодипин |
| «Аспирин» | 250 руб. | Германия | ацетилсалициловая кислота |
| «Клопидогрел» | 400 руб. | Россия | клопидогрел |
| «Милдронат» | 450 руб. | Латвия | мельдоний |
| «Предуктал» | 950 руб. | Россия | триметазидин |
Лекарственные препараты могут вызывать побочные эффекты, которые особенно надо учитывать при лечении людей пожилого возраста, а также пациентов с наличием в анамнезе других хронических заболеваний.
Вот неполный перечень негативных явлений, которыми может сопровождаться прием стенокардических средств: брадикардия, гипертензия или пониженное давление, боли в области головы, повышенная возбудимость, удушье (бронхоспазм), кашель, головокружение, кожная сыпь, диарея, отек легких, аритмия, тошнота.
Нетрадиционное лечение стенокардии
Домашняя медицина не должна заменять собой основного лечения, но может служить хорошим подспорьем в борьбе с опасным недугом. Народные рецепты содержат только натуральные продукты, которые действуют мягко, без последствий, но при этом достаточно эффективны.
Распространенными средствами являются лимон, мед, алоэ, чеснок, боярышник, валериана и множество других растений.
Несколько примеров народного лечения стенокардии:
- Состав смеси: чеснок (5 головок), лимоны (10 шт.), мед (литр). Приготовление: сок из лимонов, нарезанный чеснок смешать с медом, настаивать 7-10 дней в темном, холодном погребе. Применение: подержать во рту несколько чайных ложечек до полного растворения перед приемом пищи, повторить дважды в день.
- Состав смеси: алоэ (5 листков), лимоны (2-3 крупных экземпляра), мед (0,5 кг). Приготовление: сок из листьев алоэ и лимонов влить в банку с медом, все смешать хорошенько. Хранить на холоде. Применение: за час перед едой надо съедать одну столовую ложку. В году надо пройти 4 лечебных курса (2 месяца употреблять, месяц перерыв).
- Чай из плодов боярышника. Готовить очень просто: сушеные ягоды заваривают кипятком в термосе. Пить вместо чая. На литр воды брать до 4-х ст. ложек боярышника. Также можно приготовить мятный чай, добавив в него валериановый корень.

Китайская медицина рекомендует лечение стенокардии иглоукалыванием, этот способ укрепляет сердечную мышцу, купирует острые боли. Метод основан на знании особых точек, отвечающих за здоровье сердца и сосудов: они располагаются на руках, в области спины, грудины.
Особую популярность получили китайские трансдермальные пластыри от различных заболеваний, в том числе и сердечно-сосудистых. Пропитанные богатым составом лекарственных растений, они обладают широким спектром действий. По отзывам покупателей, экстракты трав, проникая через кожу в кровь, эффективно устраняют приступы стенокардии.
Лечение стенокардии не приводит к полному избавлению от недуга, но если не принять необходимых мер, патология начинает прогрессировать. Поддерживать оптимальный уровень жизни, не прибегая к оперативному вмешательству, можно, принимая для профилактики острых клинических проявлений назначенные доктором лекарства. Систематическая медикаментозная терапия также поможет предотвратить серьезные осложнения: кардиосклероз, инфаркт миокарда, тяжелая аритмия, недостаточность сердца. Выполняя все рекомендации по питанию, исключив, по возможности, факторы риска, укрепляя свое здоровье умеренной физкультурой, положительными эмоциями, полноценным отдыхом, можно свести проявление ишемической болезни к минимуму.
Н естабильная стенокардия — это разновидность коронарного синдрома, при котором происходит сужение просвета одноименной артерии, питающей мышечные волокна. Итогом оказывается так называемый сердечный приступ, который может закончиться инфарктом.
Согласно наименованию, данная разновидность патологического процесса характеризуется быстрым или медленным, но неуклонным прогрессированием в течение нескольких лет или даже их десятков. Кому повезет.
Перспективы излечения различны. Нестабильная форма стенокардии рано или поздно заканчивается отмиранием мышечных тканей, собственно инфарктом и летальным исходом.
Механизм развития симптома
Суть становления болезнетворного явления кроется в нарушении обеспечения кардиальных структур, в частности миокарда кровью, а значит кислородом и питательными веществами.
Длительность развития проблемы — от нескольких месяцев до пары лет, затем стенокардия выходит на постоянно прогрессирующую прямую с отложенной перспективой инфаркта. Возможность сохраняется даже на фоне терапии.
Один или два фактора вызывают начало нестабильной стенокардии:
- Коронарная артерия сужается (стенозируется).
- Реже происходит закупорка просвета сосуда холестериновой бляшкой или тромбом.
В первом случае более вероятна нарастающая клиническая картина, с хроническим или латентным течением. Во втором — острая разновидность.
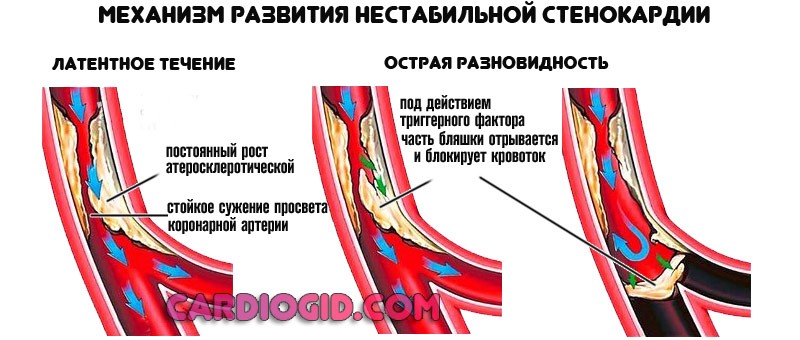
Как только кровоснабжающая структура сужается до 70%, возникают типичные симптомы. Среди которых боли в груди и прочие.
В отсутствии срочной помощи возможна острая ишемия миокарда, инфаркт и смерть от недостаточности работы мышечного органа.
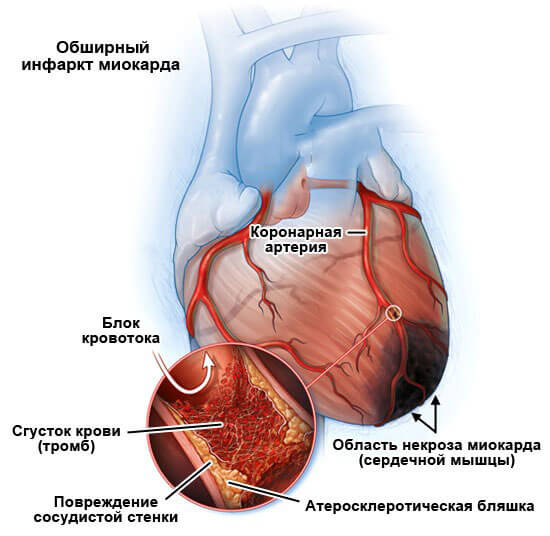
Перспектива восстановления напрямую зависит от скорости первой помощи, ее характера и грамотности, адекватности основной терапии в стационаре.
Отличия от стабильной формы
Типичные черты классической, стабильной разновидности патологического процесса:
- Медленное развитие. Продолжительность становления — несколько лет.
- Относительная предсказуемость. Как только болезненные признаки и сами анатомические изменения достигают некоторой критической массы, явление останавливается, прогрессирования больше нет, что дает надежды на полное восстановление при грамотном лечении.
- Хороший прогноз. Эффективность терапии варьируется в пределах 80-90%, что делает курацию необходимым элементом выведения пациента из патологического состояния.
- Слабость симптомов. Проявления по сравнению с иной формой характеризуются мягкостью, сердечные приступы редкие, это скорее исключение. Возникает на фоне длительного течения процесса, при запущенной разновидности.
Нестабильная стенокардия — полная противоположность: прогрессирует быстро, отличается яркой клинической картиной, объективные признаки тяжелы и снижают качество жизни в разы, риск инфаркта зависит от длительности и характера процесса, в целом находится в пределах 60%, даже лечение не избавляет от такой вероятности.
Зачастую и этиология болезнетворного процесса отличается:
- стабильная разновидность определяется холестеринемией и формированием бляшек;
- нестабильный тип — тромбоэмболией, кардиальными органическими проблемами, запущенным атеросклерозом при кальцификации липидных отложений.
Лечение дифференцированное, требует тщательной диагностики кардиологического плана. Как правило, хирургическое.
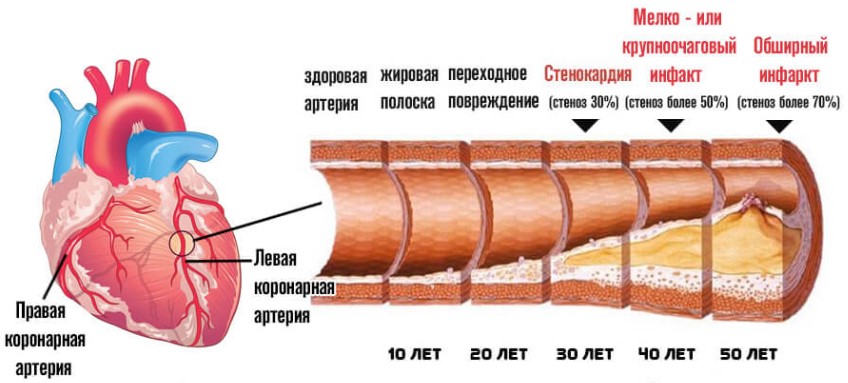
Классификация нестабильной стенокардии
Типизация проводится по двум основаниям: характерный момент выявления, течение, также степень выраженности и анатомических отклонений. В соответствии с основным критерием выделяют:
- Первичная или недавно возникшая форма . Характеризуется развившимися только что симптомами нестабильной стенокардии, при этом проявления должны начаться менее 2-х месяцев назад. Симптомокомплекс нарастает постепенно или резко, скачкообразно, восстановление все еще возможно, потенциально обратимое явление. На фоне сердечного приступа прогноз существенно ухудшается.
- Постинфарктный тип . Как и определяется из названия, возникает как итог некроза кардиомиоцитов. Чем больше площадь, тем серьезнее последствия. Приступы стенокардии могут возникать до нескольких раз в неделю, каждый тяжелее предыдущего. Вне медицинской помощи срочного рода вероятно развития рецидива, на сей раз летального.
- Стенокардия покоя . В основном связана с неврогенными или гормональными факторами, реже с сугубо кардиальными. Процесс сопровождается стенозом коронарных артерий. Приступы частые. До нескольких раз в краткосрочной перспективе, длительность каждого эпизода около 10-20 минут. Выявить подобное явление трудно, поскольку в моменты ремиссии объективных признаков нет. Состояние опасно инфарктом. Риск почти 80%, перспективы развития — 3-6 месяцев, бывает и быстрее.
- Прогрессирующая разновидность. Соответствует любой представленной выше форме. Характеризует течение патологического процесса. В данном случае наблюдается учащение приступов, до 6-10 раз в неделю. Восстановление проблематично, поскольку имеют место органические патологии. Инфаркт почти неминуем, лечение радикальное, эффективность его предсказать сложно.
Стадии патологического процесса
Второй критерий определяется следующими стадиями болезнетворного явления:
- Первая или легкая. Приступов нет, симптомов соответственно тоже. Характеризуется объективными отклонениями, и то не всегда. Поскольку типичные признаки возникают только по ходу спазма коронарных артерий. Органических нарушений еще нет, процесс полностью обратимый. На этом этапе нестабильная стенокардия долго не задерживается, продолжительность благоприятного периода — около 1 года или чуть более того.
- Вторая. Умеренная. Определяется легкими приступами, длятся они не свыше 30 минут, при этом дефектов со стороны кардиальных структур не остается. Восстановление все еще вероятно, но помощь зачастую хирургическая. Происхождение процесса кардиальное, реже неврогенное или гормональное.
- Третья. Выраженная. Тяжелые органические изменения со стороны сердца и коронарных сосудов, недостаточность прогрессирующего типа, гемодинамические нарушения и дисфункции органов. Восстановление маловероятно, однако есть шансы продлить жизнь пациенту и насколько можно отсрочить инфаркт. В этот момент излечение вероятно только путем трансплантации донорского сердца.
- Четвертая фаза. Терминальная. Риск некроза кардиомиоцитов максимальный, при этом после первого эпизода неминуем и второй. Терапия, даже радикальная имеет мало смысла. Единственный шанс на спасение — срочная трансплантация сердца.
Классификации требуются для стадирования клинической формы патологического процесса с одной стороны, с другой же для определения путей курации и перспектив действенности лечения.
Причины
Факторы, как уже понятно, гормональные, кардиальные или же неврогенные.
- Сахарный диабет. Системное, хорошо изученное заболевание. Влечет генерализованные нарушения со стороны органов. Восстановление невозможно, лечение пожизненное, поддерживающее и экстренное на фоне приступов. Стенокардия возникает как позднее следствие, предсказать, когда этот момент даст знать о себе сложно.
- Гипертиреоз. Избыточная выработка гормонов щитовидной железы. Т3, Т4, также ТТГ (гипофизарного вещества). Суть лечения заключается в нормализации фона специфических соединений, что требует комплексной помощи со стороны эндокринолога. Необходима диета и применение препаратов йода для нормализации состояния. Изменение не носят терминального характера, если не запускать явление. Учитывая, что симптомы достаточно развиты, не заметить их трудно.
- Ожирение. Основная причина — нарушение липидного обмена и метаболизма в целом. Как итог — развитие сахарного диабета и отложение холестериновых бляшек на стенках сосудов. Собственно повышение массы тела — это не фактор становления. Все куда сложнее.
- Злоупотребление алкоголем. Как ни странно, лица, постоянно выпивающие в больших количествах, менее подвержены развитию патологий кардиального рода, до тех пор, пока поддерживают тело спиртным. Абстинентный синдром заканчивается стенокардией в 100% случаев, если речь о давней, тяжелой форме алкоголизма.
- Использование наркотиков. В особенности сажают сердце классические вещества — кокаин и героин. Не говоря об уличных разновидностях непонятного строения — дезоморфине и прочих. Лица, потребляющие такие соединения, долго не живут. Стенокардия провоцирует инфаркт почти сразу, восстановление смысла не имеет, слишком тяжелы органические отклонения.
- Курение. Обладает отсроченным действием. Сначала пациент вряд ли что-то почувствует. Не возникнет симптомов и после первого года потребления табака. Все проблемы появятся позднее. К тому моменту встать на ноги будет очень непросто. Возникает комплекс проблем. Классическое сочетание — ХОБЛ + коронарная недостаточность. Смерть наступает в результате инфаркта, инсульта или же тромбоэмболии. Бонусом идет закупорка артерий нижних конечностей или стойкий стеноз структур. Результат — гангрена, необходимость ампутации.
- Недавно перенесенный инфаркт. Сказывается генерализованное нарушение гемодинамики. Когда возникло острое отмирание тканей, рецидив почти неминуем. Если повезет — можно отсрочить его на многие годы, порой смерть наступает вообще от другого фактора, пациент не успевает дожить до второго инфаркта.
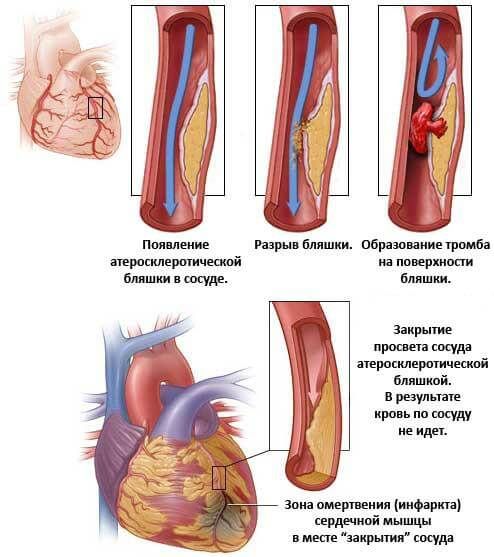
- Спазм коронарных артерий . Возникает под воздействием ангиотензина-II, и альдостерона. Также в результате нарушения процессов торможения в нервной системе. Лечение срочное, с применением медикаментов снижающих давление.
- Гипертоническая болезнь 2-3 стадий , без профильной терапии или по причине недостаточных мер восстановления.
- Атеросклероз. Самый вероятный патологический процесс со стороны кровоснабжающих структур организма, приводящий к ИБС ( ишемической болезни сердца ), которая является причиной приступов нестабильной стенокардии. Характеризуется стенозом коронарных артерий или, чаще, отложением холестериновых бляшек в сосудах.
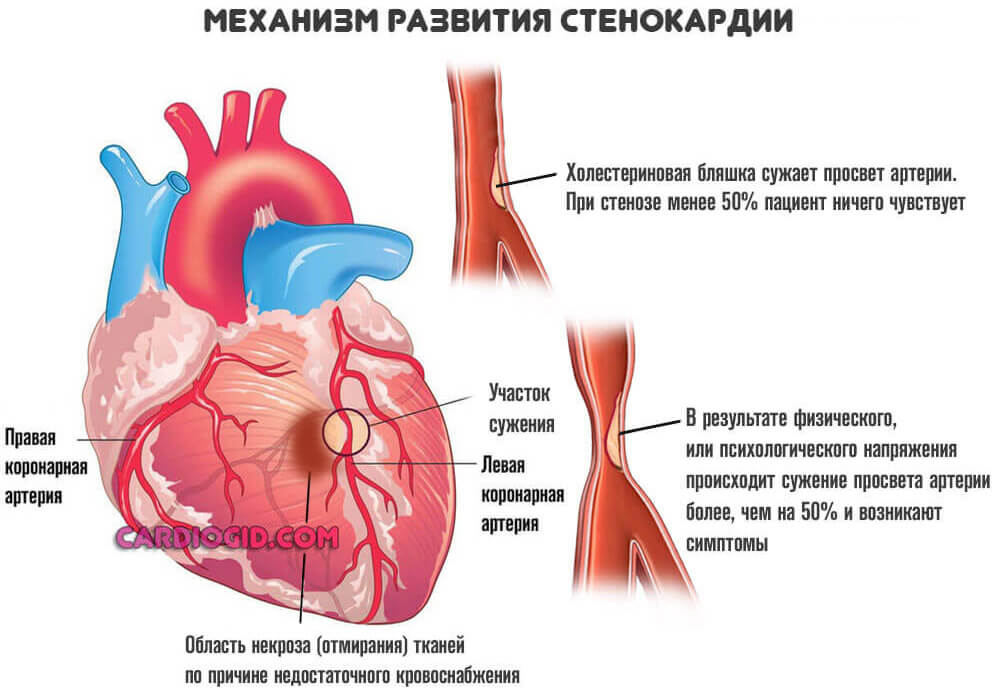
Чтобы начался приступ нестабильной стенокардии, необходим триггерный фактор:
- Интенсивная физическая нагрузка.
- Потребление напитка с кофеином.
- Курение.
- Стресс.
- Усталость и недосыпание.
- Длительное применение лекарственных средств кардиального свойства.
Симптомы
Проявления возникают при перекрывании просвета артерии на 70% и более. Кровоснабжение существенно падает, гемодинамика нарушается. Приступ сложно спутать с прочими процессами.
Симптомы нестабильной стенокардии определяются со стороны нервной и сердечнососудистой систем:
- Интенсивная боль в грудной клетке с левой стороны. Отдает в руку, лопатку, спину или поясницу. Длительность соответствует продолжительности эпизода. Купирование проводится препаратами анальгетического свойства.
- Одышка. На фоне физической нагрузке. А если патологический процесс течет давно, то даже в состоянии полного покоя.
- Диспепсические явления. Изжога, тошнота, рвота, боли в животе. Возникают как следствие.
Нестабильная стенокардия в редких случаях может быть ошибочно принята за язву или прочие процессы гастроэнтерологического плана.
Продолжительность эпизода — около 10-30 минут или чуть более. Проходит самостоятельно, если не возникло инфаркта.
Первая доврачебная помощь
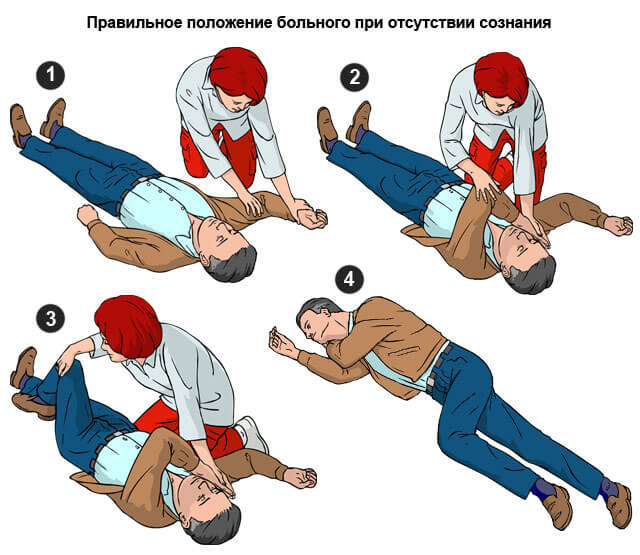
Начальные методы догоспитальной помощи требуют обязательного соблюдения четкого алгоритма:
- Вызвать бригаду докторов.
- Измерить артериального давления, скорости сокращений сердца (ЧСС).
- Усадить пациента. Под спину положить валик. Можно использовать одеяло или же одежду. Подобная поза позволит обеспечить адекватное кровообращение в кардиальных структурах, предотвратит развитие инфаркта.
- Дать прописанные препараты. Если пациент посещал кардиолога ранее, наверняка есть рекомендации по мерам доврачебной помощи.
При впервые возникшей стенокардии самостоятельно использовать препараты нельзя, неизвестна реакция организма и можно сделать только хуже. Смерть — наиболее вероятный исход самолечения в период приступа.
- Открыть окно или форточку для обеспечения притока свежего воздуха в помещение. Кислород необходим для купирования наиболее грозных последствия нестабильной стенокардии: гипоксии и отклонений гемодинамики.
- Снова измерить уровень артериального давления, высчитать ПД (систолический показатель минут нижний), оценить частоту сердечных сокращений.
При потере сознания развернуть голову в сторону, освободить язык, попытаться привести больного в чувства с помощью нашатырного спирта (раствора аммиака).
Действовать нужно быстро, но первичные мероприятия не заменяют квалифицированного восстановления в стационаре.
Диагностика
Ведение больных с коронарной недостаточностью (частная разновидность — нестабильная стенокардия) — задача профильного врача.
При подозрениях есть смысл госпитализировать человека на короткое время, это наиболее верное решение, потому как на кону жизнь больного. Очередной эпизод может стать последний.
- Устный опрос пациента. Жалобы типичны, что позволяет сделать выводы почти сразу.
- Сбор анамнеза. Данные за органические патологии также на поверхности. Это путь к выявлению происхождения процесса.
- Измерение артериального давления, ЧСС.
- Выслушивание сердечного звука. Тоны глухие, неритмичные. Нарушения усугубляют прогноз.
- Суточное мониторирование с помощью автоматического аппарата холтера.
- Электрокардиография. Специфические функциональные признаки на ЭКГ включают в себя уширение комплекса QRS, преждевременное появление зубца P, куполообразный подъем сегмента ST и многие иные. Расшифровка проводится кардиологом и специалистом по диагностике. Возможны ошибки.
- Эхокардиография. Для определения органических изменений, пороков.
- МРТ или КТ.
- Ангиография коронарных артерий.
В системе этого хватит. Возможно привлечение сторонних специалистов, в рамках расширенной диагностики, если данных за сердечные источники проблемы нет.
Лечение
Терапия смешанная, превалирующая методика зависит от стадии и характера явления.
Медикаментозные способы включают в себя применение таких средств:
- Противогипертонические. Антагонисты кальция, бета-блокаторы и ингибиторы АПФ. Все они направлены на решение одной задачи — снижение АД, расширение сосудов.
- Статины. На фоне атеросклероза ранних степеней. Устраняет холестериновые отложения. Наименования многочисленные, подбор проводится врачом. Побочных эффектов масса, самостоятельный прием исключен.
- Противотромбические. Восстанавливают реологические свойства крови. Текучесть в основном. Аспирин предпочтителен.
Медикаментозное лечение нестабильной стенокардии действенно на 1-2 стадиях патологического процесса. Позже — это уже поддерживающая терапия на фоне основной методики оперативного плана. Также препараты могут применяться в рамках подготовительного периода, для снижения рисков.
Хирургическая помощь требуется в большинстве запущенных случаев. Проводится коронарное шунтирование (создание обходного пути кровообращения), также пластика сосудов, если еще есть шансы восстановить нормальную работу артерии.
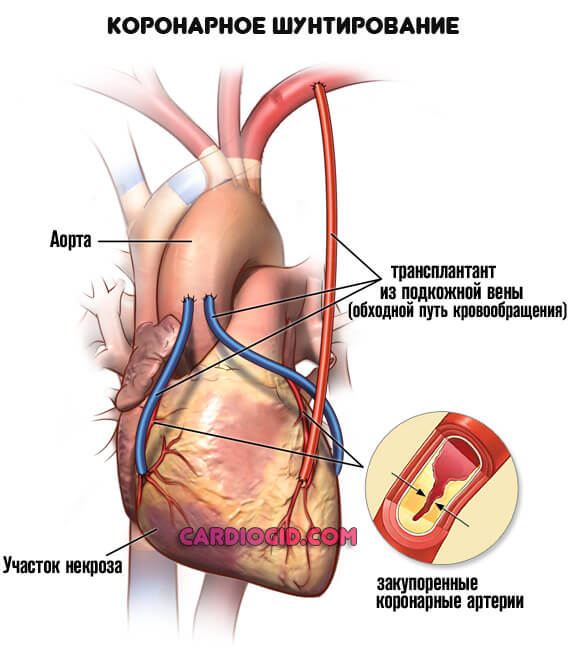
Эффективность того или иного способа зависит от конкретной ситуации, универсальных рецептов нет. Потому велика роль квалификации лечащего кардиохирурга.
Все описанные способы действенны, если нет существенных нарушений со стороны самого сердца. Органические трансформации ухудшают исход.
Также имеет смысл изменить образ жизни. Особенно важно это на ранних этапах есть шансы полного устранения процесса нерадикальными методами.
- Отказ от пагубных привычек. Нельзя ни капли алкоголя, сигареты полностью исключаются.
- Коррекция рациона. Лечебные столы №3 и №10, далее по собственному усмотрению.
- Здоровый сон 8 часов за ночь.
- Физическая активность на минимальном уровне (прогулки, плавание, велоспорт, ЛФК).
Лечебные меры сложны, восстановление требует усилий со стороны врачей и самого пациента. Шансы неочевидны даже при комплексном подходе.
Прогноз и вероятные осложнения
Возможные последствия таковы:
- Инфаркт миокарда. Самый частый вариант и основная причина смерти больных с коронарной недостаточностью.
- Остановка сердца.
- Кардиогенный шок. Падение АД и кровяного выброса.
- Инсульт. Острое нарушение питания церебральных структур с развитием дефицитарных явлений по части головного мозга. Несет большую опасность для жизни, а с другой стороны даже полное восстановление функций не гарантирует отсутствия дефектов высшей нервной деятельности.
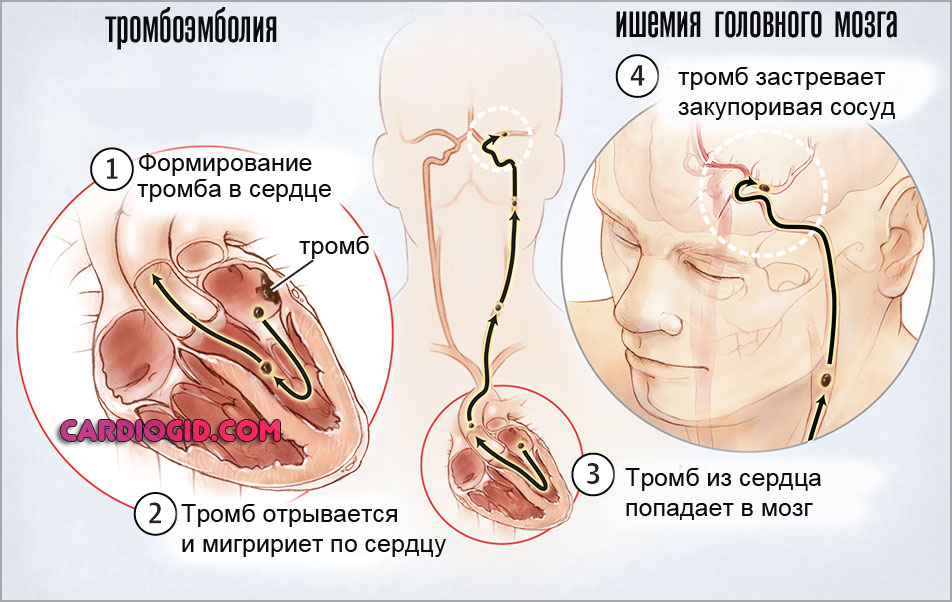
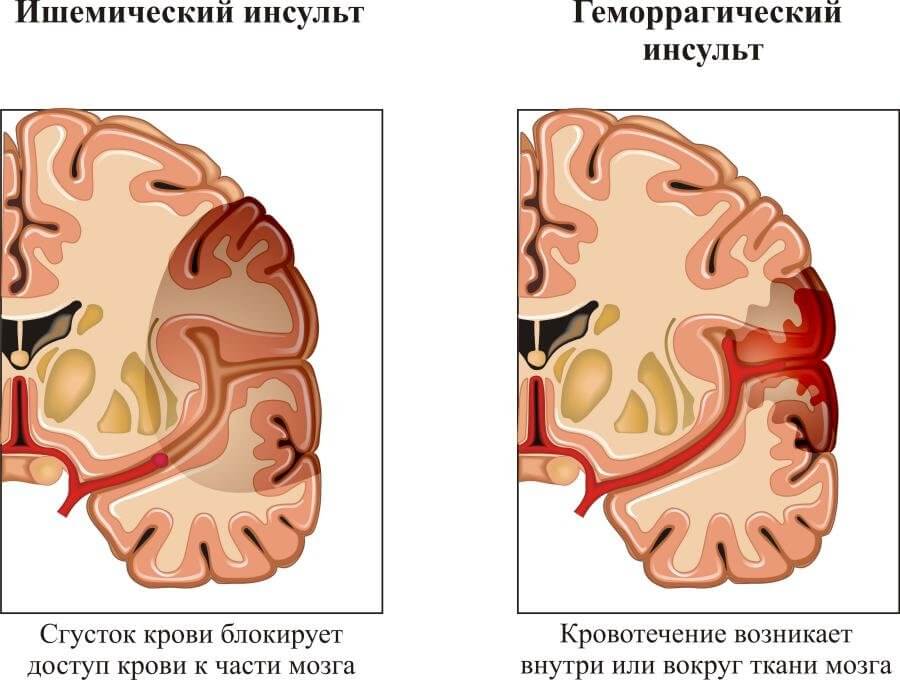
Прогностические оценки определяются степенью тяжести процесса и его характером. Также запущенностью.
- Раннее начало лечения.
- Хороший отклик на терапию.
- Молодые годы.
- Отсутствие вредных привычек, отягощенного семейного анамнеза, также ожирения.
- Минимум соматических патологий.
Вероятность инфаркта и смерти в перспективе 1-3 лет без лечения составляет 60-80%, при условии курации — 20%. Радикальное устранение процесса ассоциировано с лучшим исходом, возможно полное восстановление.
В заключение
Нестабильная стенокардия — разновидность гемодинамического нарушения, возникает дистрофия сердца, как итог — растет риск некроза мышечных волокон.
Избежать летальных осложнений можно, при условии начала раннего лечения. Меры превенции заключаются в коррекции образа жизни и регулярном посещении врача (однократно за год как минимум).