Содержание:
 Желудочковая экстрасистолия (ЖЭС) – это разновидность нарушения сердечного ритма. Она характеризуется преждевременным возбуждением миокарда под воздействием импульсов, которые могут возникать на различных участках проводящей системы желудочков сердца. Чаще всего подобные импульсы возникают в разветвлениях пучков Гиса и волокон Пуркинье.
Желудочковая экстрасистолия (ЖЭС) – это разновидность нарушения сердечного ритма. Она характеризуется преждевременным возбуждением миокарда под воздействием импульсов, которые могут возникать на различных участках проводящей системы желудочков сердца. Чаще всего подобные импульсы возникают в разветвлениях пучков Гиса и волокон Пуркинье.
Говорить о распространенности желудочковых экстрасистолий сложно, поскольку показатели зависят от способа исследований. При обычном ЭКГ экстрасистолия желудочков встречается примерно у 5% людей, в то время как при исследовании по Холтеру (когда электрокардиограмму снимают в течение суток), она регистрируется уже у половины исследуемых.
ЖЭС регистрируется как у людей старшего поколения, так и у молодых и даже у детей, но с возрастом склонность к возникновению экстрасистол увеличивается. Мужчины подвержены данному заболеванию немного больше женщин, а после перенесенного инфаркта миокарда – значительно больше.
Без правильного лечения ЖЭС при определенных условиях может приводить к желудочковой тахикардии, которая в свою очередь зачастую вызывает фибрилляцию желудочков, а вследствие этого и смерть.
Иногда желудочковую экстрасистолию называют вентрикулярной.
Классификация
 Желудочковые экстрасистолии относятся к аритмиям сердца. Как и у большинства сердечных заболеваний, у них существует несколько классификаций.
Желудочковые экстрасистолии относятся к аритмиям сердца. Как и у большинства сердечных заболеваний, у них существует несколько классификаций.
Для пациентов, перенесших инфаркт миокарда, ЖЭС разделяют на шесть групп (классификация по Лауну-Вольфу):
- 0 – желудочковые экстрасистолы не наблюдаются;
- 1 – редкие единичные желудочковые экстрасистолы (до тридцати в час), монотопные (то есть происходят из одного очага);
- 2 – частые (больше тридцати в час), но все еще монотопные;
- 3 – политопные (берут свое начало в нескольких очагах);
- 4а – парные экстрасистолы;
- 4б – так называемая желудочковая тахикардия, когда экстрасистолы идут не между нормальными сокращениями сердца по одной, а три и более подряд;
- 5 – ранние желудочковые экстрасистолы.
Отдельно существует модификация классификации ЖЭС по Лауну-Вольфу для людей, не переносивших инфаркт миокарда. Ее отличие состоит в том, что в группе 4а считаются парные мономорфные экстрасистолы, а в группе 4б – парные полиморфные. Желудочковая тахикардия считается группой 5.
В настоящее время наибольшее распространение получила классификация ЖЭС по R. J. Myerburg, предполагающая разделение по форме и частоте экстрасистол.
- 1 – редкие (меньше одной в час);
- 2 – нечастые (от одной до девяти в час);
- 3 – умеренно частые (в час может быть от десяти до тридцати экстрасистол);
- 4 – частые (от тридцати одной до шестидесяти);
- 5 – очень частые (когда экстрасистол насчитывается более шестидесяти в час).
- А – единичные мономорфные экстрасистолы;
- B – единичные, но уже полиморфные экстрасистолы;
- C – парные;
- D — неустойчивая желудочковая тахикардия (до тридцати секунд);
- E – устойчивая желудочковая тахикардия (уже больше тридцати секунд).
Важное значение имеет классификация ЖЭС по прогностической значимости:
- доброкачественная – она наблюдается при непораженном сердце, экстрасистолы возникают нечасто. Обнаруживают ее чаще всего при плановом осмотре, поскольку у пациентов нет жалоб или они совсем незначительные. Прогноз в данном случае хороший, риск внезапной смерти практически отсутствует.
- потенциально злокачественная – она развивается уже на фоне структурного поражения сердца, после перенесенного инфаркта миокарда, когда на сердечной мышце образуется рубец. Присутствует риск внезапной смерти. Наблюдаются парные экстрасистолы или нестойкая желудочковая тахикардия.
- злокачественная – сердце имеет поражения, на миокарде присутствует рубец. На фоне частых желудочковых экстрасистол развивается и тахикардия. Пациенты жалуются на сильное сердцебиение. В анамнезе могут быть обмороки и даже остановка сердца. Прогноз крайне неблагоприятный, поскольку риск смерти довольно высок.
Экстрасистолы могут возникать как в левом, так и в правом желудочке сердца, однако по клинической симптоматике они никак не отличаются. Правожелудочковая экстрасистолия определяется только по ЭКГ, также как и левожелудочковая.
По времени возникновения экстрасистолы бывают трех видов:
- ранние – они возникают одновременно с сокращением предсердий;
- интерполированные – возникают между сокращениями предсердий и желудочков;
- поздние – появляются одновременно с нормальным сокращением желудочков или во время полного расслабления сердечной мышцы.
Причины
Причины, вызывающие желудочковую экстрасистолию, можно разделить на две большие группы: кардиальные и экстракардиальные.
Кардиальные причины – как можно понять из названия, это причины, связанные с заболеваниями сердца. Это могут быть:
- ишемическая болезнь сердца;
- инфаркт миокарда;
- кардиомиопатия;
- кардиосклероз;
- приобретенные пороки сердца и некоторые другие патологии.
Экстракардиальные (внесердечные) факторы могут вызывать экстрасистолию и при здоровой сердечно-сосудистой системе:
- нарушения электролитного баланса в организме – уменьшение количества калия, магния, увеличение содержания кальция;
- передозировка некоторых лекарственных препаратов – сердечных гликозидов (дигоксин), эуфиллина, некоторых антидепрессантов и других групп препаратов;
- прием наркотических препаратов – кокаина, амфетаминов;
- чрезмерное употребление кофе и кофеинсодержащих напитков;
- употребление алкоголя;
- некоторые инфекционные заболевания;
- повышенное эмоциональное волнение, стресс.
Симптомы
Желудочковая экстрасистолия может протекать как бессимптомно, так и иметь выраженную симптоматику. Наиболее часто встречаемые жалобы пациентов:
- Перебои в работе сердца – пациенты отмечают усиленное сердцебиение или, наоборот, сердце как будто замирает. Часто эти два симптома сочетаются: сначала сердце словно замирает, а сразу после этого усиленно сокращается;
- Учащенное сердцебиение;
- Частые головокружения;
- Слабость;
- К симптомам желудочковой экстрасистолии относятся и неприятные ощущения в области сердца, иногда болезненные;
- Пульсация шейных вен – это возникает, когда сокращаются предсердия, но атриовентрикулярные клапаны при этом закрыты, поскольку преждевременно сократились и желудочки сердца;
- Если экстрасистолы возникают часто, к симптомам присоединяются быстрая утомляемость, чувство нехватки воздуха, одышка, иногда потеря сознания.
Диагностика
 Диагноз желудочковой экстрасистолии ставится на основе жалоб пациента, а также лабораторного и инструментального обследования.
Диагноз желудочковой экстрасистолии ставится на основе жалоб пациента, а также лабораторного и инструментального обследования.
Во время сбора анамнеза выясняются жалобы на самочувствие, время и частота их появлений, а также собираются сведения о вредных привычках пациента, перенесенных заболеваниях, наследственности, образе жизни.
Лабораторная диагностика – лабораторные анализы и обследования назначают с целью установить причину экстрасистолии. Организм проверяют на гормональные нарушения, изменения электролитного баланса, присутствие токсинов, инфекций, ишемических нарушений в миокарде сердца.
Инструментальная диагностика направлена на выявление и оценку степени поражения левого желудочка из-за экстрасистол. Важное значение в диагностике желудочковой экстрасистолии имеет ЭКГ. Правильная ее расшифровка дает возможность не только обнаружить экстрасистолы, но также определить, откуда идут импульсы. При левожелудочковой экстрасистолии на ЭКГ фиксируется преждевременное сокращение сердца, напоминающее блокаду правой ножки пучка Гиса, при правожелудочковой – левой ножки.
Полезным для диагностики является и стресс-тест. Пациенту снимают ЭКГ, затем дают небольшую физическую нагрузку, а затем снова снимают ЭКГ. Идиопатическая желудочковая экстрасистолия после физических упражнений проходит. Если же она возникает из-за заболеваний сердца, то нагрузка только усиливает ее.
На ЭКГ можно выявить и время появления экстрасистол. При ранних или поздних экстрасистолах обычно следует полная компенсаторная пауза. При интерполированной, то есть так называемой вставочной желудочковой экстрасистолии такой паузы нет. Она получила название вставочной, потому что как бы вставлена между двумя нормальными сокращениями частей сердца.
Однако при единичных экстрасистолах, которые возникают не так часто, ЭКГ может не дать нужного результата. Тогда на помощь приходит холтеровское мониторирование. Электрокардиографические показания записываются в течение суток, по ним уже можно судить о частоте возникновения экстрасистол, а также о степени электрической нестабильности сердца.
Кроме этого, используются следующие методы инструментальной диагностики:
- Эхокардиография – она позволяет выяснить структурные изменения в сердце;
- Электрофизиологическое исследование – в полость сердца вводится специальный катетер, который с помощью электроимпульсов стимулирует сокращение сердечной мышцы. Одновременно записывается кардиограмма сердца. Этот метод используют тогда, когда ЭКГ не дало однозначных результатов, а также чтобы оценить работу проводящей системы сердца.
- МРТ сердца проводится редко, в основном тогда, когда данные, полученные при эхокардиографии, оказались не слишком информативными.
Лечение
 Лечение желудочковой экстрасистолии назначается врачом-кардиологом после тщательного обследования, установления причин ЖЭС, частоты их возникновения, наличия структурных изменений в сердце и сопутствующих заболеваний.
Лечение желудочковой экстрасистолии назначается врачом-кардиологом после тщательного обследования, установления причин ЖЭС, частоты их возникновения, наличия структурных изменений в сердце и сопутствующих заболеваний.
Если сердечно-сосудистая система здорова, жалобы у пациента незначительные или вовсе отсутствуют, а экстрасистолы не угрожают жизни, специального лечения не требуется. Достаточно соблюдать режим дня, давать организму посильную физическую нагрузку, не переутомляться, избегать стрессов, отказаться от вредных привычек и соблюдать правильное питание.
Если же повышен риск внезапной смерти, имеются заболевания сердца и ярко выраженные симптомы, необходимо назначение лекарственных препаратов.
Антиаритмические препараты подразделяются на четыре основные группы:
- Препараты I класса (блокаторы натриевых каналов) – обладают высоким антиаритмогенным эффектом, но при этом могут вызывать аллергические реакции и также имеют довольно много побочных эффектов. К ним относятся такие препараты как прокаинамид, мексилитин, пропафенон.
- Препараты II класса (бета-блокаторы) – в настоящее время именно эти препараты наиболее часто назначаются пациентам с ЖЭС, если у них имеются структурные изменения в сердце, а также снижен сердечный выброс. Особенно хорошо они подавляют экстрасистолы из правого желудочка. Это такие препараты, как Атенолол, Метопролол.
- Препараты III класса (амиодарон, соталол) – их назначают в исключительных случаях, когда желудочковая экстрасистолия угрожает жизни пациента. Они имеют хорошую эффективность при лечении фибрилляции и трепетания предсердий. Амиодарон также назначают в том случае, если у пациента наблюдается непереносимость бета-блокаторов. Он безопасен для пациентов, перенесших инфаркт миокарда.
- Препараты IV класса (блокаторы кальциевых каналов) – в настоящее время считается, что особой роли для лечения желудочковых экстрасистол они не играют.
 Кроме антиаритмических препаратов больным ЖЭС могут назначаться седативные препараты, лекарства, улучшающие питание сердечной мышцы, гипотензивные и общеукрепляющие препараты, витамины. Важное значение имеет правильное лечение основного заболевания, вызывающего ЖЭС.
Кроме антиаритмических препаратов больным ЖЭС могут назначаться седативные препараты, лекарства, улучшающие питание сердечной мышцы, гипотензивные и общеукрепляющие препараты, витамины. Важное значение имеет правильное лечение основного заболевания, вызывающего ЖЭС.
Вентрикулярная экстрасистолия может иметь показания и для хирургического лечения. Его проводят, если лекарственные препараты не дали нужного эффекта, а также если состояние угрожает жизни пациента.
- Метод радиочастотной абляции – через крупные сосуды в полость сердца вводят катетер-электрод, по которому подают электрический ток. Таким образом прижигается патологический очаг, подающий в сердце лишние импульсы. Этот метод лечения может сочетаться с электрофизиологическим исследованием сердца.
- Операция на открытом сердце, во время которой хирургически удаляют очаг, вызывающий экстрасистолы.
- Кроме этого, если существует высокий риск внезапной смерти, пациентам показана имплантация кардиовертеров-дефибрилляторов — устройств, наносящих сердцу несильный электрический разряд при возникновении опасного для жизни нарушения сердечного ритма.
Профилактика
Последствия желудочковых экстрасистолий могут быть крайне опасными, вплоть до летального исхода, поэтому важное значение имеет их профилактика. Она включает в себя:
- Ведение здорового образа жизни. Необходимо соблюдать режим дня, отводить достаточно времени на сон и отдых, избегать чрезмерных физических и эмоциональных нагрузок;
- Рациональное питание. Не стоит употреблять в пищу много жареного, соленого, острого. Полезно включить в рацион продукты, содержащие большое количество клетчатки;
- Отказ от вредных привычек. Алкоголь и курение усугубляют многие заболевания сердечно-сосудистой системы;
- Периодическое обследование организма. Необходимо вовремя обращаться к врачу при появлении каких-либо жалоб, а также периодически проходить диспансеризацию по возрасту;
- Лечение заболеваний, соблюдение всех назначений врача. Не стоит лечить болезни самостоятельно, народными средствами, а также самовольно отменять или изменять дозировку препаратов, назначенных кардиологом.
Осложнения
Патологическая желудочковая экстрасистолия, особенно без правильно подобранного лечения, при невыполнении всех врачебных назначений может приводить к серьезным осложнениям. Чем она опасна:
- может приводить к изменению желудочков сердца;
- ухудшать работу сердца – оно становится неспособным правильно перекачивать кровь по организму, снижается сердечный выброс;
- частые экстрасистолии еще сильнее усугубляют текущее заболевание сердечно-сосудистой системы;
- могут возникать фибрилляции желудочков, что в свою очередь зачастую приводит к смерти;
- повышается риск внезапной остановки сердца.
Прогноз
Разобравшись с классификацией желудочковой экстрасистолии, поняв, что это такое, на фоне каких заболеваний она возникает, следует сказать несколько слов и о прогнозе.
Функциональная ЖЭС не представляет угрозы для жизни. Она бывает практически у всех людей, и часто протекает бессимптомно. Патологические же экстрасистолы требуют внимания, правильной диагностики и лечения, поскольку они могут сильно ухудшать качество жизни, усугублять основное заболевание и повышают риск внезапной смерти.
Среди всех нарушений ритма желудочковые экстрасистолии являются наиболее опасными и часто сопровождают патологии, связанные с болезнями сердца. Диагностика этого отклонения основывается на результатах проведения ЭКГ. Предлагаю разобрать более подробно вопрос о том, что происходит при развитии внезапного возбуждения в миокарде и как проводится лечение желудочковой экстрасистолии.
Что это такое
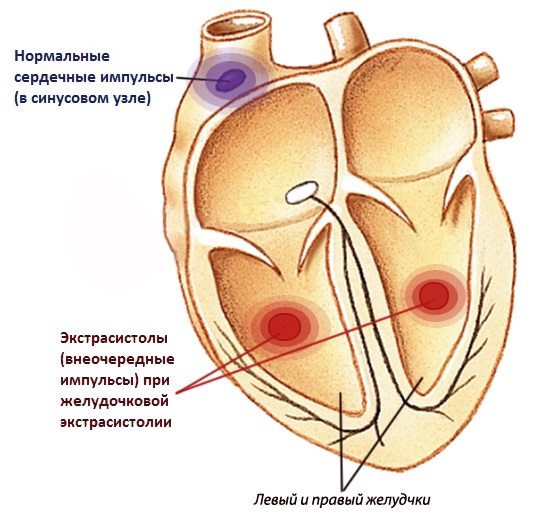
Внезапные сокращения левого или правого желудочков сердца связаны с возникновением очагов возбуждения в волокнах Пуркинье или на дистальных участках после разветвления ножек пучка Гиса. Такое явление может наблюдаться при тяжелых заболеваниях сердечной мышцы, вызванных интоксикацией, перевозбуждением, врожденными особенностями проводящей системы сердца.
Единичные желудочковые экстрасистолы наблюдаются в норме у совершенно здоровых людей. Они обычно никак не проявляются клинически и не требуют специального лечения. С возрастом их количество увеличивается.
Причины возникновения
Для понимания этиологии появления такой аритмии удобнее всего представить все факторы в виде таблицы:
- Кардиомиопатия
- Пороки
- ИБС
- Постинфарктный кардиосклероз
- Гипертония
- Перикардит
- Миокардит
- Сердечная недостаточность
На первое место выходят симптомы основной патологии, экстрасистолия выступает как осложнение.
- Прием препаратов (диуретиков,
- симпатомиметиков, сердечных гликозидов)
- Желчнокаменная болезнь
- Нарушения работы эндокринных органов
- Снижение уровня магния, калия, избыток кальция
- Остеохондроз шейного отдела
- ВСД
Изучение анамнеза, проверка работы внутренних органов, исследование ионного состава крови, УЗИ и рентгеновская диагностика.
- Физическая нагрузка
- Стресс
- Переутомление
- Алкоголь
- Курение
- Кофе
- Беременность
- Амфетамины
Четкая связь развития аритмии после воздействия провоцирующего фактора, отсутствие органических изменений.
Нет связи с заболеванием и другими факторами
Только с помощью ЭКГ и холтеровского мониторирования.
При любом заболевании единственным обследованием, которое четко покажет наличие дополнительных желудочковых сокращений, является электрокардиография. Если нет возможности зарегистрировать отклонение во время снятия ЭКГ, то используется специальный прибор, который записывает активность сердца на протяжении заданного времени.
Симптомы и проявления
Чаще всего единичные экстрасистолы появляются без клинической симптоматики. По статистике, перебои в этом случае развиваются у 30% пациентов, а примерно 7% считают, что это явление значительно ухудшает их самочувствие. Жалобы больного в момент появления аритмии таковы:
- замирание сердца, толчки и перебои;
- головокружение и общая слабость;
- одышка, нехватка воздуха;
- залповые и частые желудочковые экстрасистолы могут вызвать боли на фоне ишемического приступа, нарушение сознания.
Я часто замечала, что дополнительные сокращения миокарда функционального происхождения нередко вызывают яркую симптоматику. А вот нарушения на фоне органических изменений хронического характера не воспринимаются, как будто человек привыкает к ним.
Классификация и виды
Существует несколько видов классификаций для определения типа данной аритмии. Они представляют важность для установления причины патологии, точного диагноза, подхода к лечению и дальнейшего прогноза.
По частоте возникновения выделяют такие желудочковые экстрасистолы:
- редкие (менее 5 в минуту);
- средней частоты (до 16/мин);
- частые (от 16 и более).
По локализации возбуждения:
- мономорфные (возникают из одного очага, имеют одинаковый вид на ЭКГ);
- полиморфные (разные места возникновения, комплексы при регистрации заметно отличаются).
По ритмичности появления:
- бигеминия (каждое второе сокращение является экстрасистолой);
- тригеминия (каждое третье);
- квадригеминия (четвертое);
- спорадические (возбуждения без четкой последовательности).
По степени опасности существуют следующие классы:
- Доброкачественные желудочковые экстрасистолы. Возникают при отсутствии поражения или гипертрофии миокарда, их частота не превышает 10 в час, не сопровождаются нарушением сознания.
- Потенциально злокачественные. На фоне дисфункции левого желудочка, с частотой 10 и более в минуту. Без обмороков и остановки сердца.
- Злокачественные. Частые, полиморфные и политопные, на фоне значительных отклонений (фракция выброса крови от 40% и менее), переходят в устойчивую желудочковую тахикардию. История болезни содержит описание нарушение сознания и (или) остановку сердца.
Градация по Ryan
До сих пор применяется у меня и моих коллег классификация желудочковой экстрасистолии (ЖЭ), предложенная M.Ryan в 1975 г., она предназначается для пациентов, у которых в анамнезе имеется инфаркт миокарда. Согласно этой градации выделяют такие степени развития аритмии:
Эпизоды внезапных сокращений отсутствуют
Количество не превышает 30 в час, монотопные
Более 30 экстрасистол за 60 минут, монотопные
Полиморфные, парные и групповые с мерцанием и трепетанием
Ранние, залповые, полиморфные, переходящие в пароксизм желудочковой тахикардии
Особенно тяжелые последствия для жизни пациента представляют ранние желудочковые экстрасистолы. Они возникают в то время, когда происходит активная фаза деполяризации, не давая сердцу расслабиться для следующего сокращения.
Диагностика
Диагностика, определяющая нарушение ритма, базируется на стандартных методах. Вначале кардиолог или терапевт проводит опрос, выявляя основные жалобы больного. Осмотр и аускультация помогают обнаружить признаки сердечной недостаточности, заподозрить проблему клапанного аппарата.
ЭКГ и холтеровское мониторирование
Наиболее эффективной методикой, позволяющей точно определить нарушение ритма сердца по типу желудочковой экстрасистолии, является проведение электрокардиографического исследования. Но оно не может в 100% выявить проблему, так как в момент снятия ЭКГ не всегда возникает дополнительное возбуждение.
При необходимости установления диагноза применяется суточное мониторирование, которое называется холтеровским. Оно помогает в определении любого вида аритмии, особенно если отклонение носит преходящий характер. После записи электрической активности сердца становится возможным:
- уточнить количество и морфологию желудочковых комплексов;
- зависимость их появления от физической нагрузки или других факторов;
- зафиксировать изменения в зависимости от сна или бодрствования;
- сделать вывод об эффективности лекарственной терапии.
Электрокардиографические признаки
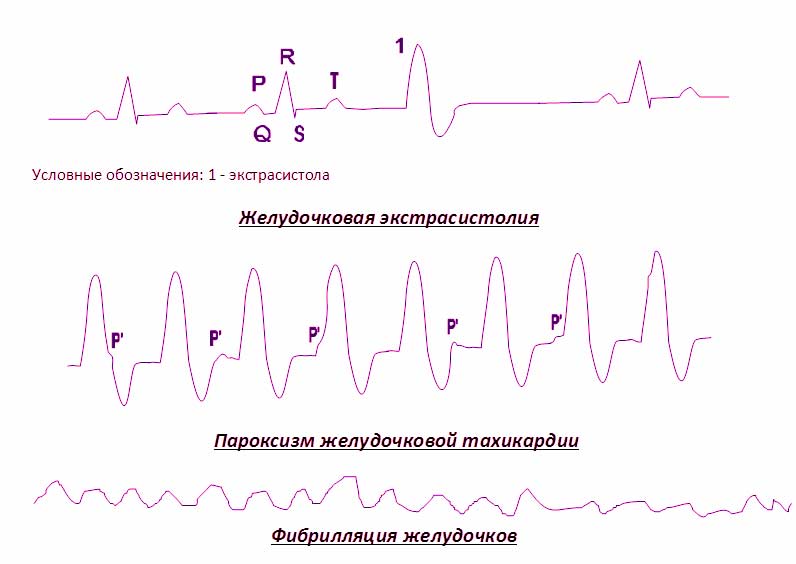
На ЭКГ желудочковая экстрасистолия проявляется таким образом:
- Возникновение внеочередного комплекса QRS. Для него характерно отсутствие предсердного зубца, расширение и деформация. При этом T имеет противоположное (дискордантное) направление. Чаще всего после него идет полная компенсаторная пауза (изолиния).
- Экстрасистолы из левого желудочка характеризуются высоким и широким зубцом R, а также идущим следом глубоким отрицательным T в отведении III, aVF, V1 и V2, как показано на фото. Одновременно наблюдается глубокий и широкий S, высокий T в I, II, aVL, V5 и V

- Комплексы из правого желудочка представляют обратную картину, +R и –T будут в I, II и левых грудных отведениях. Отрицательный R и положительный T – в правых отведениях и aVF, изменения хорошо видны на фото.

- Встречаются интерполированные (вставочные) экстрасистолы. На кардиограмме они имеют вид деформированного комплекса QRS, который вставляется между двумя обычными сокращениями и не имеет компенсаторной паузы. Часто такое явление сопровождает брадикардию, как это видно на фото.

Более подробно с электрокардиографическими признаками экстрасистол можно ознакомиться здесь.
Лечение
Тактика лечения после обнаружения желудочковых экстрасистол зависит от наличия других заболеваний, симптомов, угрожающих видов нарушения ритма. При отсутствии жалоб и выявлении редких выскакивающих комплексов особой терапии не требуется. Человеку рекомендуется отказаться от напитков с кофеином, исключить алкоголь и курение.
Если приступы сопровождаются клинической симптоматикой, но при этом являются доброкачественными и не нарушают гемодинамику, препаратами выбора становятся бета-блокаторы. Иногда купировать приступ помогает Валокордин или Корвалол. В некоторых случаях устранить проблему получается с помощью Феназепама.
Некоторые специалисты используют в этом случае антиаритмики I класса. Но последние исследования подтверждают несостоятельность такого выбора. Особенно опасно давать эти средства при наличии ишемии сердца или во время активного миокардита. Уровень смертности больных на фоне применения данных препаратов возрастает в 2,5 раза.
При злокачественной экстрасистолии больного помещают в стационар, там используются следующие средства:
- Амиодарон – применяется отдельно или в совокупности с бета-блокаторами (Конкор). Это позволяет в значительной степени снизить вероятность развития летального исхода у больных с нарушением сердечного кровотока. Лечение проводится под контролем размера интервала Q-T.
- При неэффективности Амиодарона применяется Соталол.
- Если проблема вызывается нарушением баланса электролитов, то больной получает хлорид калия или магния сульфат.
Лечение при доброкачественном течении продолжается несколько месяцев под контролем ЭКГ, потом рекомендуется постепенная отмена антиаритмических средств. Злокачественная патология требует более длительной терапии.
Как снять приступ
Частая желудочковая экстрасистолия нередко наблюдается в первые часы и дни острого инфаркта миокарда. Она опасна развитием фибрилляции и требует немедленного купирования. Для этого используется следующий алгоритм действий:
- Внутривенное введение Лидокаина струйно с последующим переходом на капельное.
- При отсутствии результата переходят на Новокаинамид или Этацизин.
- Если отмечается учащенное сердцебиение, применяются бета-блокаторы и Кордарон.
- При экстрасистолах на фоне брадикардии лучше воспользоваться Этмозином или Ритмиленом.
- Сочетать антиаритмические средства нежелательно. Делать это следует только в случае крайней необходимости.
Подробное описание использования препаратов для купирования экстрасистолии находится тут.
Когда необходимо делать операцию
Показанием к проведению операции при данной аритмии является выявление во время суточного мониторирования не менее 8 000 внеочередных сокращений на протяжении года. В этом случае больному рекомендуется проведение радиочастотной абляции (РЧА).
Суть этой методики заключается в том, что пациенту вводится в сосуд крупного калибра (это может быть вена под ключицей или в области бедра) катетер, который проводится под контролем аппаратуры до самого сердца. Потом воздействуют радиочастотным импульсом на место патологического возбуждения (прожигание). Хочу отметить, что такая манипуляция обычно проходит удачно, эффективность ее составляет 90%.
Случай из практики
На прием ко мне обратился больной с ощущением перебоев в сердце, во время приступа происходило похолодание конечностей, повышение давления до 150/95 мм рт. ст. В анамнезе кардиальной патологии не отмечается. Указывает на ухудшение состояния аритмии при физической нагрузке и приеме алкоголя. На ЭКГ отклонение не выявилось, после холтеровского мониторирования обнаружились эпизоды залповых экстрасистол из правого желудочка. После назначения седативных препаратов и бета-блокатора (Бисопролол) пациент был выписан через две недели с улучшением состояния.
Совет специалиста
Обнаружение желудочковых экстрасистол на ЭКГ еще не является признаком серьезной проблемы и не требует особого лечения. Нарушения ритма функционального характера нередко сопровождаются симптомами, которые не соответствуют тяжести состояния. Для их устранения достаточно убрать из рациона алкоголь, бросить курение и потребление напитков с кофеином. Из препаратов можно пропить настойку валерианы, Корвалол.
Когда экстрасистолия сопровождается ишемической болезнью или другими нарушениями, то необходимо сразу обратиться к кардиологу и пройти полное обследование. Все препараты следует принимать по расписанию и ни в коем случае не отменять самостоятельно.
Для подготовки материала использовались следующие источники информации.
Одно из самых распространенных нарушений ритма сердца (НРС) – экстрасистолия, т.е. внеочередное («вставочное») сокращение миокарда желудочков. Согласно статистике, такой кардиологической патологией страдают больше 40% людей в возрасте старше 40 лет. Кроме того, при инструментальных исследованиях сердца, регистрации ЭКГ экстрасистолия желудочковая выявляется у здоровых лиц до 30 лет в 10-15% случаев и считается вариантом физиологической нормы.
Что такое желудочковая экстрасистолия
Явление желудочковой экстрасистолии (ЖЭС) – это внеочередные одиночные сокращения миокарда, возникающие под воздействием преждевременных электрических импульсов, которые исходят из стенки камер правого или левого желудочка, а также нервных волокон проводящей системы сердца (пучка Гиса, волокон Пуркинье). Как правило, экстрасистолы, которые возникают при ЖЭС, негативно влияют только на желудочковый ритм, не нарушая при этом работу верхних отделов сердца.
Классификация
Стандартная классификация по Лауну создана на основании результатов суточного наблюдения ЭКГ по Холтеру. В ней выделяют 6 классов желудочковой экстрасистолии:
- 0 класс. На ЭКГ частая желудочковая экстрасистолия отсутствует, у пациента не наблюдается каких-либо изменений работы сердца или морфологических изменений.
- 1 класс. На протяжении одного часа наблюдения зарегистрировано менее 25-30 одиночных мономорфный (монотопных, одинаковых) желудочковых патологических сокращений.
- 2 класс. В течение часа исследования зафиксировано более 30 одиночных мономорфных или 10-15 парных экстрасистол.
- 3 класс. В течение первых 15 минут регистрируется не менее 10 парных, полиморфных (политопных, разнотипных) экстрасистол. Нередко этот класс сочетается с мерцательной аритмией.
- 4а класс. На протяжении часа зафиксированы мономорфные парные желудочковые экстрасистолы;
- 4б класс. В течение всего времени исследования регистрируются полиморфные парные желудочковые внеочередные сокращений.
- 5 класс. Зафиксированы групповые или залповые (по 3-5 подряд на протяжении 20-30 минут) полиморфные сокращения.
Частая желудочковая экстрасистолия 1 класса никак не проявляется симптоматически, не сопровождается серьезными патологическими изменениями гемодинамики, поэтому ее считают вариантом физиологической (функциональной) нормы. Внеочередные сокращения 2-5 классов сочетаются с высоким риском развития мерцательной аритмии, внезапной остановки сердца и смерти. Согласно клинической классификации аритмий желудочков (по Майербургу) выделяют:
- Экстрасистолии доброкачественного, функционального течения. Характеризуются отсутствием ярких клинических симптомов органической патологии миокарда и каких-либо объективных признаков левожелудочковой дисфункции. Функция вентрикулярного узла сохранена и риск остановки сердца минимален.
- Аритмии желудочков потенциально злокачественного течения. Характеризуются наличием внеочередных сокращений на фоне морфологических поражений сердечной мышцы, уменьшения сердечного выброса на 20-30%. Сопровождаются высоким риском внезапной остановки сердца, характерна градация к злокачественному течению.
- Аритмии злокачественного течения. Характеризуются наличием желудочковых внеочередных сокращений на фоне тяжелых органических поражений миокарда, сопровождаются максимальным риском внезапной остановки сердца.

Причины для желудочковой экстрасистолии
Появление внеочередных сокращений желудочков обусловлено органическими патологиями миокарда, применением лекарственных препаратов. Кроме того, экстрасистолия – частое осложнение других системных поражений: эндокринных заболеваний, злокачественных опухолей. Одними из самых частых причин ЖЭС являются:
- ишемическая болезнь;
- кардиосклероз;
- инфаркт миокарда;
- миокардиты;
- артериальная гипертензия;
- легочное сердце;
- хроническая сердечная недостаточность;
- пролапс митрального клапана;
- бесконтрольный прием М-холиноблокаторов, симпатомиметиков, диуретиков, сердечных гликозидов и др.
Функциональная или идиопатическая желудочковая аритмия связана с курением, стрессовыми состояниями, употреблением в больших количествах кофеинсодержащих напитков и алкоголя, которые приводят к увеличению активности вегетативной нервной системы. Нередко экстрасистолия встречается у пациентов, которые страдают шейным остеохондрозом.
Симптомы частой желудочковой экстрасистолии
Одиночные преждевременные сокращения миокарда регистрируются у многих здоровых молодых людей в процессе выполнения мониторинга работы сердца на протяжении суток (холтеровское мониторирование ЭКГ). Они не оказывают негативного влияния на самочувствие, человек никак не отмечает их наличие. Симптомы внеочередных сокращений проявляются, когда вследствие экстрасистол нарушается гемодинамика.
Желудочковая аритмия без морфологических поражений миокарда пациентом переносится трудно, возникают приступы удушья, паники. Такое состояние, как правило, развивается на фоне брадикардии, для него характерны следующие клинические проявления:
- ощущение внезапной остановки сердца;
- отдельные сильные удары в груди;
- ухудшение состояния после приема пищи;
- нарушение работы сердца утром после пробуждения, эмоционального всплеска или при физической активности.
Внеочередные сокращения миокарда желудочков на фоне морфологических нарушений сердца, как правило, носят множественный (полиморфный) характер, но для пациента часто протекают без клинических проявлений. Симптомы развиваются при значительной физической нагрузке, исчезают в положении лежа или сидя. Такой вид правожелудочковой или левожелудочковой аритмии развивается на фоне тахикардии и характеризуется:
- удушьем;
- ощущением паники, страха;
- головокружением;
- потемнением в глазах;
- потерей сознания.
Диагностика
Основным методом диагностики частой желудочковой экстрасистолии является запись электрокардиограммы в состоянии покоя и суточный монитор по Холтеру. Суточное изучение ЭКГ помогает определить количество, морфологию патологических сокращений, как они распределяются на протяжении суток, в зависимости от различных факторов и состояний организма (период сна, бодрствования, применения препаратов). Кроме того, пациенту при необходимости дополнительно назначают:
- электрофизиологическое изучение миокарда путем стимуляции сердечной мышцы электрическими импульсами с одновременным наблюдением результата на ЭКГ;
- эхокардиографию или ультразвуковое исследование (УЗИ) – определение морфологической причины аритмии, которая, как правило, связана с нарушением гемодинамики;
- лабораторные анализы на определение белка быстрой фазы, электролитов, уровня гормонов гипофиза, надпочечников и щитовидной железы, количество глобулинов.
Желудочковая экстрасистолия на ЭКГ
Главными методами диагностики нарушений ритма сердца являются электрокардиография и мониторирование работы миокарда (импульсов проводящей системы) по Холтеру. Желудочковая экстрасистолия при расшифровке проведенных исследований проявляется следующими признаками:
- расширение комплекса QRS;
- отсутствие зубца Р;
- внеочередное преждевременное появление измененного комплекса QRS;
- полная компенсаторная пауза после патологического комплекса QRS;
- деформирование зубца Т (редко);
- расширение сегмента ST.
Лечение желудочковой экстрасистолии
Для того чтобы добиться желаемого эффекта при лечении экстрасистолии, необходимо назначение комплекса терапевтических мер:
- Запрет на употребление спиртосодержащих напитков, крепкого чая, кофе, курения.
- Рекомендации придерживаться основных принципов правильного питания и увеличить в рационе долю продуктов с большим количеством калия (картофель, морепродукты, говядина и др.) и других необходимых микроэлементов для нормальной работы сердца.
- Отказ от тяжелых физических нагрузок.
- Если пациент часто сталкивается со стрессами, бессонницей, то рекомендуется применять легкие успокоительные травяные сборы (пустырник, мелисса, настойка пиона) или седативные средства (настойка валерианы).
- При наличии показаний пациента направляют на хирургическое лечение.
- Назначаются антиаритмические лекарственные препараты.
- Рекомендуется применение медикаментов, которые поддерживают работу сердца, витаминно-минеральных комплексов.
Медикаментозная терапия
Схема медикаментозного лечения назначается индивидуально, полностью зависит от типа патологии и причины, частоты аритмий, наличия прочих сопутствующих системных хронических заболеваний. Антиаритмические средства, которые применяются для фармакологической терапии ЖЭС, делятся на следующие категории:
- блокаторы натриевых, кальциевых и калиевых каналов (Новокаинамид);
- бета-адреноблокаторы (Конкор-Кор);
- гипотензивные средства (Анаприлин);
- тромболитики (Аспирин).
Стандартная фармакологическая терапия включает в себя применение следующих фармакологических препаратов:
- Кординорм. Лекарственный препарат на основе вещества бисопролол, который оказывает антиаритмическое и гипотензивное воздействие. Назначается для лечения нарушений сердечного ритма. Преимуществом лекарственного средства является его быстрое действие и универсальность для применения, а недостатком – высокая вероятность развития побочных эффектов.
- Аспирин. Таблетки, в состав которых входит ацетилсалициловая кислота. Медикамент улучшает кровоснабжение в миокарде, оказывает сосудорасширяющее действие. Аспирин показан при ишемической болезни сердца, инфаркте миокарда. Плюсом лекарства является универсальность его применения, а минусом – частое развитие аллергических реакций.
- Новокаинамид. Медикамент, действующим веществом которого является прокаинамид. Препарат значительно уменьшает возбудимость сердечной мышцы и подавляет патологические эктопические очаги возбуждения. Назначают медикамент при разных нарушениях ритма сердца. Плюсом лекарства считают быстрый оказываемый эффект, а минусом – необходимость точно рассчитывать дозировку для предотвращения развития побочных эффектов.
Пациенту, который начал медикаментозное лечение, спустя 2-3 месяца рекомендуется сделать контрольную электрокардиограмму. Если внеочередные сердечные сокращения стали редкими или исчезли, то терапевтический курс постепенно, под контролем врача, отменяют. В случаях, когда на фоне лечения результат не изменился или улучшился незначительно, то прием препаратов продолжают без изменений еще несколько месяцев. При злокачественном течении заболевания, медикаменты принимаются пациентом пожизненно.
Хирургическое вмешательство
Показанием к хирургическому лечению аритмии является неэффективность медикаментозной терапии. Как правило, этот вид устранения патологии рекомендуется тем пациентам, у которых имеется органическое поражение сердца в сочетании с нарушенной гемодинамикой. Существуют следующие виды оперативного вмешательства:
- Радиочастотная абляция (РЧА). Во время процедуры хирург вводит в полость сердца маленький катетер через какой-либо крупный сосуд и при помощи радиоволн выполняет прижигание проблемных зон миокарда. Для удобства поиска пораженной области используется электрофизиологический мониторинг. Эффективность РЧА, согласно статистике, – 75-90%. Операция противопоказана лицам пожилого возраста (старше 75 лет).
- Установка кардиостимулятора. Этот прибор представляет собой небольшую коробку, которая оснащена электроникой и батареей, срок действия которой составляет от 8 до 10 лет. От кардиостимулятора отходят электроды, которые во время операции врач крепит к желудочку или предсердию. Они посылают импульсы, заставляющие сердечную мышцу сокращаться. Такое электронное устройство помогает пациенту избавиться от разных нарушений ритма и вернуться к полноценной жизни. Среди недостатков установки кардиостимулятора выделяют необходимость его замены.
Народные средства
Рецепты народной медицины применяются для лечения экстрасистолии функционального типа. При наличии серьезных органических изменений миокарда следует проконсультироваться с кардиологом, так как некоторые нетрадиционные способы лечения имеют противопоказания для использования. Помните, что применение народных средств не заменит полноценную медикаментозную терапию или операцию. В домашних условиях можно приготовить следующие народные средства для лечения аритмии:
- Отвар из корня валерианы, календулы и василька. Необходимо взять по 1 ст.л. всех ингредиентов, смешать, залить водой и довести до кипения, затем остудить. Процедить и принимать по половине стакана утром и вечером в течение 10-12 дней. С осторожностью использовать это средство людям, склонным к аллергии.
- Настой полевого хвоща. Сухую траву полевого хвоща в количестве 2 ст.л. необходимо заварить тремя стаканами кипятка и выдержать 6 часов. Принимать средство 5-6 раз в день по 1 ч.л на протяжении месяца. Не рекомендуется использовать настой пациентам, которые страдают хронической почечной недостаточностью.
- Сок редьки с медом. Сырую редьку необходимо натереть на терке и отжать через марлю. В получившийся сок добавить 1 ст.л. меда. Принимать по 2 ч.л. три раза в сутки на протяжении недели.
Прогноз и профилактика частой желудочковой экстрасистолии
Прогноз течения желудочковой экстрасистолии зависит от ее формы, наличия морфологической патологии тканей сердца или нарушений гемодинамики. Функциональные идиопатические и единичные внеочередные сокращения миокарда не представляют угрозы для здоровья или жизни пациента. Экстрасистолия, которая развивается на фоне органического поражения сердца, при отсутствии лечения, существенно повышает риск развития недостаточности функционирования органа, внезапной смерти в связи с развитием тахикардии, мерцательной и наджелудочковой аритмий, фибрилляции.
Для предотвращения развития частых внеочередных сокращений миокарда нижней части сердца, рекомендуется проводить следующие мероприятия:
- При наличии генетической предрасположенности к заболеваниям сердца, необходимо начать наблюдаться у кардиолога как можно раньше.
- С осторожностью применять лекарственные средства, влияющие на сердечный ритм и электролитный состав крови (диуретики, гликозиды).
- При наличии эндокринных патологий (сахарном диабете, гиперфункции надпочечников или щитовидной железы) следует пройти обследование на предмет развития сердечных патологий.
- Отказаться от курения, употребления спиртного.