Содержание:

Шунтирование – операция на сосудах, она была впервые проведена в конце 60-х годов двумя кардиохирургами из Кливленда – Фаволоро и Эфлером.
Что такое шунтирование?
Шунтирование (англ. shunt – ответвление) – это операция, которая состоит в том, что медики создают дополнительный путь для тока крови в обход участка сосуда или органа с помощью системы шунтов (трансплантатов). Шунтирование делают для восстановления нормального кровотока в сосудах (сердца, мозга) или восстановления нормальной работы органа (желудка).
Какие виды шунтирования бывают?
Шунтирование кровеносных сосудов сердца – введение трансплантата в обход поражённого участка сосуда. Сосудистые трансплантаты (шунты) берут у самих пациентов из внутренней грудной артерии, в большой подкожной вене на ноге или в лучевой артерии на руке.
Шунтирование желудка представляет собой совершенно иную операцию: полость органа делится на две части, одна из которых подключается к тонкой кишке, которая ответственна за всасывание питательных веществ. Благодаря этой операции часть желудка становится незадействованной в процессе пищеварения, поэтому организм быстрее насыщается, и человек быстро сбрасывает лишние килограммы.
При операции шунтирования желудка хирург ничего не удаляет, происходит только изменение формы желудочно-кишечного тракта. Задача желудочного шунтирования – коррекция лишнего веса.
Шунтирование артерий головного мозга – это хирургическая операция, направленная на восстановление кровотока в сосудах головного мозга. Операция шунтирования сосудов мозга аналогична шунтированию на сердце при ишемической болезни. Сосуд, не участвующий в кровоснабжении мозга, соединяется с артерией, располагающейся на его поверхности.
Результатом операции является перенаправление кровотока в обход закупоренной либо суженной артерии. Основная цель операции шунтирования – это восстановление либо сохранение кровоснабжения головного мозга. Длительная ишемия приводит к гибели мозговых клеток (нейронов), что называется инфарктом мозга (ишемическим инсультом).

При каких болезнях делают шунтирование?
Наличие холестериновых бляшек в сосудах (атеросклероз). У здорового человека стенки сосудов и артерий представляют собой гладкую поверхность без каких-либо преград и сужений. У человека, больного атеросклерозом, происходит закупорка сосудов из-за холестериновых бляшек. Если болезнь запустить, она может привести к омертвлению тканей и органов.
Ишемическая болезнь сердца. Традиционный случай применения шунтирования – коронарная (ишемическая) болезнь сердца, при которой коронарные артерии, питающие сердце, поражаются отложениями холестерина в русле сосуда. Главный симптом этой болезни – сужение просвета сосудов, которое приводит к недостаточному поступлению кислорода к сердечной мышце. В такой ситуации часто возникают жалобы на боли за грудиной или в левой половине груди, так называемая стенокардия или грудная жаба.
Наличие избыточного веса. Шунт, вставляемый в желудок, делит его на большой и малый. Малый соединяется с тонкой кишкой, в результате чего объём съедаемой пищи и впитывание питательных веществ значительно уменьшаются.
Нарушение кровотока в сосудах головного мозга. Недостаточное поступление крови в мозг (ишемия) может носить как ограниченный, так и глобальный характер. Ишемия нарушает способность головного мозга к нормальному функционированию и в запущенном состоянии может привести к опухолям или инфаркту мозга. Лечение ишемии головного мозга проводит врач-невролог в стационаре с помощью медикаментов (сосудорасширяющие препараты, лекарства против образования тромбов и для разжижения крови, ноотропные препараты для улучшения работы мозга) или посредством операции (на поздних стадиях болезни).
Результаты коронарного шунтирования

Создание нового участка сосуда в процессе шунтирования качественно меняет состояние больного. За счет нормализации кровотока к миокарду его жизнь после шунтирования сердца изменяется в лучшую сторону:
- Исчезают приступы стенокардии;
- Снижается риск инфаркта;
- Улучшается физическое состояние;
- Восстанавливается трудоспособность;
- Увеличивается безопасный объем физических нагрузок;
- Снижается риск внезапной смерти и увеличивается продолжительность жизни;
- Потребность в медикаментах сводится только к профилактическому минимуму.
Одним словом, после АКШ больному человеку становится доступна обычная жизнь здоровых людей. Отзывы пациентов кардиоклиник подтверждают, что шунтирование возвращает их к полноценной жизни.
По статистике у 50–70% пациентов после операции исчезают практически все нарушения, в 10–30% случаев состояние пациентов значительно улучшается. Новой закупорки сосудов не происходит у 85% прооперированных.
Конечно, любого пациента, решившегося на проведение этой операции, в первую очередь волнует вопрос, сколько живут после шунтирования сердца. Это довольно сложный вопрос, и ни один врач не возьмет на себя смелость гарантировать какой-то конкретный срок. Прогноз зависит от множества факторов: общего состояния здоровья больного, его образа жизни, возраста, наличия вредных привычек и т.п. Одно можно сказать: шунт обычно служит около 10 лет, причем у более молодых пациентов его срок службы может быть больше. Затем проводится повторная операция.
Жизнь после

Человек, который прошел по краю опасности и остался жить, понимает, сколько ему останется прожить на этой земле после операции, зависит и от него. Как живут после операции пациенты, на что можно надеяться? Как, сколько времени на жизнь отведет шунтирование?
Однозначного ответа быть не может, в силу разного физического состояния организма, своевременности оперативного вмешательства, индивидуальных особенностей человека, профессионализма хирургов, исполнения рекомендаций в период восстановления.
В принципе, ответ на вопрос: «Сколько живут?» есть. Прожить можно 10, 15 и более лет. Необходимо следить за состоянием шунтов, посещать клинику, консультироваться у кардиолога, вовремя обследоваться, соблюдать диету, вести спокойный образ жизни.
Немаловажными критериями будут черты характера человека – позитивность, жизнерадостность, работоспособность, желание жить.
Санаторное лечение
После оперативного вмешательства восстанавливать здоровье показано в специализированных санаториях под наблюдением подготовленного медицинского персонала. Здесь пациент получит курс процедур, направленных на восстановление здоровья.
Диета

Положительный результат после операции зависит от многих причин, в том числе и соблюдение специальной диеты. Шунтирование сердца – серьезное вмешательство в жизнедеятельность организма, а потому имеет определенные обязательства, которые пациент должен выполнять, это:
- рекомендации врача;
- выдержать режим восстановительного периода в реанимации;
- полный отказ от вредных привычек, как курение и алкоголь;
- отказ от привычного рациона.
Что касается соблюдения диеты, то огорчаться не стоит. Пациент отходит от привычной домашней еды и переходит к полному исключению продуктов, содержащих жиры – это жареные блюда, рыба, сливочное масло, маргарин, топленое и растительное масла.
После хирургической операции рекомендовано включать больше фруктов, свежих овощей. Ежедневно следует принимать стакан свежевыжатого апельсинового сока (фреш). Грецкие орехи и миндаль украсят рацион своим присутствием. Не помешают и любые свежие ягоды, особенно полезны для сердца ежевика, поставляющая в организм антиоксиданты. Эти элементы понижают уровень холестерина, поступающего с пищей.
Нельзя есть жирную молочную продукцию, кроме обезжиренного молока и сыров с низким жировым содержанием. Рекомендуется не более 200 гр кефира в день, но нежирного. После проведенной операции исключаются кока-кола, пепси, сладкая газировка. В употребление надолго войдет фильтрованная вода, минералка. В небольших количествах возможны чай, кофе без сахара или сахарозы.
Берегите свое сердце, больше проявляйте заботы о нем, соблюдайте культуру правильного питания, не злоупотребляйте алкогольными напитками, которые приведут к развитию сердечно-сосудистых заболеваний. Полный отказ от вредных привычек. Курение, алкоголь разрушают стенки сосудов. Вживленные шунты «живут» не более 6-7 лет и нуждаются в особом уходе и заботе.
Стоимость операции

У такого современного и эффективного способа восстановления кровотока, снабжающего сердечную мышцу, как аортокоронарное шунтирование, стоимость достаточно высока. Она определяется сложностью операции и количеством шунтов, состояния пациента и качества реабилитации, на которое он рассчитывает после операции. Уровень клиники, в которой будет производиться операция, также влияет на то, сколько стоит шунтирование: в частной специализированной клинике это обойдётся явно дороже, чем в обычной кардиологической больнице. Денег понадобится много на аортокоронарное шунтирование – стоимость в Москве колеблется в пределах 150 000-500 000 рублей. Спрашивая про шунтирование сердца, сколько стоит в клиниках Израиля и ФРГ, услышите цифры намного выше – 800 000-1 500 000 рублей.
| Консультация врача-кардиолога (высшей категории) | 1000,00 |
| Консультация врача-кардиолога (доцента, к.м.н.) | 1500,00 |
| Консультация врача-кардиолога (д.м.н.) | 2000,00 |
| Консультация врача-хирурга (высшей категории) | 1000,00 |
| Консультация врача-хирурга (доцента, к.м.н.) | 1500,00 |
| Консультация врача-хирурга (д.м.н.) | 2000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования без использования аппарата искусственного кровообращения – со стоимостью расходных материалов) | 236400,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения – со стоимостью расходных материалов) | 196655,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения при низкой фракции выброса или аневризме левого желудочка – со стоимостью расходных материалов) | 242700,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения с протезированием 1 клапана сердца – со стоимостью расходных материалов) | 307800,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения с протезированием 2 клапанов сердца – со стоимостью расходных материалов) | 373900,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования без использования аппарата искусственного кровообращения и системы стабилизации миокарда – со стоимостью расходных материалов) | 80120,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования без использования аппарата искусственного кровообращения и системы стабилизации миокарда – без стоимости расходных материалов) | 45000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения – без стоимости расходных материалов) | 60000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования без использования аппарата искусственного кровообращения – без стоимости расходных материалов) | 75000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения при низкой фракции выброса или аневризме левого желудочка – без стоимости расходных материалов) | 90000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения с протезированием 1 клапана сердца – без стоимости расходных материалов) | 105000,00 |
| Анастомоз на коронарные сосуды (операция коронарного шунтирования с использованием аппарата искусственного кровообращения с протезированием 2 клапанов сердца – без стоимости расходных материалов) | 120000,00 |
| Коронарография (без стоимости расходного материала) | 9500,00 |
| Баллонная внутриаортальная контрпульсация (без стоимости расходного материала) | 4000,00 |
| Баллонная внутриаортальная контрпульсация (со стоимостью расходного материала) | 42560,00 |
Видео
Аортокоронарное шунтирование
Заболевания кардиологического профиля (ишемическая болезнь сердца, первичная гипертензия и другие) на сегодняшний день являются лидирующей причиной смертности населения не только в нашей стране, но и в мире. Согласно данным, которые предоставлены на сайте ВОЗ, в 2012 году от ИБС умерло более 17 млн. человек.
Ишемическая болезнь сердца знакома, пожалуй, почти каждому из нас: у кого-то болеют родственники, а кто-то прочувствовал ее на себе. Эта патология характеризуется дисбалансом между возможностью доставки и потребностями сердца в питательных веществах и кислороде. Так как в процессе развития этого заболевания сосуды, которые должны питать «пламенный мотор», оказываются частично или даже полностью заблокированы атеросклеротическими бляшками и/или тромбом, питание сердца оказывается в большей или меньшей степени неудовлетворительным. Такое состояние называется ишемией и для пациента означает появление таких симптомов:
- боли в левой половине грудной клетки, часто давящего или колющего характера, которые связаны с психоэмоциональной или физической нагрузкой;
- появление одышки при физической активности;
- боли сжимающего характера в области левой лопатки и руки, левой половины живота, шеи.
Все вышеперечисленные симптомы являются поводом визита к врачу для обследования, назначения лекарственных средств, а в некоторых случаях – для решения вопроса об операции на сосудах сердца.
Аортокоронарное шунтирование – это один из видов кардиохирургических вмешательств, направленных на восстановление адекватного кровотока в участках сердечной мышцы, которые подвержены ишемии, что позволяет существенно увеличить длительность жизни и улучшить ее качество.
Показания к операции
Так как аортокоронарное шунтирование является эффективным, но достаточно сложным и дорогостоящим вмешательством, то имеет довольно строго определенные показания к проведению. Операция АКШ проводится больным с тяжелыми формами ИБС в тех случаях, когда малоинвазивные операции, например стентирование коронарных сосудов, являются неэффективными или невозможны из-за индивидуальных анатомических особенностей сердца пациента.
Согласно последним мировым рекомендациям, которые основаны на результатах многолетних исследований, шунтирование сосудов сердца следует проводить в таких случаях:
- при миокардиальном инфаркте или нестабильной стенокардии, когда имеется большая площадь сердечной мышцы подверженной ишемии;
- при стенокардии тяжелой степени, которая устойчива к медикаментозной терапии;
- при наличии признаков закупорки нескольких венечных артерий с/без снижения насосной функции левого желудочка;
- при некоторых видах аномалий расположения сосудов сердца;
- при сужении венечных артерий более 50%.
Шунтирование сосудов сердца при необходимости может проводиться в качестве дополнительной процедуры при других кардиохирургических вмешательствах (иссечение аневризмы левого желудочка, операции на клапанах сердца и др.).
Цель операции
Главная задача при лечении ишемии сердца – добиться адекватного кровотока в том участке сердечной мышцы, где существует частичная или полная блокировка коронарного сосуда атеросклеротической бляшкой. Улучшить кровоснабжение миокарда можно несколькими способами:
- применение лекарственных препаратов с антиишемическим эффектом;
- чрескожные коронарные вмешательства;
- аортокоронарное шунтирование.
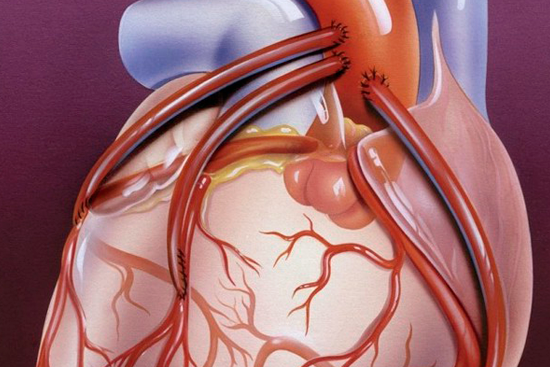
Суть коронарного шунтирования заключается в создании анастомоза (обходного пути) для дополнительного кровоснабжения области сердечной мышцы, которая находится в состоянии ишемии. Шунт соединяет аорту и стенозированную артерию дальше места ее сужения. Стоит отметить, что формируемое при шунтировании сердца кровоснабжение, является достаточно физиологичным, так как и в норме все коронарные артерии отходят непосредственно от аорты.
Виды АКШ
Аортокоронарное шунтирование имеет несколько вариантов, которые по сути можно разделить на три категории:
- АКШ, выполняемые при помощи аппарата искусственного кровообращения (АИК). Работа ведется на остановленном сердце.
- Операция по шунтированию на работающем сердце. В этом случае хирургическое вмешательство может проводиться, как с применением аппарата искусственного кровообращения, так и без него.
- Коронарное шунтирование через министернотомию. Операция проводится через малый разрез, здесь также использование АИК зависит от клинической необходимости.
В качестве анастомоза при аортокоронарном шунтировании могут быть использованы разные сосуды: вены голени, лучевая или внутригрудная артерия.
Выбор метода оперативного вмешательства будет целиком и полностью зависеть от следующих факторов:
- анатомические особенности сосудистой сети сердца пациента;
- расположение атеросклеротической бляшки;
- количество коронарных артерий, которые нуждаются в шунтировании;
- необходимость других вмешательств на сердце (удаление аневризмы, корригирование пороков клапанов и тому подобное).
На решение по тактике шунтирования сердца также повлияют сопутствующие заболевания и возраст пациента, а также уровень клиники и квалификация самого кардиохирурга.
Каждый из вариантов АКШ имеет свои преимущества и недостатки. Так применение аппарата искусственного кровообращения с остановкой сердца сопряжено с рядом побочных эффектов, однако дает возможность поддерживать стабильное кровообращение в теле во время операции.
Шунтирование сосудов на работающем сердце без АИК позволяет избежать травмы крови (повреждение клеток крови аппаратом), что сокращает сроки реабилитации пациента, но такое вмешательство требует высокой квалификации команды кардиохирургов.
Касаемо аортокоронарного шунтирования через министернотомию, то этот метод может применяться лишь в ограниченном количестве случаев, однако позволяет уменьшить кровопотерю и болевые ощущения у больного в послеоперационный период.
Подготовка к операции
После того, как лечащим врачом и пациентом было принято решение проводить коронарное шунтирование, больной получает направление на госпитализацию в специализированную клинику. Оптимальные сроки для планового поступления в стационар – за 5-7 дней до даты операции. За этот период пациенту будут проведены все необходимые обследования, кардиохирург и анестезиолог выберут подходящий вариант операции и сочетание наркозных препаратов.
В перечень проводимых перед операцией АКШ процедур входят такие исследования:
- Клинический анализ крови;
- Коагулограмма;
- Биохимические показатели (глюкоза крови, печеночные ферменты и билирубин, уровни электролитов, креатинина, скорость клубочковой фильтрации и пр.).;
- ЭКГ;
- Ультразвуковое исследование сердца;
- Коронароангиография (КАГ).
В сложных случаях к этому списку могут добавиться дополнительные методы исследования, например радионуклидная сцинтиграфия миокарда или КТ-ангиография, которые помогают оценить объем вмешательства при аортокоронарном шунтировании.
Коронарография – это инвазивный диагностический метод, который позволяет визуализировать сосудистую сеть сердца. Исследование проводится под рентген-контролем при помощи тонкого катетера, который вводится через бедренную артерию и доставляет контрастное вещество непосредственно к коронарным сосудам. Благодаря введенному препарату артерии сердца становятся видны на экране рентген-аппарата и появляется возможность четко увидеть наличие, локализацию и степень их атеросклеротического стеноза.
КАГ – обязательное обследование перед проведением шунтирования сосудов сердца, так как именно по его результатам будет в большей мере принято решение об объемах предстоящей операции.
Для того чтобы минимизировать неприятные ощущения в послеоперационном периоде пациента обязательно обучают специальной методике дыхания. Это важный момент подготовки к коронарному шунтированию, так как во время вмешательства производится разрез грудины и неправильное дыхание после операции может приносить болевые ощущения.
Методика проведения операции
В зависимости от выбранной тактики и объема кардиохирургического вмешательства методика и соответственно длительность операции будут существенно меняться. В любом случае АКШ проводится только под общей анестезией (наркозом) и длится не менее трех часов.
В первую очередь прежде, чем приступить непосредственно к коронарному шунтированию, хирурги выделяют участок артерии или вены, который в дальнейшем будет использоваться в качестве анастомоза.
Затем проводится стернотомия – разрез грудины по срединной линии, при малоинвазивном доступе грудина рассекается не полностью. В дальнейшем может проводиться подключение аппарата искусственного дыхания, кардиоплегия (остановка сердца) и другие этапы операции, которые направлены на подготовку сердца к шунтированию.
Следующим этапом кардиохирургическая бригада приступает к самой операции АКШ: подшивает выделенный ранее сосуд одним концом к аорте, а другим – к тому участку коронарной артерии, который расположен ниже закупоривающей его атеросклеротической бляшки. Такая манипуляция позволяет крови из аорты снабжать тот участок миокарда, который до этого недополучал питательные вещества и кислород из-за малого притока крови через заблокированный участок сосуда.
Заканчивается операция АКШ запуском сердцебиения, отключением АИК (если он использовался) и ушиванием грудины.
Послеоперационный период и реабилитация
После АКШ пациент переводится в отделение реанимации и интенсивной терапии. Здесь больной находится под постоянный контролем специальной аппаратуры, ему повторяют большинство исследований, которые выполнялись и до операции – для оценки динамики постоперационного периода. Тут же будет назначена и медикаментозная терапия, в которую обязательно входят антибиотики.
Уже в раннем послеоперационном периоде врач даст рекомендации по диетическому питанию, физической активности, проводится дыхательная гимнастика.
В это время важным нюансом является ношение эластичных чулок для профилактики тромбоэмболических осложнений и уход за послеоперационными ранами на грудине и в месте забора сосуда: на руке или ноге. В реанимации пациент после шунтирования сердца может находиться довольно долго – до 10 дней, сроки пребывания будут варьироваться от состояния больного.
Для ускорения заживления грудины после проведенного аортокоронарного шунтирования, которое может длиться до полугода, рекомендуется носить специальный бандаж и ограничивать нагрузки на плечевой пояс.
В реабилитационном периоде пациенту будут рекомендоваться физическая активность с постепенным увеличением нагрузок. На этом этапе прооперированные начинают замечать улучшение самочувствия за счет уменьшения стенокардии.
Через три-четыре месяца после шунтирования сердца необходимо провести тест с физической нагрузкой, который позволит оценить успешность операции и дальнейший прогноз, а также откорректировать назначенное ранее медикаментозное лечение.
Возможные осложнения
Большинство осложнений в период после аортокоронарного шунтирования связано с воспалительными реакциями: отечность, повышение температуры тела, нарушения сердечного ритма, общая слабость. Более тяжелые осложнения коронарного шунтирования встречаются, к счастью, нечасто:
- кровотечение в послеоперационной ране;
- нарушения кровообращения в головном мозге;
- незаращение грудины;
- келоидные рубцы;
- тромбоз сосудов ног;
- инфаркт миокарда.
Результаты коронарного шунтирования
После успешной АКШ пациенты отмечают улучшение самочувствия: уходит или значительно уменьшается частота приступов стенокардии, увеличивается толерантность к физическим нагрузкам, восстанавливается трудоспособность, что в целом приводит к улучшению качества жизни. Также своевременно выполненное шунтирование сердца существенно снижает риск инфаркта миокарда и внезапной смерти, увеличивает продолжительность жизни.
Однако даже после АКШ несоблюдение рекомендаций врача по лекарственной терапии и изменению образа жизни (отказ от курения, двигательная активность и др.) могут привести к прогрессированию атеросклероза и появлению новых бляшек в коронарных сосудах и шунтах. В этом случае состояние больного будет со временем вновь ухудшаться. В таком случае повторно операция на открытом сердце не рекомендуется и вместо шунтирования следует применять другие методы лечения ИБС.
Стоимость операции
Стоимость аортокоронарного шунтирования может колебаться в довольно широких пределах в среднем от 155 тыс.руб. до полумиллиона. В эту сумму обычно включена стоимость необходимых обследований и сама процедура шунтирования сосудов сердца.
По распространенности сердечно-сосудистые патологии в России стоят на 2 месте после травм, а ишемическая болезнь сердца (ИБС) составляет свыше 50% от числа этих заболеваний. ИБС – общее название большой группы болезней, при которых сосуды сердца не в состоянии обеспечить требуемый для него объем кислорода.

Существуют различные формы ИБС, но чаще других встречаются следующие:
- стенокардия напряжения 4-х функциональных классов;
- инфаркт миокарда;
- разные формы нарушений ритма сердечных сокращений;
- сердечная недостаточность.
Среди пациентов до 50 лет мужчины страдают от ИБС гораздо чаще женщин. Это связано с особенностями гормонального фона – женский организм вырабатывает эстроген, обладающий природным антисклеротическим действием. Опасность ИБС заключается в постепенном развитии необратимых процессов в сердечной мышце, что становится прямой угрозой жизни пациента. Наиболее эффективным способом предотвращения таких изменений признано вовремя выполненное аортокоронарное шунтирование (АКШ).
Коронарное шунтирование – шанс на полноценную долгую жизнь
Аортокоронарное шунтирование – это кардиохирургическая операция на коронарных артериях сердца. Выполняется с целью восстановления кровообращения (реваскуляризации) в тех участках миокарда, где оно уменьшено или отсутствует. Причиной такого нарушения служит сужение (стеноз) или закупорка (обтурация) просвета коронарных артерий, которые характерны для пациентов с ИБС.
Диагностика АКШ
Перед операцией АКШ необходимо провести общепринятые диагностические исследования: ЭКГ, эхокаридиограмму, тредмил-тест, эхокардиографию, лабораторные анализы крови и мочи. В клинике АО «Медицина» для уточнения стадии заболевания, характера распространений изменений по сосудам сердца и головного мозга выполняются специализированные обследования:
- мультиспиральная компьютерная томография коронарных артерий (делает возможным исследование сосудов сердца неинвазивно – без операции);
- перфузионная сцинтиграфия миокарда в покое после нагрузки – информативное нагрузочное тестирование. Показывает с точностью до клетки наличие или отсутствие ишемии (недостаточного кровоснабжения сердца на фоне физических нагрузок);
- селективная коронарная ангиография – «золотой» стандарт диагностики поражений коронарных артерий. С вероятностью в 100% показывает наличие или отсутствие атеросклеротической бляшки сосудов сердца. По результатам определяется необходимость аортокоронарного шунтирования или имплантации стента.
Как проходит операция по коронарному шунтированию
Особенность операции АКШ заключается в использовании графтов – сосудов, создающих соединение между аортой и участком коронарной артерии, расположенным за зоной стеноза или обтурации. Таким образом создается шунтирование – обходной путь от аорты к коронарной артерии, кровоток нормализуется и восстанавливается работа сердца.
В качестве графтов при АКШ выступают выделенные участки большой подкожной вены нижней конечности или лучевой артерии. При маммарокоронарном шунтировании используют внутреннюю грудную артерию.
Показания к АКШ
Безоговорочными кандидатами на аортокоронарное шунтирование являются пациенты с такими подтвержденными диагнозами:
- выраженный стеноз одной коронарных артерий;
- стеноз 3 коронарных артерий – «трехсосудистое поражение»;
- стеноз 2 коронарных артерий – «двусосудистое поражение»;
- инфаркт миокарда с поднятием и без поднятия сегмента ST;
- сниженная функция левого желудочка;
- желудочковая аритмия, угрожающая жизни;
- невозможность эндоваскулярной реваскуляризации при помощи стентирования либо ангиопластики.
Противопоказания к АКШ
Сюда относятся стандартные противопоказания для проведения оперативного вмешательства: тяжелые сопутствующие патологии (онкологические заболевания, хронические болезни легких, почечная недостаточность и пр.). Но это относительные противопоказания, решение врача зависит от сложности конкретного случая. Преклонный возраст не считается противопоказанием как таковым, здесь речь идет скорее об операционном риске.
Какой врач проводит коронарное шунтирование
Операция выполняется в специализированном отделении врачами-кардиохирургами в сопровождении операционной бригады, с применением высокоточного оборудования. О высочайшем уровне профессионализма специалистов клиники АО «Медицина» красноречиво говорят следующие факты:
- успешно проводятся операции по протезированию клапанов сердца через малоинвазивные доступы при врожденных или приобретенных пороках;
- выполнено несколько операций по удалению опухолей сердца;
- осуществляется имплантация кардиостимуляторов – первоклассная методика лечения аритмий;
- внедрен метод радиочастотной абляции – кардинальный способ лечения нарушений ритма сердца.
Проведение подобных операций требует должной квалификации всей кардиохирургической бригады, предельной концентрации внимания и высокой точности исполнения. Врачи подобного уровня заслуженно считаются элитой российской и мировой медицины.
Стоимость шунтирования
Цены на проведение аортокоронарного шунтирования в Москве существенно ниже, чем в зарубежных клиниках. Уровень используемого оборудования и квалификация врачей при этом ничем не уступает им.
В АО «Медицина» (клиника академика Ройтберга) операции проходят с соблюдением международных стандартов JCI. Осуществляется видеосъемка операций, которую можно получить на носителе.
Также существует система смс-оповещения родственников о начале и окончании операции, о переводе пациента в реанимационное отделение или в стационар.
Минимизация рисков достигается благодаря соблюдению стандартов JCI: идентификация пациента, идентификация операционного поля, внедрены чек-листы и другие методы, которые позволяют избежать ошибок.
Преимущества лечения в клинике АО «Медицина»
На базе стационара клиники разработан уникальный комплекс хирургических методов лечения: активно работает круглосуточная интервенционная кардиология с имплантацией стентов, что позволяет оказывать экстренную помощь всем пациентам с острым коронарным синдромом. С этой целью проводится аортокоронарное шунтирование при многососудистом поражении, реваскуляризация коронарных артерий (полное восстановление кровотока инфаркт-связанной артерии).
Полноценная реабилитация
В нашей клинике функционирует реабилитационное отделение, где пациентам оказывается полный спектр реабилитации с применением физиотерапевтических процедур. Здесь с успехом реализована процедура усиленной наружной контрпульсации, эффективная при реабилитации после инфаркта миокарда, при сердечной недостаточности.
Есть отдельный кардиореабилитационный центр, где врачи-реабилитологи работают в тесном сотрудничестве с кардиологами, давая им обратную связь по состоянию больного в период восстановления после операции. Такой подход способствует скорейшему выздоровлению пациента и его возвращению к полноценной жизни.