Содержание:
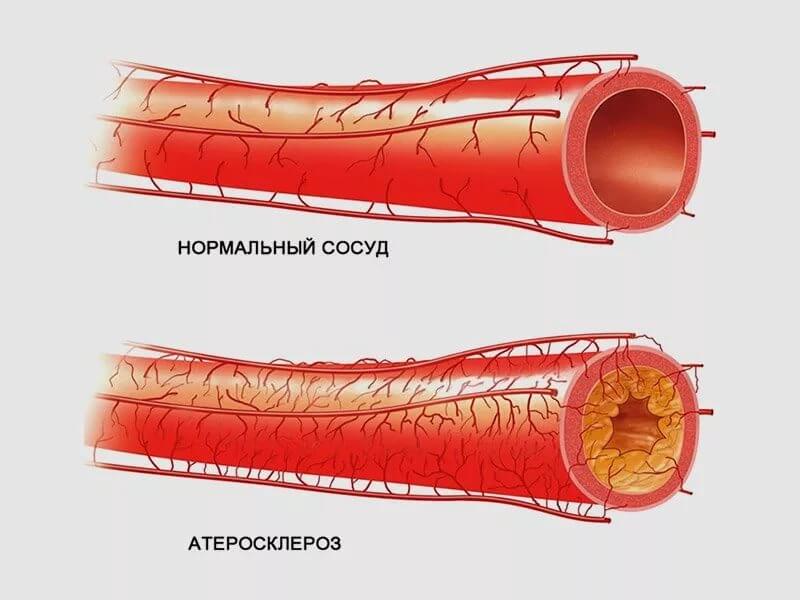
Атеросклероз является одним из самых распространенных заболеваний сердечно-сосудистой системы. Часто люди интересуются у врачей, какие есть факторы риска атеросклероза, и возможно ли предотвратить недуг?
По мнению кардиологов, существуют модифицированные и немодифицированные факторы риска атеросклероза. Модифицированные возможно предотвратить путем соблюдения здорового образа жизни, а немодифицированные – нет.
Очень важно при первых симптомах недуга обращаться к врачу. Болезнь представляет большую опасность. Люди, страдающие от атеросклероза, более подвержены инфарктам, инсультам, сердечным приступам и другим патологиям сердечно-сосудистой системы.
Метаболизм жиров
В организме нервная система отвечает за многие процессы, в том числе метаболизм жиров. При попадании пищи в желудок происходит её распад, в результате чего образовываются такие низкомолекулярные соединения, как жирные кислоты и глицерин.
Затем жиры, в том числе эндогенный холестерин, попадают в тонкую кишку, после чего под воздействием желчи происходит их модификация. Они распадаются на глицерин, моноглицериды, жирные кислоты.
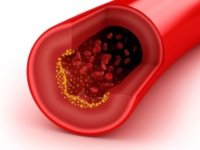 Глицерин быстро абсорбируется, а вот жирные кислоты, свободный холестерин и моноглицериды образуют соединения под названием «мицеллы». В клетках кишечника глицерин и жирные кислоты образовываются ди- и триглицериды. Небольшое количество триглицеридов, белков и холестерина образуют «хиломикроны».
Глицерин быстро абсорбируется, а вот жирные кислоты, свободный холестерин и моноглицериды образуют соединения под названием «мицеллы». В клетках кишечника глицерин и жирные кислоты образовываются ди- и триглицериды. Небольшое количество триглицеридов, белков и холестерина образуют «хиломикроны».
Некоторые липопротеиды состоят исключительно из белков и холестерина. Такие липопротеиды подразделяют по плотности. Разделение зависит от количества прикрепленных молекул холестерина.
Через лимфатическую систему данные соединения проникают в легкие. Липопротеиды используются для согревания холодного воздуха, который попадает в легкие. Оставшиеся жиры откладываются в жировом депо. Эти соединения организм использует в качестве источника энергии. Максимальное количество жиров в крови наблюдается через 4-6 часов после приема жирной пищи. Метаболизм нормализуется через 10-12 часов.
Если человек потребляет непомерное количество жирной пищи, уровень липопротеидов в крови значительно возрастает.
Патологическая физиология и факторы риска атеросклероза
Какова патофизиология и этиология атеросклероза? Выше уже был рассмотрен вопрос о метаболизме жиров. Атеросклероз развивается вследствие того, что липопротеины низкой и очень низкой плотности проникают в артерию.
После этого соединения вызывают воспалительные процессы. Происходит постепенная миграция медиаторов, которая создает благоприятные условия для накопления холестерина, и, соответственно образования бляшки.
В результате в стенках артерий нарушается кровоток, постепенно разрастается соединительная ткань, теряется эластичность артерии. Кроме того, артерия деформируется, сужается её просвет. Как следствие – органы не получают достаточное количество крови и питательных веществ.
Медики спешат успокоить пациентов. Кардиологи считают, что своевременная информированность и осведомленность, а также соблюдение здорового образа жизни способны уберечь больного от данного недуга.
Итак, в каком случае высокий риск атеросклероза? Выше уже отмечалось, что есть модифицированные и немодифицированные факторы. К последним относят те причины, которые невозможно исправить.
Среди немодифицированных факторов выделяют мужской пол, пожилой возраст, период менопаузы. Рассмотрим каждый пункт по отдельности.
 Итак, почему мужчины более подвержены гиперхолестеринемии и атеросклерозу? Дело в том, что женские половые гормоны в какой-то степени снижают уровень холестерина, а мужские (тестостерон, дигидротестостерон) – нет.
Итак, почему мужчины более подвержены гиперхолестеринемии и атеросклерозу? Дело в том, что женские половые гормоны в какой-то степени снижают уровень холестерина, а мужские (тестостерон, дигидротестостерон) – нет.
Пожилой возраст является предрасполагающим фактором ввиду того, что люди меньше двигаются, чаще страдают от сопутствующих патологий сердечно-сосудистой системы. Период менопаузы предрасполагает к атеросклерозу ввиду того, что повышенный уровень прогестерона при климаксе вызывает усиленное образование жиров.
Модифицированные факторы риска развития атеросклероза следующие:
- Сахарный диабет I или II типа. Предотвратить недуг 1 типа нельзя. Но своевременная компенсация болезни позволит избежать нарушение жирового обмена и повреждения сосудов. Кстати, при СД II типа вероятность развития атеросклероза значительно выше, ведь большинство больных с данным диагнозом страдают от ожирения и гиперурикемии.
- Несбалансированное питание. Употребление большого количества жирной пищи нарушает жировой обмен, и провоцирует повышенную выработку липопротеидов низкой и очень низкой плотности. Способствовать развитию атеросклероза могут жирные мясные блюда, жареная пища и полуфабрикаты.
- Употребление алкоголя. Этанол нарушает работу печени, а этот орган играет огромную роль в жировом обмене.
- Ишемическая болезнь сердца. При этом недуга нарушается структура стенки сосудов, в результате чего в кровеносном русле может образоваться бляшка. Кстати, именно при ИБС чаще всего развивается мультифокальный атеросклероз, при котором поражается более чем один сосудистый бассейн.
- Курение. Табак и никотин нарушают работу сосудистой системы, и значительно повышают вероятность прогрессирования атеросклероза.
- Повышенное артериальное давление. При гипертонической болезни повреждаются внутренние стенки артерий, в результате чего в них могут образовываться липопротеины.
- Психоэмоциональная нестабильность. Стрессы и депрессии могут являться предрасполагающим факторами к атеросклерозу, гипертонии и других патологиям ССС.
- Гормональная дисфункция. При нарушении работы щитовидной железы уровень холестерина значительно повышается. Наиболее опасны гормональные нарушения в период беременности.
Наиболее частой причиной атеросклероза является ожирение. При избыточном весе жиры откладываются в стенках сосудов, и провоцируют образование бляшек.
Клинические формы и симптомы
Симптоматика атеросклероза будет зависеть от его клинической формы. Рассмотрим по отдельности каждую форму:
- Атеросклероз аорты. При данном типе недуга патогенические изменения практически никак себя не проявляют. Обычно болезнь обнаруживают случайно во время обследований сердца. Если поражаются ветви дуги аорты, то клинические проявления присутствуют. Пациент страдает от головокружения, обмороков, сильных абдоминальных болей после употребления жирной еды.
- Атеросклероз мозга. Патогенетические нарушения имеют явно выраженную симптоматику. На ранних стадиях у пациента появляется общая слабость, головные боли, нарушение сна, нарушение памяти. Когда имеет место быть очаговое нарушение кровотока, возникает головокружение, раздражительность, ишемические атаки, слабость в руках и ногах, кратковременные потери речи, нарушение зрения.
- Атеросклероз коронарных артерий. Данная форма недуга часто вызывает гипертоническую болезнь, стенокардию, инфаркт, ИБС, инсульт. У пациента могут возникать приступы удушья, учащенное сердцебиение, повышенная потливость. Если развивается инфаркт, больной жалуется на сильные боли в сердце и нехватку воздуха.
- Облитерирующий атеросклероз нижних конечностей. В результате недуга в мышцы поступает меньшее количество кислорода. Пациент жалуется на сильные боли во время ходьбы, «похолодание» икроножных мышц, пальцев и стоп. Патологический процесс проявляет себя сильными болями при ходьбе. Имеет место быть внешнее изменение формы ногтей. Атеросклероз нижних конечностей способен привести к необратимым нарушениям, в том числе гангрене и трофическим язвам.
При возникновении характерных симптомов атеросклероза следует немедленно обратиться к медикам.
Диагностика и лечение
 Атеросклероз – это недуг, который носит обратимый характер. При своевременном лечении можно избежать тяжелых последствий. Изначально врач должен провести устный опрос, изучить жалобы пациента.
Атеросклероз – это недуг, который носит обратимый характер. При своевременном лечении можно избежать тяжелых последствий. Изначально врач должен провести устный опрос, изучить жалобы пациента.
Первым делом назначается биохимический анализ крови на общий холестерин, триглицериды, холестерин липопротеидов низкой и высокой плотности. Обязательно высчитывается коэффициент атерогенности. Какие показатели являются нормальными продемонстрировано в таблице, предоставленной ниже.
| Общий уровень холестерина. | Не более 5,2 ммоль/л. |
| Триглицериды. | Не более 1,7 ммоль/л. |
| Холестерин липопротеидов низкой плотности. | Не более 2,6 ммоль/л. |
| Холестерин липопротеидов высокой плотности. | Не более 1 ммоль/л. |
| Коэффициент атерогенности. | 3-3,5. |
Диагностика дополняется допплерографией и ангиографией. При подозрении на атеросклероз мозга производится скрининг сосудов мозга и шеи. На основании полученных данных в ходе диагностики медик выбирает оптимальную тактику лечения.
Лечение предусматривает:
- Прием препаратов, которые помогают снизить уровень холестерина в крови. Лучшими медикаментами данного типа являются Левостатин и Симвастатин.
- Употребление фибратов. В руководстве по применению к таким препаратам сказано, что активные вещества медикаментов помогают усилить выработку ферментов, ответственных за распад жиров. Лучшими фибратами являются Фенофибрат и Ципрофибрат.
- Прием секвестров желчных кислот. Эти лекарства снижают уровень всасывания желчных кислот из кишечника, благодаря чему уровень холестерина снижается. Лучшими препаратами данного типа являются Колестипол и Колестирамин.
- Употребление никотиновой кислоты и ее производных. Средства ускоряют процесс расщепления жиров.
- Прием антикоагулянтов. Эти лекарства нужны для предотвращения образования тромбов. Лучшими антикоагулянтами считаются Гепарин и Варфарин.
- Соблюдать диету. Стоит делать акцент на отварной пище. Жарить блюда нельзя. Для предупреждения образования холестериновых бляшек пациенту нужно употреблять бобовые, нежирное мясо, орехи, печень, каши, цитрусовые, зелень, овощи и фрукты, морепродукты, хлеб с отрубями. Соль в рационе сократить до 10 граммов в сутки. Обязательно пить много жидкости – не менее 1,5 литров воды в день.
Если у пациента есть сопутствующие патологии (сахарный диабет, ИБС, гипертоническая болезнь), нужно их компенсировать. При определении повышенного уровня сахара в крови больному назначаются гипогликемические средства, инсулин.
Лечение артериальной гипертензии производится путем приема гипотензивных лекарств. При ИБС основу терапии составляют гипохолестеринемические лекарства, антиагреганты и бета-адреноблокаторы.
https://www.youtube.com/watch?v=WapRmKzdn4k