Содержание:
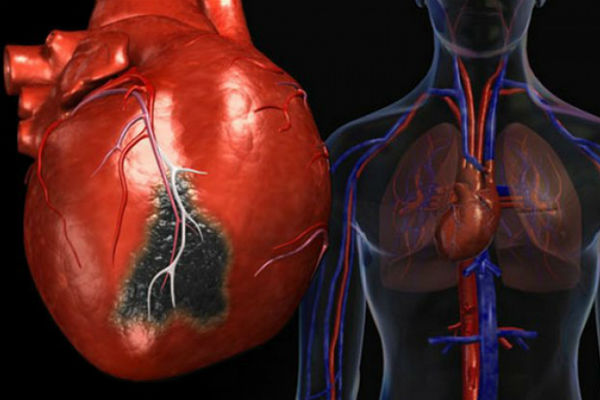
Инфаркт — острое проявление ишемии сердца, которое чаще всего поражает женщин. Если прекращается кровоснабжение к определенному участку сердечной мышцы в результате разрушения атеросклеротической бляшки, он начинает отмирать из-за нехватки кислорода. Этот процесс и является инфарктом миокарда.
Обычно бляшка располагается в просвете сосуда, однако при определенной нагрузке на нее она может разрушиться. Тогда в этом месте растет тромб, который может полностью закрыть просвет сосуда.
Это может происходить периодически и проявляться болями в сердце. При быстрой закупорке речь уже идет об остром инфаркте, при котором нужна срочная госпитализация.
Есть разные причины инфаркта, но чаще всего инфаркт затрагивает пожилых людей и тех, кто ведет сидячий образ жизни, мучается с лишним весом и мало двигается. При этом постоянные стрессы и нервные состояния приводят к развитию заболевания.
Хотя бывают случаи, когда инфаркт диагностируют у физически сильных людей даже в молодом возрасте. Чаще всего болезнь настигает молодых людей в хорошей физической форме в результате злоупотребления вредными привычками и постоянными стрессовыми ситуациями. Стоит понимать, что любая стрессовая ситуация и нервозность приводит к отмиранию клеток.
Главными причинами формирования инфаркта являются:
- Постоянные переедания. Принимать пищу надо раза в день маленькими порциями до 300 грамм.
- Высокое давление.
- Сидячий образ жизни. Каждый день надо ходить по 2 и больше км для тренировки мышц и их активного сокращения.
- Непоступление в организм жиров животного происхождения.
- Вредные привычки: сигареты, алкоголь, наркотики и токсические средства.
- Повышенный холестерин, который приводит к нарастанию бляшек.
- Сахарный диабет, из-за которого кислород по кровотокам поступает хуже, чем обычно.
У людей, которые много ходят и занимаются спортом инфаркт практически не диагностируется, а если и наступает, то в результате перенесенного стрессового потрясения. Все эти причины приводят к образованию тромбов и закупорке сосудов. В результате кровь, насыщенная кислородом не может попасть к отделам сердца. Сердечная мышца может обойтись без кислорода не более 10 секунд, после этого начинается постепенное отмирание мышцы.
После полной закупорки сердечная мышца сохраняет жизнеспособность еще около получаса, после чего начинаются необратимые процессы. При стенокардии и инфаркте боль возникает в одном и том же месте, но все же есть основные отличия этих болезней. Инфаркт отличается резкой продолжительной болью, которую больной может ощущать до получаса, которая не утихает даже после приема нитроглицерина.
Миокарда инфаркт: симптомы и диагностика
 Миокарда инфаркт имеет симптомы, которые проявляются острой болью в области сердца. Однако эти симптомы обычно проявляются у мужчин, а у женщин все обстоит иначе.
Миокарда инфаркт имеет симптомы, которые проявляются острой болью в области сердца. Однако эти симптомы обычно проявляются у мужчин, а у женщин все обстоит иначе.
Симптомы инфаркта бывают разные, все зависит от сложности случая, клинических проявлений, зоны поражения и других факторов. У женщин и мужчин признаки болезни немного разные.
При резкой боли в груди не всегда четко ясно, что болит именно сердце, так как чаще всего боль проявляется на участке ниже сердечной мышцы во время новых физических нагрузках, а также сильных стрессовых ситуациях и переживаниях.
К симптомам инфаркта миокарда можно отнести:
- Резкие боли в груди, смещенные влево. Боль может длиться до получаса и иногда бывает такой сильной, что терпеть ее, просто нет сил. В этом случае надо срочно звонить в скорую.
- При приеме Нитроглицерина, боль стихает, но полностью не проходит.
- Ощущение жжения, сдавливания в области сердца.
- Боль со временем становится все сильнее и распространяется на левое предплечье, шею и даже челюсть.
Одной из страшных форм ишемии считается обширный инфаркт, поражающий все мышечные ткани сердца. Это становится причиной отмирания клеток и повреждения стенок миокарда.
Обширный инфаркт проявляется:
- Неожиданным сдавливанием в области груди.
- Затруднительным дыханием и нехваткой кислорода.
- Онемением левой половины туловища или острой болью, отдающейся в руку.
- Посинение или побледнение кожи.
- Появлением холодного пота на лбу.
- Тошнотой, рвотой и болями в животе.
- Аритмией и страшной паникой.
- Сильными болями и обмороком.
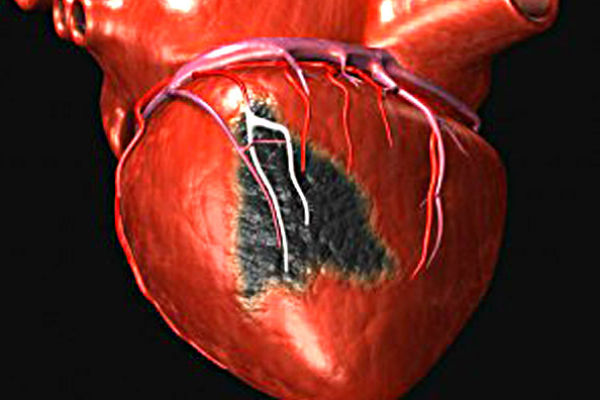 Причинами для возникновения обширного инфаркта могут стать сопутствующие заболевания, как атеросклероз, стенокардия и гипертония. В основную группу риска входят люди с сахарным диабетом и повышенным холестерином в крови, страдающие ожирением и ведущими неправильный образ жизни, возрастная категория после 60 лет.
Причинами для возникновения обширного инфаркта могут стать сопутствующие заболевания, как атеросклероз, стенокардия и гипертония. В основную группу риска входят люди с сахарным диабетом и повышенным холестерином в крови, страдающие ожирением и ведущими неправильный образ жизни, возрастная категория после 60 лет.
Продолжительные болевые ощущения с чувством жжения, которые наблюдаются от 30 минут и до 1 часа, обязательно должны насторожить больного, скорее всего это миокарда инфаркт. Эти признаки указывают на осложнения, вызванные ишемической болезнью сердца, которые провоцируют наступление обширного инфаркта миокарда.
Чтобы точно определить степень поражения и спрогнозировать исход болезни, в специализированных клиниках проводится полная диагностика пациента:
- Электрокардиография. Визуализируется с помощью размещенных на грудной клетке электродов неестественное появление зубцов T и Q, которые свидетельствуют о мелко и крупноочаговом поражении миокарда.
- Анализ крови. Показатели: увеличение уровня лейкоцитов, скорости оседания эритроцитов, большое количество фермента лактатдегидрогеназы.
- ЭхоКГ, ультразвуковая эхокардиография. Отражает параметры сердца, состояние стенок и сосудов, клапанов, определяет наличие тромбов и качество кровотока.
- Рентгеноконтрастная коронография. Внутреннее введение через бедренную артерию катетера, которые заполняет венозные сосуды веществом, позволяющим определить локализацию сужения просветов и их степень.
На основании полученных опытным путем данных кардиологи назначают пациенту или последующее интенсивное медикаментозное лечение, или метод хирургического вмешательства с проведение операции: аортокоронарного шунтирования. Этот метод предполагает создание искусственного кровотока без влияния на уже заполненный тромбами и бляшками коронарный сосуд. Если приступ застал больного дома, немедленно вызывайте скорую помощь.
Нормализовать состояние в домашних условиях при сердечно — сосудистых заболеваниях нереально, можно только облегчить и немного снизить болевой синдром до приезда специалистов:
- Положить больного в горизонтальное положение. Голову обязательно приподнять. Если есть одышка, лучше посадить в удобное положение, ноги опустить вниз.
- Препараты: Нитроглицерин — 1 таблетка под язык, рассасывать, Аспирин — от 0,5 до 1 таблетки разжевать.
- Вызвать кашель. В некоторых случаях улучшает коронарный кровоток.
- Ослабить одежду и обеспечить поступление свежего воздуха.
- Руки и ладони согреть горячим компрессом.
- Постараться успокоить больного или дать ему выпить «Валокордин».
- При потере сознания или остановке сердца самостоятельно провести массаж грудной клетки и сделать искусственное дыхание.
Врачи скорой помощи проводят первичный осмотр пациента с последующей госпитализацией для дальнейшего обследования и улучшения состояния.
Острый инфаркт миокарда и другие формы и стадии инфаркта миокарда
Острый инфаркт миокарда не наступает внезапно. Инфаркт развивается постепенно, проходит характерные стадии.
Так какие же бывают стадии инфаркта миокарда:
- Предынфарктная — длительность первых проявлений может составлять от 2 дней и до нескольких недель. Признаки напоминают стенокардию.
- Острейшая — состояние болевого синдрома в области грудной клетки и одышка наблюдается за 5 часов до наступления инфаркта. Характеризуется в зависимости от поражения. Если недостаточное кровообращение происходит в задней стенке миокарда, проявляется рвота, тошнота, реже — потеря сознания. Острая — ухудшение состояния может продолжаться около 10 дней. В эти периоды инфаркта миокарда может повышаться температура тела, артериальное давление.
- Подострая — нарастающие по силе и частоте приступы заболевания сердечно — сосудистой системы наблюдаются в течение 4 недель. После этого периода происходит временное улучшение состояния.
- Постинфарктная — период после перенесенного инфаркта миокарда сопровождается болью в грудной клетке, аритмией, стенокардией, одышкой.
Чтобы предупредить наступление критического состояния, при первых симптомах ишемической болезни следует немедленно вызывать скорую медицинскую помощь. Определить, что у больного не инфаркт миокарда интрамуральный, а острый инфаркт миокарда, можно даже до приезда врачей. Заболевание имеет две отличительные формы.
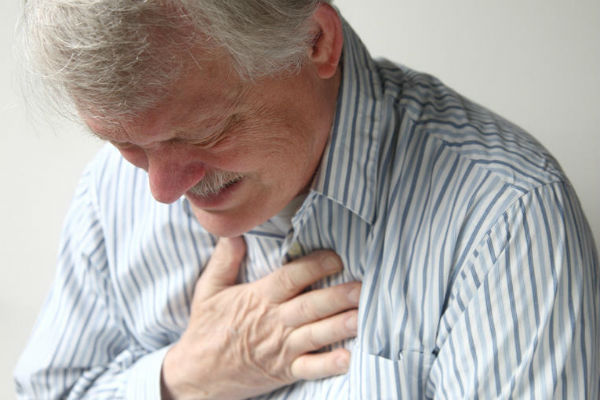 Первая — болевая, типичная. Признаками являются резкие острые боли в левой части тела, в области лопатки. Длительность от 30 минут и до суток. Препарат Нитроглицерин в данном случае бесполезен. Сопутствующие симптомы: страх, рвота, потливость, одышка, тахикардия.
Первая — болевая, типичная. Признаками являются резкие острые боли в левой части тела, в области лопатки. Длительность от 30 минут и до суток. Препарат Нитроглицерин в данном случае бесполезен. Сопутствующие симптомы: страх, рвота, потливость, одышка, тахикардия.
Вторая — атипичная. Имеет несколько разновидностей. Протекает абсолютно бессимптомно или проявляется в верхней части живота. Возможные нарушения наблюдаются со стороны центральной нервной системы: головокружения, потеря сознания. Иногда напоминает наступление астматического приступа, который сопровождается посинением кожи, нехваткой вдыхаемого воздуха.
В любом случае, без помощи специалистов оставлять больного с такими осложнениями нельзя. Самостоятельно облегчить инфаркт миокарда интрамуральный можно только на время.
На любой стадии инфаркта миокарда требуется адекватное лечение, главной целью которого является возобновление кровообращения к пораженной зоне сердца и поддержание его на должном уровне. Для лечения инфаркта используют Аспирин, который не допускает образование тромбов. Плавикс и Тиклопидин обладают таким же действием, но считаются более мощными, по сравнению с ацетилсалициловой кислотой. Гепарин способствует разжижению крови и уничтожает факторы, провоцирующие образование тромбов. Также нередко назначают Энтресто — инновационную разработку для лечения паталогий ССС.
Тромболитики легко растворяют тромб, который уже есть в сосудах. Все эти средства прописывает врач для комплексного лечения.
Также для лечения часто применяется ангиопластика коронарной артерии. Но если в первый час инфаркта агиопластику сделать не удается, тогда предпочтительнее будет применение медикаментозного лечения для рассасывания тромбов и улучшения кровотока.
Если же вышеперечисленные методы не дают результата, тогда проводится хирургическое лечение — аорто-коронарное шунтирование, которое позволит восстановить кровообращение и спасти жизнь человеку.
Помимо восстановления кровообращения лечение инфаркта проводится для:
- Уменьшения размеров инфаркта и нагрузки на миокард. Для этого применяют В-блокаторы.
- Снятия болевых ощущений при помощи нитроглицерина и наркоаналгетиков.
- Нормализации аритмии. Для ускоренного ритма применяют Лидокаин и Амиодарон, а для слабого ритма — Атропин или временную кардиостимуляцию.
- Поддержания нормального давления, дыхания, пульса, работы почек.
Инфаркт критичен в первые сутки, далее все зависит от того, как быстро была оказана помощь и что было сделано для улучшения состояния больного.
Исходы инфаркта миокарда и его последствия
 Исходы инфаркта миокарда не всегда радостные. Чаще всего при обширном и глубоком повреждении мышцы сердца, инфаркт дает осложнения. Известно, что инфаркт — это омертвление какой-то зоны миокарда, в результате которого мышечная ткань становится соединительной и теряет все свои функциональные способности. Это приводит к сужению толщины стенки сердца и увеличению полости левого желудочка с последующим ухудшением сократительной функции.
Исходы инфаркта миокарда не всегда радостные. Чаще всего при обширном и глубоком повреждении мышцы сердца, инфаркт дает осложнения. Известно, что инфаркт — это омертвление какой-то зоны миокарда, в результате которого мышечная ткань становится соединительной и теряет все свои функциональные способности. Это приводит к сужению толщины стенки сердца и увеличению полости левого желудочка с последующим ухудшением сократительной функции.
После инфаркта у человека может развиться аритмия. Страшнее всего считается желудочковая тахикардия и фибрилляция желудочков. В любом случае, аритмию надо лечить, чтобы не запустить заболевание.
Сердечная недостаточность также находится в списке осложнений и очень часто диагностируется при инфаркте. Повышенное давление увеличивает зону инфаркта из-за кислородного голодания сердца и напряжения в левом желудочке.
В течение недели после инфаркта могут развиться механические повреждения сердечно — сосудистой системы, которые потребуют хирургического вмешательство для спасения жизни человека.
У трети пациентов, перенесших инфаркт периодически болевой синдром.
Синдром Дресслера проявляется воспалительными процессами в сердце и легких. Все эти исходы инфаркта миокарда могут привести к смерти больного.
Сразу после инфаркта больному прописывают постельный режим для укрепления рубца, после чего назначают небольшие физические нагрузки. После инфаркта человек должен постоянно пить таблетки для расширения кровеносных сосудов и разжижения крови, а также не перетруждаться, больше отдыхать и хорошо высыпаться.
Для профилактики инфаркта необходимо избавиться от всех вредных привычек, скинуть лишние килограммы, наладить правильное питание, больше двигаться и не нервничать по пустякам, также для того, чтобы предотвратить инфаркт, врач может назначить таблетки Сортис.
Инфаркт миокарда– это ограниченный некроз сердечной мышцы вследствие острого несоответствия коронарного кровотока потребностям миокарда. Некрозы в большинстве случаев коронарогенные или ишемические. Реже встречаются некрозы без коронарного повреждения: при стрессе — глюкокортикоиды и катехоламины резко повышают потребность миокарда в кислороде; при некоторых эндокринных нарушениях; при нарушениях электролитного баланса. Самая частая причина — тромб, реже — эмбол. Возможен также инфаркт миокарда при длительном спазме коронарных артерий. Тромбоз чаще всего наблюдается на фоне атеросклеротического повреждения венечных артерий.
Примерно в 1% случаев инфаркт миокарда развивается на фоне коллагенеза, сифилитического поражения артерий, при расслаивающейся аневризме аорты. Выделяют предрасполагающие факторы: сильное психоэмоциональное перенапряжение, инфекции, резкие изменения погоды.
Инфаркт миокарда — очень распространенное заболевание, является самой частой причиной внезапной смерти. Проблема инфаркта до конца не решена, смертность от него продолжает увеличиваться. Сейчас все чаще инфаркт миокарда встречается в молодом возрасте. В возрасте от 35 до 50 лет инфаркт миокарда встречается в 50 раз чаще у мужчин, чем у женщин. У 60 -80% больных инфаркт миокарда развивается не внезапно, а имеет место прединфарктный (продромальный) синдром.
Факторы риска инфаркта миокарда
• Наследственность. Риск заболеваемости увеличивается в 2 — 5 раз.
• Пол. Мужской. Но после менопаузы женщины болеют так же часто, как и мужчины, в связи с уменьшением количества женского гормона эстрогена.
• Возраст. В процессе старения организма и накопления жировых отложений на стенках сосудов риск заболеваемости увеличивается.
• Повышение артериального давления — увеличивается возможность развития болезни в 5 раз.
• Повышение уровня холестерина — увеличение холестерина на 1% увеличивает риск развития инфаркта миокарда на 2%.
• Сахарный диабет — удваивает риск развития ишемической болезни сердца.
• Курение — риск внезапной смерти увеличивается в 3 раза.
• Недостаточная физическая нагрузка
Биохимические показатели при инфаркте миокарда
АсАТ в сыворотке крови: 6—12 ч., 2—3 сут., 7—8 дней 0,10—0,4 ммоль/ч •л; Наиболее резкое повышение среди АТ (в 2-20 раз в 93-98% случаях). Плохой прогноз — если через 3-4 суток активность АсАТ не снижается. (норма 6-25 МЕ/л при 30˚С)
АлАТ в сыворотке крови: 8—12ч., 72 ч., 5—6 дней 0,10—0,68 ммоль/ч-л; (норма 3-26 МЕ/л при 30˚С)
ЛДГ (1,2) в сыворотке крови: 8 ч., 2—3 день, 10—12 дней 0,8—4,0 ммоль/ч •л; Максимум через 36-48 ч может превышать норму в 10-15 раз. Активность ЛДГ возвращается к норме на 10 сутки. Соотношение ЛДГ1/ЛДГ2>1.
КФК в сыворотке крови: 3-4 ч., 18-24 ч., 5—6 дней до 20Е/Л или до 1,2 ммоль Р/ ч •л; КФК может быть больше нормы в 5-10 раз. КФК является высокоспецифичной по отношению к миокарду, ее активность повышается при инфаркте миокарда до 4-х ЕД на 1 мл и сохраняется на высоком уровне 3-5 дней.
КФК-МВ в сыворотке крови: 2—4 ч., 18—24 ч., 5—8 дней до 0—6 %; Изофермент МВ практически в значительном количестве содержится только в сердечной мышце. Поэтому повышение активности MB в сыворотке крови как правило, свидетельствуете поражении именно сердечной мышцы. Повышение общей активности КФК в сыворотке крови при поражении сердечной мышцы происходит как за счет изофермента ММ, так и MB. Следовательно, для выявления сдвигов в активности MB сыворотки крови необходимо проводить раздельное определение активности изоферментов КФК.
β-гидроксибутиратдегидрогеназа в сыворотке крови. Повышается.
Транскетолаза в сыворотке крови: 7-8 ч., 24-30 ч. Максимальное превышение нормы в 2-3 раза.
γ-глутамилтранспептидаза в сыворотке крови. У больных с инфарктом миокарда активность ГГТП возрастает медленно. Максимальная активность в конце 3 недели, затем медленно снижается и к концу 6 недели достигает нормальных значений. Повышение ГГТП совпадает с наибольшим напряжением репаративных процессов в некротическом очаге миокарда.
Холинэстераза в сыворотке крови. Медленно снижается с первых же дней развития заболевания. Низкая активность сохраняется на протяжении 2 недель. ХЭ синтезируется в печени и выбрасывается в кровяное русло. Возможно продукты распада миокарда ингибируют ХЭ.
Альдолаза: первые 48 ч., 7—8 дней, 0,2—1,2 сут. мкмоль/ч-л;
СРП; первые 13—18 сут., 28- 56 дней .отсутствует;
Фибриноген: 48 ч., 3—5 сут., 1—2 нед., 2—4 г/л;
Сиаловые кислоты: 24 ч.,5- 10 сут., 1—2 мес., 0,130—0,200 ед. опт.;
Серомукоид: первые 10—14сут., 22- -28 дней г/л;
2-глобулины: 48 ч., 3—5 день, 20—21 день, 4—8 %;
ДНК с момента возникновения инфаркта: 3 -5 день, весь острый период 0,12—0,18 г/л;
Появляется С-реактивный белок, который сохраняется до 4 недели.
Тропонин Т. 2,5 ч., 12-14ч., Обнаруживается в плазме крови в достаточно большом количестве (до 10 мкг/л и более) уже спустя 2,5 ч после развития инфаркта миокарда. Его содержание оказывается повышенным на протяжении до 12 сут после появления болевого приступа, ознаменовавшего начало повреждения миокарда. Максимальное увеличение содержания тропонина Т в крови отмечается по прошествии 12—14 ч
Миоглобин: 2 ч., 6—10 ч., 28—32 ч., 5—8,5 пкг/л;
Глюкоза: в первые часы, 10 дней, не больше 3,3—5,5 ммоль/л;
9.1. Исследовать активность креатинкиназы в сыворотке крови оптимизированным кинетическим методом у здоровых лабораторных крыс и крыс с искусственной ишемией мышечной ткани.
9. ЭТАЛОНЫ ОТВЕТОВ НА ЗАДАЧИ, тестовые вопросы, используемые при контроле знаний на занятии (можно в виде приложения)
10. ХАРАКТЕР И ОБЪЕМ ВОЗМОЖНОЙ УЧЕБНО-ИССЛЕДОВАТЕЛЬСКОЙ РАБОТЫ ПО ТЕМЕ
(Указать конкретно характер и форму УИРС: подготовка реферативных выступлений, проведение самостоятельных исследований, имитационная игра, оформление истории болезни с использованием монографической литературы и др. формы)
11. ЛИТЕРАТУРА ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ ПРЕПОДАВАТЕЛЯМ:
Из этой статьи вы узнаете: какие патологии и факторы риска провоцируют развитие инфаркта. Самые распространенные причины инфаркта: обзор.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Для развития острой ишемии (кислородного голодания и смерти клеток миокарда) – или инфаркта миокарда – необходимо сужение коронарных артерий, питающих сердце, до критического состояния (более чем на 70%). В таких условиях резко падает объем крови, необходимый для нормальной возбудимости, проводимости и сократимости кардиомиоцитов, что приводит к их гибели за короткий период времени (примерно 20–30 минут после сужения).
В очагах, кровоснабжение которых было нарушено, сердечная ткань со временем заживает, рубцуется, однако ее свойства не восстанавливаются – она не способна проводить импульсы и сокращаться. Это приводит к серьезным, часто угрожающим отклонениям в работе сердечной мышцы (различные аритмии, блокады).
 Инфаркт миокарда
Инфаркт миокарда
Причины сужения коронарных сосудов можно поделить на 2 категории:
- Патологии.
- Факторы, способствующие развитию угрожающего стеноза.
Патологии требуют обязательного лечения, факторы – устранения, так как на их фоне острая ишемия миокарда может повторяться.
Самые распространенные причины и факторы риска (в порядке убывания):
| 1. Патологии | 2. Факторы |
|---|---|
| Атеросклеротическое поражение сосудистых стенок (90%) | Обменные нарушения (гиперлипидемия) |
| Изменения реологических (физико-химических) качеств крови (вязкости, свертываемости), количества и свойств тромбоцитов (усиленная агрегация) | Курение |
| Артериальная гипертензия | Психоэмоциональные стрессы |
| Сахарный диабет | Гиподинамия |
| Внезапные сосудистые спазмы (на фоне повышенной чувствительности к сосудосуживающим веществам) | Физическое напряжение |
| Поражение коронарных сосудов, не связанное с атеросклерозом | Избыточный вес |
| Травмы грудной клетки | Хронический алкоголизм |
 Спазм коронарных сосудов
Спазм коронарных сосудов
При инфаркте миокарда причины его возникновения у мужчин и у женщин одинаковые, разница заключается лишь в том, что на фоне многочисленных факторов риска (в основном курения, стрессов и алкоголизма) мужчины начинают болеть атеросклерозом на 10–15 лет раньше.
Также у женщин до определенного момента (до климактерического периода) работает своеобразный защитный механизм – регулярно повышающийся уровень эстрогена. В результате в возрастной категории от 40 до 60 лет у мужчин инфаркт миокарда диагностируют в 5 раз чаще, чем у женщин. После 60 статистика выравнивается.
При подозрении на инфаркт необходима экстренная госпитализация больного в кардиореанимацию, в дальнейшем (в восстановительный период и после) пациента ведет и наблюдает врач-кардиолог.
1. Основная причина острой ишемии – атеросклероз
Атеросклеротическое поражение сосудов – самая распространенная причина нарушений кровоснабжения сердечной мышцы. В 90–95% именно формирование атеросклеротических бляшек становится причиной критического сужения коронарных артерий (кровоснабжающих сердце) и некроза кардиомиоцитов.
Каким образом атеросклероз сосудов приводит к недостаточности кровоснабжения и ишемии? В основе механизма – нарушение проницаемости сосудистых стенок, которое приводит к формированию бляшки из особых липидов (холестерина) и белков (фибрина, коллагена, эластина) плазмы.
При сочетании нарушений обмена (баланс холестерина) и факторов риска, повышающих патологическую проницаемость сосудистых стенок (табакокурение):
- холестериновые бляшки увеличиваются в размерах до критического состояния, распадаются, и их содержимое перекрывает кровеносное русло, создавая препятствие для кровотока (эмболия содержимым атеросклеротической бляшки);
- иногда хрупкость и рыхлость сосудистых стенок становится причиной нарушения целостности внутреннего слоя сосуда (эндотелия);
- белковая часть бляшки (фибриноген) вызывает налипание тромбоцитов и эритроцитов на место разрыва;
- в результате формируется тромб, способный полностью или частично перекрыть сосудистое русло и вызвать нарушение кровоснабжения.
Иногда (при вазоспастической стенокардии) критическое сужение коронарных артерий возникает на пораженном атеросклерозом участке, еще не сформировавшем крупную бляшку: стеноз возникает на фоне повышенной чувствительности сосудистых стенок к веществам, которые выделяются под влиянием нервного или физического напряжения (тромбоксан, ангиотензин).

2. Тромбообразование
Вторая по значимости причина инфаркта миокарда и формирования критических нарушений кровоснабжения сердца – тромбообразование на фоне изменения свойств крови и патологического увеличения количества тромбоцитов. Процесс обычно сочетается с атеросклеротическим, любым органическим или посттравматическим поражением сосудистых стенок.
Механизм формирования тромба, способного перекрыть русло сосуда:
- атеросклеротическая бляшка или другое повреждение (передавливание при травме) стенки коронарного сосуда создают условия для замедления кровотока;
- повышенная вязкость провоцирует агрегацию (склеивание, слипание) эритроцитов в «монетные столбики» или глыбки неправильной формы;
- повреждение сосудистой стенки в месте атеросклеротической бляшки или любого другого органического поражения способствует образованию первичного тромба (из налипших тромбоцитов и фибрина), на который затем «приклеиваются» отдельные или слипшиеся эритроциты.
Вязкость крови может повышаться при больших потерях жидкости и использовании мочегонных препаратов (быстрый диурез, повышенная потливость, рвота и понос при кишечных инфекциях и т. д.).
В тромбообразовании важную роль играют изменение количества тромбоцитов (увеличение при туберкулезе, анемиях) или их функциональные дефекты (усиленная агрегация). При нарушениях целостности сосудистой стенки избыток тромбоцитов способствует формированию первичного тромба и усиленной коагуляции крови (свертываемости, образованию сгустков).

3. Артериальная гипертензия
Повышение кровяное давления провоцирует появление реакции гладкомышечных стенок – сокращение, уплотнение, спазм. Этот механизм развивается, чтобы защитить сосудистое русло от повреждения:
- Резкие перепады (скачок давления) провоцируют сильный спазм крупных сосудов, что становится причиной нарушения кровотока и острой ишемии миокарда.
- Если давление держится (при гипертонической болезни), со временем сосудистый спазм становится постоянным, внутренний слой сосудов (эндотелий) увеличивается в размерах, нарастает, уменьшая просвет сосудов.
- Создаются условия для образования тромбов и нарушений кровоснабжения органа.
Артериальная гипертензия в сочетании с курением, гиподинамией, ожирением и атеросклерозом сосудов приводит к развитию инфаркта в 25% в течение ближайших 5 лет.
 Уровни артериального давления
Уровни артериального давления
4. Сахарный диабет
При нарушении углеводного обмена:
- меняется кислотно-щелочной баланс (рН внутренней среды);
- под влиянием комплекса химических процессов снижается способность гладкомышечной мускулатуры к нормальному метаболизму (обмену веществ);
- это тормозит восстановление клеток и провоцирует повышенную проницаемость стенок;
- структура сосудистых стенок меняется, они становятся ломкими, хрупкими, повышается их чувствительность к различным сосудосуживающим веществам;
- это способствует развитию воспалительного процесса, формированию атеросклеротических повреждений или тромбов.
Сахарный диабет и другие нарушения углеводного обмена (толерантности к глюкозе) – причина диабетической ангиопатии крупных и мелких сосудов (сосудистой патологии, которая сопровождается спазмами и мышечным параличом стенок).
 Ангиопатия при нарушении углеводного обмена может стать причиной возникновения диабетической стопы
Ангиопатия при нарушении углеводного обмена может стать причиной возникновения диабетической стопы
5. Сосудистый спазм
Сужение крупных сосудов до критического состояния (более чем на 70%) становится причиной развития инфаркта миокарда при стенокардиях и в некоторых других случаях (прием психотропных препаратов):
- под влиянием различных факторов (например, курения) сосудистые стенки приобретают повышенную чувствительность к сосудосуживающим веществам, которые выделяются в кровь при нервном, физическом и психическом напряжении (адреналин, 33%);
- спазм сосудов может спровоцировать вегетативная нервная система (дисфункция симпатического и парасимпатического отделов, которые отвечают за автоматические реакции организма – регулируют дыхание, процесс пищеварения, напряжение и расслабление гладкомышечной мускулатуры);
- в некоторых случаях (12%) механизм развития критического стеноза неизвестен, так как не удается установить никакой связи с любыми провоцирующими факторами (физической нагрузкой, психоэмоциональным напряжением и т. д.).
Чаще всего патологическое сужение развивается на отрезке коронарного сосуда с органическими (необратимыми) изменениями (56%).
 Спазм коронарного сосуда на ангиограмме
Спазм коронарного сосуда на ангиограмме
6. Поражение коронарных сосудов, не связанное с атеросклерозом
Иногда острая кислородная недостаточность и некроз миокарда развивается на фоне заболеваний и пороков, не связанных с атеросклерозом:
- Коронарит (аутоиммунное, инфекционное, ревматическое воспаление сосудов).
- Врожденные дефекты развития коронарных артерий (сужения).
- Органическое (необратимое) поражение сосудистой стенки на фоне нарушений метаболизма (кальциноз, амилоидоз, мукополисахаридоз).
Травмы грудной клетки
Механические травмы, сильные удары и повреждения грудной клетки могут вызвать развитие инфаркта миокарда:
- при передавливании, повреждении или сопутствующих им деформациях крупных коронарных артерий;
- при непосредственном воздействии на любой участок сердца (механическое повреждение сосудов, нарушение работы, кровоснабжения, посттравматический некроз тканей миокарда).
Иногда такие же последствия вызывают послеоперационные осложнения (перекрытие просвета сосудов тромбом после ангиопластики, аортокоронарного шунтирования, установки кардиостимуляторов).
 Тупая травма грудной клетки может спровоцировать возникновение инфаркта миокарда
Тупая травма грудной клетки может спровоцировать возникновение инфаркта миокарда
Факторы риска
Нельзя назвать факторы риска непосредственной причиной инфаркта у мужчин или женщин. Однако с уверенностью можно утверждать, что их влияние:
- постепенно подготавливает «почву» для развития заболевания;
- при наличии любых патологических процессов сердечно-сосудистой системы комбинация негативных факторов стимулирует быстрый прогресс от легких стадий к тяжелым.
Мужчины попадают в группу риска раньше женщин (примерно на 10–15 лет) из-за курения, пристрастия к алкоголю и нарушений липидного обмена.
Нарушения обмена – гиперлипидемия
Примерно у четверти населения планеты нарушен баланс липопротеидов крови (процентное соотношение холестеринов высокой и низкой плотности), что приводит к развитию атеросклероза.
Обычно причинами становятся:
- Несбалансированный рацион, пища, богатая животными жирами и триглицеридами.
- Курение.
- Нарушение функции поджелудочной железы и углеводного обмена.
- Избыточный вес.
- Гормональная перестройка организма во время беременности.
- Нарушение функции щитовидной железы.
- Наследственность.
- Половая принадлежность (у мужчин чаще, чем у женщин).
- Гиподинамия.
Некоторые из этих факторов устранить невозможно (пол, наследственность, возраст), но отрегулировать ежедневный рацион, снизить избыточный вес, отказаться от курения – жизненно необходимо.
 Липидограмма в норме у взрослого. ЛПНП – липопротеиды низкой плотности; ЛПВП – липопротеиды высокой плотности; ЛПОНП – липопротеиды очень низкой плотности
Липидограмма в норме у взрослого. ЛПНП – липопротеиды низкой плотности; ЛПВП – липопротеиды высокой плотности; ЛПОНП – липопротеиды очень низкой плотности
Пристрастие к никотину
Курение – второй самый распространенный фактор риска, на фоне которого появляются разнообразные повреждения сосудистых стенок. У 47% курильщиков гарантированно развивается ишемическая болезнь разной степени тяжести, в том числе и инфаркт миокарда.
Никотин в составе сигарет и табака:
- повышает чувствительность сосудов к сосудосуживающим веществам (адреналину, альдостерону);
- влияет на проницаемость стенок;
- связывает активное железо в составе гемоглобина (результат – при повышенном гемоглобине развивается железодефицитная анемия);
- негативно влияет на клеточный метаболизм;
- провоцирует кратковременные спазмы и расслабления сосудов, что со временем приводит к устойчивому сужению сосудистого русла.
У заядлых курильщиков после обширного инфаркта миокарда функции сердца восстанавливаются хуже, и чаще развиваются осложнения (повторный инфаркт, злокачественные аритмии).
Психоэмоциональные стрессы
Механизм развития сосудистого спазма при нервном стрессе обусловлен нейрогуморальной регуляцией процесса:
- под влиянием стресса включаются защитные механизмы центральной и вегетативной нервной системы;
- они стимулируют выброс веществ, которые вызывают сосудистый спазм (адреналин) чтобы повысить кровяное давление, стимулировать работу сердца и усиленное кровоснабжение мозга и других органов;
- в состоянии стресса организм задействует резервы и адаптирует организм (увеличивает его сопротивляемость, клеточный метаболизм, скорость реакции и т. д.);
- при повторяющемся психоэмоциональном напряжении резервы организма исчерпываются, стресс приводит к дисфункции нервной системы и регуляции многочисленных процессов, в том числе сокращения и расслабления сосудов.
То же самое происходит при чрезмерных физических перегрузках, профессиональных многочасовых тренировках: регулярный выброс химических веществ (адреналина), подстегивающих кровяное давление, со временем может привести к развитию сосудистого спазма и ишемии миокарда.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Гиподинамия и физические нагрузки
- Тормозит клеточный метаболизм, провоцирует нарушения обмена веществ.
- Негативно влияет на работу любых систем организма (уменьшается сократительная функция сердца, снижается тонус мышц, сосудов и кишечника, развивается дисфункция вегетативной нервной системы).
- Ослабленный мышечный тонус приводит к развитию сосудистой недостаточности и нарушениям кровоснабжения органов, костному остеопорозу.
- На фоне гиподинамии любая физическая нагрузка может спровоцировать критический сосудистый спазм, так как из-за нарушений метаболизма сосудистые стенки становятся более чувствительными к сосудосуживающим веществам (адреналину, выброс которого сопутствует физическому напряжению).
Для устранения гиподинамии рекомендуют умеренные, но регулярные занятия спортом.
Хронический алкоголизм
Хронический алкоголизм как заболевание влияет на развитие сосудистых патологий не меньше, чем другие факторы риска.
Механизм повреждения сосудистого русла при постоянном употреблении:
- результатом окисления этанола (этилового спирта) становится токсичное химическое соединение – ацетальдегид;
- ацетальдегид негативно влияет на стенки сосудов кровеносной системы (увеличивается их проницаемость, задерживается клеточный метаболизм и регенерация поврежденных поверхностей);
- прогрессирует общая интоксикация организма, атеросклеротическое поражение крупных и мелких сосудов, чрезмерная чувствительность сосудистых стенок к сосудосуживающим веществам;
- со временем развивается дисфункция центральной и вегетативной нервной системы.
В результате любая доза алкоголя или посталкогольная интоксикация может закончиться критическим спазмом сосудов и развитием острой ишемии миокарда.