Содержание:
При морфологическом исследовании окрашенных мазков периферической крови производится дифференцированный подсчет различных видов лейкоцитов, основанный на физических и биохимических характеристиках этих клеток.
В таблице ниже приведена нормальная лейкоцитарная формула и абсолютное содержание различных видов лейкоцитов.
Абсолютное и относительное содержание различных видов лейкоцитов в норме
| Виды лейкоцитов | Относительное количество (%) лейкоцитов | Абсолютное количество (10 9 /л) лейкоцитов |
| Нейтрофилы палочкоядерные | 1-6 | 0,04-0,3 |
| Нейтрофилы сегментоядерные | 47-72 | 2,0-7,5 |
| Эозинофилы | 0,5-5 | 0,02-0,3 |
| Базофилы | 0-1 | 0-0,1 |
| Лимфоциты | 19-37 | 1,5-3,5 |
| Моноциты | 2-10 | 0,02-0,8 |
Лейкоцитарная формула дает представление только об относительных величинах (процентное содержание). Необходимо также вычислять абсолютное количество клеток каждого вида (в 10 9 /л). Это имеет значение при лейкопениях и умеренных лейкоцитозах. Например, общее количество лейкоцитов — 3,0 • 10 9 /л, из них 50% составляют лимфоциты (относительный лимфоцитоз). Абсолютное количество лимфоцитов = 50% • 3,0 • 10 9 /л : 100% = 1,5 • 10 9 /л (т. е. в пределах нормы).
При подсчете лейкоцитарной формулы важна также качественная оценка лейкоцитов (наличие гипер- или гипосегментации, гигантских форм, токсической зернистости нейтрофилов, размер и окраска цитоплазмы, форма и структуры ядра).
Клиническое значение изменений лейкоцитарной формулы
Изменения лейкоцитарной формулы могут встречаться при негематологических заболеваниях и в этих случаях неспецифичны. Лейкоцитарная формула имеет большое значение для диагностики многих онкогематологических заболеваний, оценки их тяжести и определения эффективности проводимой терапии.
Сдвиг в лейкоцитарной формуле влево — увеличение количества незрелых нейтрофилов в периферической крови (миелоцитов, метамиелоцитов, палочкоядерных нейтрофилов; при гемобластозах нередко появляются промиелоциты и бластные клетки). Появление в крови сегментоядерных нейтрофилов увеличенных размеров, с гиперсегментированными ядрами (6 и более сегментов) называется сдвигом в лейкоцитарной формуле вправо.
Полисегментированные нейтрофилы встречаются при мегалобластных анемиях, миелодиспластических синдромах, лучевой болезни, солидных опухолях, врожденной гиперсегментации нейтрофилов. Полисегментированные и гигантские нейтрофилы появляются также на фоне терапии некоторыми цитостатическими средствами (литалир, цитозар, метотрексат).
Гипосегментация и асегментация нейтрофилов встречается при наследственной пельгеровской аномалии (это нередко ошибочно расценивается как палочкоядерный сдвиг).
При миелодиспластических синдромах, неходжкинских лимфомах, хронических миелопролиферативных заболеваниях наблюдается так называемая пельгеризация нейтрофилов (псевдопельгеровская аномалия).
Снижение числа нейтрофилов менее 1,5 • 10 9 /л (нейтропения) обычно сочетается с лейкопенией и наблюдается при вирусных инфекциях, хронических воспалительных заболеваниях, многих гемобластозах, после лучевой терапии, приема ряда лекарственных препаратов. Агранулоцитоз (нейтрофильных гранулоцитов в крови менее 0,5 • 10 9 /л) — тяжелая степень нейтропении.
При выраженной лейкопении подсчет лейкоцитарной формулы и обнаружение патологических элементов (например, бластов при острых лейкозах) резко затрудняется. В этих случаях необходимо исследовать лейкоконцентрат.


Лейкоцитарная формула (микроскопия) (в крови)
Общие сведения
Лейкоцитарная формула — показатель, включающий определение 5-и основных видов лейкоцитов (нейтрофилов, эозинофилов, базофилов, лимфоцитов, моноцитов), выполняющих в организме различные функции и представляющий их процентное соотношение. Выражается в процентах. Изменения лейкоцитарной формулы сопутствуют многим заболеваниям и часто являются неспецифическими. Диагностическое значение данного анализа заключается в том, что он дает представление о тяжести заболевания и эффективности проводимого лечения.
Нейтрофилы (нейтрофильные гранулоциты) — вид лейкоцитов, составляющий 40-74% от общего количества лейкоцитов. Палочкоядерные нейтрофилы (молодая форма) в норме составляют 1-5% от общего количества нейтрофилов, остальные 40-68% составляют сегментоядерные нейтрофилы. Основная функция нейтрофилов — проникновение в ткани организма из крови и уничтожение чужеродных, патогенных микроорганизмов путем их фагоцитоза (захватывания и переваривания).Повышение количества нейтрофилов характерно для большинства острых гнойных бактериальных инфекций, вызванных стафилококками и стрептококками, неспецифических острых воспалительных процессов. Значительное повышение наблюдается при хроническом миелолейкозе. Нейтрофилы подразделяются на две популяции: палочкоядерные и сегментоядерные. Гной, образующийся на месте воспаления, представляет собой массу, состоящую преимущественно из погибших и "умирающих" нейтрофилов, а также остатков бактериальных и других микроорганизмов, образующихся в результате борьбы с инфекцией.
Эозинофилы — вид лейкоцитов, составляющий 0,5-5% от общего количества лейкоцитов. Основная функция эозинофилов — защита организма от вторжения микроорганизмов, более крупных чем бактерии (в отличии от нейтрофилов), например, паразитических червей. Эозинофилы присутствуют в месте воспаления, вызванного и аллергическими заболеваниями. Наиболее частые причины эозинофилии (повышение количества эозинофилов) — инвазия паразитическими червями, аллергические заболевания (бронхиальная астма, пищевая и лекарственная аллергия).
Базофилы — вид лейкоцитов, составляющие 0- 1% от общего числа лейкоцитов, и участвующих в аллергических реакциях. Повышение количества этих клеток встречается при различных аллергических реакциях, хронических и вирусных инфекциях, и вместе с эозинофилией может быть признаком хронического миелолейкоза.
Лимфоциты — вид лейкоцитов, составляющий 19-37% от общего числа лейкоцитов. Являются основными клетками иммунной системы для формирования клеточного иммунитета. В них образуются антитела, связывающие чужеродные вещества и приводящие к разрушению клеток, зараженных микроорганизмами. Они способны "узнавать" и "убивать" раковые клетки. Обеспечивают приобретенный иммунитет (противостояние болезни при вторичном контакте с возбудителем). Повышение лимфоцитов характерно при: инфекционном мононуклеозе (инфекция, вызванная вирусом Эпштейн-Барр), вирусных и хронических бактериальных инфекциях, при хроническом лимфолейкозе.
Моноциты — вид лейкоцитов, составляющий 3-11%, от общего числа лейкоцитов. Обеспечивают фагоцитоз (захват и переваривание) чужеродных микроорганизмов. Моноцитоз (увеличение количества моноцитов) в крови может быть признаком туберкулеза, подострого бактериального эндокардита и других бактериальных инфекций.
При определении формулы крови оценивают соотношение разных типов лейкоцитов и их морфологию это исследование дает более точную информацию об иммунной системе пациента, чем определение только количества лейкоцитов. Всего выделяют 5 основных типов лейкоцитов — нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. При расчете формулы крови определяют процентное содержание лейкоцитов каждого типа. Формула крови отражает относительное количество каждого типа лейкоцитов в крови. Для определения абсолютного количества лейкоцитов каждого типа умножают их процентное содержание на общее количество лейкоцитов.
Повышение содержания отдельных типов лейкоцитов отмечают при различных аллергических заболеваниях или как реакцию на паразитарную инвазию.
Подготовка к диагностике
- Следует объяснить пациенту, что исследование позволит оценить состояние клеток крови (различных видов лейкоцитов), частично иммунитета. Выявить заболевания, протекающие с изменением количества и морфологии лейкоцитов.
- Лечащий врач и врач-лаборант должны знать о приеме пациентом препаратов, которые могут повлиять на результат исследования. При необходимости эти препараты отменяют.
- Следует предупредить пациента, что для исследования необходимо взять пробу крови, и сообщить, кто и когда будет брать кровь из вены.
- Пациент должен воздержаться от значительной физической нагрузки в течение 24 ч до исследования ограничения в приеме пищи и питье отсутствуют.
- Пациента предупреждают о возможных неприятных ощущениях во время наложения жгута на руку и пункции вены
Процедуры
- После пункции вены кровь набирают в пробирку с ЭДТА.
- При образовании гематомы назначают согревающий компресс. .При больших размерах гематомы необходим контроль пульса дистальнее места пункции вены.
- Место пункции прижимают ватным шариком до остановки кровотечения.
Референтные значения
Для правильной постановки диагноза формулу крови оценивают с учетом общего количества лейкоцитов.
Общее количество лейкоцитов в норме по различным данным составляет 4.5 — 11.0 тыс/мкл.
При определении формулы крови рассчитывают содержание каждого типа лейкоцитов в процентах от общего их количества (относительные показатели). Для расчета абсолютного количества процентное содержание клеток каждого типа умножают на общее число лейкоцитов и делят на 100 (10 9 /л).
A(%) x WBC (10 9 /л)/100 где: А — доля вида лейкоцита в %; WBC — общее количество лейкоцитов.
Для правильной постановки диагноза необходима оценка относительных и абсолютных показателей (в мкл), поскольку изменение процентного содержания различных видов лейкоцитов не всегда отражает изменение их абсолютного количества.
Виды лейкоцитов и их количество у здоровых людей:
Нейтрофилы палочкоядерные (в %) 1 — 6
(в 1 мкл) 40 — 300 или (0,04-0,3)х10 9 /л
Нейтрофилы сегментоядерные (в %) 47 — 72
(в 1 мкл) 2000 — 5500 или (2 — 5,5)х10 9 /л
Эозинофилы (в %) 0,5 — 5
(в 1 мкл) 20 — 300 или (0,02 — 0,3)х10 9 /л
Базофилы (в %) 0 — 1
(в 1 мкл) 0 — 65 или (0 — 0,065)х10 9 /л
Лимфоциты (в %) 19 — 37
(в 1 мкл) 1200 — 3000 или (1,2 — 3,0)х10 9 /л
Моноциты (в %) 3 -11
(в 1 мкл) 90 — 600 или (0,09 — 0,6)х10 9 /л
Факторы, влияющие на результат исследования
- Факторы, искажающие результаты
- Недостаточное наполнение пробирки, неправильный выбор антикоагулянта или недостаточное перемешивание крови с антикоагулянтом.
- Гемолиз пробы крови.
- Метисергид.
- Дезипрамин (увеличивают или уменьшают количество эозинофилов).
- Индометацин.
- Прокаинамид (снижают количество эозинофилов).
- Противосудорожные препараты.
- Капреомицин.
- Цефалоспорины.
- D-пеницилламин.
- Соединения золота.
- Изониазид.
- Налидиксовая кислота.
- Новобиоцин.
- Парааминосалициловая кислота.
- Паромомицин.
- Пенициллины.
- Фенотиазины.
- Рифампин.
- Стрептомицин.
- Сульфаниламиды.
- Тетрациклины (повышают количество эозинофилов, так как вызывают аллергическую реакцию).
Цель исследования
- Оценить состояние иммунитета.
- Диагностика и дифференциальная диагностика лейкозов.
- Определить стадию и тяжесть инфекционного заболевания.
- Диагностика аллергических реакций и паразитарных инвазий и оценка их тяжести (количество эозинофилов).
- Дифференциальная диагностика вирусных и бактериальных инфекций.
Отклонения от нормы
Изменения формулы крови характерны для целого ряда заболеваний и состояний. Формула крови имеет важное значение для диагностики, так как при ряде заболеваний отмечают изменение количества лейкоцитов только одного типа. Ниже перечислены все типы лейкоцитов, а также возможные причины изменения их количества.
"Сдвиг формулы влево" — повышение количества палочкоядерных нейтрофилов более 6% (молодых форм нейтрофилов) и появление незрелых гранулоцитов (миелоцитов, метамиелоцитов — незрелые клетки, предшественники палочкоядерных нейтрофилов). Такие изменения возможны при острых воспалительных процессах, инфаркте миокарда, кровотечениях, шоке, интоксикациях, пневмониях, некоторых формах туберкулеза, аппендиците, панкреатите, холецистите, лимфогранулематозе. Увеличение палочкоядерных нейтрофилов возможно у здоровых женщин при беременности. Наиболее выраженными такие повышения наблюдаются при миелопролиферативных заболеваниях (лейкозах, хроническом миелолейкозе), при этом встречаются единичные бластные клетки. Появление в небольшом количестве молодых форм нейтрофилов (миелоцитов, метамиелоцитов) называют лейкемоидным сдвигом. Лейкемоидные реакции могут возникать при злокачественных опухолях — молочной железы, предстательной железы, почки.
Нейтрофилия — повышение количества нейтрофилов более 8 тысяч в микролитре. У детей (в зависимости от возраста — более 8,5 тысч).
Нейтропения — снижением абсолютного количества нейтрофилов ниже 1,8 тысячи в микролитре.
"Сдвиг формулы вправо" — уменьшение содержания палочкоядерных нейтрофилов, которое сочетается с появлением гиперсегментированных ядер нейтрофилов. Это наблюдается при мегалобластной анемии (витамин В12-дефицитной), заболевании печени и почек.
Несколько лет назад я написал, чем отличаются вирусные и бактериальные инфекции по общему анализу крови, каких именно клеток становится больше и меньше при различных инфекциях. Статья получила определенную популярность, но нуждается в некотором уточнении.
Еще в школе учат, что количество лейкоцитов должно составлять от 4 до 9 миллиардов (× 10 9 ) на литр крови. В зависимости от своих функций лейкоциты делятся на несколько разновидностей, поэтому лейкоцитарная формула (соотношение разных видов лейкоцитов) в норме у взрослого человека выглядит так:
- нейтрофилы (суммарно 48-78%):
- юные (метамиелоциты) — 0%,
- палочкоядерные — 1-6%,
- сегментоядерные — 47-72%,
Например, в общем анализе крови выявлено 45% лимфоцитов. Это опасно или нет? Нужно ли бить тревогу и искать перечень болезней, при которых в крови увеличивается количество лимфоцитов? Об этом и поговорим сегодня, потому что в одних случаях такие отклонения в анализе крови являются патологическими, а в других — не представляют опасности.

Этапы нормального кроветворения
Посмотрим результаты общего (клинического) анализа крови парня 19 лет, больного сахарным диабетом 1 типа. Анализ сделан в начале февраля 2015 года в лаборатории «Инвитро»:
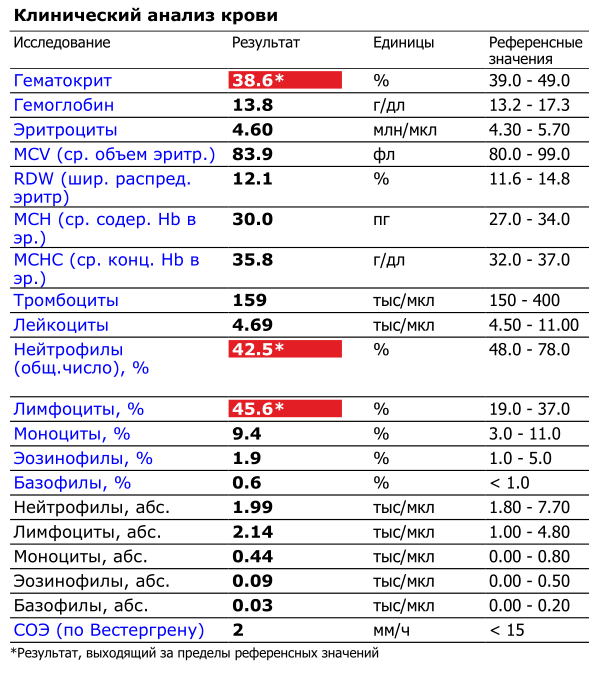
Анализ, показатели которого рассматриваются в этой статье
Красным фоном в анализе выделены показатели, отличающиеся от нормальных. Сейчас в лабораторных исследованиях слово «норма» используется реже, оно заменено на «референсные значения» или «референтный интервал». Так делается, чтобы не запутать людей, потому что в зависимости от используемого метода диагностики одно и то же значение может быть как нормальным, так и отклонением от нормы. Референсные значения подбираются таким образом, чтобы им соответствовали результаты анализов 97-99% здоровых людей.
Рассмотрим результаты анализа, выделенные красным.
Гематокрит
Гематокрит — доля объёма крови, приходящаяся на форменные элементы крови (эритроциты, тромбоциты и тромбоциты). Поскольку эритроцитов численно намного больше (например, число эритроцитов в единице крови превышает число лейкоцитов в тысячу раз), то фактически гематокрит показывает, какую часть объема крови (в %) занимают эритроциты. В данном случае гематокрит на нижней границе нормы, а остальные показатели эритроцитов в норме, поэтому слегка сниженный гематокрит можно считать вариантом нормы.
Лимфоциты
В вышеупомянутом анализе крови 45,6% лимфоцитов. Это слегка выше нормальных значений (18-40% или 19-37%) и называется относительным лимфоцитозом. Казалось бы, это патология? Но давайте посчитаем, сколько лимфоцитов содержится в единице крови и сравним с нормальными абсолютными значениями их количества (клеток).
Число (абсолютное значение) лимфоцитов в крови равно: (4,69 × 10 9 × 45,6%) / 100 = 2,14 × 10 9 /л. Эту цифру мы видим в нижней части анализа, рядом указаны референтные значения: 1,00-4,80. Наш результат 2,14 можно считать хорошим, потому что находится практически по середине между минимальным (1,00) и максимальным (4,80) уровнем.
Итак, у нас имеется относительный лимфоцитоз (45,6% больше 37% и 40%), но нет абсолютного лимфоцитоза (2,14 меньше 4,8). В данном случае относительный лимфоцитоз можно считать вариантом нормы.
Нейтрофилы
Общее количество нейтрофилов считается как сумма юных (в норме 0%), палочкоядерных (1-6%) и сегментоядерных нейтрофилов (47-72%), суммарно их 48-78%.

Этапы развития гранулоцитов
В рассматриваемом анализе крови общее количество нейтрофилов равно 42,5%. Мы видим, что относительное (в %) содержание нейтрофилов ниже нормы.
Посчитаем абсолютное количество нейтрофилов в единице крови:
4,69 × 10 9 × 42,5% / 100 = 1,99 × 10 9 /л.
Относительно должного абсолютного количества клеток лимфоцитов имеется некоторая путаница.
1) Данные из литературы.
Содержание лейкоцитов у взрослых людей в норме:
2) Референтные значения количества клеток из анализа лаборатории «Инвитро» (см. анализ крови):
3) Поскольку вышеуказанные цифры не совпадают (1.8 и 2.04), попробуем сами рассчитать пределы нормальных показателей числа клеток.
- Минимально допустимое количества нейтрофилов — это минимум нейтрофилов (48%) от нормального минимума лейкоцитов (4 × 10 9 /л), то есть 1.92 × 10 9 /л.
- Максимальное допустимое количество нейтрофилов — это 78% от нормального максимума лейкоцитов (9 × 10 9 /л), то есть 7.02 × 10 9 /л.
В анализе пациента 1.99 × 10 9 нейтрофилов, что в принципе соответствует нормальным показателям числа клеток. Однозначно патологическим считается уровень нейтрофилов ниже 1.5 × 10 9 /л (называется нейтропения). Уровень между 1.5 × 10 9 /л и 1.9 × 10 9 /л считается промежуточным между нормой и патологией.
Нужно ли паниковать, что абсолютное число нейтрофилов находится около нижней границы абсолютной нормы? Нет. При сахарном диабете (и еще при алкоголизме) слегка сниженный уровень нейтрофилов вполне возможен. Чтобы убедиться, что опасения необоснованны, нужно проверить уровень молодых форм: в норме юных нейтрофилов (метамиелоцитов) — 0% и палочкоядерных нейтрофилов — от 1 до 6%. В комментарии к анализу (на рисунке не поместилось и обрезано справа) указано:
При исследовании крови на гематологическом анализаторе патологических клеток не обнаружено. Количество палочкоядерных нейтрофилов не превышает 6%.
У одного и того же человека показатели общего анализа крови довольно стабильны: если нет серьезных проблем со здоровьем, то результаты анализов, сделанные с интервалом в полгода-год, будут весьма похожи. Аналогичные результаты анализа крови у обследуемого были и несколько месяцев назад.
Таким образом, рассмотренный анализ крови с учетом сахарного диабета, стабильности результатов, отсутствия патологических форм клеток и отсутствия повышенного уровня молодых форм нейтрофилов можно считать практически нормальным. Но если возникают сомнения, нужно наблюдать пациента дальше и назначить повторный общий анализ крови (если автоматический гематологический анализатор не способен выявить все типы патологических клеток, то анализ должен быть на всякий случай дополнительно исследован под микроскопом вручную). В самых сложных случаях, когда ситуация ухудшается, для изучения кроветворения берут пункцию костного мозга (обычно из грудины).
Справочные данные при нейтрофилы и лимфоциты
Главная функция нейтрофилов — борьба с бактериями путем фагоцитоза (поглощения) и последующего переваривания. Погибшие нейтрофилы составляют существенную часть гноя при воспалении. Нейтрофилы являются «простыми солдатами» в борьбе с инфекцией:
- их много (ежедневно в организме образуется и поступает в кровоток около 100 г нейтрофилов, это количество увеличивается в несколько раз при гнойных инфекциях);
- живут недолго — в крови циркулируют недолго (12-14 часов), после чего выходят в ткани и живут еще несколько дней (до 8 суток);
- много нейтрофилов выделяется с биологическими секретами — мокротой, слизью;
- полный цикл развития нейтрофила до зрелой клетки занимает 2 недели.
Нормальное содержание нейтрофилов в крови у взрослого человека:
- юные (метамиелоциты) нейтрофилы — 0%,
- палочкоядерные нейтрофилы — 1-6%,
- сегментоядерные нейтрофилы — 47-72%,
- всего нейтрофилов — 48-78%.
Лейкоциты, содержащие специфические гранулы в цитоплазме, относятся к гранулоцитам. Гранулоцитами являются нейтрофилы, эозинофилы, базофилы.
Агранулоцитоз — резкое уменьшение числа гранулоцитов в крови вплоть до их исчезновения (меньше 1 × 10 9 /л лейкоцитов и меньше 0.75 × 10 9 /л гранулоцитов).
К понятию агранулоцитоза близко понятие нейтропении (сниженное количество нейтрофилов — ниже 1.5 × 10 9 /л). Сравнивая критерии агранулоцитоза и нейтропении, можно догадаться, что только выраженная нейтропения приведет к агранулоцитозу. Чтобы дать заключение «агранулоцитоз», недостаточно умеренно сниженного уровня нейтрофилов.
Причины сниженного количества нейтрофилов (нейтропении):
- тяжелые бактериальные инфекции,
- вирусные инфекции (нейтрофилы не борются с вирусами. Пораженные вирусом клетки уничтожаются некоторыми разновидностями лимфоцитов),
- угнетение кроветворения в костном мозге (апластическая анемия — резкое угнетение или прекращение роста и созревания всех клеток крови в костном мозге),
- аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит и др.),
- перераспределение нейтрофилов в органах (спленомегалия — увеличение селезенки),
- опухоли кроветворной системы:
- хронический лимфолейкоз (злокачественная опухоль, при которой происходит образование атипичных зрелых лимфоцитов и их накопление в крови, костном мозге, лимфоузлах, печени и селезёнке. Одновременно угнетается образование всех остальных клеток крови, особенно с коротким жизненным циклом — нейтрофилов);
- острый лейкоз (опухоль костного мозга, при которой происходит мутация стволовой кроветворной клетки и ее неконтролируемое размножение без дозревания в зрелые формы клеток. Может поражаться как общая стволовая клетка-предшественница всех клеток крови, так и более поздние разновидности клеток-предшественниц по отдельным кровеносным росткам. Костный мозг заполнен незрелыми бластными клетками, которые вытесняют и подавляют нормальное кроветворение);
- недостатков железа и некоторых витаминов (цианокобаламин, фолиевая кислота),
- действие лекарственных препаратов (цитостатики, иммунодепрессанты, сульфаниламиды и др.)
- генетические факторы.
Увеличение числа нейтрофилов в крови (выше 78% или больше 5.8 × 10 9 /л) называется нейтрофилией (нейтрофилезом, нейтрофильным лейкоцитозом).
4 механизма нейтрофилии (нейтрофилеза):
- усиление образования нейтрофилов:
- бактериальные инфекции,
- воспаление и некроз тканей (ожоги, инфаркт миокарда),
- хронический миелолейкоз (злокачественная опухоль костного мозга, при которой происходит неконтролируемое образование незрелых и зрелых гранулоцитов — нейтрофилов, эозинофилов и базофилов, вытесняющих здоровые клетки),
- лечение злокачественных опухолей (например, при лучевой терапии),
- отравления (экзогенного происхождения — свинец, змеиный яд, эндогенного происхождения — уремия, подагра, кетоацидоз),
- активная миграция (досрочный выход) нейтрофилов из костного мозга в кровь,
- перераспределение нейтрофилов из пристеночной популяции (возле кровеносных сосудов) в циркулирующую кровь: при стрессе, интенсивной мышечной работе.
- замедление выхода нейтрофилов из крови в ткани (так действуют гормоны глюкокортикоиды, которые угнетают подвижность нейтрофилов и ограничивают их способность проникать из крови в очаг воспаления).
Для гнойных бактериальных инфекций характерно:
- развитие лейкоцитоза — увеличения общего количества лейкоцитов (выше 9 × 10 9 /л) преимущественно за счет нейтрофилии — роста числа нейтрофилов;
- сдвиг лейкоцитарной формулы влево — увеличение количества молодых [юных + палочкоядерных] форм нейтрофилов. Появление юных нейтрофилов (метамиелоцитов) в крови является признаком тяжелой инфекции и доказательством, что костный мозг работает с большим напряжением. Чем больше молодых форм (особенно юных), тем сильнее напряжение иммунной системы;
- появление токсической зернистости и других дегенеративных изменений нейтрофилов (тельца Деле, цитоплазматические вакуоли, патологические изменения ядра). Вопреки устоявшемуся названию, эти изменения вызваны не «токсическим эффектом» бактерий на нейтрофилы, а нарушением созревания клеток в костном мозге. Созревание нейтрофилов нарушается из-за резкого ускорения по причине чрезмерной стимуляции иммунной системы цитокинами, поэтому, например, в большом количестве токсическая зернистость нейтрофилов появляется при распаде опухолевой ткани под влиянием лучевой терапии. Другими словами, костный мозг готовит молодых «солдат» на пределе своих возможностей и отправляет их «в бой» раньше срока.

Рисунок с сайта bono-esse.ru
Лимфоциты являются вторыми по численности лейкоцитами крови и бывают разных подвидов.

Краткая классификация лимфоцитов
В отличие от нейтрофилов-«солдат», лимфоциты можно отнести к «офицерам». Лимфоциты «обучаются» дольше (в зависимости от выполняемых функций они образуются и размножаются в костном мозге, лимфоузлах, селезенке) и являются высокоспециализированными клетками (распознавание антигена, запуск и осуществление клеточного и гуморального иммунитета, регуляция образования и деятельности клеток иммунной системы). Лимфоциты способны выходить из крови в ткани, затем в лимфу и с ее током возвращаться обратно в кровь.
Для целей расшифровки общего анализа крови надо иметь представление о следующем:
- 30% всех лимфоцитов периферической крови — короткоживущие формы (4 суток). Это большинство B-лимфоцитов и Т-супрессоры.
- 70% лимфоцитов — длительно живущие (170 дней = почти 6 месяцев). Это остальные виды лимфоцитов.
Разумеется, при полном прекращении кроветворения сначала в крови падает уровень гранулоцитов, что становится заметным именно по количеству нейтрофилов, поскольку эозинофилов и базофилов в крови и в норме очень мало. Чуть позже начинает снижаться уровень эритроцитов (живут до 4 месяцев) и лимфоцитов (до 6 месяцев). По этой причине поражение костного мозга выявляется по тяжелым инфекционным осложнениям, которые очень трудно лечить.
Поскольку развитие нейтрофилов нарушается раньше остальных клеток (нейтропения — меньше 1.5 × 10 9 /л), то в анализах крови чаще всего выявляется именно относительный лимфоцитоз (больше 37%), а не абсолютный лимфоцитоз (больше 3.0 × 10 9 /л).
Причины повышенного уровня лимфоцитов (лимфоцитоза) — больше 3.0 × 10 9 /л :
- вирусные инфекции,
- некоторые бактериальные инфекции (туберкулез, сифилис, коклюш, лептоспироз, бруцеллез, иерсиниоз),
- аутоиммунные заболевания соединительной ткани (ревматизм, системная красная волчанка, ревматоидный артрит),
- злокачественные опухоли,
- побочное действие лекарств,
- отравления,
- некоторые другие причины.
Причины сниженного уровня лимфоцитов (лимфоцитопении) — меньше 1.2 × 10 9 /л (по менее строгим нормам 1.0 × 10 9 /л):
- апластическая анемия,
- ВИЧ-инфекция (первично поражает разновидность Т-лимфоцитов, называемую T-хелперами),
- злокачественные опухоли в терминальной (последней) фазе,
- некоторые формы туберкулеза,
- острые инфекции,
- острая лучевая болезнь,
- хроническая почечная недостаточность (ХПН) в последней стадии,
- избыток глюкокортикоидов.