Лейкоцитарная формула у детей имеет существенные различия в зависимости от возраста. Для лейкоцитарной формулы новорожденного (за исключением первых дней жизни, когда отмечается нейтрофилез) характерен стойкий лимфоцитоз как относительный, так и абсолютный (таблица 2). У новорожденного процент лимфоцитов, постепенно увеличиваясь, доходит к 5-му дню до 50—60, а процент нейтрофилов к этому же времени постепенно снижается до 35—47.

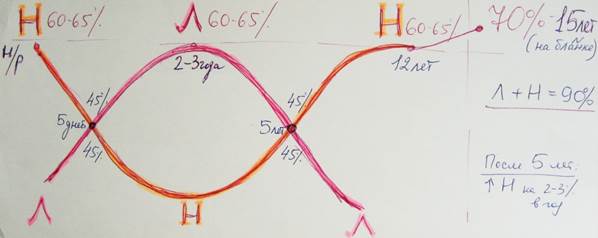
Количество нейтрофилов и лимфоцитов в различные периоды детского возраста (в процентах): а — первый перекрест; б — второй перекрест.
Если изобразить изменения количества нейтрофилов и лимфоцитов в виде кривых (рис.), то приблизительно между 3—5-м днем отмечается пересечение кривых — так называемый первый перекрест. К концу первого месяца жизни у ребенка устанавливается лейкоцитарная формула, характерная для всего первого года жизни. Лейкоцитарная формула грудных детей отличается некоторой лабильностью; она сравнительно легко нарушается при сильном плаче и беспокойстве ребенка, резких переменах диеты, охлаждении и перегревании и особенно при различных заболеваниях.
В дальнейшем, на 3—6-м году жизни значительно уменьшается количество лимфоцитов и нарастает количество нейтрофилов. Соответствующие кривые нейтрофилов и лимфоцитов снова перекрещиваются — второй перекрест. В возрасте 14— 15 лет Лейкоцитарная формула детей почти полностью приближается к лейкоцитарной формуле взрослых.

Лейкоцитарная формула у детей закономерно изменяется с возрастом. Относительное количество нейтрофилов при рождении колеблется от 51 до 72%, в течение первых часов жизни нарастает, затем довольно быстро снижается (таблица 2). Число лимфоцитов при рождении колеблется от 16 до 34%, к концу второй недели жизни достигает в среднем 55%. В возрасте около 5—6 дней кривые нейтрофилов и лимфоцитов пересекаются — это так называемый первый перекрест (рис. 2), который происходит в течение первой недели жизни от 2—3-го и до 6—7-го дня. Базофильные лейкоциты у новорожденных часто совершенно отсутствуют. Число моноцитов при рождении колеблется от 6,5 до 11%, а в конце периода новорожденности — от 8,5 до 14%. Число плазматических клеток не превышает 0,26—0,5%. У детей первых дней жизни отмечается отчетливый сдвиг нейтрофилов влево по Шиллингу, почти выравнивающийся к концу первой недели жизни. У новорожденных и в течение всего первого года жизни отмечается неодинаковая величина лимфоцитов: главную массу составляют средние лимфоциты, малых несколько меньше и всегда бывает 2—5% больших лимфоцитов.
Таблица 2. Лейкоцитарная формула новорожденного (по А. Ф. Туру, в %)


Рис. 2. Первый и второй перекресты кривых нейтрофилов и лимфоцитов (по А. Ф. Туру). Римскими цифрами обозначены варианты перекрестов: 1 — по Липпману; II — по Зиборди; III — по Карстаньену; IV — по Н. П. Гундобину; V — по Рабиновичу.
К концу первого месяца жизни у ребенка устанавливается лейкоцитарная формула, характерная для первого года жизни (таблица 3). В ней преобладают лимфоциты; всегда имеются умеренный сдвиг нейтрофилов влево, умеренный моноцитоз и почти постоянное присутствие в периферической крови плазматических клеток. Процентные соотношения между отдельными формами белых кровяных телец у грудных детей могут колебаться в весьма широких пределах.
Лейкоцитарная формула детей в возрасте от 1 месяца до 15 лет (по А. Ф. Туру, в %)

Лейкоцитарная формула грудных детей отличается некоторой лабильностью; она сравнительно легко нарушается при сильном плаче и беспокойстве ребенка, резких переменах диеты, охлаждении и перегревании и особенно при различных заболеваниях.
Иногда уже к концу первого года жизни, но чаще на втором году отмечается некоторая тенденция к относительному и абсолютному уменьшению числа лимфоцитов и нарастанию числа нейтрофилов; в следующие годы жизни это изменение в соотношении между лимфоцитами и нейтрофилами выявляется более резко, и, по данным А. Ф. Тура, в возрасте 5—7 лет число их становится одинаковым («второй перекрест» кривой нейтрофилов и лимфоцитов).
В школьные годы число нейтрофилов продолжает нарастать, а число лимфоцитов уменьшаться, несколько уменьшается количество моноцитов и почти полностью исчезают плазматические клетки. В возрасте 14—15 лет лейкоцитарная формула у детей почти полностью сближается с таковой у взрослых (таблица 3).
Правильная оценка лейкоцитарной формулы при заболеваниях имеет большое значение и возможна при учете ее особенностей, обусловленных возрастом ребенка.
1 день жизни – 65% 25%
5й день (первый перекрест) — 45% 45%
С 2 нед. до 2 лет 25-30% 65-60%
5 лет (второй перекрест) 45% 45%
• Новорожденный – слово начинается на букву Н, у Новорожденных преобладают Нейтрофилы.
• Между двумя перекрестами преобладают лимфоциты, нет четкой закономерности их вычисления.
• У детей старше 5 лет преобладают нейтрофилы, можно вычислить их примерное кол-во для определенного возраста (имеет место повышение или снижение этих клеток на 2-3% в год). Например, ребенку 8 лет. После 2го перекреста прошло 3 года, то есть кол-во нейтрофилов должно было увеличиться от 45% (в 5 лет) на 9% (3года х 3%=9%). 45+9=54 (±2-3%). То есть диапазон 51-57% для нейтрофилов в этом возрасте будет считаться нормой. Кол-во лимфоцитов находим как разницу 90-54=36 (±2-3%).
• Пиковое содержание нейтрофилов (60-65%)приходится на следующие возрастные периоды:первые три дня жизни и 12 лет.
• С 15 лет кол-во нейтрофилов может достигать 70%, и анализ крови оценивается, как у взрослого человека.
• Пик содержания лимфоцитов (60-65%)приходится на возраст2-3 года.
Нейтрофилы– на бланке ОАК в нейтрофильной формуле cлева направо расположены более молодые клетки в сл.порядке (от наиболее молодых до зрелых форм)
• Палочкоядерные — до 3-5%
• Сегментоядерные – находим как остаток от возрастного кол-ва нейтрофилов
• Нейтропения– выносится в диагноз, только если кол-во нейтрофилов в абсолютных цифрах менее 1,5 Гига/л у детей старше года и менее 1 Гига/л у детей до года.
• Корь, грипп, туберкулез
• Лекарственного генеза – цитостатики, сульфаниламиды, анальгетики
• Гипопластическая, апластическая, В12-дефицитная анемии
• Нейтрофилез
• Воспалительные заболевания бактериальной и небактериальной этиологии (чем больше нейтрофилов, тем тяжелее воспаление)
• Интоксикации любого генеза
• Абсолютный нейтрофилез = нейтрофильный лейкоцитоз – повышены и лейкоциты, и нейтрофилы = нейтрофилез на фоне лейкоцитоза – в этом случае необходимо озвучить, есть или нет левый сдвиг формулы крови.
• Отражает выраженный воспалительный процесс бактериальной или аутоиммунной этиологии, (реже — тяжелые интоксикации или онкологические заболевания)
• Относительный нейтрофилез – повышение Н при нормальном или сниженном кол-ве лейкоцитов
• признак слабовыраженного воспаления – низкая активность бактериальной инфекции или аутоиммунного заболевания,
• может указывать на наличие очагов хронической инфекции – в этом случае тщательно осматривают ротовую полость пациента (поиск кариозных зубов, измененных миндалин), необходима консультация ЛОР-врача, исключение инфекции мочевых путей).
• Сдвиг формулы влево– увеличение кол-ва молодых форм нейтрофилов (на бланке они слева). Степень сдвига указывает на активность и тяжесть воспаления
• Хронический лейкоз – будут все переходные формы нейтрофилов
• Потеря крови – повышение юных и палочкоядерных нейтрофилов свидетельствует об усиленном кроветворении
Сдвиг влево без лейкоцитоза— дегенеративный сдвиг
Лейкоцитоз с умеренным левым сдвигом – регенеративный сдвиг
· При выявлении лейкоцитоза важно оценить правильность соотношения нейтрофилов и лимфоцитов в соответствии с возрастом ребенка, выяснить процент каких клеток повышен – имеет место лимфоцитоз или нейтрофилез, или эозинофилия, моноцитоз. Нейтропений или лимфопений в этом случае не будет!
· В случае выявления нейтрофилеза указывают, какой он – абсолютный или относительный, со сдвигом влево (при повышении кол-ва палочкоядерных нейтрофилов более 4% и наличии еще более молодых форм нейтрофилов) или без сдвига.
· При нормальном кол-ве лейкоцитов, при лейкопении врач должен исключить наличие нейтропении или лимфопении (снижение этих клеток в абс.цифрах менее 1,5 Гига/л), выяснить правильность соотношения нейтрофилов и лимфоцитов в соответствии с возрастом ребенка (нет ли относительного нейтрофилеза или относительного лимфоцитоза).
· Оценить кол-во моноцитов и эозинофилов (их сумма обычно составляет около 10%).
· Каждое отклонение от нормы анализируется, ведется поиск предполагаемых причин этих отклонений. Например, при выявлении эозинофилии у ребенка с атопической формой бронхиальной астмы врач рассматривает эозинофилию как маркер аллергической природы заболевания. При выявлении эозинофилии у пациента с ВПС врач анализирует аллергологический анамнез пациента и оценивает вероятность инфицирования ребенка гельминтами, назначая соответствующие обследования (кал на яйца гельминтов, антитела в крови к токсокарам, аскаридам, лямблиям). Наличие относительного нейтрофилеза у ребенка с невоспалительным заболеванием (ВПС, например) требует поиска очагов хронической инфекции.
Ядерный сдвиг нейтрофилов вправо (встречается редко) – преобладание гиперсегментированных (старых) нейтрофилов (имеют более 4 сегментов, вместо обычных 3) при полном отсутствии молодых форм (то есть в анализе крови будут только сегментоядерные нейтрофилы, они будут описаны как гиперсегментированные, и не будет палочкоядерных и др.молодых нейтрофилов).
– при В12-дефицитной анемии, лучевой болезни, тяжелых интоксикациях.
Внимание: если в ОАК есть обычные сегментоядерные клетки и нет молодых нейтрофилов – это вариант нормы!
Лейкемический провал = hiatus leicemicus– нарушение состава нейтрофилов, при котором увеличено кол-во незрелых форм (миелоцитов, юных), имеется незначительное кол-во зрелых (сегментов) и, что обязательно (. ) – отсутствуют переходные формы (нет палочкоядерных, может не быть юных) – диагностический признак острого миелобластного лейкоза.
Относительный лейкоцитоз (перераспределительный) – общее кол-во лейкоцитов в депо и крови нормальное. При стрессе, физической нагрузке циркулирующий пул увеличивается – кратковременность изменений, формула не изменена, нет токсической зернистости нейтрофилов.
Панмиелофтиз– истощение КМ – снижение эритроцитов, тромбоцитов, лейкопения и агранулоцитоз.
Лейкемоидные реакции– реактивные обратимые состояния кроветворной системы, при которых картина крови напоминает лейкемическую (при лейкозе), но нет такого омоложения костного мозга, как при лейкемии.
• Гиперэозинофильного типа – токсокароз, лимфогрануломатоз
• Нейтрофильного типа – сепсис, метастазы опухоли в костный мозг
• Лимфоцитарного типа – при инфекционном лимфоцитозе, мононуклеозе, м.б. при туберкулезе, бруцеллезе
• Моноцитарного типа – при туберкулезе, саркоидозе
Читайте также:
- I. Задачи сопоставительного изучения общения детей со взрослыми и сверстниками
- I. Особенности фотографирования места происшествия.
- II. Виды профилактики и их особенности.
- II. Особенности фотографирования трупа на месте его обнаружения.
- II. Роль и функции общения со сверстниками в психическом развитии детей
- III. Основные особенности проекта Конституции
- IV. Особенности фотографирования при проведении следственного эксперимента.
- IX. ОСОБЕННОСТИ СВЯЗЕЙ С ОБЩЕСТВЕННОСТЬЮ В СОВРЕМЕННОЙ РОССИИ
- А умеем ли мы использовать или хотя бы понимать и учитывать эти различия при воспитании детей разного пола?
- А. ИДЕОЛОГИЯ ВООБЩЕ, НЕМЕЦКАЯ В ОСОБЕННОСТИ
- Анализ заявления о половом посягат-е, особенности его проверки.
- АНАЛИЗ, ИНДИВИДУАЛЬНЫЕ ОСОБЕННОСТИ, И ПЕРСПЕКТИВЫРАЗВИТИЯ
Картина белой крови у детей со временем меняется, и даже в одном и том же возрасте количество различных видов лейкоцитов может колебаться в широких пределах. У новорожденных в первые дни жизни наблюдается лейкоцитоз (10–30×10 9 /л) за счет нейтрофилеза (рис. 1). Число нейтрофилов составляет 65–66%, лимфоцитов — 16–34%. К 5–6 дню процентное содержание нейтрофилов и лимфоцитов уравнивается и составляет примерно по 45%. Это расценивается как «первый перекрест» в лейкоцитарной формуле у детей. К концу 1-го месяца жизни число нейтрофилов уменьшается до 25–30%, а лимфоцитов возрастает до 55–60%. В возрасте до 4–5 лет у детей наблюдается лимфоцитоз в связи с формированием их иммунной системы.
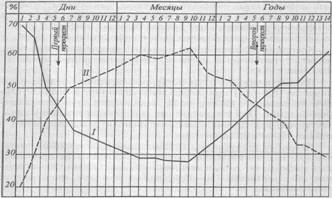 |
Затем количество нейтрофилов начинает увеличиваться, а лимфоцитов — снижаться, и в возрасте 5–6 лет наблюдается «второй перекрест», когда количества этих клеток вновь уравниваются. К 12–14 годам лейкоцитарная формула детей аналогична формуле взрослых.
Рис. 1.Схема соотношения количества нейтрофилов и лимфоцитов в зависимости от возраста
Ядерный сдвиг влево:
1. Гипорегенеративный тип. На фоне умеренного лейкоцитоза (10–12×10 9 /л) наблюдается увеличение содержания палочкоядерных нейтрофилов выше 5%.
2. Регенеративный тип. Характеризуется более выраженным, чем в первом случае, лейкоцитозом (13–19×10 9 /л) с увеличением более 5% палочкоядерных и более 1% метамиелоцитов, при сохранении между формами нормального процентного соотношения.
3. Гиперрегенеративный тип. Свидетельствует о гиперплазии миелоцитарного ростка костного мозга. Общее число лейкоцитов может превышать 20–25×10 9 /л и выше, но может быть нормальным и даже сниженным (длительный лейкоцитоз, приводящий к истощению регенераторной функции костного мозга). В лейкоформуле обнаруживается значительное увеличение палочкоядерных, юных нейтрофилов, появление миелоцитов и промиелоцитов. такой сдвиг встречается при тяжелых инфекционных и гнойно-септических процессах.
4. Дегенеративный тип. Характеризуется лейкопенией, увеличенным количеством палочкоядерных форм при отсутствии метамиелоцитов. В лейкоцитах обнаруживаются признаки дегенерации цитоплазмы и/или ядра.
5. Регенеративно-дегенеративный ядерный сдвиг влево. В крови отмечается лейкоцитоз и более или менее выраженное увеличение числа палочкоядерных нейтрофилов, метамиелоцитов и появление миелоцитов. Эти изменения могут сочетаться со снижением содержания сегментоядерных форм нейтрофилов и признаками дегенеративных изменений цитолеммы, цитоплазмы и ядра. Дегенеративные изменения лейкоцитов проявляются в нарушениях формы клеток (пойкилоцитоз, появление шиловидных выростов цитолеммы), наличием клеток разного размера (анизоцитоз), появлением вакуолей, зернистости в цитоплазме, сморщивании, набухании, гиперсегментации, пикнозом, кариорексисом.
Для количественного определения степени ядерного сдвига проводят расчет индекса ядерного сдвига влево. Он определяется суммой всех молодых нейтрофилов, отнесенных к зрелым (сегментоядерным) формам. В норме показатель ядерного сдвига равен 0,05–0,1, При регенеративных сдвигах индекс увеличивается до 0,3 и выше, при гиперрегенеративном возрастает до 1–2, при сдвиге вправо — индекс менее 0,05; при патологии он увеличивается.
Наконец, полное представление о характере нарушений белой крови дает изучение морфологии костно-мозгового пунктата с учетом изменений лейкоформулы.
Дата добавления: 2015-06-04 ; Просмотров: 2455 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет