Содержание:
Острая митральная недостаточность (ОМН) — внезапно возникшая регургитация с клапана, приводящая к левожелудочковой сердечной недостаточности с явлениями отека легких и легочной гипертензии.
Причины острой митральной недостаточности у детей и подростков
У детей и подростков причинами ОМН обычно являются закрытая травма грудной клетки, ревматизм и инфекционный эндокардит, реже — миксоматозная дегенерация и опухоли сердца. Ниже перечислены причины ОМН в зависимости от анатомических структур клапанного аппарата.
Поражение митрального кольца:
инфекционный эндокардит (формирование абсцесса);
травма (операция на клапане);
паравальвулярная несостоятельность в результате расхождения швов (хирургическая техническая проблема, инфекционный эндокардит).
Поражение митральных створок:
— инфекционный эндокардит (перфорация створки или в связи с закупоркой створки вегетацией);
— травма (прорыв створки во время чрескожной митральной баллонной вальвулотомии, проникающая травма грудной клетки);
— опухоли (предсердная миксома);
— миксоматозная дегенерация;
— системная красная волчанка (эндокардит Либмана-Сакса).
Разрыв сухожильной хорды:
— идиопатический (спонтанный);
— миксоматозная дегенерация (пролапс митрального клапана, синдромы Марфана, Элерса-Данло);
— инфекционный эндокардит;
— острая ревматическая лихорадка;
— травма (чрескожная баллонная вальвулопластика, закрытая травма грудной клетки)
Поражение папиллярной мышцы:
— заболевания коронарных артерий, приводящие к дисфункции и реже к отрыву папиллярной мышцы;
— острая глобальная дисфункция левого желудочка;
— инфильтративные заболевания (амилоидоз, саркоидоз);
— травма.
У детей наиболее частой причиной острой митральной недостаточности является молотящая, или болтающаяся, створка (flail mitral leaflet).
В отличие от пролапса МК, кончик оторванной части смещается в предсердие сильнее, чем тело створки (рис. 6.1). Синдром болтающейся створки возникает в результате разрыва части створки, хорд или папиллярных мышц, что далеко не всегда можно дифференцировать. Этот разрыв обычно возникает при закрытой тупой травме грудной клетки (особенно у детей с миксоматозным ПМК), реже как осложнение инфекционного эндокардита.
Гемодинамика
ОМН, которая обычно возникает вторично на фоне отрыва хорд митрального клапана, приводит к внезапно возникающей перегрузке левого желудочка и левого предсердия. Перегрузка объемом левого желудочка сопровождается значительным повышением его работы. Увеличение давления наполнения левого желудочка в сочетании со сбросом крови из левого желудочка в левое предсердие в период систолы приводит к увеличению давления и в левом предсердии. В свою очередь, повышение давления в левом предсердии приводит к резкому увеличению давления в легких, что результируется острым отеком легких и дыхательной недостаточностью.
Клиническая картина
В случае возникновения острой митральной регургитации клиническая картина в основном определяется симптомами отека легких и острой левожелудочковой недостаточности.
Размеры сердца, как правило, остаются нормальными.
Аускультативные признаки
Для острой митральной недостаточности характерно появление следующей звуковой симптоматики.
— Выслушивается систолическое дрожание или грубый систолический шум. Он может выслушиваться даже со спины, около позвонков, ближе к шее. Шум может проводиться в подмышечную область, на спину или по левому краю грудины.
— Появляется шум систолической регургитации в области мечевидного отростка (то есть в проекции трикуспидального клапана) в связи с быстрым развитием легочной гипертензии и остро возникающей перегрузки правого желудочка.
— Максимально выслушивается систолический шум не в области верхушки сердца, а вдоль левого края грудины и на основании сердца (это наблюдается при дисфункции подклапанных структур передней створки митрального клапана, что приводит к медиальному направлению потока регургитирующей крови).
Завершается систолический шум перед аортальным компонентом II тона (в связи с ограничением растяжимости левого предсердия и падением градиента давления между левым желудочком и левым предсердием в конце систолы).
— Отсутствует III тон, несмотря на тяжелую сердечную недостаточность.
— Появляется патологический IV тон, который лучше выслушивается в области верхушки сердца в положении ребенка на левом боку (обычно IV тон выслушивается при митральной регургитации, вторичной по отношению к дисфункции папиллярных мышц, а также при ОМН, обусловленной разрывом сухожильных хорд).
— Быстро возникает акцент II тона и его расщепление над легочной артерией.
Симптомы острого отека легких:
— одышка, чаще инспираторная, реже смешанная;
— кашель с мокротой;
— ортопноэ;
— обильный холодный пот;
— цианоз слизистых оболочек кожных покровов;
— масса хрипов в легких;
— тахикардия, ритм галопа, акцент II тона над легочной артерией.
Клинически условно выделяют 4 стадии острого отека легких:
I — диспноэтическую: характерны диспноэ, нарастание сухих хрипов, что связано с началом отека легочной (преимущественно интерстициальной) ткани; влажных хрипов мало;
II — ортопноэ: появляются влажные хрипы, количество которых превалирует над сухими;
III — развернутой клинической симптоматики: хрипы слышны на расстоянии, выраженное ортопноэ;
IV — крайне тяжелую: масса разнокалиберных хрипов, пеновыделение, обильный холодный пот, прогрессирование диффузного цианоза. Эта стадия называется синдромом кипящего самовара.
Различают отек легких интерстициальный и альвеолярный.
При интерстициальном отеке легких, которому соответствует клиническая картина сердечной астмы, происходит инфильтрация жидкостью всей ткани легких, в том числе периваскулярных и перибронхиальных пространств. Это резко ухудшает условия обмена кислородом и углекислотой между воздухом альвеол и кровью, способствует повышению легочного, сосудистого и бронхиального сопротивления.
Дальнейшее поступление жидкости из интерстиция в полость альвеол приводит к альвеолярному отеку легких с разрушением сурфактанта, спадением альвеол, затоплением их транссудатом, содержащим не только белки крови, холестерин, но и форменные элементы. В этой стадии характерно образование чрезвычайно стойкой белковой пены, перекрывающей просвет бронхиол и бронхов, что в свою очередь приводит к фатальной гипоксемии и гипоксии (по типу асфиксии при утоплении). Приступ сердечной астмы обычно развивается ночью, больной просыпается от ощущения нехватки воздуха, принимает вынужденное сидячее положение, стремится подойти к окну, возбужден, появляется страх смерти, на вопросы отвечает с трудом, иногда кивком головы, ни на что не отвлекается, целиком отдавшись борьбе за воздух. Длительность приступа сердечной астмы — от нескольких минут до нескольких часов.
При аускультации легких как ранние признаки интерстициального отека можно выслушать ослабленное дыхание в нижних отделах, сухие хрипы, свидетельствующие об отечности слизистой оболочки бронхов.
Острый альвеолярный отек легких — более тяжелая форма левожелудочковой недостаточности. Характерно клокочущее дыхание с выделением хлопьев белой или розовой пены (из-за примеси эритроцитов). Ее количество может достигать нескольких литров. При этом особенно резко нарушается оксигенация крови и может наступить асфиксия. Переход интерстициального отека легких к альвеолярному иногда происходит очень быстро, в течение нескольких минут. Развернутая клиническая картина альвеолярного отека легких настолько ярка, что не вызывает диагностических затруднений. Как правило, на фоне вышеописанной клинической картины интерстициального отека легких в нижних, а затем в средних отделах и над всей поверхностью легких появляется значительное количество разнокалиберных влажных хрипов. В некоторых случаях наряду с влажными выслушиваются сухие хрипы, и тогда необходима дифференциальная диагностика с приступом бронхиальной астмы. Как и сердечная астма, альвеолярный отек легких чаще наблюдается в ночное время. Иногда он бывает кратковременным и проходит самостоятельно, в некоторых случаях длится несколько часов. При сильном пенообразовании смерть от асфиксии может наступить очень быстро, в ближайшие минуты после возникновения клинических проявлений.
Рентгенологически картина при альвеолярном отеке легких в типичных случаях обусловливается симметричным пропитыванием транссудатом обоих легких.
Инструментальные исследования
Электрокардиография
На электрокардиограмме при возникновении острой митральной недостаточности быстро развиваются признаки перегрузки правых отделов сердца. Обычно регистрируются высокие, остроконечные, нормальной продолжительности зубцы Р в II и III отведениях. Отмечаются тахикардия, изменение конечной части комплекса QT в виде снижения сегмента ST.
Рентгенография
В случаях гиперволемии малого круга кровообращения из дополнительных методов исследования для диагностики интерстициального отека легких наибольшее значение имеет рентгенологическое. При этом отмечают ряд характерных признаков:
— перегородочные линии Керли А и В, отражающие отечность междольковых перегородок;
усиление легочного рисунка за счет отечной инфильтрации периваскулярной и перибронхиальной межуточных тканей, особенно выраженной в прикорневых зонах в связи с наличием лимфатических пространств и обилием ткани в этих областях;
— субплевральный отек в виде уплотнения по ходу междолевой щели.
При остром альвеолярном отеке на рентгенограмме выявляется типичная картина отека легких с преимущественной локализацией отека в прикорневых и базальных отделах.
Эхокардиография
Характерными эхокардиографическими проявлениями острой митральной недостаточности являются:
— внезапное появление широкой струи регургитации, проникающей глубоко в левое предсердие;
— молотящая створка при разрыве хорды или папиллярной мышцы;
— чрезмерное движение створок митрального клапана;
— отсутствие дилатации левого предсердия или незначительное его расширение;
— систолическая гиперкинезия стенок миокарда левого желудочка.
Лечение
Лечебные мероприятия в первую очередь направлены на основной механизм развития отека с уменьшением венозного возврата к сердцу, снижением постнагрузки, увеличением пропульсивной функции левого желудочка и снижением повышенного гидростатического давления в сосудах малого круга кровообращения. При альвеолярном отеке легких дополнительно проводятся мероприятия, направленные на разрушение пены, а также более энергичную коррекцию вторичных расстройств.
При лечении отека легких решают следующие задачи.
А. Уменьшают гипертензию в малом круге кровообращения путем:
— снижения венозного возврата к сердцу;
— уменьшения объема циркулирующей крови (ОЦК);
— дегидратации легких;
— нормализации АД;
— обезболивания.
Б. Повышают сократимость миокарда левого желудочка с помощью:
— инотропных средств;
— антиаритмических средств (при необходимости).
В. Нормализуют кислотно-щелочной баланс газового состава крови.
Г. Проводят вспомогательные мероприятия.
Основные лечебных мероприятия при остром отеке легких
— Назначают ингаляцию кислорода через носовые канюли или маску в концентрации, достаточной для поддержания рO2 артериальной крови более 60 мм рт.ст. (можно через пары спирта).
— Особое место в лечении отека легких занимает применение наркотического анальгетика морфина гидрохлорида (детям старше 2 лет — по 0,001-0,005 г на прием). Морфий снимает психоэмоциональное возбуждение, уменьшает одышку, оказывает сосудорасширяющее действие, снижает давление в легочной артерии. Его нельзя вводить при низком АД и расстройстве дыхания. При появлении признаков угнетения дыхательного центра вводят антагонисты опиатов — налоксон (0,3-0,7 мг внутривенно).
— В целях уменьшения застоя в легких и оказания мощного венодилатирующего эффекта, наступающего через 5-8 мин, назначают инфузионно фуросемид в дозе 0,1-1,0 мг(кг×ч) под контролем диуреза.
— При рефракторном отеке легких, когда неэффективно введение салуретиков, их комбинируют с осмотическим диуретиком (маннитолом — 10-20% раствором в дозе 0,5-1,5 г/кг массы тела внутривенно 1 раз в сутки).
— При высоких значениях артериального давления назначают натрия нитропруссид, который снижает пред- и постнагрузку. Начальная доза — 0,5-10,0 мкг/мин. Дозу подбирают индивидуально до нормализации АД.
— Эуфиллин (при сопутствующем бронхоспазме) вводят внутривенно медленно в дозе 160-820 мг, а затем по 50-60 мг каждый час.
— Добутамин вводят в дозе со скоростью 2-20 мкг(кг×мин), максимально — 40 мкг(кг×мин) внутривенно.
— Амринон вводят инфузионно, стартовая доза — 50 мкг/кг массы тела более чем за 15 мин; поддерживающую дозу со скоростью 0,1-1 мкг(кг×мин) продолжают вводить до стойкого повышения АД.
— При тяжелой гипоксемии, гиперкапнии эффективна искусственная вентиляция легких (ИВЛ).
— Дыхание должно находиться под постоянным положительным давлением (спонтанное дыхание с постоянно положительным давлением — СД ППД).
Противопоказаниями к применению СД ППД являются:
— нарушения регуляции дыхания — брадипноэ или дыхание типа Чейна-Стокса с длительными периодами апноэ (свыше 15-20 с), когда показана искусственная вентиляция легких;
— бурная картина альвеолярного отека легких с обильными пенистыми выделениями в рото- и носоглотке, требующая удаления пены и интратрахеального введения активных пеногасителей;
— выраженные нарушения сократительной функции правого желудочка.
Прогноз
Острый отек легких и кардиогенный шок часто являются осложнением остро возникшей митральной регургитации. Смертность во время оперативных мероприятий при острой митральной недостаточности достигает 80%.
При стабилизации состояния острая митральная недостаточность переходит в хроническую стадию — возникает хроническая митральная недостаточность (ХМН).
Все о пролапсе митрального клапана

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Пролапс митрального клапана — распространенное явление, которое чаще всего обнаруживается во время проведения УЗИ сердца. Митральный клапан находится на границе левого желудочка и левого предсердия. Когда происходит сокращение желудочков, он не дает крови попасть в левое предсердие. При пролапсе створки не такие прочные, как должны быть, поэтому прогибаются в полость левого предсердия.
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
- Профилактика
В некоторых случаях патология может быть выражена настолько явно, что какая-то часть крови проникает сквозь щель, которая образовалась в результате сбоя в работе створок, и попадает туда, куда не должна попадать, то есть не в аорту, а обратно, значит, в левое предсердие. Это называется митральной регургитацией. Такое состояние отрицательно сказывается на сердце, так как оно испытывает нагрузку, больше, чем прежде.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У подростков и детей заболевание встречается чаще, чем у взрослых. С момента его исследования стало ясно, что возможность возникновения недуга не исключается даже в том случае, если у человека нет жалоб или проявления симптомов.

Причины
Чаще всего пролапс возникает из-за врожденных нарушений строения. Также врожденный характер может носить ослабление соединительной ткани, ведь именно из нее состоят сердечные клапаны. Обычно такие нарушения передаются ребенку по наследству, и существует уже при его рождении. Из-за того, что соединительная ткать ослаблена, створки клапана растягиваются легче, а хорды, которые их удерживают, удлиняются. Это приводит к тому, что створки не могут плотно смыкаться и выпячиваются в тот момент, когда под действие крови клапан закрывается. Врожденный пролапс протекает в основном благоприятно, поэтому не требуется специального лечения. При этом не появляется симптомов. Можно сказать, что такая ситуация является скорее особенностью организма пациента, чем болезнью.

Но такая ситуация наблюдается не всегда. Бывает, хотя и редко, что пролапс возникает на фоне некоторых сердечных заболеваний. В этом случае говорят про приобретенный пролапс. Эти заболевания нарушают структуру хорд и створок. Рассмотрим некоторые из таких недугов.
- Ревматизм. Пролапс, возникший на фоне ревматизма, в подавляющем большинстве случае наблюдается у детей. При этом воспаляется соединительная ткань. Обычно до того, как обнаруживается пролапс митрального клапана у детей, они болеют ангиной или скарлатиной. За этими явлениями, точнее после двух недель, происходит приступ ревматизма, то есть воспаляются крупные суставы, ощущается боль и другие симптомы.
- ИБС, инфаркт миокарда. На фоне этих заболеваний пролапс развивается у лиц пожилого возраста. Суть в том, что наблюдается плохое кровоснабжение сосочковых мышц или происходит разрыв хорд, которые регулируют работу клапана. Обычно из-за таких симптомов, как одышка, слабость и сердечная боль, пациент приходит обследоваться в больницу, а в ходе диагностики у него выявляется обсуждаемое нами заболевание.
- Травмы грудной клетки. При этом происходит разрыв хорд. Если вовремя не вмешаться в данную ситуацию, пролапс будет иметь неблагоприятное течение.
Вышеприведенные характеристики позволяют разделить заболевание на два вида.
- Первичный пролапс. Не является грубой сердечной патологией. Иногда его вообще не воспринимают, как патологию.
- Вторичный пролапс. Он как раз возникает на фоне определенных заболеваний, которые мы обсудили выше.

Выявление пролапса митрального клапана во время беременности не может являться противопоказанием к родам. Стоит учитывать, что в этот период в сердце будут происходить изменения, но они являются обратимыми. Дело в том, что появляется дополнительная система кровообращения, плацентарная. Масса тела беременной женщины постепенно увеличивается, что приводит к равномерному увеличению нагрузки на работу всех систем в организме человека. Конечно, это относится и к сердечно-сосудистой системе. Бывает, что во время беременности уменьшается провисание створок клапана. Это связано с тем, что левый желудочек увеличивается, а обычная сопротивляемость сосудов уменьшается из-за увеличенного объема циркулирующей крови. Поэтому, признаки, которые выявились доктором при беременности, могут исчезнуть, но после родов появиться снова. Но бояться будущим мамам ничего не нужно.
Симптомы
Есть несколько степеней заболевания.
- Пролапс митрального клапана 1 степени характеризуется тем, что величина выпячивания створок клапана составляет от двух до трех миллиметров.
- При второй степени величина находится в пределах от трех до шести миллиметров.
- Третья степень — от шести до девяти миллиметров.
- Четвертая степень — более девяти миллиметров.
Симптомы довольно разнообразны и зависят как раз от степеней, о которых мы упомянули выше. В детском возрасте наблюдаются следующие симптомы:
- сердечные боли;
- слабость;

- обмороки;
- одышка;
- тахикардия;
- головокружение;
- психоэмоциональная лабильность;
- снижение физической активности;
- депрессивные реакции и так далее.
Развитие пролапса может сопровождаться проявлением соединительнотканной дисплазии, причем происходит это довольно часто. При этом человек имеет слишком высокий рост, но низкий вес, а его телосложение тонкокостное. Мускулатура развита минимально, суставы обладают чрезмерной подвижностью, кожа слишком эластична. У него нарушена осанка и наблюдается сколиоз, грудная клетка деформирована, лопатки имеют крыловидную форму. Также у такого пациента снижено зрение и есть плоскостопия. Иногда могут встретиться случаи, когда наблюдается готическое небо, глазной и сосковый гипертелоризм, своеобразное строение ушной раковины и другие аномальные явления. Могут произойти изменения в области внутренних органов, например, в строении желчного пузыря.
Пролапсы митральных клапанов при беременности проявляются в виде приступов частого сердцебиения. В процессе родов может произойти разрыв хорд. Кроме того, может развиться острая сердечная недостаточность. Но это имеет место тогда, когда изменение створок клапана очень выражено. Из-за пролапса может возникнуть такое осложнение во время беременности, как гестоз. Он проявляется в таких симптомах, как белок в моче и повышение давления. Из-за того, что происходит растяжение тканей матки, роды могут произойти очень быстро.
Диагностика
Для того, чтобы диагностировать пролапс митрального клапана, используют клинические и инструментальные методы. Установить точный диагноз возможно, если правильно рассматривать результаты разговора с пациентом, внимательно изучить анамнез и результатов ЭКГ и рентгенографии.
Лечение
Тактика лечения выбирается в зависимости от степени заболевания и других факторов. В любом случае обязательными мероприятиями для пациента являются нормализация режима отдыха и труда, соблюдение распорядка дня, правильное питание и умеренные занятия спортом.

Вопрос о том, как, когда и сколько заниматься физкультурой, решается индивидуально и после того, как врач оценит все показатели здоровья человека. При отсутствии явных процессом реполяризации и других негативных факторов в большинстве случаев пациенты хорошо переносят нагрузку физического плана. Под врачебным контролем они могут вести активный образ жизни. Они способны заниматься плаваньем, катанием на лыжах и так далее. Однако не рекомендуется заниматься теми видами спорта, которые требуют совершать толчковообразные движения, это борьбы каратэ, прыжки и так далее. Комплексное лечение часто основывается на немедикаментозной терапией. Это включает в себя физиотерапию, водные процедуры, массаж позвоночника и так далее.
Медикаментозное лечение направлено на достижение нескольких целей.
- Провести лечение ВСД.
- Предупредить возникновение нейродистрофии миокарда.
- Проведение антибактериальной профилактики инфекционного эндокардита.
Если симптоматика выражена не очень сильно, врач может назначить фитотерапию седативными травами. Положительный результат оказывает настойка пустырника, валерианы и сборы трав. В последнее время все чаще используют пероральные препараты магния. Проведены исследования, которые доказывают высокую клиническую эффективность лечение этим препаратом на протяжении шести месяцев.
Лечение пролапса митрального клапана может включать в себя использование препаратов, которые улучшают обменные процессы, происходящие в миокарде. Обычно это делается в том случае, если изменяются обменные процессы в миокарде. К таким препаратам относятся рибоксин, панангин и так далее. Адреноблокаторы назначаются в том случае, если наблюдаются групповые, ранние и частые ЖЭ, особенно, если это происходит на стойких реполяризационных нарушений.
Если развивается выраженная недостаточность клапана на фоне ревмокардита, и она не поддается лечению с помощью лекарственных препаратов, проводится хирургическая операция, суть которой состоит в том, чтобы заменить клапан.
Последствия
Как уже было сказано, в подавляющем большинстве случаев пролапс не несет с собой серьезных осложнений. Если они все же проявляются, это может быть бактериальный эндокардит, хроническая митральная недостаточность и так далее. Может даже наступить смерть.
Профилактика
Профилактические меры важно начать применять еще в детском возрасте. Они включают в себя лечебно-оздоровительные процедуры и умеренную физическую нагрузку. Важную роль играет санация сопутствующих заболеваний, особенно если речь идет о вторичном пролапсе. Дети и подростки должны состоять на учете в больнице и регулярно обследоваться в медицинском учреждении.
Пролапс лишь редко приводит к серьезным осложнениям. Больше шансов избежать последствий будет тогда, когда нужное внимание будет уделяться здоровому образу жизни еще с детства. Если этого не получилось достичь нам, взрослым людям, давайте позаботимся о наших детях и их будущем.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
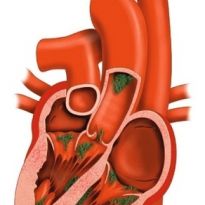
Одна из наиболее частых сердечных патологий — это пролапс митрального клапана. Что значит этот термин? В норме работа сердца выглядит примерно так. Левое предсердие сжимается для выброса крови, створки клапана в это время открываются, и кровь проходит в левый желудочек. Далее створки смыкаются, и сокращение уже желудочка заставляет кровь продвигаться в аорту.
При пролапсе клапана часть крови в момент сокращения желудочка снова уходит в предсердие, потому что пролапс — это прогибание, которое не дает возможности створкам нормально сомкнуться. Таким образом, возникает обратный заброс крови (регургитация), и развивается митральная недостаточность.
Почему развивается патология
Пролапс митрального клапана — это проблема, встречающаяся чаще у людей молодых. Возраст 15-30 лет наиболее типичен для диагностики данной проблемы. Причины патологии окончательно неясны. В большинстве случаев ПМК встречается у людей с патологиями соединительной ткани, например, с дисплазией. Одним из ее признаков может быть повышенная гибкость.
Например, если человек с легкостью отгибает большой палец на руке в обратную сторону и достает им до предплечья, то велика вероятность присутствия одной из патологий соединительной ткани и ПМК.
Итак, одна из причин пролапса митрального клапана — врожденные генетические нарушения. Однако возможно развитие данной патологии и вследствие приобретенных причин.
Приобретенные причины ПМК
- Ишемическая болезнь сердца;
- Миокардит;
- Различные иды кардиомиопатии;
- Инфаркт миокарда;
- Отложения кальция на митральном кольце.
Вследствие болезненных процессов нарушается кровоснабжение структур сердца, происходит воспаление его тканей, гибель клеток с замещением их соединительной тканью, уплотнение тканей самого клапана и окружающих его структур.
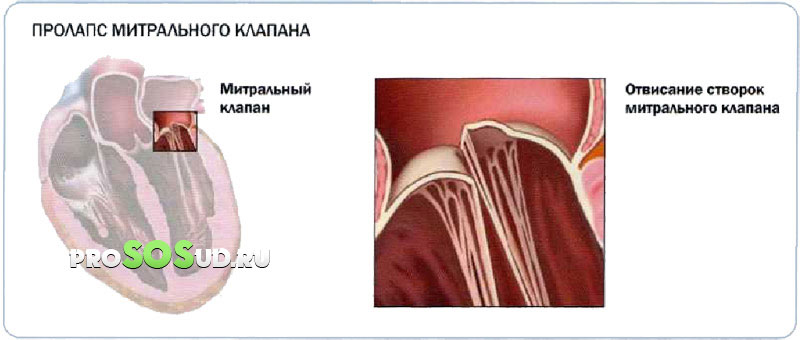
Все это приводит к изменениям тканей клапана, повреждению контролирующих его мышц, в результате чего клапан перестает полностью закрываться, то есть появляется пролапс его створок.
Опасен ли ПМК
Хотя пролапс митрального клапана квалифицируется как патология сердца, в большинстве случаев прогноз положительный, и симптомов не наблюдается. Зачастую диагностируется ПМК случайно во время УЗИ сердца при профилактическом обследовании.
Проявления ПМК зависят от степени пролапса. Симптомы проявляются, если регургитация является выраженной, что возможно в случаях значительного прогиба створок клапана.
Большинство людей, имеющих ПМК, не страдают от этого, патология никак не сказывается на их жизни и работоспособности. Однако при второй и третьей степенях пролапса возможны неприятные ощущения в области сердца, боли, нарушения ритма.
В самых тяжелых случаях развиваются осложнения, связанные с нарушением кровообращения и ухудшением состояния сердечной мышцы из-за растяжения при обратном забросе крови.
Осложнения митральной недостаточности
- Разрыв сердечных хорд;
- Инфекционный эндокардит;
- Миксоматозные изменения створок клапана;
- Сердечная недостаточность;
- Внезапная смерть.
Последнее осложнение встречается крайне редко и может произойти, если ПМК сочетается с желудочковыми нарушениями ритма, которые являются жизнеугрожающими.
Степени пролапса
- 1 степень — клапанные створки прогибаются на 3-6 мм,
- 2 степень — прогиб не более 9 мм,
- 3 степень — более 9 мм.
Итак, чаще всего пролапс митрального клапана неопасен, поэтому лечить его нет необходимости. Однако при значительной выраженности патологии люди нуждаются в тщательной диагностике и помощи.
Как проявляется проблема
Пролапс митрального клапана проявляется конкретными симптомами при значительной регургитации. Однако при расспросах пациентов с выявленным ПМК даже самой небольшой степени выясняется, что люди испытывают множество жалоб на небольшие недомогания.
Эти жалобы похожи на проблемы, возникающие при вегетососудистой или нейроциркуляционной дистонии. Поскольку данное расстройство диагностируется часто одновременно с митральной недостаточностью, то не всегда можно разграничить симптомы, однако решающая роль в изменениях самочувствия отводится ПМК.
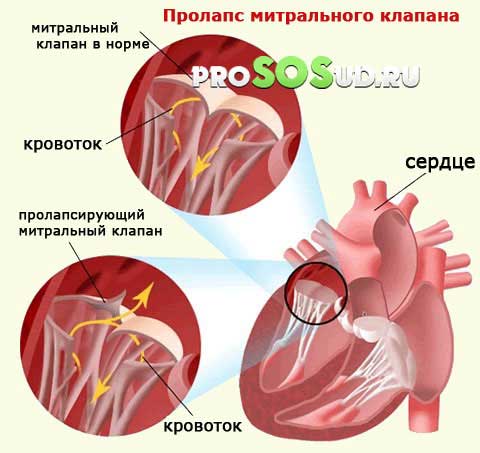
Все проблемы, боли или дискомфорт, возникающие в результате митральной недостаточности, связаны с ухудшением гемодинамики, то есть тока крови.
Поскольку при данной патологии часть крови забрасывается обратно в предсердие, а не поступает в аорту, то сердцу приходится проделывать дополнительную работу, чтобы обеспечить нормальный кровоток. Лишняя нагрузка никогда не идет на пользу, она приводит к более быстрому износу тканей. К тому же, регургитация приводит к расширению предсердия из-за нахождения там дополнительной порции крови.
В результате переполнения кровью левого предсердия происходит перегрузка всех левых отделов сердца, увеличивается сила его сокращений, ведь нужно справляться с дополнительной порцией крови. С течением времени может развиться гипертрофия левого желудочка, а также предсердия, это ведет к увеличению давления в сосудах, проходящих через легкие.
Если патологический процесс продолжает развиваться, то легочная гипертензия вызывает гипертрофию правого желудочка и недостаточность трехстворчатого клапана. Появляются симптомы сердечной недостаточности. Описанная картина характерна для пролапса митрального клапана 3 степени, в остальных случаях заболевание проходит намного легче.

Абсолютное большинство пациентов среди симптомов пролапса митрального клапана отмечают периоды сердцебиения, которые могут быть разной силы и продолжительности.
Треть пациентов периодически ощущают нехватку воздуха, им хочется, чтобы вдох был более глубоким.
Среди более агрессивных симптомов можно отметить потерю сознания и предобморочные состояния.
Довольно часто пролапс митрального клапана сопровождается сниженной работоспособностью, раздражительностью, человек может быть эмоционально нестабилен, у него может быть нарушен сон. Могут быть боли в груди. Причем они никак не связаны с физической нагрузкой, и нитроглицерин на них не действует.
Наиболее частые симптомы
- Боли в груди;
- Нехватка воздуха;
- Одышка;
- Ощущения сердцебиения или сбоя ритма;
- Обмороки;
- Нестабильное настроение;
- Быстрая утомляемость;
- Головные боли утром или ночью.
Все эти симптомы нельзя назвать характерными только для пролапса митрального клапана, они могут быть обусловлены другими проблемами. Однако при обследовании пациентов с похожими жалобами (особенно в молодом возрасте) довольно часто выявляется пролапс митрального клапана 1 степени или даже 2 степени.
Как диагностируется патология
Прежде чем начать лечение, нужен точный диагноз. Когда возникает необходимость в диагностировании ПМК?
- Во-первых, диагноз может быть поставлен случайно, в ходе профилактического осмотра с выполнением УЗИ сердца.
- Во-вторых, при любом осмотре пациента терапевтом может быть услышан шум в сердце, который даст повод для дальнейшего обследования. Характерный звук, называемый шумом, при прогибе митрального клапана вызывается регургитацией, то есть шумит кровь, выбрасывающаяся обратно в предсердие.
- В-третьих, жалобы пациента могут навести врача на подозрения ПМК.
При возникновении таких подозрений нужно обращаться к специалисту, врачу-кардиологу. Диагностику и лечение должен проводить именно он. Главные методы диагностики — аускультация и УЗИ сердца.
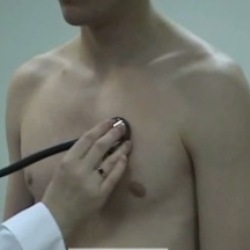
При аускультации врач может слышать характерный шум. Однако у молодых пациентов шум в сердце определяется довольно часто. Он может возникать из-за очень быстрого движения крови, при котором образуются завихрения и турбулентность.
Такой шум не является патологий, он относится к физиологическим проявлениям и никак не влияет на состояние человека и работу его органов. Однако при обнаружении шума стоит перестраховаться и провести дополнительные диагностические обследования.
Достоверно выявить и подтвердить ПМК или его отсутствие может только метод эхокардиографии (УЗИ). Результаты обследования визуализируются на экране, и врач видит как работает клапан. Он видит движение его створок и прогиб под током крови. Пролапс митрального клапана не всегда может проявляться в покое, поэтому в некоторых случаях пациента обследуют повторно после физической нагрузки, например, после 20 приседаний.
В ответ на нагрузку увеличивается давление крови, повышается сила давления на клапан, и пролабирование, даже небольшое, становится заметно на УЗИ.
Как проходит лечение
Если ПМК протекает без симптомов, то лечение не требуется. При выявленной патологии обычно врач рекомендует наблюдаться у кардиолога, делать УЗИ сердца ежегодно. Это даст возможность видеть процесс в динамике и заметить ухудшение состояния и работы клапана.
Кроме того, кардиолог обычно рекомендует отказаться от курения, крепкого чая и кофе, сократить до минимума употребление алкоголя. Полезны будут занятия лечебной физкультурой или любая другая физическая нагрузка за исключением тяжелых видов спорта.
Пролапс митрального клапана 2 степени, а в особенности 3 степени, способен вызывать значимую регургитацию, которая и приводит к ухудшению самочувствия и появлению симптомов. В этих случаях проводят медикаментозное лечение. Однако на состояние клапана и сам пролапс никакие лекарства не смогут повлиять. По этой причине лечение является симптоматическим, то есть основное воздействие направлено на то, чтобы избавить человека от неприятных симптомов.
Терапия, назначаемая при ПМК
- Антиаритмическая;
- Гипотензивная;
- Стабилизирующая нервную систему;
- Тонизирующая.
В одних случаях преобладают симптомы аритмии, тогда необходимы соответствующие препараты. В других — требуются седативные средства, так как пациент очень раздражителен. Таким образом, медикаменты назначаются в соответствии с жалобами и выявленными проблемами.
Это может быть и сочетание симптомов, тогда лечение должно быть комплексным. Всем пациентам с пролапсом митрального клапана рекомендуют организовать режим так, чтобы сон был достаточной продолжительности.
Среди медикаментов назначают бета-блокаторы, препараты, питающие сердце и улучшающие в нем метаболические процессы. Из седативных средств зачастую бывают достаточно эффективны настои валерианы и пустырника.
.jpg)
Воздействие лекарств может не принести желаемого эффекта, так как не влияет на состояние клапана. Может наступить некоторое улучшение, но его нельзя считать стабильным при остром прогрессирующем течении заболевания.
Кроме того, возможны осложнения, которые требуют хирургического лечения. Наиболее частый повод для операции при ПМК — отрыв связок митрального клапана.
При этом сердечная недостаточность будет нарастать очень быстро, ведь клапан вообще не может смыкаться.
Хирургическое лечение представляет собой укрепление кольца клапана или имплантацию митрального клапана. Сегодня такие операции проходят достаточно успешно и могут привести пациента к значительному улучшению состояния и самочувствия.
В целом прогноз при пролапсе митрального клапана зависит от нескольких факторов:
- скорость развития патологического процесса;
- степень выраженности патологии самого клапана;
- степень регургитации.
Конечно, большую роль в успехе лечения играет своевременная диагностика и точное соблюдение назначений кардиолога. Если пациент внимателен к своему здоровью, то он вовремя "забьет тревогу" и пройдет необходимые диагностические процедуры, а также примется за лечение.
В случае бесконтрольного развития патологии и отсутствия необходимого лечения состояние сердца может постепенно ухудшаться, что приведет к неприятным, а возможно, и необратимым последствиям.
Возможна ли профилактика
Пролапс митрального клапана в основном является врожденной проблемой. Однако это не значит, что его невозможно предупредить. По крайней мере возможно снизить риск развития 2 и 3 степени пролапса.
Профилактикой может быть регулярное посещение кардиолога, соблюдение режима питания и отдыха, регулярная физическая нагрузка, предупреждение и своевременное лечение инфекционных заболеваний.