Рассмотрим только гемохромогенные пигменты, которые образуются в организме при распаде гемоглобина (в значительно меньшей степени при распаде миоглобина, цитохромов и др.). Распад гемоглобина протекает в клетках макрофагов, в частности в звездчатых ретикулоэндотелиоцитах, а также в гистиоцитах соединительной ткани любого органа.
Как отмечалось (см. главу 13), начальным этапом распада гемоглобина является разрыв одного метинового мостика с образованием вердоглобина. В дальнейшем от молекулы вердоглобина отщепляются атом железа и белок глобин. В результате образуется биливердин, который представляет собой цепочку из четырех пиррольных колец, связанных метановыми мостиками. Затем биливердин, восстанавливаясь, превращается в билирубин – пигмент, выделяемый с желчью и поэтому называемый желчным пигментом. Образовавшийся билирубин называется непрямым (неконъю-гированным) билирубином. Он нерастворим в воде, дает непрямую реакцию с диазореактивом, т.е. реакция протекает только после предварительной обработки спиртом.
В печени билирубин соединяется (конъюгирует) с глюкуроновой кислотой. Эта реакция катализируется ферментом УДФ-глюкуронилтранс-феразой, при этом глюкуроновая кислота вступает в реакцию в активной форме, т.е. в виде УДФГК. Образующийся глюкуронид билирубина получил название прямого билирубина (конъюгированный билирубин). Он растворим в воде и дает прямую реакцию с диазореактивом. Большая часть билирубина соединяется с двумя молекулами глюкуроновой кислоты, образуя диглюкуронид билирубина:
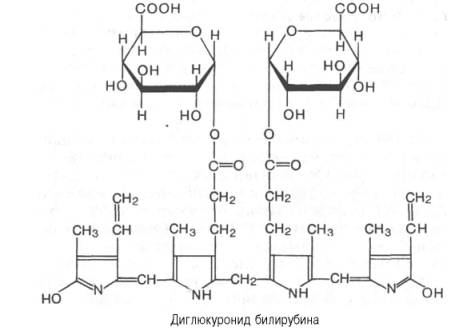
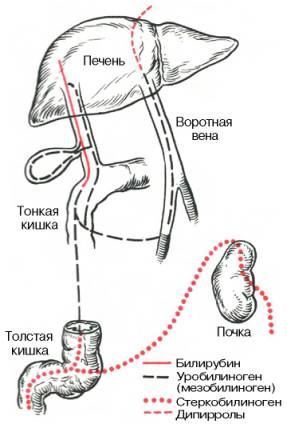
Рис. 16.4. Нормальный обмен уробилиногеновых тел (схема).
Образовавшийся в печени прямой билирубин вместе с очень небольшой частью непрямого билирубина выводится с желчью в тонкую кишку. Здесь от прямого билирубина отщепляется глюкуроновая кислота и происходит его восстановление с последовательным образованием мезобилирубина и мезобилиногена (уробилиногена). Принято считать, что около 10% билирубина восстанавливается до мезобилиногена на пути в тонкую кишку, т.е. во внепеченочных желчных путях и в желчном пузыре. Из тонкой кишки часть образовавшегося мезобилиногена (уробилиногена) резорбируется через кишечную стенку, попадает в воротную вену и током крови переносится в печень, где расщепляется полностью до ди- и трипирролов. Таким образом, в норме в общий круг кровообращения и мочу мезобилиноген не попадает.
Основное количество мезобилиногена из тонкой кишки поступает в толстую и здесь восстанавливается до стеркобилиногена при участии анаэробной микрофлоры. Образовавшийся стеркобилиноген в нижних отделах толстой кишки (в основном в прямой кишке) окисляется до стерко-билина и выделяется с калом. Лишь небольшая часть стеркобилиногена всасывается в систему нижней полой вены (попадает сначала в геморроидальные вены) и в дальнейшем выводится с мочой. Следовательно, в норме моча человека содержит следы стеркобилиногена (за сутки его выделяется с мочой до 4 мг). К сожалению, до последнего времени в клинической практике стеркобилиноген, содержащийся в нормальной моче, продолжают называть уробилиногеном. На рис. 16.4 схематично показаны пути образования уробилиногеновых тел в организме человека.
В клинической практике укоренился термин «уробилиноген мочи». Под этим термином следует понимать те производные билирубина (билиру-биноиды), которые обнаруживаются в моче. Положительная реакция на уробилиноген может быть обусловлена повышенным содержанием того или иного билирубиноида в моче и является, как правило, отражением патологии.
Определение в клинике содержания билирубина в крови (общего, непрямого и прямого), а также уробилиногена мочи имеет важное значение при дифференциальной диагностике желтух различной этиологии (рис. 16.5). При гемолитической желтухе («надпеченочной») вследствие повышенного гемолиза эритроцитов и разрушения гемоглобина происходит интенсивное образование непрямого билирубина в ретикулоэндотелиальной системе (см. рис. 16.5, б). Печень оказывается неспособной утилизировать такое большое количество непрямого билирубина, что приводит к его накоплению в крови и тканях. В печени при этом синтезируется повышенное количество прямого билирубина, который с желчью попадает в кишечник. В тонкой кишке в повышенных количествах образуется мезобилиноген и в последующем – стеркобилиноген. Всосавшаяся часть мезобилиногена утилизируется печенью, а резорбирующийся в толстой кишке стеркобилиноген выводится с мочой. Таким образом, для гемолитической желтухи в типичных случаях характерны следующие клинико-лабораторные показатели: повышение уровня общего и непрямого билирубина в крови, в моче – отсутствие билирубина (непрямой билирубин не фильтруется почками) и положительная реакция на уробилиноген (за счет повышенного попадания в кровь и мочу стеркобилиногена, а в тяжелых случаях – и за счет мезобилиногена, не утилизирующегося печенью); лимонно-желтый оттенок кожных покровов (сочетание желтухи и анемии); увеличение размеров селезенки; ярко окрашенный кал.
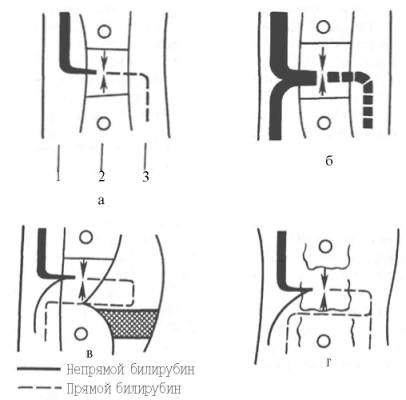
Рис. 16.5. Патогенез билирубинемий при различных патологических состояниях (схема). а — норма; б — гемолиз; в — застой в желчных капиллярах; г — поражение паренхиматозных клеток печени; 1 — кровеносный капилляр; 2 — клетки печени; 3 — желчный капилляр.
При механической (обтурационной, или «подпеченочной») желтухе (см. рис. 16.5, в) нарушен отток желчи (закупорка общего желчного протока камнем, рак головки поджелудочной железы). Это приводит к деструктивным изменениям в печени и попаданию элементов желчи (билирубин, холестерин, желчные кислоты) в кровь. При полной обтурации общего желчного протока желчь не попадает в кишечник, поэтому образования в кишечнике билирубиноидов не происходит, кал обесцвечен и реакция на уробилиноген мочи отрицательная. Таким образом, при механической желтухе в крови повышено количество общего билирубина (за счет прямого), увеличено содержание холестерина и желчных кислот, а в моче – высокий уровень билирубина (прямого). Клиническими особенностями обтурационной желтухи являются яркая желтушная окраска кожи, бесцветный кал, зуд кожи (раздражение нервных окончаний желчными кислотами, отлагающимися в коже). Следует заметить, что при длительно сохраняющейся механической желтухе могут существенно нарушаться функции печени, в том числе одна из главных – детоксикационная. В этом случае может произойти частичный «отказ» печени от непрямого билирубина, что может привести к его накоплению в крови. Иными словами, увеличение уровня фракции непрямого билирубина при механической желтухе является плохим прогностическим признаком.
При паренхиматозной («печеночной») желтухе (см. рис. 16.5, г), возникающей чаще всего при ее вирусном поражении, развиваются воспалительно-деструктивные процессы в печени, ведущие к нарушению ее функций. На начальных этапах гепатита процесс захвата и глюкуронирования непрямого билирубина сохраняется, однако образующийся прямой билирубин в условиях деструкции печеночной паренхимы частично попадает в большой круг кровообращения, что ведет к желтухе. Экскреция желчи также нарушена, билирубина в кишечник попадает меньше, чем в норме. Меньше обычного образуется мезобилиногена, и меньшее количество его всасывается в кишечнике. Однако даже это небольшое количество поступающего в печень мезобилиногена не усваивается ею. Мезобилиноген, «уклоняясь», попадает в кровь, а затем выделяется с мочой, что предопределяет положительную реакцию на уробилиноген. Количество образующегося стеркобилиногена также снижено, поэтому кал гипохоличный. Итак, при паренхиматозной желтухе отмечается повышение в крови концентрации общего билирубина, преимущественно за счет прямого. В кале снижено содержание стеркобилиногена. Реакция на уробилиноген мочи положительная за счет попадания в мочу мезобилиногена. Следует отметить, что при прогрессирующем гепатите, когда печень утрачивает свою детоксикационную функцию, в крови накапливается значительное количество и непрямого билирубина. Кроме того, при резко выраженном воспалении печени, ее «набухании», может произойти сдавление желчных капилляров и протоков, возникнуть внутрипеченочный холестаз, что придает паренхиматозной желтухе черты механической с соответствующей клинико-лабораторной картиной (ахоличный кал, отсутствие реакции на уробилиноген).
В табл. 16.2 приведены наиболее характерные сдвиги клинико-лабо-раторных показателей при различных типах желтух.
Следует иметь в виду, что в практике редко наблюдается желтуха какого-либо одного типа в «чистом» виде. Чаще встречается сочетание того или иного типа. Так, при выраженном гемолизе неизбежно страдают различные органы, в том числе и печень, что может привнести элементы паренхиматозной желтухи при гемолизе. В свою очередь паренхиматозная желтуха, как правило, включает в себя элементы механической. При механической желтухе, возникающей вследствие сдавливания большого сосочка двенадцатиперстной кишки (фатерова соска) при раке головки поджелудочной железы, неизбежен повышенный гемолиз как следствие раковой интоксикации.
Желчные пигменты — это продукты распада гемоглобина и других хромопротеидов.
К желчным пигментам относят билирубин и уробилиноиды.
В организме взрослого здорового человека за 1 час разрушается 1-2·10 8 эритроцитов. Высвобождающийся гемоглобин распадается на глобин и гем. Железо гема снова включается в общий обмен железа и используется организмом повторно. Свободная от железа часть гема подвергается катаболизму в печени, селезенке, костном мозге (за это отвечают ретикулоэндотелиальные клетки, обладающие сложной ферментной системой — гемоксигеназой). В результате сложных превращений гем из гемовых белков в конце концов превращается в билирубин.
Дальнейший метаболизм билирубина происходит в печени. Но, билирубин практически не растворяется в плазме и воде. Поэтому, чтобы добраться до печени билирубин специфически связывается с альбумином. Достигнув печени, билирубин отстыковывается от альбумина и переходит на синусоидальную поверхность гепатоцитов. В дальнейшем метаболизм билирубина складывается из 3 процессов:
- поглощение билирубина паренхимальными клетками печени;
- конъюгация билирубина в гладком эндоплазматическом ретикулуме гепатоцитов;
- секреция билирубина из эндоплазматического ретикулума в желчь.
Полярные группы в гепатоцитах присоединяются к билирубину и он переходит в водорастворимую форму, которая носит название конъюгация.
Билирубин секретируется в желчь в основном в виде билирубиндиглюкуронида. В составе желчи конъюгированный (более 97%) и неконъюгированный билирубин поступает в тонкий кишечник. Достигнув подвздошной кишки и толстой кишки глюкурониды подвергаются гидролизу специальными ферментами бета-глюкуронидазами, после этого кишечная микрофлора восстанавливает пигмент с образованием мезобилирубина и мезобилиногена. В подвздошной и толстой кишке часть образовавшегося мезобилиногена всасывается через стенку кишечника и поступает в печень, в которой полностью расщепляется до дипироллов. Поэтому, в норме мезобилиноген (уробилиноген) не обнаруживается ни в крови, ни в моче. Большая часть бесцветных мезобилиногенов окисляется до стеркобилина и выводится с калом. Только небольшая часть стеркобилиногена (уробилина) всасывается в нижнем участке толстого кишечника нижней полой веной и далее выводится из организма с мочой. Поэтому, в норме моча здорового человека содержит следы уробилина, но не уробилиногена.
ВНИМАНИЕ! Приведенная на данном сайте информация носит справочный характер. Ставить диагноз и назначать лечение может только врач-специалист в конкретной области.
Источником билирубина в организме человека является гемоглобин распадающихся эритроцитов. Продолжительность жизни эритроцитов у взрослых составляет 110—120 дней. За счет разрушения стареющих эритроцитов образуется до 75—85% билирубина. Источником билирубина могут быть также незрелые и не поступившие в кровоток эритроциты и неэритроцитарные источники гема (миоглобин, цитохром и др.). Распад эритроцитов происходит экстраваскулярно. В плазме обычно находят небольшое количество гемоглобина, связанного со специфическим носителем гаптоглобином. Образование гемоглобин-гаптоглобинового комплекса препятствует прохождению гемоглобина через клубочковый аппарат почек.
Расщепление гемоглобина на гем и глобин происходит в макрофагах печени, селезенки и костного мозга. Превращение гема в биливердин (предшественник билирубина) происходит при участии фермента гемоксигеназы, цитохрома Р-450, НАДФ-Н и других соединений. В итоге образуется железобиливердиновый комплекс, гидролиз которого приводит к отщеплению железа и образованию нерастворимого в воде билирубина IX — a ( Z — Z изомер), который дает с диазореактивом непрямую реакцию Ван-ден-Берга. Непрямой билирубин хорошо растворим в липоидах и способен образовывать соединение с фосфолипидами, что обусловливает его высокую токсичность.
Помимо изомера билирубина IX -а в процессе катаболизма гема могут образоваться изомеры IX — p , IX -у и IX -а, которые растворимы в воде и могут быть экскретированы печенью в неизмененном виде. У взрослых эти изомеры составляют до 6% желчных пигментов.
Образовавшийся в макрофагах билирубин IX -а в свободном состоянии поступает в кровь, где основная его часть вступает во временную связь с альбумином. Одна молекула альбумина присоединяет две молекулы билирубина, одну из них более прочно. Билирубинсвязывающая емкость альбумина плазмы достаточно высока: при нормальном содержании белка в плазме (3—3,5 г в 100 мл) может быть прочно соединено с альбумином до 43,1 — 50,5 мкмоль (25,2—29,4 мг) билирубина. Такое же количество билирубина находится в непрочной связи. Вместе с тем альбумин является транспортной системой многих эндогенных (гормоны, жирные кислоты, кальций и др.) и экзогенных (лекарства) веществ, являющихся «конкурентами» билирубина за связь с альбумином. Билирубин, связанный с альбумином, нетоксичен и не проникает через клеточные мембраны.
На уровне мембраны гепатоцита билирубин отделяется от транспортного альбумина и активно переносится внутрь печеночной клетки с помощью специфического акцептора билирубина — лигандина ( Y -протеин и частично Z -протеин). Нарушение способности гепатоцита захватывать билирубин может привести к накоплению свободного билирубина в крови.
Конъюгация билирубина с глюкуроновой кислотой происходит в митохондриях печеночных клеток. Этот процесс катализируется ферментом уридиндифосфоглюкуронилтрансферазой, находящейся в эндоплазматическом ретикулуме гепатоцита. Реакция конъюгации требует присутствия кислорода, АТФ, НАД и достаточного количества глюкозы. Источником глюкуроновой кислоты является уридиндифосфоглюкуроновая кислота (УДФ), образующаяся в присутствии фермента УДФ-дегидрогеназы. Исследованиями последних лет уточнено, что в микросомах гепатоцита происходит образование моноглюкуронидбилирубина (МГБ) — соединение одной молекулы билирубина с глюкуроновой кислотой. МГБ через желчный полюс гепатоцита активно выделяется в желчь. Дальнейшее превращение его до диглюкуронидбилирубина (ДГБ) происходит в стенках желчных капилляров, при этом две молекулы МГБ в присутствии фермента билирубинглюкуронилтрансферазы образуют одну молекулу ДГБ и одну молекулу неконъюгированного билирубина.
Таким образом, образование МГБ и ДГБ происходит в присутствии разных ферментов, изолированный дефицит которых вызывает и разные нарушения билирубинового обмена.
Конъюгация билирубина приводит к образованию нетоксичного хорошо растворимого в воде соединения, дающего прямую реакцию с диазореактивом.
Ферментная система глюкуронилтрансферазы является одной из важнейших систем организма. Кроме билирубина, печень осуществляет инактивацию кортикостероидных гормонов, сульфаниламидов, салицилатов, антибиотиков, транквилизаторов и других биологически активных веществ путем образования парных соединений с глюкуроновой кислотой.
У детей старшего возраста и взрослых печень обладает большим запасом ферментов, обеспечивающих дезинтоксикационную функцию. Способность глюкуронилтрансферазы конъюгировать свободный билирубин у них в 50—100 раз превышает возможную билирубиновую нагрузку. Благодаря этому печень беременной легко справляется с конъюгацией дополнительных количеств билирубина, поступающих от плода через плаценту, даже при многоплодной беременности и при повышенном распаде эритроцитов у плода с гемолитической болезнью.
ДГБ экскретируется в желчные протоки и далее в пищеварительный тракт. В просвете кишечника под влиянием кишечной флоры происходит восстановление его до уробилиногена. Часть уробилиногена реабсорбируется в кишечнике и вновь поступает в кровь. Благодаря активности звездчатый ретикулоэндотелиоцитов (купферовских клеток) уробилиноген почти полностью улавливается печенью и лишь небольшое его количество выделяется почками. Реабсорбция желчных пигментов из кишечника имеет важное значение, поскольку так называемый кишечно-печеночный кругооборот может затруднять печеночную экскрецию и тем самым усугублять желтуху. Невсосавшийся уробилиноген превращается в стеркобилиноген, основная часть которого экскретируется с калом.
Патогенез билирубиновой энцефалопатии. Билирубиновая энцефалопатия может возникнуть при гипербилирубинемии любого генеза и присуща исключительно периоду новорожденности. Патогенез ее связан с проникновением свободного билирубина в мозговую ткань и токсическим воздействием на метаболизм клеток. При возникновении этого осложнения имеют значение анатомическая незрелость гематоэнцефалического барьера и содержание в мозговых клетках сфигмомиелина и ганглиозидов, к которым билирубин имеет большое сродство. Ацидоз не только уменьшает альбуминсвязывающую способность плазмы, но и повышает чувствительность клеток нервной системы к билирубину. У недоношенных и незрелых детей увеличение проницаемости капилляров в условиях гипоксии облегчает переход пигмента в нервную ткань при более низких концентрациях (153—255 мкмоль/л). Определенную роль играет повышенная чувствительность клеток ЦНС к свободному билирубину при гипогликемии и гипоксии.
Токсическое действие неконъюгированного билирубина на мозг сводится к нарушению обмена углеводов вследствие торможения НАД зависимых дегидрогеназ, угнетению окислительного фосфорилирования и дыхания клеток. Нервные клетки чувствительны к колебаниям в снабжении энергией и реагируют на возникшие нарушения дегенеративными изменениями вплоть до гибели. Морфологически обнаруживают отложение пигмента в сером веществе базальных ганглиев, мозжечка, продолговатого мозга и в гипоталамических центрах. Кора больших полушарий поражается в меньшей степени. Токсическое действие свободного билирубина на другие органы выражено слабее. Описаны некротические изменения в почках, пищеварительном тракте, поджелудочной железе, надпочечниках.