Содержание:
Читаем анализ крови вместе с врачом.
Малышу укололи пальчик, взяли кровь, на следующий день, отстояв длиннющую очередь, вы забрали анализ. Пора в другую очередь, чтобы показать анализ врачу? Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.
 Чтобы ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — то же самое, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ему для чего почем зря пальцы колоть — он же плачет!
Чтобы ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — то же самое, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ему для чего почем зря пальцы колоть — он же плачет!
К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же — антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад — оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету: оспен, супракс и аугментин, хотя и разные по химическому составу, работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Давайте вместе расшифруем анализ крови.
Красная кровь: что это такое?
Ага. Анализ крови делится на две части. Первая часть — так называемая "красная кровь", то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта братия отвечает за перенос кислорода в клетки и при инфекции не очень и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Нормы
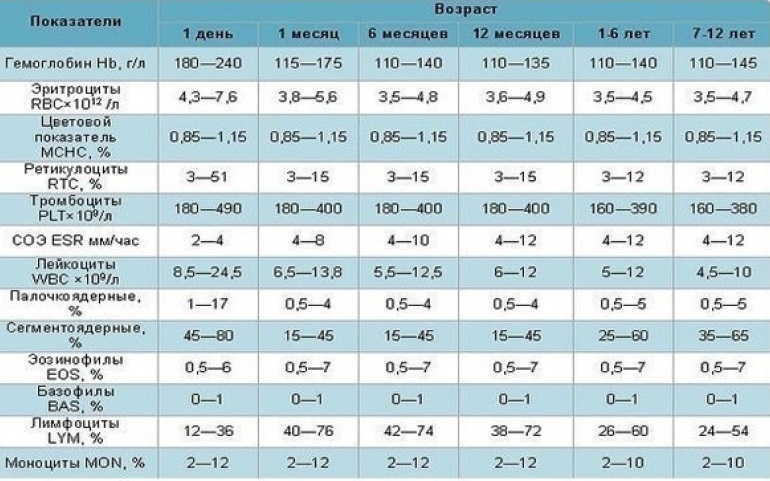
Гемоглобин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина (это вам не взрослый, тут все сложнее), в полгода — так же, как и у нас с вами, и так собственно, аж до (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC — клетки, в которых гемоглобин и плавает в крови. Как раз они при помощи гемоглобина кислород и переносят. В месяц у ребенка нормой будет внимание! — триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше — литр крови. Что делать — если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов — 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов — их количество измеряют "всего лишь" в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты — это собственно и не клетки вовсе, а так — обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы — например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов — чем больше эта самая скорость (а это не автомобиль, здесь скорость измеряется в миллиметрах в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц — в 6 месяцев а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других — гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.
Лейкоциты или белая кровь: эволюция иммунной системы
Лейкоциты бывают разные. Одни отвечают за борьбу с бактериями, другие расправляются с вирусами, третьи "специализируются" по вовсе уж крупным супостатам — например по растительным клеткам (такое бывает чаще, чем вы думаете — я имею в виду аллергию на пыльцу растений) или даже по многоклеточным мерзавцам-глистам.
Поэтому посмотреть общее число лейкоцитов при острой инфекции — это хорошо, но чертовски мало. В лучшем случае доктор определит, что инфекция есть. Но чтобы понять, что именно эту инфекцию вызвало, нужно смотреть, какие именно лейкоциты повышены. Называется такое исследование лейкоцитарной формулой.
Вот о ней мы и поговорим.
Нормы
Основные изменения в красной крови у детей происходят не то что до года — до месяца, и связано это с тем, что в течение первого месяца жизни у ребенка еще сохраняются в крови следы перехода на дыхание легкими. С иммунной системой все гораздо сложнее — она изменяется непрерывно в течение первых шести лет жизни, причем крайне неравномерно. Так что, приготовьтесь: цифр будет побольше.
Лейкоциты. Они же WBC. Их количество измеряется в миллиардах на литр крови (что по сравнению с эритроцитами выглядит как-то даже и несерьезно). А поскольку при рождении ребенок переходит из стерильной среды (утроба матери) в среду крайне нестерильную, количество лейкоцитов даже в норме у детей гораздо выше, чем у взрослых. Правда, с возрастом оно снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время, когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых — от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Нейтрофилы, они же NEU. Их количество считают не в абсолютных единицах (сколько на литр крови) а в процентах от общего числа лейкоцитов. Задача этих клеток — борьба с бактериями. Это довольно честная драка: нейтрофилы просто поедают зазевавшиеся бактериальные клетки и переваривают их. Правда, кроме бактериальных клеток нейтрофилы еще выступают и в роли своеобразных уборщиков — точно таким же образом они убирают из организма любой клеточный мусор, а не только микробов.
Нейтрофилы бывают разные: есть палочкоядерные нейтрофилы (это своего рода юниоры среди клеток-пожирателей), но их в крови не очень-то и много — такие дела, как уничтожение инфекций — задача не детская. Их количество почти не меняется с возрастом: и у месячного, и у годовалого, и даже у шестилетнего ребенка их — от 0,5 до 4.5 %. Только у детей старше семи лет (как, впрочем, и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Ребенок вырос, организм окреп — иммунитет готов к вторжениям.
 Но настоящие "рабочие лошадки" иммунной системы — это сегментоядерные нейтрофилы — кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает — от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта — от 30 до 60%. То есть и тридцать процентов — норма, и шестьдесят — норма тоже.
Но настоящие "рабочие лошадки" иммунной системы — это сегментоядерные нейтрофилы — кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает — от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта — от 30 до 60%. То есть и тридцать процентов — норма, и шестьдесят — норма тоже.
Моноциты, они же MON. Это — "младшие братья" нейтрофилов. До поры до времени они сидят в тканях, а в кровь выплывают исключительно редко. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть — все те же Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Эозинофилы, они же EOS. Поговаривают, что эозинофилы ответственны за аллергические реакции. Мягко говоря, это не совсем так. Эозинофилы не производят иммуноглобулинов класса Е, уровень которого как раз и повышен у аллергиков. Эозинофилы, если хотите, — "высшая каста" клеток-пожирателей (до этого как о клетках-пожирателях мы говорили о нейтрофилах и моноцитах). Они способны сожрать все, что не способно сожрать их самих. Даже многоклеточные агрессоры (глисты) и весьма крупные чужеродные клетки (например, кишечные амебы) отчаянно боятся эозинофилов. Дело в том, что эозинофилы не заглатывают клетки — они присасываются к ним, впрыскивают внутрь клеток свои пищеварительные ферменты и затем высасывают содержимое этих клеток, как ребенок высасывает литровый пакет сока. Только отвернись — и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного — от 0,5 до 6%
Лимфоциты, они же LYM. Это — основные клетки зрелой иммунной системы. Их специализация — борьба и с вирусами и с бактериями. Но особенно азартно лимфоциты расправляются или с вирусами или со своими же собственными клетками, по наивности этих вирусов приютивших. В норме в крови ребенка моложе года лимфоцитов от 40 до 72%, хотя работают они, право слово, вполсилы. А вот когда иммунная система малыша начинает развиваться (напоминаю, развитие иммунной системы после года и заканчивается в основном к число лимфоцитов в крови достаточно резко падает — до Наконец, после 7 лет лимфоциты "останавливаются" на отметке в
Базофилы, BAS. Просто юные лимфоциты. Их число никогда не превышает 1%.
И кто виноват в инфекции?
Когда знаешь, какие клетки крови за что отвечают, разобраться по анализу крови, что за инфекция на этот раз напала на ребенка, не просто, а элементарно просто. Высокая СОЭ и высокие лейкоциты — значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура за 38С). Высокие нейтрофилы — значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают вирусную инфекцию.
Все просто, как видите. А теперь давайте посмотрим примеры. И чтобы не путаться в цифрах, будем просто говорить "много" или "мало". Попробуем?
Острая вирусная инфекция
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества лимфоцитов, снижение количества нейтрофилов. Моноциты и эозинофилы могут незначительно повыситься.
Что делать? Чаще всего врачи назначают препараты, содержащие интерферон — виферон, кипферон или генферон.
Важно! Точно так же как вирусы, ведут себя так называемые внутриклеточные паразиты — хламидии и микоплазмы. Отличить их можно по клиническим проявлениям заболевания. "Визитная карточка" и тех, и других — длительный сухой кашель при крайне невнятной внешней картине — ребенок выглядит активным, в легких хрипов нет. Кашель, тем не менее, может долиться неделями.
Хроническая вирусная инфекция
Признаки. Ребенок часто болеет, в крови нормальная СОЭ и нормальные же (а то и пониженные) лейкоциты. В лейкоцитарной формуле на верхней границе нормы плавают лимфоциты и моноциты. Нейтрофилы на нижней границе нормы или даже еще ниже.
Что делать? Обследовать ребенка на антитела к вирусам Эпштейна-Бар и цитомегаловирусу. Скорее всего, виноваты эти двое.
Важно! Если ребенок только что переболел вирусной инфекцией, анализ крови будет точно таким же. Так что, если ребенок болеет два раза в год и только что перенес вирусный насморк, бежать сдавать анализы на хронические вирусные инфекции несколько преждевременно.
Острая бактериальная инфекция
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества нейтрофилов (а то и моноцитов вместе с ними) на фоне снижения количества лимфоцитов. Внешне видны признаки воспаления, такие как температура, гнойные выделения из носа, хрипы в легких или влажный кашель.
Что делать? Наиболее частые врачебные назначения с таким анализом крови — это антибиотики пенициллиновой группы (аугментин, флемоклав, солютаб, супракс), реже — антибиотики группы азалидов (вильпрофен, сумамед).
Хроническая или местная бактериальная инфекция
Признаки. Все те же — повышенные нейтрофилы (не выше верхней границы нормы) и пониженные лимфоциты (тоже в границах нормы, только ближе к нижней). Если в анализах крови есть такие изменения, придется искать локальный не очень активный очаг инфекции (Осмотр ЛОР-врача или снимок околоносовых пазух, при подозрении на инфекцию мочевыводящих путей — общий анализ мочи).
Важно! Точно так же выглядит анализ крови после недавно перенесенной бактериальной инфекции.
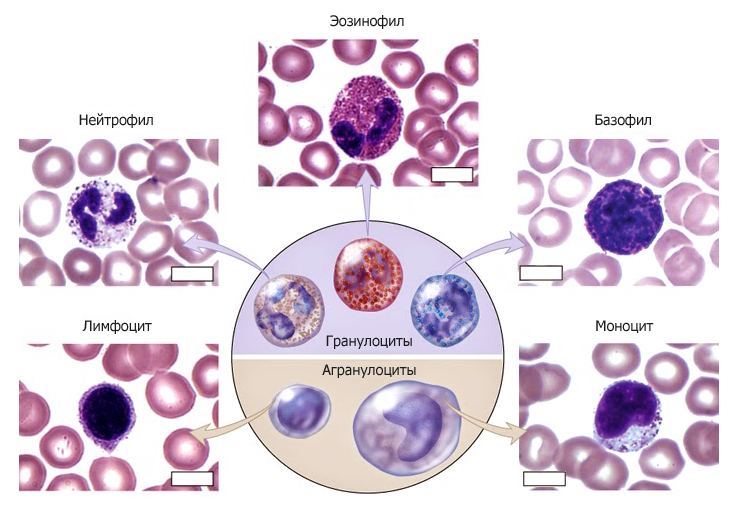
Клетки крови человека выполняют специфические функции в организме. Белые тельца, или лейкоциты, — это один из основных компонентов иммунной системы. Они защищают человека от развития бактериальной, вирусной или паразитарной инфекций.
Лейкоциты делятся на несколько основных типов, одним из которых являются моноциты. Эти клетки участвуют в процессе фагоцитоза – поглощении и переваривании целых бактериальных клеток или их фрагментов. За счет этого они обезвреживают болезнетворные бактерии и предотвращают развитие инфекционного заболевания.
Уровень моноцитарных лейкоцитов в крови у ребенка является важным диагностическим признаком. Повышение их содержания в сыворотке часто свидетельствуют о наличии патологического процесса в организме, на основании чего можно заподозрить наличие инфекции или подтвердить ее существование у ребенка. Оценивая уровень моноцитов, доктор может увидеть, насколько активно организм борется с инфекцией.
Характеристика моноцитов
Как уже было сказано, моноциты – это клетки, входящие в лейкоцитарный ряд. Они считаются самыми крупными из белых телец. Их ядро также имеет сравнительно большой размер, оно слегка смещено от центра клетки к периферии. Синтезируются моноцитарные клетки в костном мозге, откуда выходят в кровь после созревания. В сыворотке крови они циркулируют совсем недолго – всего 72 часа. После этого они распространяются практически во все ткани организма. Здесь они превращаются в прочие клетки иммунной системы – тканевые макрофаги.
Наибольшую активность обеспечивают клетки, находящиеся в крови – первичные моноциты. Тканевые макрофаги имеют немного меньшую функциональность.
К основным функциям системы моноцитов-макрофагов относятся:
1. Фагоцитоз – «пожирание» бактерий и вирусов;
2. Воздействие на микроорганизмы с помощью токсических веществ;
3. Губительное влияние на паразитов, проникающих в организм ребенка;
4. Активное влияние на процесс развития воспаления;
5. Участие в регенерации и репарации тканей;
6. Обеспечение защиты организма ребенка от опухолей;
7. Регулирование образования новых клеток иммунной системы;
8. Уничтожение отмерших и старых клеток лейкоцитарного ряда;
9. Контроль выработки белков острой фазы – специфических веществ, образующихся в печени.
Таким образом, моноциты выполняют огромный спектр функций, потому их роль в организме ребенка очень велика.
Норма содержания моноцитов у детей
Чтобы определить содержание моноцитов, ему проводится общеклинический анализ крови. Берется небольшое количество крови из вены или из пальца, после чего полученный материал отправляется в лаборатории.
Здесь лаборанты производят анализ предоставленного образца. Они подсчитывают общее содержание клеток крови, в том числе эритроцитов, лейкоцитов и тромбоцитов. После этого проводится распределение лейкоцитов по группам. Соотношение их между собой выражается в виде процентов.
Содержание моноцитов также может выражаться в процентах, однако иногда его записывают в виде абсолютного количества клеток. В детском возрасте содержание элементов крови может изменяться из-за того, что организм растет и изменяется. Однако норма моноцитов обычно изменяется не слишком резко. Для детей в возрасте до 12 лет она составляет примерно от 2% до 12% от всего количества лейкоцитов. У подростков (старше 12 лет) физиологическое содержание клеток данной группы немного меньше – 3-11%.
Если выражать число моноцитов в абсолютных показателях (графа «моноциты абс.» в записи анализа), то нормальным значением для детей до 12 лет будет считаться содержание 0,05-1,1*109 клеток в пересчете на 1 литр. После 12 лет значение будет равно взрослой норме – до 0,08*109 клеток/литр.
Небольшие отклонения от общепринятых значений обычно считаются нормальными. Они объясняются индивидуальными особенностями иммунной системы, которые характерны для каждого ребенка. Однако если содержание моноцитов намного больше физиологической нормы, то необходимо заподозрить наличие инфекции в организме ребенка и обратиться к педиатру.
Правила сдачи крови
Подготовка к общему анализу крови довольно проста. За 12-13 часов до процедуры ребенок не должен ничего есть, разрешается дать ему только небольшое количество воды за час до приема. За несколько дней до сдачи анализа рекомендуется ограничить употребление жирной пищи, так как чрезмерное поступление липидов может спровоцировать небольшое повышение уровня моноцитов в крови. По той же причине стоит снизить физическую активность ребенка – не давать ему много бегать, не водить на секции и т.д.
Если малышу прописаны какие-либо лекарственные средства, то необходимо сказать об этом врачу. Некоторые препараты могут влиять на состав форменных элементов крови, из-за чего изменяется результат анализа.
Повышенный уровень моноцитов
Содержание моноцитарных лейкоцитов, значительно превышающее физиологическую норму, может быть симптомом множества различных патологий.
Повышение уровня клеток носит название моноцитоз. Это явление может быть абсолютным и относительным. Абсолютный моноцитоз наблюдается тогда, когда возрастает абсолютное содержание клеток (больше 1,1*109 клеток/л). То есть в этом случае изменение показателя обусловлено именно появлением новых моноцитов в кровотоке.
Относительный моноцитоз не связан с изменением количества моноцитов, в этом случае меняется процентное соотношение групп лейкоцитарных клеток. Снижается содержание других элементов (лимфоцитов, нейтрофилов), из-за чего уровень моноцитов, который остается в пределах нормы, в пересчете на проценты становится повышенным. Причем сам показатель будет довольно большим – от 8%.
Стоит отметить, что диагностировать относительный моноцитоз можно только у детей в возрасте больше 1 года. У новорожденных и детей до года содержание моноцитов очень высокое и в норме, оно может достигать 12%, и это не будет считаться патологией. Такая особенность объясняется физиологией организма младенца.
Важным диагностическим признаком является именно абсолютный моноцитоз. Его появление свидетельствует, что в организме ребенка имеется активная инфекция, с которой должны бороться клетки иммунной системы. В процессе уничтожения бактерий моноциты и макрофаги быстро отмирают, вследствие чего в красном костном мозге активно начинают образовываться новые клетки им на замену. Именно их выход в кровь внешне проявляется как моноцитоз.
Повышенные моноциты появляются при таких патологиях как:
1. Бактериальные инфекции;
2. Заболевания вирусного происхождения;
3. Заражение патогенными грибками;
4. Глистные инвазии;
5. Воспаления, локализующиеся в пищеварительной системе (стоматит, колит, эзофагит, энтерит);
6. Злокачественные патологии крови, в первую очередь лейкозы, лимфомы, остеомиелофиброз;
7. Аутоиммунные патологии (волчанка, ревматизм и ревматоидный артрит, аортоартериит и другие);
8. Тяжелые отравления и следующие за ними интоксикации организма;
9. Послеоперационные инфекции.
Повышение уровня моноцитов свидетельствует о том, что того количества клеток, которые постоянно циркулируют в крови, уже недостаточно, и иммунная система начала использовать резервные возможности организма. Наиболее распространенной причиной повышения уровня моноцитов в крови является респираторная инфекция. Также часто симптом наблюдается при наличии у пациента гриппа.
Более тяжелые заболевания встречаются значительно реже, однако исключать возможность их появления все же не стоит. В некоторых случаях моноцитоз может появляться по физиологическим причинам. Например, когда у ребенка режутся зубки, то организм компенсаторно увеличивает содержание иммунных клеток, чтобы предотвратить заражение инфекцией через десны.
Моноцитоз – это не заболевание, а симптом, поэтому сам по себе он не требует специфического лечения. Чтобы избавиться от изменений состава крови необходимо излечить то заболевание, которое послужило причиной его возникновения. Для этого нужно обратиться к врачу-педиатру, который конкретно определит фактор, вызвавший моноцитоз, и сделает все для его устранения. Если не сделать это вовремя, то можно спровоцировать быстрое прогрессирование заболевания.
Возможные осложнения моноцитоза представляют серьезную угрозу для организма ребенка, поэтому при обнаружении в анализе крови изменений содержания данных клеток, необходимо записаться на консультацию к специалисту.
Для определения состояния здоровья ребенка врачи регулярно проводят ряд исследований, важнейшим из которых считается анализ крови. Он несет в себе довольно много информации, причем не требует серьезных финансовых затрат или прохождения утомительных процедур. Одним из показателей,свидетельствующий о наличии заболевания, является уровень моноцитов. Клетки относятся к группе белых кровяных телец — лейкоцитов — и играют важную роль в процессе защиты организма от различных внешних патогенов. И для понимания, почему понижены или повышены моноциты у ребенка, необходимо рассмотреть их функции более подробно.

Общие сведения о моноцитах
Моноциты выделяются среди других лейкоцитов своим большим размером и имеют собственное ядро. Они находятся в периферической кровеносной системе, лимфоузлах, селезенке, печени и тканях костного мозга. В структурах последнего и происходит их формирование. Моноциты – довольно активные клетки, и наивысшие показатели их деятельности наблюдаются в период созревания (2-3 дня после синтеза), когда тельца еще находятся в циркулярной системе кровообращения.
Основной функцией моноцитов является поглощение патогенов и их фрагментов, клетки относятся к классу макрофагов. Причем, учитывая их размер, данные тельца способны «обезвредить» довольно крупные объекты (в 3 — 5 раз больше, чем могут нейтрофилы). Тем более они не теряют свою активность даже в кислотной среде. Все делает моноциты главными элементами в процессе очистки организма от чужеродных агентов и создания подходящих условий для регенерации поврежденных ими тканей.
Если обобщить описанную информацию, назначением данных кровяных телец является:
- борьба с различными патогенами – болезнетворными бактериями, вирусами, простейшими паразитами и опухолевыми клетками;
- очищение пораженных участков тканей;
- поглощение фрагментов разрушенных клеток, как чужеродных, так и собственных;
- участие в процессе кроветворения;
- формирование иммунного ответа, основанного на распознавании конкретных антигенов.
Когда моноциты у ребенка в пределах нормы, это свидетельствует не только об отсутствии в организме угрожающего ему количества патогенов, но и о слаженной работе всей иммунной системы. Различные заболевания могут привести как к увеличению, так и к снижению их уровня.
Сдача анализа
Содержание моноцитов определяется путем сдачи общего анализа крови. В большинстве случаев ее берут из пальца, реже – вены (у новорожденных иногда делают забор из области пятки). Правила для пациента при проведении анализа стандартны:
- исследование осуществляется натощак;
- за день нужно исключить из рациона ребенка жирную пищу;
- не рекомендуются чересчур активные игры накануне, поскольку излишние физические нагрузки могут снизить достоверность результата;
- врач должен знать, принимает ли ребенок какие-либо лекарства, поскольку некоторые из них также влияют на количество моноцитов.
Направление на общий анализ должно даваться при каждом профосмотре. Если не требовали обстоятельства, в первый раз его делают трехмесячному ребенку. Также исследование назначают в следующих случаях:
- первичное заболевание вызвало осложнения;
- самочувствие пациента по непонятным причинам ухудшилось;
- длительность лечения болезни значительно превысила стандартный срок;
- назначенная терапия требует проверки на эффективность;
- определить степень тяжести заболевания методом обычного осмотра не выйдет;
- необходимо оценить состояние больного с хронической патологией в стадии ремиссии.

Нормальный уровень в результатах анализов
Приемлемый уровень большинства кровяных телец оценивается по их процентному соотношению к другим элементам соответствующей группы. А вот норма моноцитов вычисляется сразу по двум показателям:
- относительный – показывает, какую часть моноциты составляют от общего числа лейкоцитов (сокращенно пишут «Mon%»);
- абсолютный – демонстрирует количественное значение данных клеток в литре крови (обычно обозначается как «Абс» или «Mon#»).
Динамику изменения относительного уровня иллюстрирует следующая таблица:
- новорожденные – 3 — 12%;
- до 2 недель – 5 — 15%;
- до года – 4 — 10%;
- 1 — 2 года – 3 — 10%;
- 2 — 16 лет – 3 — 9%.
Значение «Абс» в детском возрасте должно находиться в пределах 0,05 — 0,11*109/литр.
Для сравнения: содержание моноцитов у взрослого человека должно составлять порядка 8% от всех лейкоцитов. Если обнаружено превышение заданных нормативов, говорят, у ребенка присутствует моноцитоз. В зависимости от того, какой из показателей выше нормы – процентное соотношение или фактическое количество клеток – данное отклонение двух видов: абсолютное, относительное. То же самое касается и ситуации, когда моноциты понижены. Состояние называют моноцитопенией.
Почему моноциты повышаются (моноцитоз)
Моноцитоз у детей – не такое уж редкое явление. Причем в его основе лежат не только опасные заболевания, но и довольно безобидные причины. Например, это могут быть режущиеся зубки. В такой период происходит повышенная выработка моноцитов, нередко пугает родителей, чьим малышам делали анализ. К слову, данная ситуация может произойти не только с детьми до 3 лет в период прорезывания молочных зубов, но и в более позднем возрасте, когда уже растут коренные.
Но все же не следует рассчитывать , что виной подобного нарушения является именно это. Причем если относительный моноцитоз в основном возникает при наличии у ребенка инфекционного заболевания, которое не составит труда вылечить, то абсолютный – сигнал об опасности. Ведь причины предельного увеличения количества моноцитов могут быть достаточно серьезными:
- болезни, спровоцированные вирусами, грибками или паразитическими простейшими;
- химические отравления фосфором и четыреххлористым ацетиленом;
- попадание паразитов в кровеносную систему;
- туберкулез, язвенный колит, энтерит, инфекционный мононуклеоз, бруцеллез, токсоплазмоз, сифилис;
- ревматоидный артрит, волчанка;
- рак крови и лимфатической системы.
После перенесения ребенком инфекционного заболевания моноциты могут быть еще какое-то время немного увеличены. Также моноцитоз наблюдается в послеоперационный период. Причем при нормальных обстоятельствах отмечается и повышенное содержание лимфоцитов. Здесь нет ничего страшного, поскольку клетки принимают активное участие в процессе выздоровления.
Показатели СОЭ
Скорость оседания эритроцитов (СОЭ) является одним из важнейших показателей общего анализа крови. Во время болезни могут происходить различные нарушения, увеличивающие склеивание клеток и меняющие их заряд, и значительно ускоряет оседание эритроцитов на дно пробирки при исследовании. Если же вместе с повышением СОЭ у ребенка наблюдается моноцитоз, можно подозревать наличие в организме инфекционного воспаления. В любом случае постановка точного диагноза не основывается исключительно на этих данных. При обнаружении подобных отклонений требуется более детальное обследование.
Причины понижения
Пониженные моноциты в детском возрасте наблюдаются даже чаще, чем повышенные. Моноцитопенией можно называть состояние, когда их уровень ниже 2%. Если обнаружено такое нарушение, значит, речь идет о сильном ослаблении функций иммунной системы. Обычно клетки бывают понижены в следующих случаях:
- критическое ослабление организма, травмы;
- загноившиеся раны;
- состояние анемии;
- последствия операции;
- заболевание брюшным тифом;
- побочный эффект после химиотерапии;
- патологии костного мозга;
- продолжительное лечение глюкокортикоидами;
- состояние сильного шока.
Если уровень моноцитов опустился ниже нормы, следует срочно обратиться к специалисту. Ведь иногда такое является не менее опасным признаком, чем моноцитоз, и указывает на наличие у ребенка серьезной патологии.
Следует помнить, отклонение от нормы любых кровяных телец, в том числе и моноцитов, не является самостоятельным заболеванием. Прежде чем предпринимать какие-либо меры, нужно выяснить, почему такое произошло. Ну и, конечно, общий анализ крови рекомендуется делать ребенку регулярно. Это поможет отслеживать его состояние здоровья и своевременно заметить развитие болезни.