Содержание:
| Лёгочная гипертензия | |
|---|---|
 Малый круг кровообращения |
|
| МКБ-10 | I 27.0 27.0 , I 27.2 27.2 |
| МКБ-10-КМ | I27.20 и I27.2 |
| МКБ-9 | 416 416 |
| OMIM | 615371 |
| DiseasesDB | 10998 |
| MedlinePlus | 000112 |
| eMedicine | med/1962 |
| MeSH | D006976 |
Лёгочная гиперте́нзия (ЛГ) — группа заболеваний, характеризующиеся прогрессивным повышением лёгочного сосудистого сопротивления, что ведёт к правожелудочковой недостаточности и преждевременной смерти. [1] Лёгочная гипертензия протекает тяжело с выраженным снижением физической выносливости и приводит к сердечной недостаточности. Она была впервые выявлена доктором Эрнстом фон Ромбергом в 1891 году. [2] Согласно последней классификации, различают 5 типов ЛГ: артериальная, венозная, гипоксическая, тромбоэмболическая или смешанная. [3]
Содержание
Классификация [ править | править код ]
В 1973 году было организовано совещание ВОЗ, где была предпринята первая попытка классификации лёгочной гипертензии. Стали различать первичную и вторичную ЛГ, а первичная ЛГ была разделена на «артериальную сетчатую», «облитерирующую» и «тромбоэмболическую» формы. [4] На второй конференции в 1998 году в Эвиан-ле-Бен была предложена классификация ЛГ, основанная на клинических проявлениях [5] . В 2003 году, третий Всемирный симпозиум по лёгочной артериальной гипертензии был проведён в Венеции, чтобы модифицировать классификацию, основываясь на новом понимании механизмов болезни. [3] Также были обновлены описания факторов риска и была пересмотрена классификация врождённых системно-лёгочных шунтов. На четвёртом Всемирном симпозиуме, проведённом в 2008 году в г. Дана Пойнт, Калифорния, существующая классификация была пересмотрена с учётом новой информации [6] [7] .
Клиническая классификация лёгочной гипертензии, предложенная в г. Дана Пойнт 2008 г., выглядит следующим образом: [6] [8]
- 1. Лёгочная артериальная гипертензия (ЛАГ)
- Идиопатическая
- Наследственная
- Мутация гена рецептора типа 2 к протеину костного морфогенеза
- Мутация гена активинподобной киназы-1 (с и без наследственной геморрагической телеангиэктазии)
- Неизвестные мутации
- Вызванная медикаментозными и токсическими воздействиями
- Ассоциированная — связанная с:
- заболеваниями соединительной ткани
- ВИЧ-инфекцией
- портальной гипертензией
- врождёнными пороками сердца
- шистосомозом
- хронической гемолитической анемией
- Персистирующая лёгочная гипертензия новорождённых
- 1′. Веноокклюзионная болезнь лёгких и/или лёгочный капиллярный гемангиоматоз
- 2. Лёгочная гипертензия, обусловленная поражением левых камер сердца
- Систолическая дисфункция левого желудочка
- Диастолическая дисфункция левого желудочка
- Поражение клапанов левых отделов сердца
- 3. Лёгочная гипертензия, обусловленная патологией дыхательной системы и / или гипоксией
- Хроническая обструктивная болезнь легких
- Интерстициальные заболевания лёгких
- Другие заболевания лёгких со смешанным рестриктивным и обструктивным компонентами
- Нарушения дыхания во время сна
- Альвеолярная гиповентиляция
- Высокогорная лёгочная гипертензия
- Пороки развития дыхательной системы
- 4. Хроническая тромбоэмболическая лёгочная гипертензия
- 5. Лёгочная гипертензия, обусловленная неясными многофакторными механизмами
- Заболевания крови: миелопролиферативные заболевания, спленэктомия
- Системные заболевания: саркоидоз, гистиоцитоз Лангерханса, лимфангиолейомиоматоз, нерофиброматоз, васкулиты
- Обменные заболевания: болезнь накопления гликогена, болезнь Гоше, заболевания щитовидной железы
- Другие: опухолевая обструкция, фиброзирующий медиастинит, ХПН у больных, находящихся на гемодиализе
Факторы риска [3] [ править | править код ]
Фактор риска для ЛАГ — любой фактор или состояние, потенциально предрасполагающие или способствующие развитию заболевания. Факторы риска и состояния, связанные с ЛАГ в зависимости от уровня доказательности: [1]
- Лекарства и токсины
- Определённые: Аминорекс, Фенфлюрамин, Дексфенфлюрамин, Токсичное рапсовое масло
- Очень вероятные: Амфетамины, L-триптофан
- Вероятные: Мета-амфетамины, Кокаин, Химиотерапевтические препараты
- Маловероятные: Антидепрессанты, Оральные контрацептивы, Эстрогеновые препараты, Табакокурение
Определённые — взаимосвязи, выявленные в нескольких однонаправленных наблюдениях, включая крупное контролируемое или эпидемиологическое исследование с однозначным результатом. Очень вероятные взаимосвязи — результаты нескольких однонаправленных исследований (в том числе крупных серий наблюдений и исследований), но в которых причина заболевания не была установлена. Вероятные — взаимосвязи, выявленные в сериях случаев, регистрах или на основании мнений экспертов. Маловероятные — предполагаемые факторы риска, связь которых с ЛАГ не была установлена в контролируемых исследованиях.
Классификация врождённых системно-лёгочных шунтов [3] [ править | править код ]
- Тип
- Простой
- Дефект межпредсердной перегородки (ДМПП)
- Дефект межжелудочковой перегородки (ДМЖП)
- Открытый артериальный проток
- Полный или частичный необструктивный аномальный лёгочный венозный возврат
Описывается комбинация и определяется превалирующий дефект
- Комплексный
- Артериальный ствол
- Единый желудочек с необструктивным лёгочным током крови
- Дефекты межпредсердной и межжелудочковой перегородок
Клиническая картина [ править | править код ]
Так как симптомы могут развиваться очень медленно, пациенты могут не обращаться к врачу в течение многих лет. Общие симптомы — одышка, повышенная утомляемость, непродуктивный кашель, стенокардия, обмороки, периферические отёки (на ногах) и редко кровохарканье.
Лёгочная венозная гипертензия обычно проявляется одышкой в лежачем состоянии или во сне (ортопноэ или пароксизмальная ночная одышка), а при лёгочной артериальной гипертензии (ЛАГ), как правило, такого нет.
Подробный семейный анамнез устанавливается для определения возможной наследственности ЛГ. Важно учитывать принятие наркотиков, например кокаина, метамфетамина, и алкоголя, приводящее к циррозу печени, а также курение, приводящее к эмфиземе. Физикальное обследование проводится для обнаружения характерных признаков ЛГ: громкий звук закрытия лёгочного клапана, растяжение яремных вен, отёки ног, асцит, гепато-югулярный рефлюкс, ногти по типу часовых стёкол и др.
Порой медиками диагностируется такое серьезное заболевание, как первичная легочная гипертензия у детей. Нередко медикам не удается выяснить первопричину, которая спровоцировала повышенное АД в легких. При патологии у детей наблюдается постоянная синюшность кожи (цианоз), учащенное дыхание. Заболевание серьезное и грозит летальным исходом, если своевременно не оказать помощь.
ВАЖНО ЗНАТЬ! Табаков О.: "Я могу порекомендовать лишь одно средство для быстрой нормализации давления" читать далее.
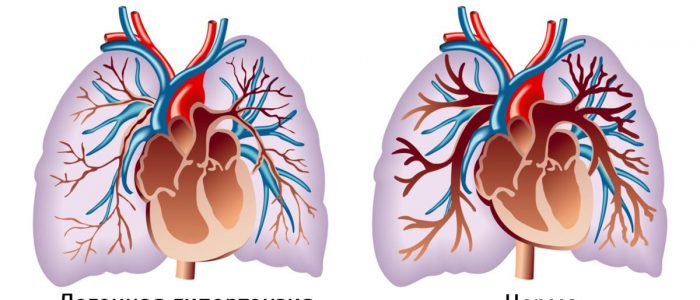
Что говорит статистика?
Если у ребенка диагностируется легочная гипертензия, то происходит резкое повышенное давление в сосудистых руслах легких, что негативно сказывается на сердце. Чтобы не допустить сердечную недостаточность, детский организм снижает АД в легких за счет сбрасывания крови в открытый артериальный проток. Таким образом циркуляция кровяной жидкости в легких уменьшается.
По статистике, от легочной гипертензии страдает не более 2-х новорожденных из 1000.
Около 10% малышей, находящихся в реанимации, испытывают признаки легочной гипертензии. Патология затрагивает не только недоношенных детей. Нередко фиксируется у переношенных или у младенцев, родившихся в срок. Гипертензия легких преимущественно наблюдается у новорожденных, которые появились на свет посредством кесарева сечения (80% детей). Медикам удается у 95% новорожденных в течение первых суток диагностировать заболевание и начать вовремя терапию.
Причины болезни
При невозможности выяснить причину, врачи ставят диагноз «первичная или идиопатическая гипертензия легких». Нередко спровоцировать патологическое состояние во внутреннем органе ребенка способны такие причины:
- Стресс во время родовой деятельности, который проявляется гипоксией, гипокликемией, гипокальциемией. После того как ребенок появиться на свет, возможно спазмирование артериол, расположенных в легких, что приведет к изменениям склеротического типа.
- Развитие в утробе матери, происходящее с задержкой. При таком развитии сосудистые стенки сохраняют эмбриональное строение даже после рождения. Нередко наблюдается спазмирование в недоразвитых сосудах.
- Признаки диафрагмальной грыжи врожденного характера, которая не позволяет внутреннему органу развиваться и полноценно выполнять свои функции.
Вернуться к оглавлению
Группа риска
- Дети с внутриутробной гипоксией.
- Наличие внутриутробных инфекционных поражений или заражение крови.
- Бесконтрольное принятие медикаментов женщиной в положении (антибиотики, противовоспалительные препараты нестероидного типа).
- Наличие врожденных пороков сердца (ВПС) и легких.
- Дети с признаками полицитемии, в результате которой стремительно увеличивается число эритроцитов в кровяной жидкости новорожденного.
Вернуться к оглавлению
Разновидности
| Разновидности гипертензии легких | |
|---|---|
| По происхождению |
|
| Механизм появления |
|
| Интенсивность и продолжительность протекания |
|
Вернуться к оглавлению
Стадии болезни
У детей легочная гипертензия протекает 4 стадии. Первая стадия самая легкая, на этом этапе удается вылечить ребенка полностью, если правильно подобрана терапия. При несвоевременном выявлении легочная гипертензия переходит на 2 стадию. Если в течение 3-х лет не начать лечение, то возникает 3 и 4 стадии, при которых развиваются необратимые перемены структуры легких и сердца.
Симптоматика легочной гипертензии у детей
- Тяжелое дыхание, частая одышка, которой не предшествовали физические нагрузки.
- Втягивание грудной клетки внутрь на вдохе.
- Посинение кожных покровов и слизистых оболочек, развитие стойкого цианоза.
- Ребенок начинает постепенно терять вес.
- Присутствуют неприятные, распирающие ощущения в животе.
- Ощущение слабости и быстрой утомляемости.
- Частое биение сердца.
Вернуться к оглавлению
Особенности болезни у новорожденных
У только что родившегося малыша нередко возникают трудности с работой сердца и дыхательной системой. Если наблюдается стойкое плацентарное обращение крови у ребенка в первые часы жизни, то это свидетельствует о том, что кровообращение в легких еще в полной мере не адаптировалось для самостоятельной работы. У таких новорожденных детей дыхание не запускается самостоятельно и им требуется неотложная помощь. Персистирующая легочная гипертензия у новорожденных проявляется такими признаками:
- тяжелое дыхание;
- плохое реагирование на кислородотерапию;
- посинение кожи.
Вернуться к оглавлению
Какой врач и диагностические процедуры необходимы?
При выявлении нарушенного дыхания у новорожденного требуется как можно скорее обратиться к неонатологу или педиатру. Если есть возможность, то ребенка требуется показать детскому пульмонологу. Чтобы выяснить диагноз и первопричины патологии, необходимы диагностические процедуры:
- проведение осмотра и прослушивания сердца;
- сдача крови на лабораторные исследования, при которых выяснится, насколько кровь насыщена кислородом (оксигенизация);
- инструментальные обследования, включающие электрокардиограмму, рентгенографию и УЗИ с использование допплера;
- проверка реакции новорожденного на кислородную подачу.
Вернуться к оглавлению
Лечение гипертензии легких у детей
Терапия заболевания проводиться строго под присмотром врача, у новорожденных лечение осуществляется в реанимации. В первую очередь следует максимально быстро стабилизировать АД в легочных сосудах и снять спазмирование последних. Терапия легочной гипертензии включает:
- Использование медикаментов, расслабляющих сосудистые стенки и устраняющие спазмирование. Назначается прием «Толазолина», «Нитропруссида натрия».
- В/в введение лекарственных средств, которые предотвращают развитие недостаточности сердца («Допамин», «Адреналин»).
- Ребенку первых часов жизни вводят сурфактант, чтобы легкие смогли в полной мере раскрыться.
- Прием антибактериальных препаратов назначается, если проблема связана с инфекционным поражением организма ребенка.
- Назначение диуретических и антикоагуляционных средств при легочной гипертензии у детей наблюдается редко, лишь по особым показаниям врача.
При тяжелой дыхательной недостаточности применяют метод экстракорпоральной мембранной оксигенации для насыщения крови кислородом.
При высокой вероятности гибели ребенка используют экстракорпоральную мембранную оксигенизацию. При таком терапевтическом методе кровь ребенка насыщается кислородом посредством аппарата. При помощи катетеров аппарат подключается к ребенку и таким образом производится очистка крови и ее насыщение кислородом.
Возможные осложнения
Если вовремя не оказать малышу с легочной гипертензией помощь, то возможен летальный исход на протяжении 3-х суток. Крайне редко малышам с гипертензией легких, которым не оказана медицинская помощь, удается дожить до 5-летнего возраста. Летальный исход наступает в результате стремительного развития недостаточности сердца и по причине кислородного голодания (стойкая гипоксемия).
Прогноз и профилактика
Если вовремя выявить болезнь и начать должную терапию, то прогноз благоприятный. У новорожденного при правильном лечении здоровье нормализуется к году. У 30% больных отмечаются негативные последствия, при которых ребенок отстает в психофизическом развитии, происходит нарушение зрительной и слуховой систем.
Чтобы не допустить такого заболевания у ребенка, женщина еще во время вынашивания плода должна подумать о профилактике. Не допускается употребление спиртного и курение. Следует избегать инфекций, которые могут передаться плоду. При возникновении заболеваний, необходимо обращаться к врачу и не заниматься самолечением, принимая самостоятельно назначенные лекарства.
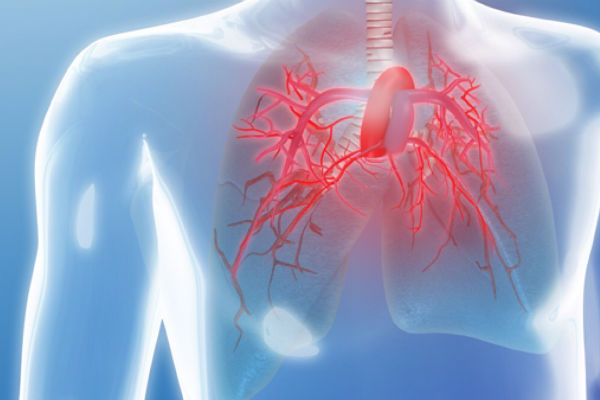
Легочная гипертензия возникает вследствие повышения кровеносного давления в легочной артерии и на ранней стадии практически не проявляет себя.
Развитие заболевания приводит к тяжелым последствиям, таким как утолщение сосудистой оболочки, воспаление мышечного слоя сосудистой стенки и образование многочисленных тромбов.
На поздних стадиях артериальное давление оказывает слишком большую нагрузку на правый желудочек сердца.
Именно это становится причиной увеличения миокарда и его стенок.
Легочная гипертнезия относится к заболеваниям, постепенное развитие которых позволяет начать лечение и купировать симптомы на начальной стадии болезни.
Легочная гипертензия не возникает спонтанно, она вызвана следующими причинами:
- Идиопатическая, первичная. Нарушения генетического характера, врожденные патологии и повышенная активность тромбоцитов. Это и врожденные пороки клапана аорты, митральный стеноз, поражение левого желудочка миокарда.
- Вторичная. Наступает при хроническом течении врожденного порока сердца, нарушения дыхательной системы.
Также выделяют механизмы, которые способствуют развитию гипертензии легких:
- Анатомический. Происходит за счет уменьшение количества сосудов кровообращения легочного круга.
- Функциональный. В результате частых воспалительных процессов в бронхах появляется множество микроорганизмов и бактерий. Вызывают увеличение объема крови, которая должна поступить в артерию.
Причин, которые провоцируют нарушения кровообращения достаточно много. Все они приводят к тяжелым необратимым последствиям и летальному исходу.
Умеренная легочная гипертензия и другие виды заболевания
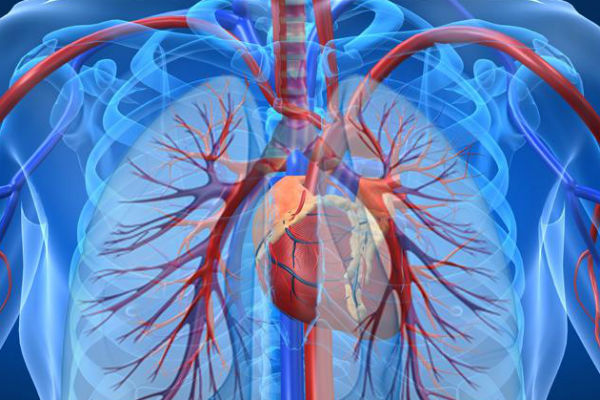 Умеренная легочная гипертензия относится к первому классу заболевания. Чтобы правильно обозначить развитие болезни, необходимо учитывать интенсивность проявления легочного сердца.
Умеренная легочная гипертензия относится к первому классу заболевания. Чтобы правильно обозначить развитие болезни, необходимо учитывать интенсивность проявления легочного сердца.
Показатели уровня вентиляции, нарушения движения крови по сосудам, гемодинамики.
Важным фактором является и недостаточное поступление кислорода в ткани.
В медицине все эти показатели соединили в одну классификацию легочной гипертензии:
- 1 класс ЛГ. Начальная бессимптомная стадия. Отсутствуют любые признаки умеренной легочной гипертензии, физические нагрузки не вызывают последствий.
- 2 класс ЛГ. Транзиторная форма. Активная деятельность ограничивается силой нагрузки. Появляются первые признаки нехватки кислорода, одышки, неприятные ощущения в области грудной клетки.
- 3 класс ЛГ. Стабильная стадия. Дополнительно появляется ощущение повышенного артериального давления, симптомы тахикардии и легочного сердца.
- 4 класс ЛГ. Пациенту необходим полный покой и отсутствие какой-либо активности. Признаки: отёчность, выраженная печень, проявляются вены на шее.
Переход от одной стадии заболевания к другой достаточно быстрый, поэтому реагировать на любые изменения или ухудшения общего состояния следует немедленно.
Чтобы предупредить осложнения любого заболевания, надо обращать внимание на сопутствующие признаки умеренной легочной гипертензии и остальных форм заболевания.
Гипертензия легкого тоже имеет свои симптомы:
- ощущения слабости, сонливости;
- чувство нехватки кислорода;
- сжимающие спазмы в области грудной клетки;
- асцит или хроническая недостаточность правого желудочка, посинение и отеки конечностей, наполнение брюшной полости жидкостью, застой крови, нарушение полноценного кровообращения, изменения в работе печени;
- расстройства желудочно-кишечного тракта, рвотные позывы, тошнота, вздутие живота;
- уменьшение необходимого уровня кислорода в крови приводит к появлению тахикардии, учащенному сердцебиению.
Данные признаки не всегда смогут указать на то, что это умеренная легочная гипертензия. Поэтому при проявлениях первых симптомов немедленно обращайтесь за консультацией к врачу.
Портопульмональная гипертензия — тяжелая форма артериальной гипертензии дыхательных путей. Выражается в 12% всех случаев, связанных с циррозом печени, иногда и без его признаков. Проявляется как традиционная одышка, пульсация яремных вен, кровянистые выделения при отхаркивании, отечность.
Легочная гипертония с митральным стенозом и атеросклерозом — это приобретенный порок сердца, который приводит к неспособности тока крови из левого предсердия в желудочек за счет сужения и уменьшения площади атриовентрикулярного устья.
Он является первопричиной возникновения легочной гипертензии и провоцирует атеросклеротическое поражение пульмональной артерии. При значительном нарушении оттока крови из левого увеличивается нагрузка и давление на правое предсердие. Это приводит к изменению миокарда и декомпенсации кровообращения, проходящего по большому кругу.
Легочное сердце — это нарушение малого круга кровообращения из-за постоянной нагрузки со стороны артериального давления, которое приводит к увеличению правого желудочка, миокарда и даже деформации грудной клетки, поражению легких, сосудов, тканей.
Все это является симптомами образования легочного сердца:
- Острое. С тяжелым и подострым течением. Причины: тромбы, паразиты, бронхиальная астма, застойные процессы кровообращения, атеросклероз. Симптомами являются сухой кашель, редко с кровью, увеличение печени и выраженность вен на шее, одышка;
- Хроническое. Источниками являются воспалительные процессы в бронхах и легких, фиброзы (например, идиопатический легочный фиброз, который успешно можно вылечить при помощи Пирфенидона или препаратов на основе нинтеданиба), травмы грудной клетки, нарушение позвоночника, ожирение. Признаки в виде одышки даже в положении «лежа», пульс в верхней области брюшной полости, развитие язвы двенадцатиперстной кишки, гипертонии, пневмонии.
С целью частичной нормализации состояния пациенты принимают препараты для разжижения крови, мочегонные и отхаркивающие. При ухудшении рекомендуется сделать массаж сердца и вызвать скорую помощь.
У пациентов с легочной гипертензией часто причиной для гипертонических кризов является митральный стеноз и легочное сердце.
Чтобы определить наступление этих процессов необходимо знать их характерные симптомы:
- затрудненное дыхание;
- одышка при легочной гипертензии;
- болевые ощущения в левой части грудной клетки;
- тахикардия;
- смещение сердца вправо;
- пульсация артерии;
- удушье;
- видимые вены на шее;
- мочеиспускание светлое, обильное.
Часто путают эти симптомы с бронхиальной астмой, тахикардией. Идиопатическая легочная гипертензия дает яркие гипертонические кризы, которые могут длиться несколько часов, провоцировать сильные болевые ощущения в области сердца, нехватку воздуха.
Гипертензия легочной артерии: методы лечения
Гипертензия легочной артерии диагностируется комплексом процедур, которые состоят из таких методов:
- первоначальный осмотр специалист, сбор анамнеза;
- определение образа жизни пациента;
- электрокардиограмма, позволяющая определить модификацию в правом отделе сердца;
- эхокардиография, помогает выявить циркуляцию крови;
- ПК томография, с ее помощью можно увидеть снимок увеличения в объеме артерии, поможет выявить есть ли какие-то проблемы с легкими и сердцем;
- рентгенография легких, помогает пронаблюдать общее состояние артерий, насколько они сужены или расширены в объеме;
- метод катетеризации, применяют для уменьшения силы давления в легочной артерии, этот способ позволяет наиболее точно узнать информацию о состоянии и не прибегать к рискам;
- тест «6 минут ходьбы», с помощью данного теста можно выявить физическую реакцию пациента на разные нагрузки;
- анализ крови пациента;
- ангиопульмонография. Помогает выявить точное состояние сосудов и давление в легочной артерии. Исследование проходит при помощи введения в сосуды определенного препарата. Данная процедура применяется с особой осторожностью, так как она может привести к определенным рискам.

Основной задачей консервативного лечения является ликвидация этиологических факторов или же их коррекция. С помощью терапии понижают давление в легочной артерии.
Не допускается осложнение и тромбообразование. Изначально гипертензия легочной артерии лечится в стационаре. После того как снимется обострение лечение проводить дома.
В домашних условиях больному назначают такие препараты:
- Вазодилататоры — Нифедипин и Празозин. Данные препараты хорошо помогают на начальных этапах аномалии, в этот период отсутствуют видимые патологии.
- Дезагреганты — Аспирин и Кардиомагнил. Применяются для разжижения крови.
- Если уровень гемоглобина выше 170 г/л, необходимо проводить кровопускание в среднем Также оно необходимо при сильном набухании шейных вен.
- Мочегонные средства — Лазикс и Фуросемид. Выписываются, если есть признаки право желудочковой недостаточности.
- Дигоксин (Сердечные гликозиды). Могут быть назначены в том случае, если присутствует мерцательная аритмия. Способствуют снижению сердечного ритма.
- Антикоагулянтные препараты — Варфарин и Гепарин. Могут назначаться, если есть риск появления тромбов в организме.
- Простагландины — Эпопростенол и Трепростинил. Помогают снизить давление в области легочной артерии. Способствуют торможению образования патологий легочных сосудов.
- Антагонисты рецепторов эндотелина — Бозентан. Замедляют выработку эндотелии. Тормозят прогнозирование ЛГ.
- Прописывают медикаменты для лечения разных аномалий и заболеваний, связанных с сердцем.
Иногда убрать развитие заболевание, и сделать жизнь пациента дольше помогает хирургическое вмешательство.
Проводятся такого рода методики оперативного лечение:
- Межпредсердное шунтирование, иногда еще называют баллонная предсердная септостомия. Создается отверстие в районе двух предсердий, благодаря чему ЛГ понижается. Прогноз больного становиться значительно лучше.
- Пересадка легкого. Чтобы значительно снизить давление в легочной артерии могут проводить пересадку только одного легко. Есть один минус такого оперативного вмешательства — это возникновение в течение пяти лет облитерирующего бронхиолита (реакция и отторжение организмом нового органа). Именно поэтому продолжительность жизни ставится под вопросом.
- Пересадка легких и сердца. Такая процедура доступна только на крайних этапах заболевания. Недуг в данном варианте будет вызван ВПС или кардиомиопатией. При проведении данного оперативного вмешательства на начальных этапах заболевания, сроки жизни могут не увеличиться, а наоборот сократиться.
Абсолютно вылечить данное заболевание без ликвидации ее первоначальных причин нельзя. Здесь даже не помогут всем известные традиционные методы. Но народная медицина может уменьшить проявление симптомов болезни.
С народной медициной могут в комплексе участвовать и различные терапии:
- На 250 мл кипятка необходима столовая ложка ягод рябины. Ягоды запарить и дать настояться один час. Курс лечения один месяц, необходимо пить по пол стакана 3 раза на день.
- Цветки и травы адониса весеннего (1чайная ложка) запарить 250 мл кипятка. Оставить настаиваться, после чего принимать по 2 л натощак 3 раза в день. Курс лечения 21 день.
- 100 мл свежевыжатого сока тыквы принимать ежедневно.
Необходимо прибегнуть к ограничениям в рационе питания. Нельзя соль и различные вредные жиры.
Рекомендации:
- Проведение вакцинации от разных инфекционных заболеваний (грипп, желтуха, краснуха и т.д.).
- Применение физических упражнений. Их назначают при всех вариантах сердечной аномалии. Только на самых крайних стадиях ЛГ необходимо отказаться от активного движения.
- Искусственное прерывание беременности. При беременности происходит сильное увеличение нагрузки на сердце, что может привести к смертельным исходам.
- Следует постоянно посещать психолога. При данном заболевании люди склонны входить в депрессивные состояния, которые нарушают психологическое равновесие.
Легочная гипертензия у новорожденных и ее особенности
 Легочная гипертензия у новорожденных развивается в результате возврат к состоянию констрикции мелких артерий органа, что приводит к ослаблению кровеносного поступления в легких малыша.
Легочная гипертензия у новорожденных развивается в результате возврат к состоянию констрикции мелких артерий органа, что приводит к ослаблению кровеносного поступления в легких малыша.
Сброс крови дестабилизирует работу внутренней оболочки сосудов, из-за чего сосуды сужаются и увеличивают давление в легочной системе.
Поэтому сильно увеличивается нагрузка на маленькое сердечко и у малыша развивается сердечная недостаточность.
Легочная гипертензия у новорожденных приводит к тому, что ребенок плохо слышит, отстает в развитии от своих сверстников.
Наблюдая признаки легочной гипертензии у ребенка, необходимо срочно начинать кислородную терапию.
В тяжелых случаях используют экстракорпоральную мембранную оксигенацию. У малыша надо постоянно контролировать уровень жидкости, кальция и глюкозы. Температура комнаты, в которой находится малыш, не должна быть выше или ниже нормы.
Если вовремя не определить болезнь, новорожденный умрет через несколько дней в результате сердечной недостаточности и сильной нехватки кислорода.
Профилактика легочной гипертензии малышам ложится на плечи родителей. Мама не должна курить, следить за своим здоровьем во время беременности и до нее, не лечиться медикаментами и находиться под наблюдением врача-гинеколога.
Все это поможет выносить и родить здорового малыша, который будет жить долго и радовать своих родителей.
Если же ребенок все же заболел легочной гипертензии — надо бороться. Помните, что своевременное и правильное лечение спасает от многих недугов и продлевает жизнь на много лет.
>