Содержание:
Лимфаденопатия (ЛАП) — увеличение поверхностных лимфа-
тических узлов (ЛУ), расположенных под кожей в рыхлой соеди-
нительной ткани, независимо от причины и характера патологи-
ческого процесса (воспаление или пролиферация). Увеличение
глубоких лимфатических узлов обозначают специальными терми-
нами («бронхаденит», «мезаденит» и др.).
ЛАП наблюдают при следующих заболеваниях:
инфекционных (включая туберкулёз и сифилис);
при местных воспалительных процессах.
В норме ЛУ безболезненны, подвижны, эластической консистен-
ции, размер их колеблется от нескольких миллиметров до 1–1,5 см.
Максимальная величина — у ЛУ, располагающихся по ходу лим-
фатических сосудов, собирающих лимфу из областей, подвергаю-
щихся наибольшему антигенному раздражению (паховых, шейных,
подмышечных), причиной которого служат ссадины, травмы, вос-
палительные процессы в рото- и носоглотке.
Для оценки состояния ЛУ при клиническом исследовании учиты-
вают жалобы пациента на их болезненность и припухлость, обраща-
ют внимание на локализацию ЛАП, чёткость контуров и размеры
ЛУ, изменение окраски кожи над ними, консистенцию, подвижность
или спаянность между собой и окружающими тканями. Осмотр и
пальпацию ЛУ проводят в следующем порядке: затылочные, пред-
и заушные, передне- и заднешейные, поднижнечелюстные, над- и
подключичные, подмышечные, локтевые, паховые, подколенные.
ЛУ вместе с селезёнкой, миндалинами и лимфоидной тканью
относят к вторичным (периферическим) органам иммунной систе-
мы. ЛУ содержат лимфоциты и макрофаги; синус коркового узла
ЛУ заполнен фагоцитами, обеспечивающими первый этап иммун-
ного ответа при инфекциях. Антигенное раздражение сопрово-
ждается пролиферацией Т- и В-лимфоцитов в ЛУ, трансформацией
В-лимфоцитов в плазматические клетки, секретирующие иммуно-
глобулины (антитела). Кроме того, ЛУ — биологический фильтр,
препятствующий поступлению в лимфу и кровь различных ино-
родных агентов, включая микроорганизмы, продукты их метабо-
лизма и токсины. Вот почему при многих инфекционных болезнях
закономерно возникает в той или иной мере выраженная ЛАП,
которая обычно сочетается с другими характерными для инфекций
симптомами: лихорадкой, интоксикацией, гепатоспленомегалией,
Увеличение лимфатических узлов одной группы называют локальной (регионарной) ЛАП, увеличение ЛУ двух и более групп — полиаденопатией или генерализованнойЛАП.
Различают острую (до 3 мес), затяжную (до 6 мес) и хроническую (персистирующую) ЛАП (свыше 6 мес).
При инфекционных болезнях чаще развивается лимфаденит— воспаление лимфатических узлов, обычно ближайших к месту проникновения возбудителя; при этом характер воспалительного процесса в ЛУ может быть различным (серозное, серозно-геморрагическое, гнойное воспаление). Лимфаденит может сочетаться
с первичным аффектом или полиаденопатией (при туляремии, чуме, листериозе, сифилисе, доброкачественном лимфоретикулёзе, кори, краснухе, токсоплазмозе).
Лимфадениты характерны для туляремии, чумы, иерсиниозов, сибирской язвы, скарлатины, рожи, ангины, листериоза, стафилококковой и стрептококковой гнойной инфекции, дифтерии, иксодового клещевого боррелиоза, содоку, клещевого сыпного североазиатского тифа, герпетической инфекции, ящура, коровьей оспы.
Острые и (реже) хронические лимфадениты могут сопровождаться нагноением и некрозом поражённых ЛУ (гнойная стрептококковая и стафилококковая инфекция, скарлатина, ангина, доброкачественный лимфоретикулёз, чума, туляремия).
Исходом может быть полное рассасывание ЛУ или его склерозирование.
Нередко воспалительный процесс в ЛУ носит специфический характер. При этом гистологическое исследование биоптата или постмортальное исследование позволяют обнаружить специфические гранулёмы (бруцеллёз, доброкачественный лимфоретикулёз, псевдотуберкулёз, листериоз, туляремия, туберкулёз, сифилис и др.).
Туляремия(её бубонные формы, в том числе язвенно-бубонная, глазо-
бубонная, ангинозно-бубонная) — один из самых демонстративных представителей группы болезней с локальной ЛАП. Бубон, чаще паховый, подмышечный, шейный, обычно формируется в ЛУ, ближайших к месту проникновения возбудителя, и сочетается с общеинфекционным синдромом — лихорадкой, умеренной интоксикацией, а также с местными изменениями (первичным аффектом) — небольшой безболезненной язвочкой на коже в месте укуса насекомого, либо односторонним конъюнктивитом, либо тонзиллитом (односторонним, язвенно-некротическим или плёнчатым). Величина туляремийного бубона — 3–5 см в диаметре, но может быть и больше (до 10 см); он характеризуется чёткими контурами, отсутствием периаденита, подвижностью, незначительной болезненностью при
пальпации. Кожа над бубоном вначале не изменена, но при отсутствии адекватной антибиотикотерапии через 3–4 нед возможно нагноение бубона (тогда кожа краснеет, ЛУ с ней спаивается, становится болезненным, появляется флюктуация), его самопроизвольное вскрытие с образованием свища. При склерозировании бубона увеличение ЛУ сохраняется длительно после выздоровления. Один из вариантов эволюции бубона — рассасывание, происходящее медленно, на протяжении нескольких месяцев.
Доброкачественный лимфоретикулёз(болезнь кошачьих царапин, фели-
ноз) может быть причиной лимфаденита, особенно у детей и подростков. Диагноз основывается на данных эпидемиологического анамнеза (контакт с кошками, их царапины и укусы), обнаружении на месте царапины первичного аффекта в виде папулы–везикулы–пустулы, увеличении диаметра регионарного ЛУ до 2,5–4,0 см и более, повышении температуры тела. ЛУ плотноэластической консистенции, малоподвижный вследствие периаденита, умеренно болезненный при пальпации, кожа над ним гиперемирована, окружающие ткани отёчны. Возможно развитие лимфаденита не только регионарного (например, локтевого) ЛУ, но и последующих за ним по току лимфы (например, подмышечных); иногда увеличивается не один, а несколько ЛУ одной или соседних групп. Через 2–4 нед ЛУ могут нагнаи-
ваться, образуются фистулы и выделяется гной. Процесс склонен к затяжному рецидивирующему течению, лихорадка, интоксикация, лимфаденит могут сохраняться нескольких месяцев.
Болезнь от укуса крыс(содоку). В месте укуса появляется припухлость, гиперемия кожи, болезненность и увеличение регионарного или группы ЛУ, которые плотны на ощупь, спаяны между собой и с окружающими тканями. От области укуса, где могут образовываться язвы, очаги некроза, до увеличенных ЛУ заметна отёчная красная полоса — лимфангит. В биоптате увеличенного ЛУ обнаруживают гиперплазию лимфоидной ткани, мелкоклеточную инфильтрацию. Возбудитель может быть выделен при посеве пунктата ЛУ.
На практике нередко возникает необходимость в проведении дифференциальной диагностики между гнойным «банальным» лимфаденитом и специфическими лимфаденитами при туляремии, а также при чуме.
что неспецифический гнойный лимфаденит чаще вторичен, а первичным гнойным очагом могут быть фурункулы, инфицированная рана, абсцесс, панариций, мастит и др. Нередко обнаруживают лимфангит от первичного очага к регионарному ЛУ, который обычно значительно увеличен, болезнен, кожа над ним гиперемирована.
Лихорадка, интоксикация возникают одновременно с лимфаденитом или позже, а не предшествуют ему. В гемограмме определяют нейтрофильный лейкоцитоз, повышение СОЭ. При посеве гноя, полученного во время пункции ЛУ, выделяют стрептококк или стафилококк.
При инфекционном мононуклеозе, вызванном ЭБВ, возникает симметрич-
ное увеличение прежде всего заднешейных и поднижнечелюстных ЛУ, в меньшей степени и реже — подмышечных и паховых. Обычно ЛУ увеличиваются группами, реже — по одному, размер их может варьировать от 0,5 до 5 см. При пальпации ЛУ плотноватые, не спаяны между собой и с окружающей клетчаткой, безболезненны или слегка болезненны, окраска кожи над ними не изменена. Иногда вокруг увеличенных ЛУ на шее видна пастозность подкожной клетчатки.
Для инфекционного мононуклеоза характерно несоответствие между степенью увеличения ЛУ и выраженностью изменений в ротоглотке: миндалины могут быть значительно увеличены, отёчны, покрыты сплошным плотным налётом, выходящим за их границы. Размеры ЛУ при этом незначительно превышают обычные. И наоборот,
тонзиллит может быть катаральным, а шейные ЛУ достигают больших размеров, иногда образуют сплошной конгломерат. Как правило, шейные ЛУ при инфекционном мононуклеозе чётко контурируются и хорошо видны при повороте головы.
У некоторых больных ЛАП достигает такой степени, что изменяется конфигурация шеи — так называемая бычья шея. Нагноения ЛУ при инфекционном мононуклеозе не бывает.
ЛАП — одно из клинических проявлений ВИЧ-инфекции. В стадии острой
ВИЧ-инфекции обычно увеличиваются затылочные и заднешейные ЛУ, позднее поднижнечелюстные, подмышечные и паховые. ЛУ безболезненны, мягковато-эластической консистенции, размером 1–3 см в диаметре, не спаяны между собой и с окружающими тканями, кожа над ними не изменена. Одновременно с ЛАП наблюдают лихорадку, нередко фарингит и/или тонзиллит, увеличение печени, иногда и селезёнки. Описанный симптомокомплекс чрезвычайно сходен с инфекционным мононуклеозом и поэтому носит название «мононуклеозоподобный синдром». Продолжительность полиаденопатии, возникшей в стадии острой ВИЧ-
инфекции, чаще всего составляет 2–4 нед. При прогрессировании заболевания ЛАП сохраняется или появляется впервые, и в дальнейшем на протяжении нескольких месяцев/лет генерализованная лимфаденопатия может быть единственным клиническим маркёром ВИЧ-инфекции или сочетаться с другими её проявлениями.
Присоединение оппортунистических инфекций сопровождается уплотнением ЛУ, консистенция их становится плотноватоэластической, локализация и размеры ЛУ зависят от конкретных вторичных заболеваний. В терминальной стадии ВИЧ- инфекции размеры ЛУ заметно уменьшаются, некоторые ранее увеличенные вовсеперестают пальпироваться. Таким образом, и размеры, и консистенция ЛУ, равнокак длительность и локализация ЛАП, могут быть при ВИЧ-инфекции самыми разнообразными, что обусловливает необходимость лабораторного обследования на ВИЧ-инфекцию всех пациентов с ЛАП неустановленной этиологии.
Краснуха— одна из наиболее значимых инфекций, характеризующихся периферической ЛАП. Уже в продромальном периоде, ещё до появления каких-либо других клинических симптомов, увеличиваются затылочные, заушные и заднешейные ЛУ, при этом они становятся плотноватыми и болезненными при пальпации. Увеличение ЛУ — патогномоничный симптом краснухи, он может быть столь выраженным, что его можно определить визуально.
При кориувеличиваются те же группы ЛУ, что и при краснухе, однако они
безболезненны при пальпации. ЛАП — не ведущий симптом кори, сочетается с более яркими проявлениями этой болезни, в том числе с выраженным катаральным синдромом, пятнами Бельского–Филатова–Коплика на слизистой оболочке ротовой полости, обильной пятнисто-папулёзной экзантемой, появляющейся и исчезающей поэтапно, оставляющей после себя пигментацию.
Для постановки диагноза больному с ЛАП необходим учёт следующих факторов.
Возраст пациента (инфекционный мононуклеоз, аденовирусная инфекция, краснуха чаще возникают у детей и лиц молодого возраста).
Сведения о перенесённых заболеваниях (частые ангины и ОРЗ, воспалительные процессы в ротоглотке объясняют увеличение ЛУ шейной группы), обращают особое внимание на туберкулёз, ЛАП в анамнезе.
Другие симптомы (лихорадка, спленомегалия, высыпания на коже, поражение лёгких и др.).
Эпидемиологический анамнез (контакт с животными, пребывание в эндемических по тем или иным инфекциям регионах, беспорядочные половые связии т.д.).
Обследование пациентов с ЛАП проводят поэтапно. Иногда достаточно результатов определения показателей периферической крови: для диагностики инфекционного мононуклеоза (лимфомоноцитоз, атипичные мононуклеары), хронического лимфолейкоза (абсолютный лимфоцитоз), острого лимфобластного лейкоза, лимфогранулематоза (абсолютная лимфопения, эозинофилия). К рутинным методам относят также УЗИ органов брюшной полости и малого таза, рентгенологическое исследование органов грудной клетки, исследование сыворотки крови на антитела к возбудителям некоторых упомянутых инфекционных болезней. При
необходимости проводят пункцию и/или биопсию ЛУ с бактериологическим и гистологическим исследованием биоптата, определение специфических онкомаркёров.
Дифференциальная диагностика при обнаружении ЛАП включает обширный
круг как инфекционных, так и соматических заболеваний.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9065 —  | 7212 —
| 7212 —  или читать все.
или читать все.
91.146.8.87 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно

- Боль в грудной клетке
- Боль при глотании
- Высыпания на коже
- Головная боль
- Затрудненность дыхания
- Кашель
- Лихорадка
- Нарушение сердечного ритма
- Недомогание
- Ночная потливость
- Осиплость
- Отечность конечностей
- Повышенная температура
- Потеря веса
- Расширение вен на шее
- Синюшность кожи лица
- Слабость
- Тошнота
- Увеличение зрачков
- Увеличение лимфоузлов
Лимфаденопатия — это состояние, при котором увеличиваются в размерах лимфоузлы. Такие патологические изменения свидетельствуют о тяжёлом заболевании, которое прогрессирует в организме (нередко онкологического характера). Для постановки точного диагноза требуется проведение нескольких лабораторных и инструментальных анализов. Лимфаденопатия может образоваться в любой части тела и поражает даже внутренние органы.
Этиология
Выяснить точную причину лимфаденопатии можно только после проведения соответствующих исследований. Наиболее частыми причинами увеличения лимфоузлов может быть следующее:
- вирусные заболевания;
- инфицирование лимфоузла;
- травмы и болезни соединительной ткани;
- сывороточная болезнь (действие медикаментозных препаратов);
- грибок;
- инфекционные заболевания, которые угнетают иммунную систему.
У ребёнка чаще всего развивается лимфаденопатия брюшной полости. Причиной этому служит бактериальное и вирусное инфицирование организма. Лимфаденопатия у детей требует немедленного осмотра терапевта, так как симптомы могут указывать на тяжёлый инфекционный недуг.
Симптоматика
Помимо патологического изменения лимфоузлов, можно наблюдать дополнительные симптомы. Характер их проявления зависит от того, что послужило причиной развития такой патологии. В целом можно выделить такие симптомы:
- высыпания на коже;
- повышенная температура;
- усиленное потоотделение (особенно ночью);
- приступы лихорадки;
- увеличение спленомегалия и гепатомегалия;
- резкая потеря веса, без видимых на то причин.
В большинстве случаев увеличение лимфоузлов является маркером других сложных заболеваний.
Классификация
В зависимости от характера проявления и локализации заболевания, различают следующие формы лимфаденопатии:
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия считается наиболее сложной формой заболевания. В отличие от локальной, которая затрагивает только одну группу лимфоузлов, генерализованная лимфаденопатия может поражать любую область человеческого организма.
Генерализованная лимфаденопатия имеет следующую этиологию:
- аллергическое заболевание;
- аутоиммунные процессы;
- острые воспалительные и инфекционные недуги.
Если увеличение лимфатических узлов наблюдается при хроническом инфекционном недуге, то подразумевается персистирующая генерализованная лимфаденопатия.
Наиболее часто патологический процесс затрагивает узлы в непересекающихся зонах — в передней и задней шейной цепочке, в подмышечной и забрюшинной области. В некоторых случаях увеличение лимфоузлов возможно в паховой области и в надключичной.
Чаще всего диагностируется лимфаденопатия шеи. Шейная лимфаденопатия может указывать на недуги, вызванные недостаточной или чрезмерной выработкой гормонов или болезни онкологического характера.
Реактивная лимфаденопатия
Реактивная лимфаденопатия — это реакция организма на инфекционные заболевания. Поражаться может любое количество лимфатических узлов. Симптоматика при этом не выражена, болезненных ощущений нет.
Стадии развития болезни
По сроку давности лимфаденопатию условно можно разделить на такие группы:
Кроме этого, любая форма лимфаденопатии может принимать как опухолевую, так и неопухолевую форму. Однако любая из них является опасной для жизни человека.
Характерная локализация поражений
В организме человека более 600 лимфоузлов, поэтому патологический процесс может развиться практически в любой системе человеческого организма. Но наиболее часто поражения диагностируются в следующих местах:
- брюшная полость;
- молочные железы;
- область средостения;
- паховая область;
- лёгкие;
- подчелюстная область;
- область подмышек;
- шея.
Каждый из этих типов патологии свидетельствует о фоновом заболевании. Нередко это онкологический недуг. Установить точные причины образования такого патологического процесса можно только после полной диагностики.
Лимфаденопатия брюшной полости
Увеличение узлов в брюшной полости свидетельствует об инфекционном или воспалительном заболевании. Реже такой патологический процесс выступает маркером онкологического или иммунологического недуга. Симптомы, в этом случае, соответствуют вышеописанным пунктам. У ребёнка перечень может добавляться такими симптомами:
- повышение температуры ночью;
- слабость и недомогание;
- тошнота.
Диагностика, при подозрении на поражение брюшной полости, начинается со сдачи лабораторных анализов:
Особенное внимание при диагностике уделяется анамнезу и возрасту пациента, так как некоторые недуги присущи только ребёнку.

Лечение
Основной курс лечения при поражении брюшной полости направлен на локализацию патологического процесса и прекращение роста опухоли. Поэтому применяют химио- и радиотерапию. По окончании курса назначается общеукрепляющая терапия для восстановления иммунной системы. Если лечение такого плана не приносит должных результатов или развивается патология неясного патогенеза, то производится хирургическое вмешательство — поражённый лимфатический узел полностью удаляется.
Лимфаденопатия молочной железы
Увеличение лимфатических узлов молочной железы может указывать на опасное онкологическое заболевание, в том числе и рак. Поэтому при наличии таких симптомов, следует незамедлительно обратиться к врачу.
В этом случае стоит отметить характер проявления опухоли. Если увеличение узлов наблюдается в верхней части молочной железы, то можно предположить доброкачественное образование. Однако практически любой доброкачественный процесс может переродиться в злокачественную опухоль.
Увеличение узлов в нижней области молочной железы может указывать на образование злокачественного процесса. Следует незамедлительно обратиться к доктору.
Увеличение лимфатических узлов в области молочных желез визуально можно легко заметить. Как правило, образования замечает сама женщина. Болезненных ощущений не наблюдается.
Любое постороннее образование в области молочных желез как женщины, так и мужчины, требует немедленного осмотра профильным врачом, для уточнения диагноза и корректного, своевременного лечения. Чем раньше обнаружится болезнь, тем больше шансов на положительный результат. Особенно, что касается внутригрудных патологических изменений.
Лимфаденопатия средостения
Лимфаденопатия средостения, по статистике, диагностируется у 45% больных. Чтобы понимать, что из себя представляет патология, следует уточнить, что такое средостения.

Средостения – это анатомическое пространство, которое образуется в полости грудной клетки. Спереди средостение закрыто грудной клеткой, а сзади позвоночником. По обеим сторонам от этого образования расположены плевральные полости.
Патологическое увеличение узлов в этой области разделяют на такие группы:
- первичные увеличения лимфоузлов;
- злокачественные опухоли;
- поражение органов, расположенных в области средостения;
- псевдоопухолевые образования.
Последнее может быть обусловлено пороками при развитии крупных сосудов, тяжёлых вирусных и инфекционных заболеваниях.
Симптоматика
Лимфаденопатия средостения имеет хорошо выраженную клиническую картину. Во время развития такого патологического процесса наблюдаются такие симптомы:
- резкие, интенсивные боли в области грудной клетки, которые отдают в шею, плечо;
- расширенные зрачки или западание глазного яблока;
- осиплость голоса (чаще наблюдается при хронической стадии развития);
- головные боли, шум в голове;
- тяжёлая проходимость пищи.
В отдельных случаях может наблюдаться синюшность лица, набухание вен на шее. Если болезнь имеет хроническую стадию развития, то клиническая картина более развёрнута:
- повышенная температура;
- слабость;
- отёк конечностей;
- нарушение ритма сердца.
У ребёнка может сбиваться дыхание и наблюдается повышенное потоотделение, особенно ночью. Если проявились такие симптомы, то требуется немедленно госпитализировать ребёнка.
Лимфаденопатия лёгких
Увеличенные лимфоузлы лёгких сигнализируют о текущем фоновом заболевании. Не исключается, в этом случае, и образование метастаз (рак лёгких). Но ставить такой диагноз самостоятельно, по одним только первичным признакам, не стоит ни в коем случае.
Одновременно с увеличением лимфатических узлов лёгких, может образоваться такой же патологический процесс в области шеи и средостения. Клиническая картина такова:
- кашель;
- боль при глотании;
- затруднённое дыхание;
- повышенная температура, особенно ночью;
- боль в области грудной клетки.
Поражение лёгких может быть обусловлено тяжёлым инфекционным заболеваниям – туберкулёзом, саркоидозом и перенесёнными травмами. Также не следует исключать курение и чрезмерный приём алкоголя.
Подчелюстная патология
Подчелюстная лимфаденопатия чаще всего диагностируется у детей дошкольного возраста и подростков. Как показывает медицинская практика, в большинстве случаев такие изменения временны и не несут угрозы жизнедеятельности ребёнка. Но это не значит, что на такие симптомы не следует обращать внимание. Причиной увеличения лимфоузлов может служить опасное онкологическое образование. Поэтому визит к терапевту откладывать не стоит.
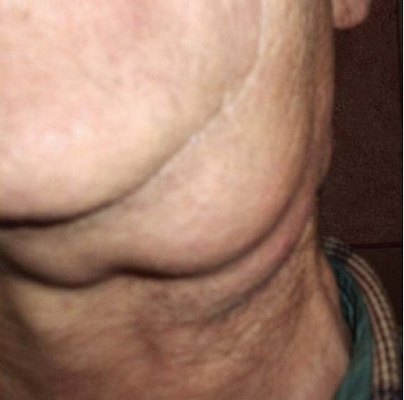
Подмышечная лимфаденопатия
Подмышечный тип патологии (аксиллярная лимфаденопатия) может развиться даже из-за травмы руки или инфекционного заболевания. Но воспаление подмышечных лимфоузлов может свидетельствовать о воспалении молочной железы. Поэтому визит к терапевту откладывать не стоит.
Как показывает статистика, именно увеличение лимфоузлов в подмышечной области и в молочных железах является первым признаком появления метастаз в теле молочной железы. Если своевременно обнаружить недуг, то шансы на полное излечение от рака молочной железы существенно возрастают.
Диагностика
Диагностические методы зависят от локализации патологии. Чтобы назначать корректный курс лечения, нужно не только поставить точный диагноз, но и выявить причину прогрессирования патологического процесса.
Стандартная процедура включает в себя:
Так как ЛАП это своеобразный маркер другого заболевания, то в первую очередь следует диагностировать причину развития недуга.
Лечение
Выбор методики лечения зависит от поставленного диагноза. Кроме этого, при назначении плана лечения врач принимает во внимание и такие факторы:
- индивидуальные особенности пациента;
- анамнез;
- результаты обследования.
Лечение народными средствами может быть уместно с разрешения врача и только в тандеме с медикаментозной терапией. Самолечение при таких патологических процессах недопустимо.
Профилактика
К сожалению, профилактики таких проявлений как таковой нет. Но, если вести правильный образ жизни, следить за здоровьем и своевременно обращаться к врачу, можно свести к минимуму риск прогрессирования опасных недугов.
Множество известных заболеваний человека в разные возрастные периоды его жизни сопровождается увеличением лимфоузлов или воспалительной реакцией лимфатической системы. Такая реакция часто является ответом организма на внедрение инфекции и является защитной.
Но есть группа заболеваний, когда увеличение или гиперплазия лимфоидной ткани не несёт защитной функции, а является отражением лимфопролиферативного процесса, имеющего совершенно другие патоморфологические признаки и симптомы, отличающие данные заболевания от банального бактериального лимфаденита. В данной статье будет освещена тема лимфаденопатий, объединяющих оба эти понятия.
Лимфатические узлы являются морфологическими образованиями, выполняющими многообразные функции, прежде всего иммунные. Лимфоузлы являются частью лимфатической системы, куда помимо этих образований, входят лимфатические сосуды и паренхиматозные органы, участвующие в осуществлении иммунных реакций.
Лимфатические узлы являются своеобразными коллекторами путей лимфооттока из соответствующих областей тела. Нередко при различных заболеваниях инфекционного или иного генеза (например опухолевого) наблюдается увеличение лимфоузлов или их групп в сочетании с другими признаками и симптомами.
Увеличение лимфоузлов воспалительного характера носит название «лимфаденит». При этом, как правило, удаётся найти связь воспаления лимфоузла с недавним перенесённым инфекционным заболеванием или обострением хронического процесса.

В отличие от лимфаденита, лимфаденопатия — понятие, включающее в себя любую патологию лимфатических узлов, и часто используется как термин, отражающий предварительный диагноз, требующий в последующем уточнения.
Лимфоузлы расположены по ходу оттока лимфы от органов и тканей и часто анатомически расположены группами. При различных заболеваниях может наблюдаться изолированное поражение одного лимфоузла, либо имеет место лимфаденопатия, которая захватывает некоторое количество лимфатических образований одной или нескольких анатомических областей.
Классификация лимфаденопатий
Существует несколько классификаций лимфаденопатий, основывающихся на разных принципах. Основной из них является следующая:
Если увеличен один лимфоузел (или несколько лежащих рядом), лимфаденопатия носит название регионарной. Соответственно, данная лимфаденопатия по характеру является локализованной.
Локализованная лимфаденопатия может быть неопухолевого (чаще) и опухолевого генеза (лимфомы, лейкозы и другие лимфопролиферативные болезни крови).
Если диагностируется одновременное увеличение лимфатических образований и узлов, расположенных в разных и отдалённых анатомических областях (двух и более), говорят о генерализованной лимфаденопатии.
Используя другую классификацию заболеваний, связанных с увеличением лимфоузлов, можно выделить, что все лимфаденопатии делят на две большие группы — опухолевые и неопухолевые.
Для того чтобы точно сказать, какие лимфатические узлы считаются нормальными, необходима консультация специалиста. Заподозрить патологию лимфоузлов помогут следующие признаки.
Основные признаки и симптомы увеличения лимфоузлов (лимфаденопатии) независимо от природы заболевания:
- Увеличение размера лимфатического узла. Прежде всего, увеличенный лимфоузел (или нескольких лимфоидных образований) может быть прощупан или пропальпирован самим человеком либо лимфаденопатия выявляется при врачебном осмотре. Нормальные размеры лимфатического узла зависят прежде всего от возраста человека, локализации лимфоузла, состояния его лимфатической системы, перенесённых недавних заболеваний.
- Болезненность лимфатического узла. При лимфаденитах, как правило, лимфоузел болезнен при ощупывании, может быть более теплым, чем окружающая кожа. В тяжёлых случаях при гнойном расплавлении лимфатического узла возможен симптом флюктуации и выраженная болезненность.
При лимфаденопатиях также может отмечаться различной степени болезненность узлов. Но нередко встречается безболезненное (малоболезненное) увеличение лимфатических узлов, даже когда их размер весьма значителен и лимфатические узлы видны на глаз. Поэтому наличие или отсутствие боли в лимфоузле не даёт оснований делать окончательные выводы о тяжести и характере заболевания.
- Плотность лимфоузлов. Плотность лимфатических узлов может быть различной, нормальные лимфатические узлы пальпируют как образования умеренной плотности. При лимфаденопатиях и иных заболеваниях лимфоузлов они могут приобретать патологическую плотность.
- Смещаемость по отношению к соседним тканям. При пальпации или прощупывании лимфатические узлы могут легко смещаться или быть неподвижно спаянными с окружающими тканями, образованиями и другими лимфоузлами. Данный симптом очень важен для постановки предварительного диагноза при лимфаденопатиях различного генеза, но также может оцениваться только врачом.
- Цвет кожных покровов над лимфатическими образованиями. Кожа над лимфоузлами при лимфаденопатии и лимфаденитах может изменять свой цвет (становиться красной, или гиперемированной, с синюшным оттенком) либо оставаться неизменной. Поэтому данный симптом очень важен и оценивается при осмотре больного с лимфаденопатией.
- Изменение формы лимфатических узлов, видимое на глаз. При значительной степени лимфаденопатии, выраженном воспаления при лимфадените или в сочетании с особенностями строения данной области тела лимфоузлы могут становиться видимыми на глаз. Иногда степень увеличения может быть весьма значительной (конгломераты из нескольких спаянных лимфоузлов при лимфомах). Часто первым симптомом, заставляющим человека обратиться к врачу, становится именно увеличение в области лимфатического узла.
Причины увеличения лимфоузлов (лимфаденопатии)
Каждая группа лимфоузлов отвечает за определенную анатомическую область. В зависимости от того, какой лимфоузел увеличен, часто можно сделать определённый вывод о том, что явилось первопричиной лимфаденопатии. Рассмотрим возможные причины увеличения разных групп лимфатических узлов.
Подчелюстная лимфаденопатия — одна из частых спутниц многих заболеваний, связанных с воспалением лимфоглоточного кольца, лор-органов, особенно проявляющихся гнойным расплавлением тканей (абсцесс). Заболевания нижней челюсти, воспаление слизистой дёсен и полости рта нередко сопровождаются подчелюстной лимфаденопатией.
Паховый лимфаденит (локальная лимфаденопатия) может быть вызван следующими заболеваниями и процессами:
- сифилитическая инфекция, вызванная специфическим возбудителем — бледной трепонемой;
- микоплазменная инфекция половых органов;
- поражение стафилококком и другой бактериальной флорой;
- кандидозная инфекция;
- остроконечные кондиломы при их инфицировании;
- мягкий шанкр;
- гонорея;
- ВИЧ-инфекция;
- хламидиоз половых органов.
Далее рассмотрим возможные причины увеличения лимфатического узла (узлов) и лимфаденопатии с локализацией в одной регионарной группе (регионарной лимфаденопатии):
- инфекционный воспалительный процесс в определенной анатомической зоне, например воспалительные заболевания лор-органов (ангина, обострение хронического тонзиллита, синусит, отит, фарингит), заболевания челюсти, пародонта, зубов, стоматиты и другие стоматологические заболевания, инфекционные заболевания с поражением органа зрения;
- воспалительные заболевания кожи и подкожной клетчатки (травма, инфицированная рана, панариций, рожистое воспаление, фурункул, дерматит, экзема);
- поствоспалительные изменения в коже и окружающей клетчатке вследствие укусов насекомых, животных или после их царапин на коже;
- осложнения после оперативных вмешательств также могут сопровождаться локальной лимфаденопатией и увеличением лимфоузлов. При этом воспаляются лимфатические образования, находящиеся на пути оттока лимфы из соответствующей анатомической зоны;
- опухоли различной природы и локализации по мере своего роста прежде всего вызывают увеличение ближайшего к себе лимфатического узла — сначала появляется локальная лимфаденопатия.
Другие причины лимфаденопатии:
- В ряде случаев увеличение лимфоузлов и лимфаденопатия могут быть следствием посещения жарких экзотических стран, в которых распространена специфическая местная инфекция, паразитарные заболевания и гельминтозы. Заражение данными патогенами вызывает местный или общий процесс, проявляющийся многими симптомами, в том числе лимфаденопатией.
- Длительный контакт с некоторыми животными и инфицирование передаваемыми ими инфекционными агентами также могут приводить к лимфаденопатиям разной локализации.
- Пребывание в эндемичных районах по заболеваниям, передающимся клещами, другими насекомыми.
- Другие причины инфекционной лимфаденопатии — лейшманиоз, туляремия, риккетсиоз, лептоспироз.
- Инфекции, этиологическими факторами которых являются лимфотропный вирус Эпштейна-Барр, цитомегаловирус, вирусы иммунодефицита (ВИЧ), гепатитов В, С, группа герпес-вирусов, токсоплазмы. Нередко у одного больного может присутствовать несколько антигенов данных возбудителей. Практически любые вирусы могут вызывать лимфаденопатию у человека. Наиболее частыми из них, помимо перечисленных, являются вирусы кори, краснухи, аденовирусы и другие вирусные агенты, вызывающие многие ОРВИ.
- Грибковые патогены при определённых обстоятельствах и резком снижении иммунитета способны вызывать как локальную, так и генерализованную лимфаденопатию (кандида, криптококкоз и другие).
Причины генерализованного увеличения нескольких групп лимфоузлов (генерализованной лимфаденопатии)
Генерализованная лимфаденопатия неопухолевого характера может быть вызвана следующими причинами:
- ВИЧ-инфекция (заболевание, обусловленное вирусом иммунодефицита) в период острой фазы инфекционного процесса часто протекает в виде распространённого увеличения лимфатических узлов.
- Инфицирование такими вирусными инфекциями, как краснуха, ЦМВ (цитомегаловирус), токсоплазмы и вирусы простого герпеса, часто проявляется генерализованной лимфаденопатией.
- Лимфаденопатия, являющаяся следствием реакции на введение вакцин и сывороток.
Факторы, имеющие значение при выяснении причины лимфаденопатии неопухолевого генеза:
- Наличие травмы, ранения конечностей, рожистого воспаления кожи.
- Связь увеличения лимфоузлов (лимфаденопатии) с известными локальными или генерализованными инфекциями.
- Случаи употребления плохо термически обработанного мяса, рыбы, молока (инфекции, передаваемые с продуктами питания).
- Профессиональные особенности — работа, связанная с сельским хозяйством, животноводством, охотой, обработкой шкур и мяса.
- Контакт с больным туберкулезом и возможное заражение микобактериями туберкулеза.
- Переливание крови в анамнезе, наркомания с использованием внутривенных вливаний.
- Частая смена половых партнёров, гомосексуализм.
- Применение в течение времени лекарственных средств (некоторые группы антибиотиков, гипотензивные и противосудорожные средства).
Другой большой группой генерализованных лимфаденопатий является поражение лимфатических узлов опухолевого характера:
- гемобластозы и опухолевые процессы лимфоидной ткани (лимфомы) Ходжкина и другие, хронический лимфолейкоз, миелолейкоз;
- отдалённые метастатические поражения лимфоузлов от опухолей, расположенных в тканях лёгкого, матки, молочных желез, простаты, желудка, кишечника, а также опухолей практически всех локализаций.