Содержание:
Первый в жизни больного пароксизм МА всегда служит показанием к восстановлению синусового ритма. В остальных случаях тоже, как правило, следует проводить активные попытки восстановления ритма в первые двое суток (когда риск «нормализационных» тромбоэмболий остается минимальным).
Сразу следует отказаться от купирования МА:
1. при наличии у больного частых (до нескольких раз в неделю, в день) пароксизмов, которые рецидивируют, несмотря на поддерживающую антиаритмическую терапию;
2. удовлетворительно переносятся и купируются самостоятельно;
3. при опасных реакциях на антиаритмики в анамнезе и нежелательности ЭИТ (в пожилом возрасте, при непереносимости наркоза и др.).
Если приступ МА затягивается, показана урежающая ритм терапия в сочетании с инъекциями гепарина натрия. ЧПЭСС для купирования пароксизма МА (в отличие от ТП) неэффективна.
В течение первых 2 суток купирование МА проводят по следующим принципам:
1. с профилактической целью перед купированием внутривенно струйно вводят гепарин натрия 5000 Ед;
2. при сохранении МА – повторные инъекции гепарина натрия в дозе 5000 Ед 4 раза в день подкожно под контролем АЧТВ или надропарина кальция по 0,6 г 2 раза в день подкожно);
3. экстренная электрическая кардиоверсия показана при выраженной гемодинамической нестабильности (коллапс, отек легких, нарушения сознания); ЭИТ проводится также при наличии противопоказаний к медикаментозной терапии;
4. медикаментозное восстановление синусового ритма.
Первое в жизни больного введение любого антиаритмического препарата должно проводиться под постоянным мониторным контролем с возможностью экстренной дефибрилляции (в блоке интенсивной терапии). При отсутствии монитора необходимы повторные записи ЭКГ (до и после введения). Если в анамнезе был успешный опыт применения какого‑либо препарата для купирования МА, ему отдают предпочтение.
Для купирования приступа используют амиодарон по 300–450 мг внутривенно капельно, прокаинамид по 1000 мг внутривенно медленно, лучше капельно; новый отечественный препарат нибентан * (антиаритмический препарат III класса) в дозе 10–15 мг внутривенно капельно (под постоянным мониторным контролем ЭКГ ввиду возможных желудочковых аритмий); ибутилид (по 1 мг/кг внутривенно медленно); пропафенон (по 2 мг/кг внутривенно в течение 5 мин).
Нередко приступ пытаются купировать приемом внутрь хинидина по 0,2 г через каждые 2 ч под контролем ЭКГ (не следует с этой целью принимать пролонгированные формы типа хинидина‑дурулес * , предназначенные для поддерживающей терапии).
При сохранении МА к концу вторых суток должен ставиться вопрос о проведении ЭИТ. При первом в жизни больного пароксизме, редких пароксизмах (1 в несколько месяцев) и отсутствии противопоказаний к проведению наркоза отказ от ЭИТ служит ошибкой.
Частые, но нетяжелые приступы МА больной должен пытаться купировать сам, например приемом хинидина (в дозе 0,4 г внутрь, а спустя 2 ч – еще 0,2 г) или пропафенона в дозе 0,3 г, затем – по 0,15 г. Если это не помогает и в то же время известно, что обычно приступ заканчивается сам, следует рекомендовать больному во время приступа принимать пропранолол по 0,01–0,02 г 3–4 раза в сутки, седативные средства для уменьшения тягостного чувства сердцебиения. Если такой приступ затягивается, то при предшествующем длительном упорном течении и инкурабельности приступов следует воспользоваться этим случаем для «перевода» МА в постоянную форму (с этой целью назначают сердечные гликозиды и седативные средства).
Принципы купирования приступа ТП аналогичны. Однако, как было сказано, при ТП возможно использование ЧПЭСС, с которого целесообразно начинать попытки восстановления синусового ритма.
Медикаментозная профилактика пароксизмов ТП проводится также по принципам лечения пароксизмальной формы МА. Однако при пароксизмальной форме ТП гораздо большее значение приобретает интервенционная методика лечения – аблация так называемого «перешейка» в правом предсердии (при типичной форме ТП). Этот метод, обладая высокой эффективностью (более 90%), достаточно надежно предупреждает рецидивы ТП и сегодня признается предпочтительным при этом виде аритмии.
Профилактика
После успешного купирования МА (ТП) или спонтанного восстановления синусового ритма должна быть начата (скорректирована) поддерживающая антиаритмическая терапия. После первого в жизни больного пароксизма, с учетом высокой вероятности сохранения фактора, вызвавшего МА (и условий к рецидивам МА) показан курс лечения в течение как минимум 3–4 нед. Затем (при отсутствии рецидивов) можно продолжить наблюдение за больным без терапии; при возобновлении МА в ходе лечения следует сменить терапию и продолжать ее постоянно. После повторного эпизода МА поддерживающую терапию следует проводить не менее 1–1,5 лет (при отсутствии рецидивов МА). Подбор эффективного антиаритмического препарата проводится эмпирически или тестированием препаратов с помощью ЧПЭСС, как это описано выше.
С целью предупреждения приступов МА и ТП назначают какой‑либо из следующих препаратов: амиодарон (по 0,6 г/сут с последующим уменьшением дозы), этацизин (до 0,2 г/сут), пропафенон (по 450–600 мг/сут), аллапинин* (по 75–100 мг/сут), дизопирамид (по 0,3–0,6 г/сут), хинидин (по 0,6–1,0 г/сут), дофетилид (по 500–1000 мкг/сут), флекаинид (по 200 мг/сут), соталол (по 80–160 мг/сут), дронедарон * (по 200–400 мг/сут).
Возможны комбинации указанных препаратов с антиаритмическими препаратами II или IV классов.
Кроме собственно антиаритмической терапии, при профилактике приступов МА используют следующие возможности:
1. коррекцию вегетативного статуса с учетом патогенетического варианта МА – назначение стабилизатора вегетативных реакций клоназепама в дозе 0,5–1 мг на ночь, дополнительно 0,5 мг утром;
2. коррекцию психических расстройств, провоцирующих и сопровождающих МА;
3. у больных с умеренной дилатацией предсердий, без пороков сердца, с ишемическим и алкогольным генезом МА, с сопутствующей гиперлипидемией – использование гемосорбции или плазмафереза в случае высокой значимости антиаритмического эффекта в ближайшие месяцы (например, перед операцией);
4. при подтверждении так называемого «эктопического» (индуцируемого экстрасистолами из устьев легочных вен) варианта МА – аблацию аритмогенных зон (эффективность процедуры около 60–80%, в последующем нередко продолжается антиаритмическая терапия с хорошим эффектом); наиболее серьезное осложнение процедуры – стеноз легочной вены – развивается редко (в некоторых центрах нет осложнений совсем);
5. неэффективность превентивной медикаментозной терапии при частых, плохо переносимых пароксизмах МА и отсутствии возможности аблации эктопических зон в устьях легочных вен служат основанием для проведения аблации предсердно‑желудочкового соединения (создание искусственной полной предсердно‑желудочковой блокады) с одновременной установкой ЭКС.
При постоянной форме МА лечение может быть радикальным (устранение МА) или консервативным (урежение желудочкового ритма, терапия расстройств гемодинамики и пр.).
Устранение постоянной формы МА не показано (ввиду быстро наступающего рецидива) при:
1. сроке ее существования свыше 3 лет;
3. недостаточности кровообращения III степени;
4. частых и непредотвращаемых медикаментами приступах МА, перед ее переходом в постоянную форму;
6. перед хирургической коррекцией порока сердца.
Постоянная форма МА может быть устранена (всегда только в условиях стационара) медикаментозно и с помощью ЭИТ.
Медикаментозное лечение МА менее эффективно, чем ЭИТ, и чаще дает осложнения. Наиболее часто с целью фармакологической кардиоверсии используют хинидин. В больших (и небезопасных) дозах у больных с недавней МА хинидин может давать достаточно хороший эффект (75–80%). С увеличением продолжительности данного эпизода МА эффект хинидина снижается, составляя менее 50%. Разнообразные осложнения (токсическое действие на сердце, органы пищеварения, зрения, слуховой нерв, систему кроветворения) встречаются у 40% больных.
Хинидин назначают в нарастающих дозах – от 0,6 г до 3–4 г/сут (необходим постоянный контроль ЭКГ, так как одной из опасностей лечения хинидином служит кардиотоксический эффект, вплоть до остановки сердца). Предлагают также восстановление ритма с помощью амиодарона, пропафенона, других антиаритмических препаратов, но все они уступают электрической кардиоверсии. Лишь немного уступает по результативности ЭИТ при постоянной форме МА введение нибентана, однако, как уже сказано, этот отечественный препарат нередко вызывает желудочковые аритмии и должен применяться с осторожностью.
ЭИТ эффективна у 90–95% больных, занимает 30–40 мин, осложнения при ее проведении редки. Однако ее проведение требует известных навыков. В настоящее время пользуются обоими методами, но более предпочтительным является ЭИТ.
Дата добавления: 2016-02-02 ; просмотров: 1489 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Классификация антиаритмических препаратов по E. M. Vaughan Williams (1969) в модификации D. Harrison (1979)
I. Блокаторы "быстрых" Na + каналов (мембраностабилизаторы)
А. Хинидин, аймалин, дизопирамид
В. Лидокаин, мексилетин, тримекаин, дифенин
С. Этацизин, Ритмонорм (пропафенон), аллапинин
II. Блокаторы β-адреноэргических рецепторов
Атенолол, метопролол
III. Блокаторы K + каналов
Амиодарон, d, l-соталол, ибутилид, дофетилид, азимилид
IV. Блокаторы "медленных" Ca 2+ каналов
Верапамил, дилтиазем
Мерцательная аритмия. Принципы лечения
Американская Ассоциация Сердца и Европейское Кардиологическое общество (2006) рекомендуют использовать в первую очередь препараты с доказанной эффективностью: амиодарон, пропафенон, и хинидин*
Согласно рекомендациям Американской Ассоциации Сердца и Европейского Кардиологического общества (2006) препараты класса 1С являются первой линией средств лечения мерцания предсердий при отсутствии органического поражения сердца
В России из этой группы чаще применяют пропафенон 150 мг х 3-4 р/д, этацизин 25-50 мг х 3-4 р/д и аллапинин 25 мг х 3-4 р/д
У больных с органическим поражением сердца — амиодарон (III класс ААП)
* Эксперты считают неэффективным соталол. Аллопенин и этацизин не изучались в крупных рандомизированных исследованиях!
Пропафенон (Ритмонорм) — препарат для пациентов без органических поражений сердца!
Что такое органические поражения сердца?
1. Фракция выброса (ФР) менее 35%
2. Гипертрофия Левого Желудочка (ГЛЖ) более 1,4 мм
Состояние после ИМ, пороки сердца и т.д. не являются противопоказанием к назначению пропафенона, если не приводят к указанным выше изменениям!
Показания к назначению антиаритмиков I класса
1. Купирование пароксизма тахикардии
2. Купирование и профилактика жизнеопасных аритмий в случае неэффективности других препаратов
3. Профилактика плохо переносимых аритмий у больных с благоприятным прогнозом
Рациональная антиаритмическая терапия ФП
| Идиопатическая фибрилляция предсердий | ИБС без структурных изменений и дисфункции ЛЖ | Артериальная гипертензия | ХСН (постинф. кардиосклероз, дисфункция ЛЖ) | |
| ГЛЖ > 1,4см | Нет ГЛЖ | |||
| Препараты 1-го ряда | ||||
| I С и I А класс Пропафенон Этацизин Аллапинин Хинидин |
III класс Амиодарон Соталол |
III класс Амиодарон |
I С и I А класс Пропафенон Этацизин Хинидин |
III класс Амиодарон Дофетилид |
| Препараты 2-го ряда | ||||
| III класс Амиодарон Соталол |
I C и I A класс Пропафенон Этацизин Хинидин |
нет | III класс Амиодарон Соталол |
нет |
Эффекты пропафенона (Ритмонорма)
Эффекты Ритмонорма для сердца пациента
Единственный антиаритмический препарат IС класса с бета-адреноблокирующей активностью (1/40 активности пропранолола).
1. Ритмонорм, восстанавливает синусовый ритм, благодаря:
- Блокаде натриевых каналов (угнетение re-entry механизма — механизма развития фибрилляции и трепетания предсердий).
- Прямому мембраностабилизирующему действию на кардиомиоциты.
2. Ритмонорм препятствует рецидивированию аритмии:
- Замедляет прохождение импульса в синоатриальном узле, предсердиях и атриовентрикулярном узле, волокнах Пуркинье.
- Угнетает проведение по дополнительным путям в ретроградном и антеградном направлениях.
- Повышает порог возбуждения желудочков.
3. Ритмонорм обеспечивает контроль эффекта: Короткий период полувыведения позволяет легко управлять лечением. Начало действия ч/з 1 час; максимум эффекта — ч/з 2-3 часа; продолжительность — 8-12 часов.
Терапия Ритмонорма, в отличие от амиодарона, эффективна у 92% пациентов при купировании фибрилляции предсердий
Восстановление синусового ритма при лечении Ритмонормом и Амиодароном, n=48
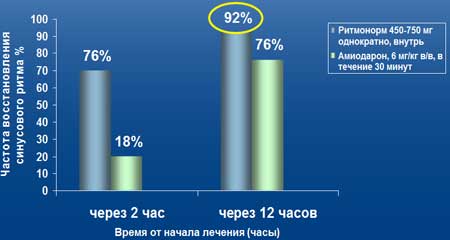
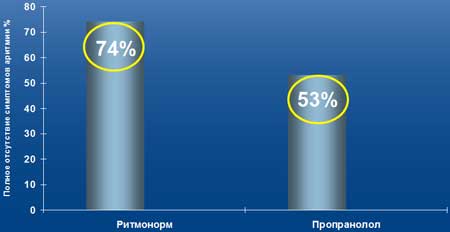
При купировании фибрилляции предсердий терапия Ритмонормом эффективна у 76% пациентов
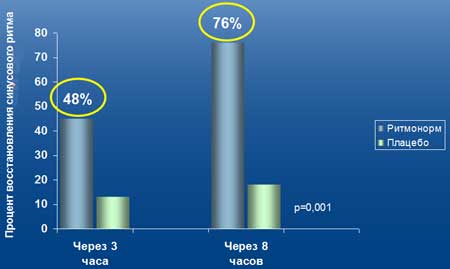
Восстановление синусового ритма на фоне приема пропафенона в зависимости от времени
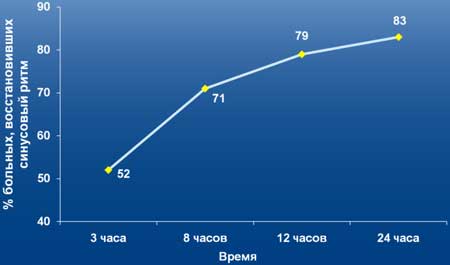
Пропафенон высокоэффективен в отношении редких пароксизмов фибрилляции предсердий
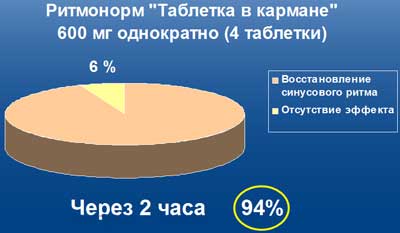
Купирование редких пароксизмов фибрилляции предсердий — "таблетка Ритмонорма в кармане"
Высокая эффективность Ритмонорма при купировании редких пароксизмов фибрилляции предсердий. У 94% пациентов восстановление синусового ритма в течение 2-х часов.
Удобство приема. Возможность самостоятельного купирования пароксизма — Доза Ритмонорма — 600 мг (4 таблетки) однократно при весе > 70 кг или 450 мг при весе Безопасность применения (проаритмии — 1%).
Кому подходит "таблетка Ритмонорма в кармане":
| Подходит: | Не подходит: |
|
|
|
Ритмонорм (пропафенон) Антиаритмический эффект сохраняется в течение длительного времени
Антиаритмический эффект Ритмонорма через 4 недели после восстановления синусового ритма
Ритмонорм (пропафенон)
| Показания | Противопоказания |
|
|
|
Побочные явления при приеме пропафенона
| Побочное явление | Частота развития |
| Головокружение | 11,9 % |
| Тошнота\рвота | 10,0 % |
| Нарушение вкусовых ощущений | 7,8 % |
| Усиление аритмии | 5,3 % |
| Отмена из-за побочных эффектов | 4,1% |
Ритмонорм (пропафенон) обеспечивает:
Основными направлениями лечения фибрилляции предсердий (мерцательной аритмии) являются:
- Купирование пароксизма (приступа) аритмии
- Профилактика очередных приступов у пациентом с восстановившимся синусовым ритмом
- Поддержание адекватной частоты сердечных сокращений при сохраняющейся аритмии
- Профилактика осложнений аритмии
- Воздействие на факторы, способствующие аритмии
Купирование пароксизма фибрилляции предсердий
кардиоверсия (восстановление синусового ритма) выполняется двумя способами:
- при помощи лекарственных средств
- путем электроимпульсной терапии
Немедленное восстановление сердечного ритма возможно в сроки до 48 часов от момента возникновения аритмии. Фибрилляция предсердий ведет к образованию тромбов в предсердиях. При восстановлении правильного сердечного ритма эти тромбы могут быть выброшены из предсердий восстановившимся его регулярным сокращением и с током крови попасть в сосуды головы, закупорив ветви, соответствующие по размеру тромбу, вызвав инсульт. Считается, что срок до 48 часов относительно безопасен в плане образования значимых тромбов. В более поздние сроки перед мероприятиями по восстановлению сердечного ритма необходимо убедиться в его отсутствии (наиболее точный и быстрый метод – чреспищеводная эхокардиография) или провести курс лечения направленный на ликвидацию тромба. Поэтому пациенты, страдающие фибрилляций предсердий более 48 часов нуждаются в госпитализации.
Препаратами, используемыми для купирования пароксизма фибрилляции предсердий чаще всего являются амиодарон (Кордарон), пропафенон, прокаинамид, которые вводятся внутривенно. Возможно использование пропафенона (Пропанорма) в таблетках. Введение антиаритмических препаратов осуществляется врачом или обученным основам аритмологии средним медицинским работником! Любое антиаритмическое средство может вызвать аритмию (проаритмогенный эффект) и эта аритмия может оказаться опаснее для жизни, чем купируемая фибрилляция предсердий.
Самостоятельное применение таблетированных препаратов для купирования пароксизма фибрилляции предсердий допустимо только в том случае, если такой метод уже опробован во время стационарного лечения под наблюдением врача (стратегия «таблетка в кармане»). Чаще всего таким лекарством является пропафенон (Пропанорм).

Для купирования пароксизма трепетания предсердий можно использовать чреспищеводную электрокардиостимуляцию (ЧПЭКС). Это метод при котром в пищевод вводится тонкий электрод и устанавливается в том месте, где пищевод находится ближе всего к структурам сердца. Через этот электрод проводится воздействие на предсердия электрическими стимулами, которые прерывают патологическую циркуляцию электрических импульсов в тканях предсердий. В результате восстанавливается нормальный синусовый ритм или трепетание предсердий переходит в фибрилляцию, что также можно расценивать, как положительный эффект, поскольку эта форма аритмии легче поддается воздествию антиаритмических препаратов, а вероятность возникневения опасной для жизни частоты сердечных сокращений существенно меньше.
Профилактика очередных приступов фибрилляции предсердий (мерцательной аритмии)
осуществляется путем постоянного (в некоторых случаях может быть рекомендовано ограничение по времени) приема антиаритмических лекарственных препаратов. Такое лечение уменьшает вероятность новых пароксизмов мерцательной аритмии в два раза. Наиболее эффективны: амиодарон (Кордарон), дронедарон (Мультак), пропафенон (Пропанорм), хинидин, соталол (Сотагексал). Все указанные препараты обладают серьезными побочными эффектами, поэтому назначение и контроль обязательно осуществляются врачом. Для своевременного обнаружения склонности к проаритмогенному эффекту до начала лечения и через 1 — 3 дня после начала приема препарата выполняется электрокардиография. Дальнейшую периодичность записи ЭКГ устанавливает лечащий врач.
Эффективным методом предотвращения пароксизмов фибрилляции предсердий является операция катетерной абляции. Смысл операции в том, что при помощи специального катетера подводимого к тому месту предсердия, которое является источником хаотического возбуждения, выполняется воздействие, которое приводит к деструкции (разрушению) чрезмерно активных клеток. Патологическая электрическая активация предсердий прекращается и восстанавливается синусовый ритм.
Больным, которым выполняют операцию по поводу заболевания сердца (операция на венечных артериях, клапанах сердца и т.д.) возможно выполнение вмешательства, называемого хирургической абляцией. Она заключается в выполнении серии малых разрезов в стенке предсердия. Эти разрезы необходимы для изоляции очаг патологической электрической активности, который запускает мерцательную аритмию.
Поддержание адекватной частоты сердечных сокращений
при сохраняющейся аритмии позволяет поддерживать насосную функцию сердца на уровне, достаточном для сохранения трудоспособности и ведения относительно полноценной жизни.
Нормальным верхним порогом частоты сердечных сокращений у пациента с мерцательной аритмией является в покое 80 ударов в минуту, при средней физической нагрузке 110 ударов в минуту. Эти пороги условны и могут в разной степени хорошо переноситься разными пациентами. Напоминаем, что частота сердечных сокращений при этом нарушении сердечного ритма существенно колеблется. Поэтому имеется в виду средняя частота сердечных сокращений, определенная при подсчете пульса (а еще лучше ударов сердца при помощи фонендоскопа) не менее, чем за одну минуту. Автоматические аппараты для измерения артериального давления не подходят для измерения частоты сердечных сокращений при мерцательной аритмии. Возникают сложности и с измерением артериального давления. Об этом читайте в нашей статье "Измерение артериального давления при фибрилляции предсердий (мерцательной аритмии)".
При тенденции к тахикардии для урежения частоты сокращений сердца обычно применяют препараты следующих групп:
- бетаблокаторы. Наиболее эффективными и часто используемыми являются: биспоролол, карведилол, метопролол, небиволол,
- блокаторы кальциевых каналов. Их используют, если по каким-либо причинам бетаблокаторы использовать нельзя (например, у больных бронхиальной астмой). Это дилтиазем и верапамил,
- сердечные гликозиды. Чаще всего используется дигоксин, реже дигитоксин. В последнее время исследователи получают данные о том, что применение сердечных гликозидов у пациентов с мерцательной аритмией может быть связано с возникновением желудочковых аритмий (отдельный вид аритмий, не связанный с фибрилляцией предсердий, чаще возникает у тех, чье сердце уже было скомпрометировано сердечно-сосудистым заболеванием), что уменьшает продолжительность их жизни. Тем не менее, дигоксин может быть использован при малой эффективности других препаратов,
- амиодарон (Кордарон). Препарат редко используется с целью урежения сердечного ритма, однако может быть применен при неэффективности комбинированной терапии.
В случае невозможности контроля частоты сердечных сокращений при помощи упомянутых лекарственных средств, выполняется операция деструкции (разрушения) атриовентрикулярного узла (то место в сердце, где электрические импульсы из предсердий проводятся на желудочки). При этом прекращается поступление хаотических электрических сигналов предсердий к желудочкам. Однако самостоятельный ритм, который могут поддерживать структуры, находящиеся ниже атриовентрикулярного узла слишком редок (20 — 40 в мин.) и одновременно с операцией деструкции устанавливается постоянный электрокардиостимулятор.профилактике осложнений фибрилляции предсердий
В профилактике осложнений фибрилляции предсердий
основная роль отводится предотвращению тромбоэмболий. Как мы писали выше, фибрилляция предсердий способствует образованию внутрисердечных тромбов, которые, мигрируя с током крови, могут вызвать закупорку сосудов других участков тела (это и называется тромбоэмболией). Наиболее опасна тромбоэмболия сосудов головного мозга, приводящая к инсульту.
Для предотвращения образования тромбов в предсердиях назначаются антикоагулянты. Варфарин – антикоагулянт, который чаще всего назначается для предотвращения инсульта. Существует ряд новых антикоагулянтов, которые приходят на смену варфарину: дабигатран (Прадакса), ривароксабан (Ксарелто), апиксабан (Эликвис), эдоксабан (Севейса, Ликсиана). Эти препараты, в отличие от варфарина, не требуют регулярного выполнения лабораторного контроля, между ними существуют некоторые различия, которые учитываются при назначении препарата.
Часто возникает вопрос, а почему бы не использовать вместо антикоагулянтов привычный аспирин (в виде препататов типа Кардиомагнила, ТромбоАССа, Ацекардола или Аспирина Кардио) или сочетание аспирина с другими антиромбоцитарными средствами? Ответ на этот вопрос: НЕТ, это невозможно, поскольку аспирин и другие антитромбоцитарные средства не предотвращают тромбообразования в предсердиях, а следовательно, инсульта. Единственным исключением являются молодые люди, не имеющие кроме фибрилляции предсердий никаких факторов риска тромбоза. Относится ли пациент к их числу, должен решать только квалифицированный специалист и только с использованием специальной шкалы.
В некоторых случаях пациент с фибрилляцией предсердий не может переносить антикоагулянты. Методом профилактики тромбоэмболий при этом может стать установка специального устройства (окклюдера) в ушко предсердия. Это устройство как бы «затыкает» основное место образования тромбов. Операция малоинвазивна, но, к сожалению, не рекомендуется остальным страдающим фибрилляцией предсердий, поскольку после нее все равно рекомендуется использование антикоагулянтов.
Ответы на некоторые вопросы, связанные с приемом антикоагулянтов, переходу с одного препарата на другой содержатся в нашей статье: "Частые вопросы пациентов с мерцательной аритмией (фибрилляцией предсердий) и ответы на них. Часть 2"
Воздействие на факторы, способствующие аритмии
включает в себя:
- снижение веса (связь ожирения с фибрилляцией предсердий достоверно установлена),
- контроль артериального давления с достижением целевых уровней,
- лечение сердечной недостаточности,
- тренировку сердечно-сосудистой и дыхательной систем (интенсивные физические нагрузки не показаны лицам, страдающим постоянной или пароксизмальной фибрилляцией предсердий, однако и без физической нагрузки жить нельзя). О необходимых физических нагрузках читайте в нашей статье: "Достаточная физическая активность: какая интенсивность нагрузки необходима"
Дополнительная информация по проблеме фибрилляции предсердий:
По материалам ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS, 2016