Содержание:
Целью исследования являются определение и оценка дыхательных шумов (основного и побочных) над всей поверхностью легких.
В помещении, где проводится аускультация, должно быть тихо и тепло. Определение дыхательных шумов проводится в положении больного сидя, стоя (при длительном глубоком дыхании в результате гипервентиляции легких возможны головокружение или обморок у больного) или лежа (проводится у очень слабых больных).
Врач располагается сидя или стоя с учетом положения больного, но обязательно удобно, без напряжения. Стетоскоп плотно и герметично прижимают к грудной стенке. В каждой точке аускультации выслушивают 2 – 3 дыхательных цикла.
Последовательность аускультации лёгких спереди, в боковых отделах и сзади представлена на схемах. При выслушивании фонендоскоп устанавливается поочередно на симметричных участках грудной клетки справа и слева практически в тех же зонах, что и при проведении сравнительной перкуссии. Последовательность перемещения фонендоскопа на грудной клетке указана на схемах.
Аускультация спереди. Руки больного должны быть опущены. Врач становится спереди и справа от больного. Начинают аускультацию с верхушек легких. Фонендоскоп (стетоскоп) располагают в надключичной ямке таким образом, чтобы мембрана фонендоскопа (раструб стетоскопа) по всему периметру соприкасалась с поверхностью тела больного. Сосредоточив внимание на звуках, слышимых в наушниках фонендоскопа, оценивают звуки в течение всего дыхательного цикла (вдоха и выдоха). После этого фонендоскоп переставляют в симметричный участок другой надключичной ямки, где шумы выслушивают аналогично. Далее исследование продолжают, последовательно ставя фонендоскоп на симметричные участки передней стенки грудной клетки на уровне I, II и III межреберий, причем срединно-ключичная линия должна пересекать датчик фонендоскопа посередине. Далее прослушивают только правое лёгкое до его нижней границы.
Аускультация в боковых отделах. Больной продолжает дышать глубоко и равномерно. Врач просит его сложить руки в замок и поднять на голову. Фонендоскоп размещают на боковой поверхности грудной клетки в глубине подмышечной ямки. Выслушивают и оценивают дыхательные шумы в этой точке. После этого фонендоскоп переставляют в симметричный участок другой подмышечной ямки, где аналогично выслушивают и оценивают дыхательные шумы. Далее исследование продолжают, последовательно помещая фонендоскоп на симметричные участки боковой поверхности грудной клетки (в точки сравнительной перкуссии), опускаясь постепенно до нижней границы легких.
Аускультация сзади. Больного просят скрестить руки на груди. Фонендоскоп последовательно помещают в симметричные точки на уровне надостных ямок, в межлопаточное пространство и в подлопаточные области на уровне VII, VIII и IX межреберий.
По окончании аускультации оценивают результаты исследования:
1. какой (или какие) основной дыхательный шум (шумы) выслушивается во всех точках аускультации;
2. одинаков ли основной дыхательный шум в симметричных точках;
3. в) выслушивается ли какой-либо побочный дыхательный шум (шумы) с определением его (их) локализации.
При оценке основных дыхательных шумов проводят выслушивание в указанных зонах на фоне спокойного дыхания больного через нос. При наличии дополнительных дыхательных шумов прибегают к специальным приёмам для уточнения характера звуков: просят больного глубоко дышать ртом, выслушивают дыхание на фоне форсированного вдоха и выдоха, после откашливания, лёжа на боку или спине, более плотно прижав фонендоскоп, имитируют вдох после закрытия рта и носа, используют другие диагностические приёмы. Обнаруженные изменения дыхания и побочные дыхательные шумы описывают, используя принятые топографические ориентиры на грудной клетке (над-, подключичные области, подмышечные области, над-, меж-, подлопаточные области, уровень соответствующих рёбер и т. д.)
Алгоритм определения бронхофонии
Бронхофония – выслушивание с помощью фонендоскопа шепотной речи над поверхностью грудной клетки при произнесении шипящих звуков («шетьдесят шесть», «чашка чая»), при которой оценивается проведение голоса на поверхность грудной клетки; проводится в той же последовательности, что и аускультация.
Нормальная бронхофония – слышен неопределенный гул
Положительная бронхофония – произносимые слова становятся слышимы (уплотнение легочной ткани, большая полость в легком), сочетается с притуплением перкуторного звука, усилением голосового дрожания
Ослабление бронхофонии – произносимые звуки не слышны или резко ослаблены (повышенная воздушность)
Алгоритм осмотра области сердца и крупных сосудов
Сердечный горб.Развивается при врожденных пороках и приобретенных в раннем детстве.
Сердечный толчок — это пульсация слева от грудины широкой площади, распространяющаяся в эпигастральную область; бывает при гипертрофии правого желудочка.
Пульсация в области 2 – го межреберья справа у грудины – аневризма восходящей части аорты.
Пульсация в яремной ямке – значительное расширение аорты (атросклероз)
Алгоритм пальпации сердца
Верхушечный толчок
Для характеристики верхушечного толчка (его локализации, силы и площади) врач кладёт плашмя на область сердца ладонь правой руки, а затем, почувствовав верхушечный толчок, пальпирует его кончиками пальцев.
Верхушечный полчок определяется в положении небольшого наклона вперед при выдохе.
Свойства:
1. Локализация: 5 – е межреберье на 1 – 2 см кнутри от левой срединно — ключичной линии.
2. Площадь верхушечного толчка 1 – 2 см. 2
3. Сила умеренная.
При гипертрофии левого желудочка верхушечный толчок смещается влево и вниз, усилен, разлитой (локализацией будет считаться точка самого дальнего отклонения), резистентный. Площадь и сила верхушечного толчка уменьшается при ожирении, при узких ребрах, при эмфиземе. Верхушечный толчок усиливается при сморщивании края легкого и смещении сердца кпереди опухолью средостения.
Сердечный толчок
Определяется слева от грудины и несколько кнутри от верхушечного толчка в зоне абсолютной тупости сердца, образованной правым желудочком. В норме он не определяется, только у худощавых он еле заметен. Появление усиленного сердечного толчка свидетельствует о наличии гипертрофии правого желудочка.
Алгоритм определения границ относительной тупости сердца.
Вначале определяют нижнюю границу правого лёгкого по срединно-ключичной линии (в норме – VI ребро). Затем палец плессиметр переносят на одно межреберье выше и ставят его параллельно правой границе (в норме — IV межреберье). Перкутируют, постепенно перемещая палец-плессиметр по межреберному пространству по направлению к сердцу до появления притупленного перкуторного звука. По наружному краю пальца, обращенному к ясному перкуторному звуку, отмечают правую границу сердца (в норме — 1 см кнаружи от правого края грудины).Она образована правым желудочком и правым предсердием. При гипертрофии правого желудочка смещается кнаружи.
Левую границу сердца определяют в том же межреберье, где расположен верхушечный толчок (норма – в 5 межреберье, 1-2 см кнутри от левой срединно-ключичной линии). Она образована левым желудочком, при гипертрофии левого желудочка смещается кнару
Верхнюю границу сердца определяют, отступя 1 см кнаружи от левого края грудины (норма – на III ребре или в III межреберье). Она образована ушком левого предсердия, при гипертрофии левого предсердия смещается вверх.
 Аускультация легких: основные дыхательные шумы(везикулярное и бронхиальное дыхание)
Аускультация легких: основные дыхательные шумы(везикулярное и бронхиальное дыхание)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
Национальный медицинский университет имени А.А.Богомольца
на методическом совещании кафедры
пропедевтики внутренней медицины № 1
Зав.каф. ________________ профессор В.З.Нетяженко
“______” _____________ 2011г.
МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
ПРИ ПОДГОТОВКЕ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
| Учебная дисциплина | Пропедевтика внутренней медицины |
| Модуль № 1 | Основные методы обследования больных в клинике внутренних болезней |
| Смысловой модуль № 2 | Физикальные методы обследования бронхо-легочной системы |
| Тема занятия | Аускультация легких: основные дыхательные шумы(везикулярное и бронхиальное дыхание) |
| Курс | ІІІ |
| Факультеты | ІІ, ІІІ медицинские, факультет подготовки врачей для ВСУ |
Выслушивание легких использовалось еще в глубокой древности, со времен Гиппократа когда отображенные звуковые феномены в легких сравнивали со скрипом кожного ремня, с шумом кипения уксуса. В современных условиях этот безопасный и простой в выполнении метод клинического обследования больных является широко применимым и ценным для диагностики нарушений в бронхо-легочной системе. Методика аускультации легких применяется у всех категорий больных, независимо от возраста, условий пребывания больного и тяжести его состояния Простой, но диагностически ценный метод можно использовать при наличии фонендоскопа и при его отсутствии, непосредственно ухом врача.
1. Трактовать физические и физиологичные основы дыхания.
2. Распознавать бронхиальное и везикулярное дыхание, анализировать имеющиеся изменения дыхательных шумов.
3. Объяснять механизм усиления везикулярного дыхания, условия, которые способствуют его усилению при физиологических состояниях и усиление при поражении центральной нервной системы.
4. Объяснять механизм образования бронхиального дыхания, указывать вероятные изменения легочной ткани, которые вызывают появление патологического бронхиального дыхания.
5. Демонстрировать правила аускультации легких.
6. Изобразить схему точек аускультации на передней, боковых и задней поверхностях грудной клетки.
7. Применять диагностические приемы для уточнения типов дыхания и определения его изменений.
8. Определять качественные изменения везикулярного дыхания, особенности аускультации жесткого, пуэрильного, саккадированного дыхания.
- Рисовать схему формирования патологического бронхиального дыхания, в частности, амфорического.
- 3.Базовые знания, умения, навыки, необходимые для изучения темы (междисциплинарная интеграция)
Название предыдущей дисциплины
4.Задание для самостоятельного труда во время подготовки к занятию.
4.1.Перечень основных терминов, которые должен усвоить студент.
- Ausculto, are — слушаю, вслушивааюсь;
2. Auscultatio, onis — выслушивание;
3. Stethos (грець.) — грудь ;
4. Phone (грець.) — голос, звук;
5. Phonatio, onіз — голосовое звучание;
- Amphora, ae (грець.) — горшок с узким горлом (отсюда “амфорическое дыхание”);
7. Puer, eris — мальчик (отсюда пуэрильное дыхание);
- Saccus (грець) — мешок, сумка (отсюда саккадированное, или прерывистое дыхание);
9. Bronchophonia, ae — проведение голоса;
10.Africtus, us — трение;
11.Frictio, onis — втирание;
12.Succussio, on is — встряхивание;
13.Rhonchus. (грець) — хрип, свист, сопение;
14.Siecus, а, urn — сухой;
16.Sibilans, ant is — свистящий;
17.Foane, are — звучать, выдавать звук;
18.Sonorum, а, urn — звонкий ,громкий;
19.Crepitus, us — жужжащий;
20.Crepitatio, onіз — крепитация;
21.Crepitatio indux — начальная крепитация;
22.Crepitatio redux — конечная крепитация.
4.2 Теоретические вопросы к занятию.
- Какие правила аускультации легких?
- Что такое ориентировочная аускультация легких и когда она применяется?
- Какие аускультативные особенности везикулярного дыхания?
- Какие количественные изменения везикулярного дыхания и их диагностическое значение?
- Какие бывают качественные изменения везикулярного дыхания и их диагностическое значение?
- Какие аускультативные особенности бронхиального дыхания?
- Что такое патологическое и физиологичное бронхиальное дыхание?
- Какие есть разновидности бронхиального дыхания?
- Что такое бронхофония? Методика ее определения.
4.3. Перечень практических заданий, которые выполняются студентом на занятии.
1. Указать на поверхности грудной клетки анатомические ориентиры на передней, задней и боковых поверхностях.
2. Продемонстрировать методику опроса больного.
3. Провести осмотр грудной клетки и определить симптомы.
4. Исследовать голосовое дрожание, указать его изменения.
5. Обозначить точки для аускультации легких.
5. Содержание темы занятия.
Аускультация легких — основной метод исследования органов дыхания. Внедрена в клиническую практику Реке Лаенеком в 1819 г. Он описал везикулярное и бронхиальное дыхание, сухие и влажные хрипы, крепитацию, шум трения плевры. Во врачебной практике применяется как методика аускультации легких с помощью стетоскопа, фонендоскопа, так и непосредственная аускультация ухом исследователя (особенно у маленьких детей).
Правила аускультации легких:
1. стетоскоп ставят в строго симметричных точках правой и левой половины грудной клетки;
2. выслушивание начинают спереди в надключичных и подключичных областях, постепенно спускаясь книзу, потом выслушивают легкие сзади в над-меж-и подлопаточных областях, в подмышечных участках;
- при выслушивании основных дыхательных шумов, больной должен дышать спокойно и ровно через нос при закрытом рте;
4. положение больного может быть любым, однако удобным нужно считать стоячее, или сидячее со скрещенными руками на груди;
При аускультации легких сначала сравнивают дыхательные шумы в разные фазы дыхания, оценивают их характер, длительность, силу (звучность). По своему характеру дыхательные шумы могут быть разделены на два типа: везикулярное и бронхиальное дыхание.
ВЕЗИКУЛЯРНОЕ ДЫХАНИЯ — это мягкий, дующий, как бы присасывающий звук, который напоминает «ф». В начале вдоха он слабый, плохо выслушивается, потом быстро усиливается, а с началом выдоха резко ослабляется и выслушивается только в первой трети выдоха. Относительно происхождения везикулярного дыхания до этого времени нет единственной мысли. Существует такая точка зрения, что это ларингеальний шум, видоизмененный при его распространении по бронхиальному дереву. Согласно другой теории, везикулярный дыхательный шум является самостоятельным шумом, который образуется в легочной паренхиме в связи с проникновением воздуха в легочные альвеолы что, вызывает напряжение стенок альвеол.
БРОНХИАЛЬНОЕ ДЫХАНИЕ — это дыхательный шум, который напоминает звук «х» причем выдох более громок, более груб и более длинен, чем выдох. Образуется этот шум в горле при прохождении воздуха через голосовую щель. Так как при выдохе голосовая щель более сужена, чем при вдохе, то звук, который образуется при этом, сильнее, более грубый ,более длинный. Это так называемый ларингеальний, трахеальный или бронхиальный шум. Физиологичное бронхиальное дыхание выслушивается над горлом (ларингеальное), трахеей (трахеальное) и над участком главных бронхов (собственно бронхиальное) — спереди на рукоятке грудины ,сзади в верхней части межлопаточного промежутка, особенно на уровне III-IV грудных позвонков. Бронхиальное дыхание, которое выслушивается за пределами указанных участков, является патологическим. Оно возникает в тех случаях, когда в легких имеются участки уплотнения достаточной величины , или полости, которые соединяются с бронхом. Другими словами, для возникновения бронхиального дыхания на не большом участке необходимо улучшение проведения ларингеального шума или его усиление (благодаря резонансу полостей).
Для того, чтобы бронхиальное дыхание четко выслушивалось, необходимы еще два условия: 1) известная величина очага инфильтрации или полости (не менее 2-3 см в диаметре при поверхностном их расположении), 2) проходимость основных бронхов в пораженном участке (отсутствие их обтурации).
Бронхиальное дыхание разнообразного происхождения в типичных случаях можно различать по свойствам звука. Так, бронхиальное дыхание при уплотнении легкого отличается своей интенсивностью (громкое) и высотой. При сдавленном легком, оно характеризуется незначительной интенсивностью (тихое) и доносится как бы издалека. Бронхиальное дыхание, связанное с образованием полостей, приобретает часто особенный характер, тембру (амфорическое или металлическое бронхиальное дыхание).
Иногда над правой верхушкой выслушивается дыхание, которое являет собой что-то среднее между везикулярним и бронхиальным дыханием, как бы смесь их. Это так называемое смешанное или бронховезикулярне дыхание.
ОСОБЕННЫЕ ФОРМЫ ВЕЗИКУЛЯРНОГО ДЫХАНИЯ
К ним относят так называемое пуэрильное и саккадированное дыхание. Пуэрильное — это резко выраженное везикулярное дыхание с четким выдохом у детей. Оно сохраняется у них до 12-14 годов и объясняется, помимо наличия у них тонкой и эластичной грудной клетки, еще и относительным сужением просвета бронхов. Саккадированное или прерывистое -это везикулярное дыхание, которое проявляется рядом отдельных коротких вдохов, которые, в свою очередь, перерываются такими же короткими паузами. Причина такого дыхания заключается в неравномерном сокращении дыхательных мышц (мышечная дрожь, усталость, заболевание мышц). Если саккадированное дыхание выслушивается на ограниченном участке, то оно указывает на сужение мелких бронхов в этом участке легких.
ВАРИАНТЫ ИЗМЕНЕНИЙ ВЕЗИКУЛЯРНОГО ДЫХАНИЯ
1. Усиление: а) физиологическое
2. Ослабление а) физиологическое
3. Удлинение фазы выдоха
Физиологическое изменение дыхания в сторону усиления происходит на обеих сторонах грудной клетки и наблюдается у людей с тонкой грудной клеткой. Патологические изменения происходят или одновременно в обеих легких, или в одном (возможно на ограниченном участке)
Указанные изменения везикулярного дыхания находятся в зависимости от следующих моментов: 1) усиление или ослабление движений и вентиляционной функции легких; 2) просвет дыхательных путей, особенно мелких бронхов; 3) количество альвеол, которые принимают участие в дыхании и качестве их стенок; 4) наличию препятствий для проведения дыхательных шумов через грудную стенку.
При бронхитах нередко выслушивается так называемое жесткое дыхание, обусловленное набуханием слизистой оболочки бронхов.
БРОНХОФОНИЯ — метод выслушивания проведения голоса на грудную клетку. Это эквивалент метода определения голосового дрожания, поскольки изменяется параллельно ему и имеет такое же значение. Больной произносит шепотом слова, в состав которых входит буква «р», например, «тридцать три». В физиологических условиях этот звук выслушивается достаточно слабо и одинаково с обеих сторон. Усиление проведения голоса свидетельствует о наличии уплотнения легочной ткани.
Преимущество метода выслушивания шепота заключается в том, что он достаточно чувствителен, щадит больного и может быть использован у ослабленных людей с тихим голосом.
Материалы для самоконтроля:
А. Задания для самоконтроля:
1. Нарисовать схему строения правого и левого легкого.
2. Указать порядок проведения аускультации на разных поверхностях легких.
3. Указать алгоритм аускультации и дать интерпретацию изменения основных дыхательных шумов.
Б. Тестовые вопросы для самоконтроля.
1. При каких условиях выслушивается пуэрильное дыхание?
- При спадении легочной ткани.
- При наличии жидкости в полости плевры.
- У людей преклонных лет.
- У детей 5-13 лет.
- У взрослых спортсменов.
2. Саккадированное дыхание свидетельствует о:
1. Начале воспалительных изменений в бронхах.
- Об аномалии доли легкого.
- Бывает у лежащих больных.
- Выслушивается над трахеей.
- Имеется при пороках сердца.
3.Когда возникает ослабленное везикулярное дыхание?
1.При пневмонической инфильтрации легких.
2.При пуэрильном дыхании.
3. При дыхании Куссмауля.
4.При физической нагрузке.
5.При тонкой грудной стенке.
4.При синдроме уплотнения легочной ткани выслушивается:
1.Жесткое везикулярное дыхание.
2.Ослабленное везикулярное дыхание.
3.Патологическое бронхиальное дыхание.
4.Усиленное везикулярне дыхание.
5. При толстостенном абсцессе легких, который опорожнился через бронх выслушивается:
- Усиленное везикулярне дыхание.
- Амфорическое дыхание.
- Ослабленное везикулярное дыхание.
- Жесткое везикулярное дыхание.
- Дыхание возвращается к неизмененному везикулярному.
6. Когда возникает бронхофония:
1. При эмфиземе легких.
2. При наличии экссудата в полости плевры.
3. При пневмотораксе.
4. При уплотнении легочной ткани.
5. При бронхоэктатической болезни.
7. При поражении какой части бронхо-легочного дерева возникает саккадированное везикулярное дыхание:
2. Больших бронхов.
4. Бронхов среднего калибра.
8. Какие причины возникновения патологического бронхиального дыхания:
1. Бронхиальная астма.
2. Обструкция бронха опухолью, инородным телом.
3. Эмфизема легких.
4. Большая опухоль легких.
5. Бронхоэктатитическая болезнь.
9. При накоплении жидкости в плевральной полости выслушивается:
1. Жесткое везикулярне дыхание.
2. Ослабленное везикулярное дыхание или дыхательные шумы отсутствуют.
3. Амфорическое дыхание.
4. Саккадированное дыхание.
5. Бронхиальное дыхание.
10. Усиление бронхофонии может наблюдаться при:
1. Накоплении жидкости в плевральной полости.
2. Образовании полости, соединенной с бронхом.
3. Накоплении газа в плевральной полости.
4. Повышение воздушности легких.
5. Дыхательной недостаточности.
11. Где выслушивается нормальное бронхиальное дыхание:
1. Над всей поверхностью легких.
2. Паравертебрально к III-IV грудным позвонкам.
3. Над верхушками легких.
4. В нижних отделах правого легкого.
5. Над полулунным пространством Траубе.
12. При физикальном исследовании органов дыхания у больного найдено: в нижних отделах правого легкого при пальпации – усиление голосового дрожания, при перкуссии – тупой перкуторный тон, аускультативно – бронхиальное дыхание. Для какого процесса в легких это характерно:
1. Накопление жидкости в плевральной полости.
2. Накопление газа в плевральной полости.
3. Образование полости в легкие.
4. Уплотнение легочной ткани.
5. Увеличение воздушности легочной ткани.
13. Амфорическое бронхиальное дыхание возникает при:
1. Эмфиземе легких.
2. Воспалительной инфильтрации легких.
4. Над жидкостью в плевральной полости.
5. Над каверной, соединенной с бронхом.
14. Какие из ниже перечисленных признаков присущие синдрому повышения воздушности легочной ткани:
1. Ясный легочный перкуторный тон, усиленное везикулярное дыхание.
2. Тупой перкуторный тон, бронхиальное дыхание.
3. Коробочный перкуторный тон, ослабленное везикулярное дыхание.
4. Притупленный тимпанит, саккадированное дыхание.
5. Тупой тон, ослабление везикулярного или отсутствие дыхания.
15. К количественным изменениям везикулярного дыхания относятся:
1. Саккадированное дыхание.
2. Амфорическое дыхание.
3. Усиление везикулярного дыхания.
4. Везикуло-бронхиальное дыхание.
5. Везикулярное дыхание с продленным выдохом.
16. При синдроме накопления газа в плевральной полости выслушивается:
1. Жесткое везикулярное дыхание.
2. Усиленное везикулярное дыхание.
3. Патологическое бронхиальное дыхание.
4. Значительно ослабленное везикулярное дыхание или отсутствует.
5. Амфорическое дыхани.
17. Где в норме выслушивается везикулярное дыхание:
1. Над всей поверхностью легких.
2. Паравертебрально на уровне III-IV грудных позвонков.
4. В области грудины.
5. Над полулунным пространством Траубе.
В. Ситуационные задачи.
1.Больная Б. 17, лет жалуется на повышенную нервозность, изменения артериального давления в сторону частого снижения. Наблюдается у врача по поводу вегетативно -сосудистой дистонии. При аускультации легких выслушивается саккадированное дыхание. Объяснить механизм его образования.
2.Больной Д. 58, лет жалуется на одышку при быстрой ходьбе. Гиперстенического строения с признаками ожирения. Никогда не болел.За время пребывания на пенсии набрал 16 кг веса. При аускультации легких везикулярное дыхание очень ослаблено. Указать причину количественного изменения везикулярного дыхания.
3.У больного во время алкогольной комы выслушивается патологический тип дыхания Куссмауля. При аускультации легких обнаружено усиленное везикулярное дыхание – какая причина его появления?
- Основы внутренней медицины: пропедевтика внутренних болезней ( под.ред. О.Г.Яворского, Киев «Здоровья» 2004)
- Шкляр В.С. Диагностика внутренних болезней – К. «Высшая школа»,1972
- Пропедевтика внутренних болезней (под ред. Василенко В.Х. и Гребенева А.А. – М. :Медик, 1989.
- Пропедевтика внутренних болезней за ред.чл.-кор АМН Украины, проф. В.Ф.Москаленко, проф. И.И.Сахарчука. Киев, “Книга плюс” 2007.
- Пропедевтика внутрішніх хвороб (под.ред проф. ЮЛ. Децика), Ки]в, 1998.
- Никула Т.Д. и співавт. Пропедевтика внутрішніх хвороб, Ки]в 1996.
- Нетяженко В.З. Алгоритмы диагностики в клинике внутренних болезней, Киев 1996.
- Губергриць А.Я. «Непосредственное исследование больного, 1972г.
Аускуляция сердца — это выслушивание его тонов на определенных точках ри помощи обычного фонендоскопа. Данный метод диагностики позволяет определить патологические ритмы, шумы в сердце.
Аскуляцию проводят как взрослым, так и детям в случаях, когда пациент жалуется на проблемы с сердцем. Вовремя проведенное простое обследование позволяет избежать сложных патологических процессов.
Что такое аускультация сердца
Сердце – сложный орган, который состоит из мышц, соединительнотканных структур, клапанов. Клапаны отграничивают предсердия от желудочков, сердечные камеры — от крупных артерий.
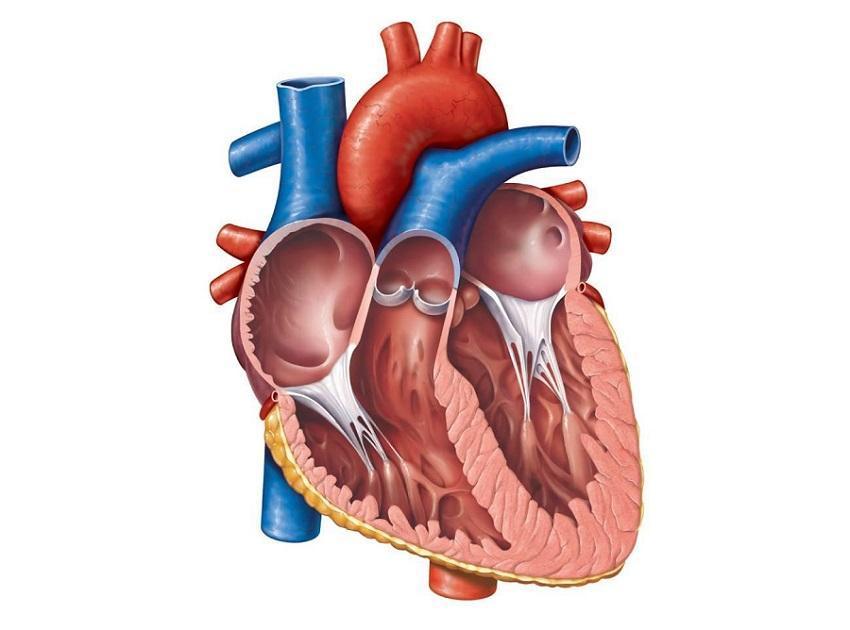
Во время сердечной деятельности отдельные части органа сокращаются, что приводит к перераспределению крови по полостям. Сокращения сопровождаются звуковыми колебаниями, распространяющимися по тканевым структурам грудной клетки.
Доктор прослушивает звучание органа посредством фонендоскопа – прибора, созданного для выслушивания лёгких, сердечной мышцы. Методика позволяет определить тембр, частоту звуковых волн, выявить шумы, сердечные тоны.
Плюсы и минусы метода
Аускультация является ценным догоспитальным методом исследования, его применяют до лабораторных тестирований. Аускультация не требует использования специфической аппаратуры, она позволяет врачу выставить предварительный диагноз, опираясь только на опыт и знания.
Аускультация сердца проводится для диагностики сердечных болезней.
- Миокардита.
- Нарушения сердечной проводимости, при которой изменяется частота сокращений органа.
- Перикардита, когда воспаление локализуется в околосердечной сумке. Прослушивается трение.
- Эндокардита, при котором появляются шумы, свойственные порокам из-за воспаления клапанов.
- Ишемии.
- Пороков сердца врождённой либо приобретённой этиологии. Шумы появляются вследствие нарушения кровообращения в сердечных камерах.
- Гипертрофии желудочков.
Важно! Аускультация позволяет выявить проблемы с сердечной мышцей на начальном этапе, и отправить человека на детальное обследование в кардиологическое отделение.
Недостаток аускультации заключается в необходимости дообследования. Невозможно выставить окончательный диагноз, основываясь только на результатах этого метода.
Как проходит процедура
Алгоритм аускультации сердца заключается в следующем. Врач при благоприятных условиях в кабинете (хорошее освещение, относительная тишина) должен провести предварительный опрос и осмотр пациента, попросив его раздеться и освободить грудную клетку.
Далее с помощью фонендоскопа или стетоскопа после аускультации легочных полей врач определяет точки выслушивания сердца. При этом он интерпретирует полученные звуковые эффекты.
Точки аускультации сердца определяются положением клапанов в сердечных камерах и проецируются на переднюю поверхность грудной клетки и определяются по межреберьям справа и слева от грудины.
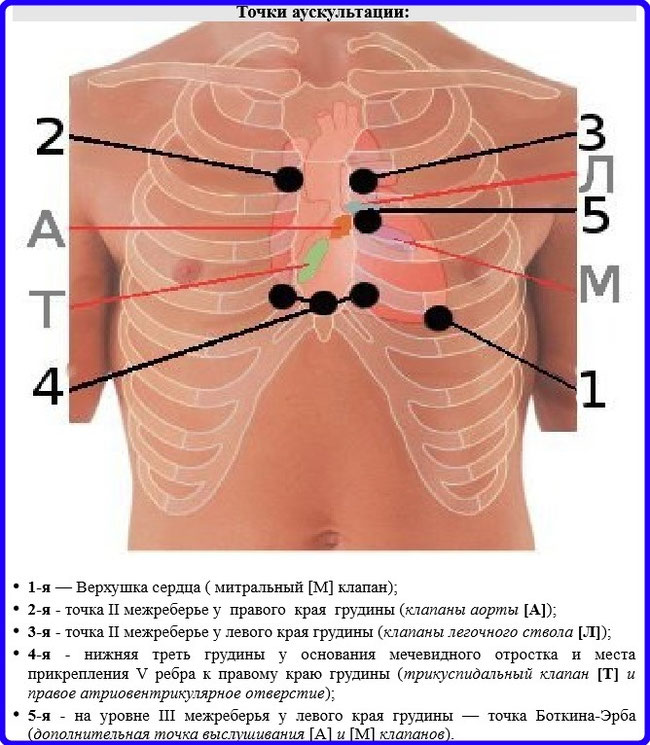
Первая точка
Локализуется в участке верхушечного толчка, и оценивает функционирование митрального клапана, левого атриовентрикулярного участка. Располагается в нескольких сантиметрах от соска в 5-ой межрёберной части.
Изначально оценивается тон после продолжительной паузы, затем – после короткой. У здорового человека первый звуковой эффект в зоне верхушечного толчка интенсивнее второго.
Нередко на этом месте доктор прослушивает добавочный третий тон. Это может указывать на заболевания сердца либо на молодой возраст человека.

Вторая точка
Эта точка аускультации сердца прослушивается в области 2-го правого межрёберного пространства. Оценивается функционирование аорты, клапанов сердца. Манипуляция проводится при условии задержки дыхания. Задача специалиста – определить двухтональность сокращений.

Третья точка
Локализуется во 2-ом левом межрёберном пространстве. Врач прослушивает клапаны лёгочной артерии. После выслушивания трёх точек необходимо повторить манипуляцию, поскольку все тона должны характеризоваться равной громкостью звучания.

Четвёртая точка
Располагается в зоне основания грудной клетки в области 5-го межрёберного пространства. Предполагает выслушивание клапанов и правого атриовентрикулярного участка.

Пятая точка
Имеет и другое название – зона Боткина-Эрба. Локализуется в 3-ем левом межрёберном пространстве. В этой области также прослушивают клапаны аорты. Во время аускультации пациент должен задержать дыхание.

Аускультация у ребёнка
Диагностика тонов сердца у детей проходит с помощью детского фонендоскопа. Врач осуществляет аускультацию детского сердца по той же схеме, как и для взрослых. Дифференцируется только интерпретация результатов.

Сокращение органа у младенцев характеризуется отсутствием пауз между сокращениями. Стук является равномерным. Если подобный сердечный ритм выявляется у взрослых, диагностируется эмбриокардия, которая указывает на наличие миокардита, агональных явлений, шока.
У детей старше 2 лет прослушивается увеличение 2-го тона на лёгочной артерии. Это не является патологическим признаком, при условии отсутствия шумов диастолического и систолического характера.
Такие шумы часто выявляются у детей до 3 лет при врождённых пороках, а после 3 лет – при ревматических патологиях.
В подростковом периоде могут прослушиваться шумы в участках клапанной проекции. Это объясняется биологической перестройкой организма, и не является патологией.
Интерпретация результатов
Сердечные тона являются звуками, издаваемыми элементами сердца. Тона дифференцируют на систолические (первые) и диастолические (вторые). Систолические звуковые эффекты сопровождают сокращение органа, они образуются следующим образом:

- При захлопывании трёхстворчатого и митрального клапана, что образует специфическую вибрацию.
- При сокращении мышц предсердий и желудочков, что сопровождается эвакуацией крови.
- При колебании аортальных стенок и лёгочной артерии во время продвижения крови по ним.
Второй тон появляется в период расслабления сердечной мышцы – диастолы. Диастолический эффект образуется при захлопывании лёгочной артерии и аортальных клапанов.
Также выделяют постоянные, непостоянные и добавочные тона.
Изменение звучности сердечных тонов:
- Ослабление 1 тона наблюдается при миокардите – воспалении сердечной мышцы, дистрофии миокарда, недостаточности митрального и трикуспидального клапана.
- Усиление первого тона происходит при сужении митрального клапана – стенозе, выраженной тахикардии и изменениях сердечного ритма.
- Ослабление второго тона отмечается у больных с падением артериального давления в большом либо в малом кругах кровообращения, недостаточности аортального клапана и пороках развития аорты.
- Усиление второго тона имеет место при повышении артериального давления, уплотнении стенок или атеросклерозе аорты, стенозе клапана легочной артерии.
- Ослабление обоих тонов наблюдается при ожирении пациента, дистрофии и слабой работе сердца, миокардитах, скоплении жидкости в полости сердечной сумки после воспалительного процесса или травмы, выраженной эмфиземы легких.
- Усиление обоих тонов наблюдается при повышенной сократимости сердца, тахикардии, анемии, истощении пациента.
Шум – это аномальный звуковой эффект, накладывающийся на сердечные тоны.
Важно! Шум всегда возникает вследствие аномальных токов крови в полостях сердца или при прохождении ее через клапаны.
Шумы оценивают на каждой из пяти точек, что позволяет сориентироваться, какой из клапанов работает неправильно.
Важно оценивать громкость, звучность шумов, распространенность их в систолу и диастолу, продолжительность и другие характеристики.
- Систолический шум, то есть шум на протяжении первого тона, может свидетельствовать о миокардите, поражении сосочковых мышц, недостаточности двух- и трехстворчатого клапанов, пролапсе митрального клапана, стенозах аортального и легочного клапанов, дефекте межжелудочковой и межпредсердной перегородки, атеросклеротических изменениях сердца.Систолические шумы иногда могут присутствовать при МАРС или малых аномалиях развития сердца – когда в структуре органа и магистральных сосудов есть некие анатомические особенности. Эти особенности никак не влияют на работу сердца и кровообращение, но могут обнаруживаться при аускультации или ультразвуковых исследованиях сердца.
- Диастолический шум более опасен и практически всегда свидетельствует о заболевании сердца. Такие шумы бывают у пациентов со стенозами митрального и трикуспидального клапанов, недостаточной функцией аортального и легочного клапанов, опухолями – миксомами предсердий.
Также можно выявить патологические сердечные ритмы:
- Ритм галопа – один из самых опасных аномальных ритмов. Этот феномен возникает при расщеплении сердечных тонов и по звучанию похож на топот копыт «та-ра-ра». Такой ритм появляется при тяжелой декомпенсации сердца, остром миокардите, инфаркте миокарда.
- Ритм маятника – это двучленный ритм с одинаковыми паузами между 1 и 2 тонами сердца, возникающий у пациентов с артериальной гипертензией, кардиосклерозом и миокардитом.
- Ритм перепела звучит как «спать по-ра» и сочетается с митральным стенозом, когда кровь с огромным усилием проходит через узкое кольцо клапана.