Содержание:
Аортальная регургитация — это патологический поток из аорты обратно в сердце, возникающий в результате неполного закрытия аортального клапана, что наблюдается при аортальной недостаточности.
Виды патологии
Аортальная недостаточность классифицируется исходя из объема кровяного потока из аорты в сердце. Существует 4 степени данной патологии:
- I степень: струя не выходит за пределы выносящего тракта левого желудочка.
- II степень: струя распространяется до передней митральной створки.
- III степень: доходит до уровня сосочковых мышц.
- IV степень: может достигать стенки левого желудочка.

Аортальная регургитация является признаком клапанной недостаточности, которая бывает острой и хронической. Острая форма заболевания провоцирует стремительное нарушение гемодинамики, а если человеку не будет оказана своевременная медицинская помощь, повышается вероятность развития кардиогенного шока. Для хронической аортальной недостаточности характерно отсутствие ярко выраженных симптомов. Постепенно развивается дисфункция левого желудочка, спровоцированная застоем венозной крови в малом круге. Также поражаются коронарные артерии и снижается диастолическое артериальное давление. Хроническая аортальная регургитация приводит к постепенному снижению сократимости левого желудочка.
Причины
Хроническая форма вызвана:
- Патологией аортального клапана:
- ревматизмом;
- бактериальным эндокардитом;
- аутоиммунными заболеваниями: ревматоидным артритом, красной волчанкой;
- атеросклерозом;
- тяжелыми травмами грудной клетки;
- заболеваниями желудочно-кишечного тракта: болезнью Уиппла, болезнью Крона;
- поражением клапана, возникшим как побочное действие некоторых медикаментов;
- изнашиванием биопротеза клапана.
Острая недостаточность клапана аорты также провоцируется поражением клапана, корня и восходящей аорты. К причинам патологии относят:
- тяжелые травмы грудной клетки;
- инфекционный эндокардит;
- дисфункцию клапана-протеза;
- расслоение аневризмы аорты;
- парапротезную фистулу.
Симптоматика
Хроническая аортальная недостаточность проявляет себя, когда у человека нарушаются функции левого желудочка. Симптомы:
- одышка (сперва наблюдается лишь при физической нагрузке, а в состоянии покоя свидетельствует о прогрессировании недуга);
- брадикардия, чаще всего в ночное время;
- стенокардия (реже).
Острая форма недуга характеризуется следующими проявлениями:
- тяжелой одышкой;
- обморочным состоянием;
- болью в груди;
- упадком сил.
Острая аортальная регургитация, возникающая при клапанной недостаточности, имеет аналогичные с расслоением аорты признаки. Поэтому, если у человека наблюдаются перечисленные выше симптомы, ему необходима экстренная помощь врачей.
Также существуют симптомы, свидетельствующие о недостаточности аортального клапана:
- ритмичное изменение (пульсация) окраски языка, неба, миндалин и ногтевых пластин;
- сужение зрачков, чередующееся с их расширением;
- выраженный пульс в височных, сонных и плечевых артериях;
- бледность кожи.
Если человек обнаружил у себя подобные симптомы, он должен обратиться к кардиологу. Аортальная недостаточность, как и любое другое заболевание сердца и сосудов, должна своевременно диагностироваться.
Диагностика
Современные методы исследования помогают не только поставить точный диагноз, но и определить степень заболевания. При подозрении на аортальную регургитацию и аортальную недостаточность пациенту нужно пройти следующие исследования:
- Электрокардиограмму: информативна лишь при тяжелой степени недуга.
- Фонокардиограмму: прослушивается диастолический шум, идущий после второго тона.
- Рентгенографию сердца: выявляет увеличение размера органа за счет укрупнения левого желудочка и расширения восходящей части аорты.
- Эхокардиографию: наиболее информативный метод диагностики.
- Аортографию: определяется степень регургитации.
- Катетеризацию: оценка волны регургитации и легочно-капиллярного давления (при исследовании правых отделов), оценка амплитуды пульсового давления (левых отделов).
Лечение
Если у человека острая форма аортальной недостаточности, то ему показана срочная замена аортального клапана. Это открытая кардиохирургическая операция, предусматривающая удаление пораженного клапана и имплантацию его искусственного, полноценно функционирующего аналога. После операции показан прием:
- вазодилататоров;
- инотропных препаратов.
Операция по замене клапана сопряжена с высоким риском осложнений. Людям с перенесенным инфарктом миокарда и тяжелой недостаточностью левого желудочка она запрещена.
Лечение хронической аортальной недостаточности зависит от симптомов, которые испытывает пациент. Если проявления заболевания мешают полноценной жизни, человеку показана замена клапана аорты.
При незначительных симптомах болезни человеку следует снизить интенсивность физических нагрузок и регулярно посещать кардиолога. Для оптимизации функций левого желудочка врач может назначить вазодилататоры. При желудочковой недостаточности также могут прописываться диуретики (Верошпирон, Верошпилактон) и ингибиторы ангиотензин-превращающего фермента (Лизиноприл). При подобном диагнозе не рекомендуется принимать бета-адреноблокаторы в большой дозе.
Для пациентов с таким недугом и тех, кому была выполнена операция по имплантации искусственного клапана, крайне важно проводить профилактику инфекционного эндокардита. Ее суть заключается в приеме антибиотиков, особенно при следующих медицинских процедурах:
- лечении и удалении зубов;
- удалении гланд и аденоидов;
- операции мочевыводящих путей или предстательной железы;
- операции на органах желудочно-кишечного тракта.
Профилактику инфекционного эндокардита обеспечивают препараты:
Антибиотики принимают строго по расписанной врачом схеме.
Нарастание интенсивности симптомов аортальной недостаточности является показанием к прерыванию беременности.
Прогноз и рекомендации
Если у человека аортальная регургитация II (III) степени тяжести протекает без каких-либо признаков, а дисфункция левого желудочка отсутствует, то прогноз будет благоприятным. Для пациентов с I степенью недостаточности аортального клапана вероятность 10-летней выживаемости может достигать 95 %, со II (III) — 50 %. Наиболее неблагоприятный прогноз для пациентов с тяжелой, IV степенью, аортальной регургитации. Недостаточность левого желудочка, отягощенная ишемией миокарда, повышает вероятность внезапного летального исхода.
Людям с незначительной аортальной регургитацией показано наблюдение у кардиолога и ежегодное выполнение эхокардиограммы. Аналогичная рекомендация актуальна и для больных с тяжелой аортальной недостаточностью, протекающей на фоне полноценного функционирования левого желудочка. Если диагностировано расширение корня аорты, рекомендуется следить за масштабом патологии минимум раз в год. Пациентам рекомендован здоровый образ жизни: отказ от алкоголя и курения, контроль массы тела, избегание стрессов и переутомления, умеренные физические нагрузки.
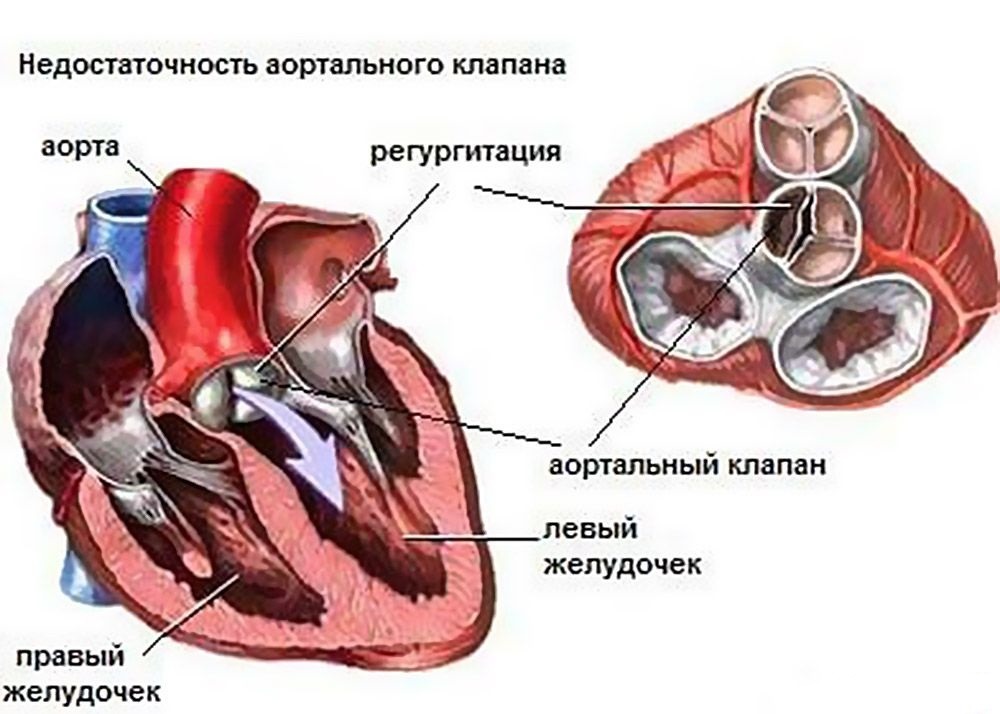
Аортальная регургитация являет собой гемодинамические нарушения, которые заключаются в неполном закрытии аортального клапана, результатом чего является противоестественный ток крови из аорты обратно в левый желудочек во время расслабления сердца (фаза диастолы). Регургитация на аортальном клапане – это не самостоятельное заболевание, а функциональное нарушение работы клапанного аппарата, которое возникает вследствие иных заболеваний и патологических состояний.
Причины
Причиной аортальной регургитации могут быть следующие факторы:
- Инфекционный эндокардит;
- Ревматические болезни;
- Атеросклеротические изменения;
- Кардиосклероз на фоне перенесенного инфаркта миокарда;
- Аутоиммунные заболевания (острая ревматическая лихорадка, волчанка, артрит ревматоидный и др.);
- Врожденные аномалии (клапан аорты из двух, а не трех створок или сильный дефект в области межжелудочковой перегородки);
- Сифилитические поражение клапанов;
- Травма в область грудной клетки (за счет разрыва мышечных волокон);
- Поражение аортального клапана миксомой сердца.
Гемодинамика
Что же происходит внутри организма при неправильном токе крови и что это влечет за собой?
- Кровь в момент диастолы сердца в каком-то объеме (зависит от степени регургитации) поступает назад в левый желудочек (ЛЖ). Так, там оказывается одновременно кровь, которая притекает из левого предсердия, и возвращенная кровь, т.е. общий объем крови увеличивается.
- Вследствие таких изменений происходит повышенное давление на стенки ЛЖ, которому в дальнейшем требуется больше силы, чтобы вытолкнуть кровь в систолу.
- Развивается расширение (из-за большого объема крови) и гипертрофия левого желудочка (компенсаторная реакция).
- В дальнейшем может привести к относительной недостаточности клапана митрального (двустворчатый клапан между левым предсердием и одноименным желудочком) и перегрузке левого предсердия.
Классификация по степеням
В зависимости от длины регургитирующей струи принято выделять три степени аортальной регургитации:
- аортальная регургитация 1 степени (незначительная или еще ее называют приклапанной) – характеризуется длиной струи до 5 мм от створок клапана аорты;
- аортальная регургитация 2 степени (средняя) – струя достигает 5-10 мм, достигает створок клапана митрального;
- аортальная регургитация 3 степени (выраженная) – струя длиной более 10 мм.
Кроме этого, принято выделять 4 степени аортальной регургитации по количеству забрасываемой обратно в ЛЖ крови:
- 1 степень – минимальная регургитация, составляет не более 15% от общего объема крови;
- 2 степень — количество регургитируемой крови составляет 15-30% ;
- 3 степень — количество регургитируемой крови составляет 30-50%;
- 4 степень – более половины всего объема возвращается вновь в левый желудочек.
Симптомы
Клинические проявления будут варьировать в зависимости от того, остро развилась регургитация на аорте или это хронический процесс.
Острая регургитация
Вызвать острый обратный заброс крови может травмирование грудной клетки, расслоение восходящей части аорты или эндокардит инфекционный. Такая ситуация влечет за собой резкое увеличение КДО (конечно-диастолического объема) в полости ЛЖ и ПЖ. Сократительная функция сердца, т.е. сердечный выброс, резко падает, т.к. компенсаторные реакции не могут возникнуть и сформироваться в такой короткий промежуток времени.
Симптомы будут следующими:
- Резкая бледность кожных покровов;
- Выраженная слабость;
- Падение давления;
- Одышка.
Кроме признаков сердечной недостаточности, развивается застой в легких и развивается отек, который характеризуется такими проявлениями:
- Затрудненное и шумное дыхание;
- Кашель с пенистой мокротой, возможны прожилки крови;
- Цианоз губ;
- Глухие тоны сердца;
- В легких – во всем полям выслушиваются влажные хрипы.
Хроническая аортальная регургитация
В данном случае длительное время (более 10 лет) эта патология не дает о себе знать, так как все механизмы происходят постепенно. Организм долгий период способен компенсировать существующие сдвиги в гемодинамике крови.
Когда механизмы адаптации не могут справиться, появляются следующими жалобы:
- Одышка при ходьбе;
- Боль в грудной клетке за грудиной (по типу стенокардии).
Кроме того, будут наблюдаться такие объективные симптомы:
- Бледность кожи;
- Покачивание головы, которое соответствует пульсации;
- Аускультативно: II тон над областью аорты будет усилен, может издавать хлопающий звук;
- Высокое систолическое и низкое диастолическое давление крови, т.е. высокое пульсовое давление;
- Усиление верхушечного толчка над ЛЖ;
- Выпячивание грудной клетки слева за счет гипертрофии ЛЖ и западание грудной клетки в области грудины;
- Видимая пульсация артерий:
- сонных артерий, или «пляска каротид»;
- пульсация капилляров на ногте (симптом Квинке);
- пульсация язычка, или симптом Мюллера;
- пульсация печени;
- пульсация селезенки (симптом Герхарда);
Диагностика
Предварительно диагноз можно заподозрить на основании жалоб пациента и объективного осмотра.
Для подтверждения наличия регургитации на аортальном клапане выполняются такие методы исследования:
- ЭКГ. На кардиограмме будут наблюдаться неспецифические признаки: гиперфункция левого желудочка (отклонение ЭОС влево и увеличение з. R во высоте, которое наблюдается в левых грудных отведениях) и возможные ишемические изменения в миокарде (депрессия ST или инверсия з.Т).
- Рентгенография обзорная органов грудной клетки. При этом будет визуализироваться увеличенный размер сердца, оно имеет вид «сапога» или «утки». Также могут определяться отложения кальция на створках клапана и восходящей аорты, аневризма аорты в восходящем отделе и увеличение размера ЛП (левого предсердия).
- ЭХО-КГ, или УЗИ сердца. Данный метод обследования является самым показательным, особенно с использованием доплерографии.
Так, по результатам эхокардиографии можно получить следующие данные:
- Ширину корня аорты;
- Гипертрофию ЛЖ;
- Конечно-диастолический объем ДЖ;
- Наличие перикардита;
- Наличие аневризмы аорты;
- Величину разбора крови в ЛЖ и др.
Частота выполнения ЭХО-КГ:
- Так, если пациенту ставят диагноз 1-я степень аортальной регургитации, его волнует вопрос, что это такое. В данном случае локальный заброс крови в полость левого желудочка совсем небольшой, и на качестве его жизни это не сказывается. Если течение заболевания не имеет симптоматики, а размеры ЛЖ и его функция в пределах нормы УЗИ сердца нужно выполнять 1 раз в год.
- Если есть клинические проявления и/или объективные изменения ЛЖ (конечно-диастолический размер равен 60-70 мм) – 2 раза в год.
- КДР левого желудочка более 70 мм – показание для направления за консультацией к кардиохирургу.
Если полученной информации при УЗИ сердца с допплерографией недостаточно, можно прибегнуть к:
- магниторезонансной томографии;
- радионуклидной ангиографии;
- катетеризации сердца.
Лечение
Терапия аортальной регургитации преследует две основные цели:
- Предотвратить развитие осложнений – сердечной недостаточности и гибели пациента.
- Улучшить качество его жизни.
Консервативное лечение
Лечение лекарственными препаратами направлено на снижение уровня САД (систолического давления крови) и уменьшения количества обратно поступающей крови.
Препараты, которые эффективны в данном случае, это вазодилятаторы разных групп:
— блокаторы кальциевый каналов (нифекард);
Лекарства показаны в следующих случаях:
- Есть противопоказания для оперативного лечения или нежелание пациента прибегать к оперативному лечению – препараты назначаются на долгое время.
- Выраженные проявления сердечной недостаточности или тяжелая регургитация перед оперативным лечением – назначается коротким курсом.
- Выраженные клинические проявления, дилатация ЛЖ, но ФВ в норме – назначается с целью замедления прогрессирования.
Показания к операции:
- Пациенты, имеющие ФВ менее 55%, КСР ЛЖ более 55 мм, КДР ЛЖ более 75 мм, даже без видимых проявлений.
- Тяжелая симптоматика (признаки появляются ежедневно при нагрузке или выполнении специального нагрузочного теста).
- Выраженное расширение полости ЛЖ даже при нормальной фракции выброса.
- Планирование других операций на сердце и сосудах.
Прогноз
Определяется прогноз в зависимости от степени развившейся регургитации и формы.
Так, при возникновении острой формы регургитации на аорте, есть высокая вероятность гибели пациента.
Для хронического течения прогноз боле благоприятный: 75% проживают более 5 лет, а более 10 лет живет больше половины всех пациентов. Однако если развилось такое осложнение, как стенокардия, смерть пациента наступает уже спустя 4 года, а при признаках сердечной недостаточности этот срок и вовсе сокращается до 2 лет.
Аорта – это самый крупный сосуд организма. Она сообщается с левым желудочком и доставляет поток крови в большой круг кровообращения, который включает голову, туловище, верхние и нижние конечности. В начальном отделе аорты расположены три полулунных створки. Они обеспечивают разграничение левого желудочка и центрального сосуда тела человека во время расслабления нижней половины сердца.
Створкам аортального клапана может помешать закрыться:
- ревматизм;
- эндокардит бактериальной этиологии;
- воспаление клапана (системные заболевания соединительной ткани);
- миксоматозная дегенерации;
- травматическое повреждения;
- врожденный порок, когда в наличии две створки вместо трёх.
Что такое регургитация и чем она опасна?
Если три створки, составляющие клапан аорты, не перекрывают выход из левого желудочка, кровь течёт обратно. Механизм процесса регургитации таков:
 Между створками остался просвет после их смыкания.
Между створками остался просвет после их смыкания.- В желудочке давление упало (он пуст), а в аорте находится выброшенная в результате систолического сокращения кровь.
- Кровь из главного сосуда тела должна пойти на периферию. Но чтобы попасть в относительно узкие артерии, ей нужно преодолеть сопротивление их стенок. Желудочек намного шире их, поэтому крови легче вернуться, пройдя между неплотно сомкнутыми створками аортального клапана.
- Некоторый объём крови возвращается (регургитация), а часть продвигается по аорте в сторону периферических сосудов.
- Предсердие в систоле выталкивает объём крови, содержащейся в нём, в желудочек. Но в последнем есть та кровь, которая вернулась из аорты.
- Поскольку левый желудочек не рассчитан на вмещение избыточного объёма жидкости, он начинает растягиваться (происходит дилатация). По закону Франка-Старлинга, чем больше растянут миокард, тем сильнее он сократится. Это приведет к постепенному увеличению толщины мышечных волокон.
- Возникает компенсаторная гипертрофия миокарда левого желудочка.
- Чем больше он выталкивает крови, тем больше её возвращается из аорты во время диастолы (от 5 до 50%).
- Перерастяжение миокарда приводит к значительной дилатации и дегенеративным изменениям в сердечной мышце.
- Насосная функция левого желудочка значительно ослабевает. Сердце становится неспособным выполнять свою работу.
Компенсаторные возможности миокарда велики. Однако после клинической манифестации заболевания средняя продолжительность жизни составляет 3-7 лет без лечения.
Как определить обратный заброс крови в клапане?
Регургитация аортального клапана 1 степени не сопровождается клиническими проявлениями, поэтому выявить заболевание на ранней стадии возможно только случайно. На развитие патологии укажут характерные симптомы.
Человек будет жаловаться на:
- ощущение сердцебиения, которое усиливается в положении лежа и сопровождается неприятными эмоциями;
- чувство пульсации периферических артерий;
 боль за грудиной жгучего, сжимающего характера;
боль за грудиной жгучего, сжимающего характера;- ощущение потери координации в пространстве;
- пульсирующую головную боль;
- склонность к потере сознания при действии сильного стрессового агента.
При явной декомпенсации добавляются:
- одышка;
- сердечная астма;
- отёки под вечер и во второй половине дня.
При осмотре стоит обратить внимание на:
- бледность кожи;
- в верхней половине шеи – видимая в положении лежа пульсация сонных артерий;
- ритмичное движение стенок поверхностных артерий;
- покачивание головы в такт пульсу;
- сужение и расширение зрачков соответственно пульсовому ритму.
Характерны изменения артериального давления. Систолическое будет повышено до 160-180 мм.рт.ст., а диастолическое снижено до 50-30 мм.рт.ст.
 Если систематически определяются подобные симптомы, необходима консультация кардиолога. Он осмотрит пациента и назначит дополнительные исследования для подтверждения наличия обратного тока крови. Инструментальные методы верификации диагноза аортальной регургитации:
Если систематически определяются подобные симптомы, необходима консультация кардиолога. Он осмотрит пациента и назначит дополнительные исследования для подтверждения наличия обратного тока крови. Инструментальные методы верификации диагноза аортальной регургитации:
- электрокардиография (R(I) > 10 мм, отклонение электрической оси сердца влево, индекс Соколова-Лайона больше 35 мм);
- фонокардиография (затихающий диастолический шум высокой частоты, приглушенные первый и второй тоны);
- рентгенография (тень сердца расширена влево за счёт левого желудочка и дуги аорты);
- эхокардиография (утолщение задней стенки левого желудочка, её усиленные колебания, повышение амплитуды движений межжелудочковой перегородки);
- доплер-эхокардиография (регистируется непосредственно степень возврата крови через аортальный клапан);
- аортография (определение клапанной дисфункции по степени заполнения контрастным веществом полости левого желудочка).
Степени тяжести аортальной регургитации
| Критерий | Незначительная | Умеренная | Тяжелая |
|---|---|---|---|
| Аортография | Незначительное попадание контраста в левый желудочек (ЛЖ) | Весь ЛЖ слабо контрастирован | ЛЖ контрастирован в такой же степени, как и аорта |
| Объём регургитации (мл) | 60 | ||
| Фракция регургитации (%) | 50 | ||
| Площадь отверстия регургитации (см²) | 0,30 |
Что делать при определении патологии?
При выявлении регургитации на аортальном клапане, особенно у ребенка, следует проанализировать с помощью врача степень риска и определить необходимость оперативного лечения.
 Хирургическое лечение обязательно при:
Хирургическое лечение обязательно при:
- недостаточности аортального клапана, сопровождающейся тяжелыми симптомами (даже если систолическая функция ЛЖ удовлетворительна);
- бессимптомном течении регургитации с тяжелой дисфункцией ЛЖ (фракция выброса 50% и меньше);
- планировании операции реваскуляризации миокарда, хирургического вмешательства на других клапанах у пациента с аортальной регургитацией.
Оперативное лечение рекомендовано при выраженной дилатации левого желудочка (конечно-систолический размер больше 50 мм).
Если симптомы не беспокоят, а показатели инструментального исследования находятся в рамках таких значений, хирургическое лечение не нужно:
- фракция выброса ЛЖ >50%;
- конечный диастолический размер меньше 70 мм;
- конечный систолический размер меньше 50 мм.
Необходимо только наблюдение и регулярный инструментальный контроль степени аортальной регургитации.
Выводы
Аортальная регургитация – это патологическое состояние, возникающее при неспособности створок клапана перекрыть выход из левого желудочка. Растяжение  его полости излишним объёмом крови приводит к ухудшению сократительной деятельности.
его полости излишним объёмом крови приводит к ухудшению сократительной деятельности.
Выявить регургитацию можно с помощью доплер-эхокардиографии и аортографии, остальные методы указывают лишь на её косвенные признаки.
Даже если по результатам исследования выявлена регургитация аортального клапана 2 степени, это не обязательно указывает на необходимость операции. Хотя армия места для людей с такой патологией не предусмотрела.
Для подготовки материала использовались следующие источники информации.