Содержание:

Антиаритмические препараты (antiarrythmica) – лекарственные средства, применяемые для нормализации ритма сокращений сердца. Синонимы: антиаритмики, антиаритмические препараты, противоаритмические средства, антиаритмические средства.
Аритмии вызываются аномальной пейсмекерной активностью или аномальным распространением импульса. Поэтому целью терапии аритмий является снижение активности эктопического водителя ритма или изменение рефрактерности или проведения в петлях повторного входа с целью прекращения циркуляции импульса. К основным механизмам достижения этих целей относятся: блокада натриевых каналов, блокада патологического влияния симпатического отдела нервной системы на миокард, блокада кальциевых каналов и увеличение продолжительности эффективного периода рефрактерности.
Классификации антиаритмических препаратов (антиритмиков)
В основу классификации антиаритмических препаратов положено их воздействие на электрофизиологическую активность миокарда, в частности, скорость ре- и деполяризации, величину потенциала действия.
Антиаритмические препараты, которые применяются для терапии больных аритмией, не соответствуют классификационным признакам классов I-IV. К ним относятся аденозин, препараты наперстянки, магния, калия. Отдельно следует выделить антиаритмические препараты, которые назначают с целью терапии брадиаритмий. К ним относятся М-холиноблокаторы (препараты группы атропина), стимуляторы β2-адренорецепторов (изадрин, допамин), глюкагон.
Таблица. Классификация антиаритмических препаратов
| Класс | Препарат | Замедление скорости деполяризации | Влияние на потенциал действия | Влияние на скорость деполяризации |
| I | Блокаторы быстрых натриевых каналов | |||
| IА | Хинидин, прокаинамид, дизопирамид, аймалин | Умеренное | Продление | Замедление |
| IВ | Лидокаин, Пиромекаин, тримекаин, токанид, мексилетин, дифенин | Незначительное | Сокращение или влияние отсутствует | Ускорение |
| IС | Этацизин, этмозин, пропафенон, аллапинин, флекаинид | Выраженное | Значительное удлинение | Минимальный |
| II | Блокаторы β-адренорецепторов — ацебуталол, пропранолол, метопролол, надолол, пиндолол | |||
| III | Антиаритмические препараты, которые замедляют реполяризацию и повышают потенциал действия, блокаторы калиевых каналов — бретилия тозилат, амиодарон, соталол | |||
| IV | Антиаритмические средства группы блокаторов медленных кальциевых каналов — дилтиазем, верапамил, бепридил | |||
Фармакологическое действие антиаритмических препаратов
Противоаритмические препараты I класса
Антиаритмики, препараты I класса (так называемые блокаторы быстрых натриевых каналов) вступают в реакцию с натриевыми каналами и блокируют вход ионов натрия внутрь клетки во фазу 0 потенциала действия. Вследствие этого замедляется проведение волны возбуждения, в том числе через миокард со сниженной проводимостью, и наступает прекращение аритмии, поскольку возникновение или поддержка волны возбуждения, которая циркулирует и вызывает аритмию сердца, связано с ее медленным проведением через участок сердечной мышцы с ослабленной проводимостью.Антиаритмический эффект препаратов I класса также основан на увеличении рефрактерности миокарда, угнетением эктопической активности. Антиаритмики I класса имеют дополнительную классификацию, которая базируется на продолжительности их влияния на деполяризацию и натриевые каналы. Антиаритмические препараты I А класса слабо удлиняют потенциал действия, замедляют скорость деполяризации, замедляют скорость деполяризации, удлиняют рефрактерный период; удлиняют проводимость внутрижелудочкового и атриовентрикулярного тракта, ликвидируют патофизиологический механизм re-entry, обуславливают двунаправленную блокаду, которая обусловливает развитие антиаритмического действия; подавляют также автоматизм в волокнах Пуркинье и синусовом узле.
Антиаритмические препараты II класса
Антиаритмические препараты II класса несущественно угнетают скорость деполяризации, практически не увеличивают потенциал действия в проводящей системе миокарда, ускоряют процессы реполяризации в сердечной мышце, немного сокращают продолжительность интервала QT, практически не оказывают влияния на атриовентрикулярную и внутрижелудочковую проводимость, повышают порог желудочковой фибрилляции. Антиаритмические средства IС класса достоверно удлиняют потенциал действия в проводящей системе миокарда и замедляют скорость деполяризации, оказывают минимальное влияние на скорость реполяризации, пролонгируют внутрижелудочковую и атриовентрикулярную проводимость. Наиболее заметный эффект антиаритмики IС класса оказывают на проводимость импульса в миокарде желудочков и в системе Гиса — Пуркинье.
Антиаритмики группы блокаторов β-адренорецепторов
Базисным компонентом антиаритмического эффекта блокаторов β-адренорецепторов является блокада β-адренорецепторов миокарда, благодаря этому они защищают миокард от аритмогенного действия избыточного количества катехоламинов и /или гиперфункции симпатической части автономной нервной системы. Блокаторы β-адренорецепторов угнетают скорость диастолической деполяризации и тем самым снижают возбудимость и автоматизм клеток проводящей системы миокарда. Вследствие этого происходит снижение частоты импульсации клеток-водителей ритма как эктопических очагов, так и синусового узла, и как следствие этого возникает урежение частоты сердечных сокращений и купируется аритмия. Антиаритмические препараты также замедляют проводимость через атриовентрикуляний узел, но не оказывают влияния на функцию проведения импульса по системе волокон Гиса — Пуркинье. Блокаторы β-адренорецепторов оказывают незначительное влияние на потенциал действия кардиомиоцитов желудочков, но существенно сокращают потенциал действия в волокнах Пуркинье, что приводит к более равномерной вентрикулярной реполяризации; обусловливают прямой мебраностабилизирующий эффект в дозах, превышающих лечебную. Антиаритмические средства из группы блокаторов калиевых каналов оказывают блокирующее влияние на калиевые каналы, пролонгируют реполяризацию и потенциал действия, незначительно — снижают проводимость. Вследствие этого увеличивается рефрактерный период, но снижается способность мембран к спонтанной диастолической деполяризации. Более того, они проявляют мембраностабилизирующие и антиадренэргические эффекты.
Противоаритмические лекарственные средства группы блокаторов медленных кальциевых каналов
Блокаторы медленных кальциевых каналов оказывают селективное блокирующее влияние на поток кальция внутрь миокардиоцитов и на медленные кальциевые L-каналы; удлиняют рефрактерный период и снижают трансмембранный потенциал покоя, вследствие чего ингибируется механизм обратного возбуждения при суправентрикулярной тахикардии и замедляется автоматизм синусового узла.
Антиаритмические препараты разных групп
Лекарственные антиаритмические средства, которые стимулируют пуринергические рецепторы (например, препарат аденозин) и повышают проводимость калия, подавляют вызванный цАМФ вход кальция в клетку. Данные эффекты обуславливают гиперполяризацию и угнетение кальцийзависимых потенциалов действия. Аденозин прямо подавляет проводимость атриовентрикулярного узла и повышает его рефрактерность, однако незначительно влияет на функцию синоатриального узла. Препараты калия (панангин, калия хлорид, аспаркам) снижают возбудимость предсердий и синусового узла, скорость диастолической деполяризации, проводимость в желудочках, предсердиях и атриовентрикулярном узле.
Препараты магния (например, магния сульфат) — механизм антиаритмического действия неизвестен, но считается, что они влияют на натриевые каналы, активность Na + / K + — АТФазы, некоторые кальциевые и калиевые каналы; тормозят спонтанную медленную диастолического деполяризацию; угнетают проводимость в сердечной мышце. Сердечные гликозиды (строфантин, дигоксин) также замедляют частоту сокращений сердца, обладают способностью снижать автоматизм синусового узла, замедляют проводимость в атриовентрикулярном узле вследствие удлинения рефрактерного периода и снижения скорости подъема потенциала действия. М-холиноблокаторы устраняют вагусное влияние на сердце. Стимуляторы β2-адренорецепторов повышают возбудимость сердечной мышцы и улучшают атриовентрикулярную проводимость. Глюкагон стимулирует глюкагоновые рецепторы, что обуславливает повышению концентрации ионов свободного кальция в кардиомиоцитах, увеличение автоматизма синоатриального узла, улучшение проводимости.
Показания относительно применения антиаритмических средств

Антиаритмические препараты IА класса — показаны при суправентрикулярных и вентрикулярных аритмиях, например, при трепетании предсердий, пароксизмальной тахикардии, атриальной фибрилляции (мерцательной аритмии), желудочковой и предсердной экстрасистолии, наджелдочковой тахикардии.
Антиаритмические препараты II класса используются только исключительно для терапии вентрикулярных аритмий (вентрикулярная экстрасистолия, пароксизмальная вентрикулярная тахиаритмия, нарушения ритма по типу обратной возбуждения). Такие антиаритмические средства, как лидокаин и мексилетин используется у пациентов в острую стадию инфаркта миокарда с целью предотвращения внезапной сердечной смерти и фибрилляции желудочков. Дифенин используется для терапии вентрикулярных аритмий, которые возникают на фоне отравления сердечными гликозидами. Противоаритмические препараты IС класса показаны при атриальных и вентрикулярных аритмиях (пароксизмальная вентрикулярная тахикардия, суправентрикулярная тахикардия, пароксизмы трепетания предсердий и мерцательной аритмии, наджелудочковая экстрасистолия, аритмии сердца при WPW-синдроме), потому что все препараты класса IС пролонгируют рефрактерный период дополнительных проводщих путей. Блокаторы β-адренорецепторов (мерцательная тахиаритмия, суправентрикулярная тахикардия, трепетание предсердий), желудочковые аритмии — пароксизмы вентрикулярной тахикардии, вентрикулярной экстрасистолии, суправентрикулярная экстрасистолия, синусовая тахикардия любой природы (кроме ситуаций интоксикации сердечными гликозидами) у больных с катехоламинзависимыми аритмиями и аритмиями, спровоцированными физическими нагрузками, на фоне инфаркта миокарда с целью снижения риска внезапной смерти). Блокаторы калиевых каналов (фатальные вентрикулярные аритмии, рефрактерные к другим антиаритмическим средствам вентрикулярные аритмии). Антиаритмические средства из группы блокаторов медленных кальциевых каналов назначают в основном при суправентрикулярных аритмиях: для профилактики и ликвидации пароксизмальных суправентрикулярных тахиаритмий, в частности пароксизмов реципрокной атриовентрикулярной тахикардии; для замедления частоты сердцебиений при тахисистолической форме мерцательной аритмии для терапии больных с суправентрикулярной экстрасистолией. Также известны антиаритмические препараты, которые оказывают стимулирующее влияние на пуринэргические рецепторы. К таким антиаритмическим препаратам относится аденозин. Аденозин назначают с целью ликвидации приступов суправентрикулярных тахикардий. Препараты магния и калия используются для терапии аритмий, которые возникли на фоне гипокалиемии. Сердечные гликозиды показаны при пароксизмальной суправентрикулярной тахикардии, мерцательной аритмии, переходящая в мерцание или трепетание предсердий, или синусовом ритме при сердечной недостаточности. В качестве антиаритмиков можно использовать М-холиноблокаторы, которые применяются при атриовентрикулярной блокаде, синусовой брадикардии, интоксикации сердечными гликозидами. Агонисты β2-адренорецепторов — при атриовентрикулярных блокадах, выраженной брадикардии. Глюкагон — при брадиаритмиях, которые возникают на фоне передозировки блокаторов β-адренорецепторов, блокадах различного генеза и сердечных гликозидов.
Побочные эффекты антиаритмических препаратов
Потивоаритмические препараты IА класса вызывают осложнения со стороны сердца и сосудов, в частности, – развитие артериальной гипотензии, проаритмического действия, блокады ножек пучка Гиса, синдрома слабости синусового узла, AВ-блокады, уменьшение сократимости миокарда, внезапной сердечной смерти на фоне фибрилляция желудочков. Наблюдаются также церебральные осложнения, такие как головная боль, головокружение, тремор, сужение поля зрения, диплопия, ночная слепота, психозы осложнения со стороны органов желудочно-кишечного тракта: абдоминальная колика, тошнота, диарея, рвота и такие осложнения, как нарушение оттока мочи при аденоме простаты; развитие синдрома Рейно, повышения внуриглазного давления, миалгии, миозита, системной красной волчанки. Антиаритмические препараты II класса. Такие антиаритмические средства, как лидокаин и мексилетин являются относительно безопасными лекарственными препаратами из группы антиаритмиков. Побочные реакции данных антиаритмических препаратов связаны со скоростью введения и дозой. В редких случаях развиваются головокружение, сонливость, нарушение чувствительности, спутанность сознания, дизартрия, тремор, клонические, клонико-тонические судороги. Дифенин вызывает головокружение, нистагм, расстройство сна, тошноту, гипертрофию десен. Данные противоаритмические препараты могут спровоцировать угнетение сократимых способности миокарда левого и правого желудочка. Препараты IС класса применяются только по жизненным показаниям, так как оказывают выраженное аритмогенное действие, а также вызывают неврологические нарушения и разнообразные желудочно-кишечные расстройства. Блокаторы β-адренорецепторов вызывают выраженную брадикардию, гипотензию, атриовентрикулярную блокаду, бронхоспазм. Блокаторы калиевых каналов. При применении амиодарона возникает иммунологическое поражение легких – так называемый интерстициальный пневмонит, который требует в срочном порядке отменить амиодарон и назначить глюкокортикоиды. Антиаритмический препарат — амодарон также нарушает функциональное состояние щитовидной железы (гипо- или гипертериоз), вызывает блокаду, фотодерматиты. Побочными эффектами соталола является брадикардия, артериальная гипотензия, блокада, бронхоспазм. Бретилия тозилат вызывает ортостатический коллапс, задержку жидкости, боль в области сердца, болезненность околоушных слюнных желез. Блокаторы медленных кальциевых каналов обладают возможностью увеличивать признаки сердечной недостаточности, вызывать синоатриальную блокаду, синусовую брадикардию, артериальную гипотензию. На фоне применения аденозина может возникнуть фибрилляция желудочков, желудочковая тахикардия, асистолия. Побочные эффекты препаратов калия и магния представлены гиперкалиемией, рвотой, тошной, диареей, асистолией и блокадами сердца.
Противоаритмические препараты IА класса противопоказаны при сердечной недостаточности, атриовентрикулярной блокаде, артериальной гипотензии. Кроме того, хинидин и аймалин не следует назначать при внутрижелудочковых нарушениях проводимости и беременности; новокаинамид и дизопирамид при кардиогенном шоке. Дополнительно противопоказаниями для хинидина служат нарушения сердечного ритма, которые возникли на фоне дигиталисной интоксикации, тромбоцитопении, тромбоцитопенической пурпуры, возникшей в результате предыдущего приема препарата; для дизопирамида — синдром удлиненного интервала QT, синдром слабости синусового узла и сведения в анамнезе о наличии желудочковой тахикардии типа «пируэт»; для новокаинамида — тяжелые формы острой и хронической почечной недостаточности; для аймалина — брадикардия и тяжелая недостаточность кровообращения.
Относительно антиаритмических препаратов II класса следует отметить, что противопоказанием к применению лидокаина и мексилетина является синдром слабости синусового узла; лидокаина и дифенина – блокада сердца; мексилетин и дифенина — брадикардия, артериальная гипотензия. Такой антиаритмик, как дифенин противопоказан при декомпенсированной сердечной декомпенсации, беременности; мексилетин — при острой или хронической почечной недостаточности и паркинсонизме; лидокаин — при суправентрикулярной аритмии вследствие риска ускорения активных и пассивных желудочковых сокращений (при мерцание и трепетании предсердий). Противоаритмические препараты IС класса имеют противопоказания при атриовентрикулярной блокаде, синдроме слабости синусового узла, а также при блокаде ножек Гиса (этацизин), синоатриальной блокаде (этмозин). Этацизин не назначается при остром инфаркте миокарда, кардиогенном шоке, беременности, а также при бронхиальной астме и кормлении грудью; этмозин — при инфаркте миокарда, осложненного бессимптомной вентрикулярной аритмией, клинически выраженной артериальной гипотензией, аллапинин — при прогрессирующей хронической сердечной недостаточности, этмозин с аллапинином — при нарушено функции почек и печени; этацизин с флекаинидом — при тяжелой декомпенсации кровообращения.
Противопоказаниями к использованию антиаритмиков из группы блокаторов β-адренорецепторов — нарушение атриовентрикулярной проводимости, бронхиальная астма. Данные противоаритмические препараты с осторожностью назначают больным с хроническими обструктивными болезнями легких и хронической сердечной декомпенсацией.
Антиаритмические средства из группы блокаторов калиевых каналов (соталол и амиодарон) противопоказаны при бронхиальной астме и нарушении атриовентрикулярной проводимости; амиодарон и бретилия тозилат — при артериальной гипотензии. Амиодарон, кроме того, не назначается при брадикардии, в период беременности, при исходном удлинении интервала Q-T, функциональных нарушениях щитовидной железы, бретилию тозилат — при остром нарушении мозгового кровообращения, феохромоцитоме, декомпенсированной почечной недостаточности. Антиаритмики из группы блокаторов медленных кальциевых каналов не следует использовать при атриовентрикулярной блокаде, синдроме слабости синусового узла, кардиогенном шоке, прогрессирующей сердечной недостаточности. Стимуляторы пуринергических рецепторов (аденозин) имеют противопоказания при атриовентрикулярной блокаде, синдроме слабости синусового узла, гиперчувствительности к аденозину. Препараты магния и калия не стоит использовать у пациентов с острой и хронической сердечной декомпенсацией в стадии обострения, синдромом слабости синусового узла, почечной недостаточности и атриовентрикулярной блокаде. Относительно назначения сердечных гликозидов имеется ряд противопоказаний – блокада сердца, брадикардия, пароксизмальная вентрикулярная тахикардия, острый миокардит, нарушения сердечного ритма, связанные с интоксикацией сердечными гликозидами, пароксизмальная мерцательная аритмия у больных с синдромом преждевременного возбуждения желудочков.
Полезно знать
© VetConsult+, 2015. Все права защищены. Использование любых материалов, размещённых на сайте, разрешается при условии ссылки на ресурс. При копировании либо частичном использовании материалов со страниц сайта обязательно размещать прямую открытую для поисковых систем гиперссылку, расположенную в подзаголовке или в первом абзаце статьи.
Препараты подгрупп исключены. Включить
Описание
Нормализующее влияние на нарушенный ритм сердечных сокращений могут оказывать вещества, относящиеся к разным классам химических соединений и принадлежащие к различным фармакологическим группам. Так, при аритмиях, связанных с эмоциональным напряжением, у больных без серьезных заболеваний сердца антиаритмический эффект могут оказывать успокаивающие (седативные, транквилизирующие) препараты. Антиаритмической активностью в той или другой степени обладают многие нейротропные средства (холиноблокаторы и холиномиметики, адреноблокаторы и адреномиметики, местные анестетики, некоторые антиконвульсанты с противоэпилептической активностью), препараты, содержащие соли калия, антагонисты ионов кальция и др. Вместе с тем существует ряд лекарственных средств, основным фармакологическим свойством которых является нормализующее влияние на ритм сердца при различных видах аритмий. Эти вещества, наряду с бета-адреноблокаторами и антагонистами ионов кальция (см. Бета-адреноблокаторы и |215|), некоторыми местными анестетиками и другими, в связи с их выраженной антиаритмической активностью объединяют в группу антиаритмических препаратов.
Существует много классификаций антиаритмических препаратов. Наиболее употребительной является классификация Воген-Вильямса, разделяющая антиаритмики на 4 класса: I класс — мембраностабилизирующие средства (хинидиноподобные); II класс — бета-адреноблокаторы; III класс — препараты, замедляющие реполяризацию (бета-адреноблокатор соталол, амиодарон); IV класс — блокаторы «медленных» кальциевых каналов (антагонисты ионов кальция).
В классе мембраностабилизирующих средств выделяют 3 подгруппы: подгруппа IА — хинидин, прокаинамид, морацизин, дизопирамид; подгруппа IВ — местные анестетики (лидокаин, тримекаин, бумекаин), мексилетин и фенитоин; подгруппа IС — аймалин, этацизин, лаппаконитина гидробромид.
В механизме действия всех антиаритмических препаратов ведущую роль играет их действие на клеточные мембраны, транспорт ионов (натрия, калия, кальция), и взаимосвязанные с этим изменения деполяризации мембранного потенциала кардиомиоцитов и других электрофизиологических процессов в миокарде. Различные группы антиаритмических средств и отдельные препараты различаются по влиянию на эти процессы. Так, препараты подгруппы IА и IС в основном подавляют транспорт ионов натрия через «быстрые» натриевые каналы клеточной мембраны. Препараты подгруппы IВ увеличивают проницаемость мембран для ионов калия. Хинидин одновременно с угнетением транспорта ионов натрия уменьшает поступление в кардиомиоциты ионов кальция. Хинидиноподобные вещества снижают максимальную скорость деполяризации, повышают порог возбудимости, затрудняют проводимость по пучку Гиса и волокнам Пуркинье, замедляют восстановление реактивности мембран кардиомиоцитов.
Особым механизмом действия обладает основной представитель препаратов III класса — амиодарон. Блокируя калиевые каналы мембран кардиомиоцитов, он увеличивает продолжительность потенциала действия, пролонгирует проведение импульса по всем участкам проводящей системы сердца, урежает синусовый ритм, вызывает удлинение интервала QТ и при этом не оказывает существенного влияния на сократительную способность миокарда. Условно причисляемый к III группе бретилия тозилат оказывает в основном симпатолитическое действие, ограничивая, таким образом, влияние катехоламинов на миокард; вместе с тем он увеличивает, подобно амиодарону, продолжительность потенциала действия.
Механизм антиаритмического действия бета-адреноблокаторов связан с устранением аритмогенных симпатических влияний на проводящую систему сердца, торможением гетерогенного автоматизма и скорости распространения возбуждения через AV узел, увеличением рефракторного периода. В определенной мере антиаритмические свойства бета-адреноблокаторов обусловлены влиянием на мембранные калиевые каналы и стабилизацией содержания ионов калия в миокарде.
Некоторые бета-адреноблокаторы (пропранолол, окспренолол, пиндолол, талинолол) обладают также мембраностабилизирующей и хинидиноподобной активностью.
Антиаритмическим эффектом обладает ряд лекарственных средств, регулирующих обменные процессы (аденозин) и ионный баланс (препараты магния и др.) в миокарде. Препараты магния назначают для профилактики аритмий, в т.ч. при передозировке сердечных гликозидов, а также при пароксизмах желудочковой тахикардии типа «пируэт».

Почти все пациенты кардиолога так или иначе сталкивались с аритмиями различного рода. Современная фармакологическая промышленность предлагает множество противоаритмических препаратов, характеристики и классификацию которых рассмотрим в этой статье.
Антиаритмические средства делятся на четыре основных класса. I класс дополнительно делится на 3 подкласса. В основе этой классификации лежит действие препаратов на электрофизиологические свойства сердца, то есть на способность его клеток вырабатывать и проводить электрические сигналы. Препараты каждого класса действуют на свои «точки приложения», поэтому их эффективность при разных аритмиях отличается.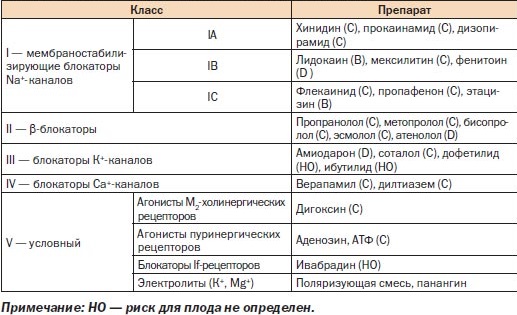
В стенке клеток миокарда и проводящей системы сердца имеется большое число ионных каналов. Через них идет движение ионов калия, натрия, хлора и других внутрь клетки и из нее. Движение заряженных частиц формирует потенциал действия, то есть электрический сигнал. Действие антиаритмических препаратов основано на блокаде тех или иных ионных каналов. В результате прекращается течение ионов, и подавляется выработка патологических импульсов, вызывающих аритмию.
Классификация антиаритмических препаратов:
- I класс – блокаторы быстрых натриевых каналов:
1. IА – хинидин, новокаинамид, дизопирамид, гилуритмал;
2. IВ – лидокаин, пиромекаин, тримекаин, токаинид, мексилетин, дифенин, априндин;
3. IС – этацизин, этмозин, боннекор, пропафенон (ритмонорм), флекаинид, лоркаинид, аллапинин, индекаинид.
- II класс – бета-адреноблокаторы (пропранолол, метопролол, ацебуталол, надолол, пиндолол, эсмолол, алпренолол, тразикор, корданум).
- III класс – блокаторы калиевых каналов (амиодарон, бретилия тозилат, соталол).
- IV класс – блокаторы медленных кальциевых каналов (верапамил).
- Другие антиаритмические препараты (натрия аденозинтрифосфат, калия хлорид, магния сульфат, сердечные гликозиды).
Блокаторы быстрых натриевых каналов
Эти лекарства блокируют натриевые ионные каналы и прекращают поступление натрия в клетку. Это приводит к замедлению прохождения волны возбуждения по миокарду. В результате исчезают условия для быстрой циркуляции патологических сигналов в сердце, и аритмия прекращается.
Препараты IА класса
Препараты IА класса назначаются при суправентрикулярной и желудочковой экстрасистолии, а также для восстановления синусового ритма при фибрилляции предсердий (мерцательной аритмии) и для профилактики повторных ее приступов. Они показаны для лечения и профилактики суправентрикулярных и желудочковых тахикардий.
Наиболее часто из этого подкласса используют хинидин и новокаинамид.
Хинидин
Хинидин применяется при пароксизмальной суправентрикулярной тахикардии и пароксизмах  фибрилляции предсердий для восстановления синусового ритма. Назначается он чаще в таблетках. Из побочных эффектов можно отметить расстройства пищеварения (тошнота, рвота, жидкий стул), головную боль. Использование этого лекарства может способствовать уменьшению количества тромбоцитов в крови. Хинидин может вызвать снижение сократимости миокарда и замедление внутрисердечной проводимости.
фибрилляции предсердий для восстановления синусового ритма. Назначается он чаще в таблетках. Из побочных эффектов можно отметить расстройства пищеварения (тошнота, рвота, жидкий стул), головную боль. Использование этого лекарства может способствовать уменьшению количества тромбоцитов в крови. Хинидин может вызвать снижение сократимости миокарда и замедление внутрисердечной проводимости.
Самое опасное побочное действие – развитие особой формы желудочковой тахикардии. Она может быть причиной внезапной смерти больного. Поэтому лечение хинидином необходимо проводить под наблюдением врача и с контролем электрокардиограммы.
Хинидин противопоказан при атриовентрикулярной и внутрижелудочковой блокаде, тромбоцитопении, интоксикации сердечными гликозидами, сердечной недостаточности, артериальной гипотензии, беременности.
Новокаинамид
Этот препарат применяется по тем же показаниям, что и хинидин. Он довольно часто назначается внутривенно для купирования пароксизма фибрилляции предсердий. При внутривенном введении препарата может резко снизиться артериальное давление, поэтому вводят раствор очень медленно.
 Побочные эффекты препарата включают тошноту и рвоту, коллапс, изменения в крови, нарушения функции нервной системы (головная боль, головокружение, иногда спутанность сознания). При постоянном применении возможно развитие волчаночноподобного синдрома (артриты, серозиты, лихорадка). Вероятно развитие микробной инфекции в полости рта, сопровождающееся кровоточивостью десен и медленным заживлением язв и ранок. Новокаинамид способен вызвать аллергическую реакцию, первым признаком которой бывает мышечная слабость при введении препарата.
Побочные эффекты препарата включают тошноту и рвоту, коллапс, изменения в крови, нарушения функции нервной системы (головная боль, головокружение, иногда спутанность сознания). При постоянном применении возможно развитие волчаночноподобного синдрома (артриты, серозиты, лихорадка). Вероятно развитие микробной инфекции в полости рта, сопровождающееся кровоточивостью десен и медленным заживлением язв и ранок. Новокаинамид способен вызвать аллергическую реакцию, первым признаком которой бывает мышечная слабость при введении препарата.
Введение препарата противопоказано на фоне атриовентрикулярной блокады, при тяжелой сердечной или почечной недостаточности. Он не должен применяться при кардиогенном шоке и артериальной гипотензии.
Препараты IВ класса
Эти лекарства мало влияют на синусовый узел, предсердия и атриовентрикулярное соединение, поэтому при суправентрикулярных аритмиях они неэффективны. Препараты IВ класса применяются для лечения желудочковых нарушений ритма (экстрасистолия, пароксизмальная тахикардия), а также для терапии аритмий, вызванных гликозидной интоксикацией (передозировкой сердечных гликозидов).
Наиболее часто используемый препарат этого класса – лидокаин. Он вводится внутривенно для лечения тяжелых желудочковых нарушений ритма, в том числе при остром инфаркте миокарда.
 Лидокаин может вызвать нарушение функции нервной системы, проявляющееся судорогами, головокружением, нарушением зрения и речи, расстройством сознания. При введении больших доз возможно снижение сократимости сердца, замедление ритма или аритмии. Вероятно развитие аллергических реакций (поражение кожи, крапивница, отек Квинке, кожный зуд).
Лидокаин может вызвать нарушение функции нервной системы, проявляющееся судорогами, головокружением, нарушением зрения и речи, расстройством сознания. При введении больших доз возможно снижение сократимости сердца, замедление ритма или аритмии. Вероятно развитие аллергических реакций (поражение кожи, крапивница, отек Квинке, кожный зуд).
Применение лидокаина противопоказано при синдроме слабости синусового узла, атриовентрикулярной блокаде. Он не назначается при тяжелых суправентрикулярных аритмиях из-за риска развития фибрилляции предсердий.
Препараты IC класса
Эти лекарства удлиняют внутрисердечную проводимость, особенно в системе Гиса-Пуркинье. Эти средства имеют выраженный аритмогенный эффект, поэтому их применение в настоящее время ограничено. Из медикаментов этого класса используется в основном ритмонорм (пропафенон).
Этот препарат применяется для лечения желудочковых и суправентрикулярных аритмий, в том числе при синдроме Вольфа-Паркинсона-Уайта. В связи с риском аритмогенного эффекта, лекарство должно использоваться под контролем врача.
 Помимо аритмий, препарат может вызвать ухудшение сократимости сердца и прогрессирование сердечной недостаточности. Вероятно появление тошноты, рвоты, металлического привкуса во рту. Не исключено головокружение, нарушение зрения, депрессия, бессонница, изменения в анализе крови.
Помимо аритмий, препарат может вызвать ухудшение сократимости сердца и прогрессирование сердечной недостаточности. Вероятно появление тошноты, рвоты, металлического привкуса во рту. Не исключено головокружение, нарушение зрения, депрессия, бессонница, изменения в анализе крови.
Бета-адреноблокаторы
При повышении тонуса симпатической нервной системы (например, при стрессах, вегетативных расстройствах, гипертонической болезни, ишемической болезни сердца) в кровь выделяется большое количество катехоламинов, в частности, адреналина. Эти вещества стимулируют бета-адренорецепторы миокарда, приводя к электрической нестабильности сердца и развитию аритмий. Основной механизм действия бета-блокаторов заключается в предупреждении избыточной стимуляции этих рецепторов. Таким образом, эти препараты защищают миокард.
Кроме того, бета-адреноблокаторы понижают автоматизм и возбудимость клеток, составляющих проводящую систему. Поэтому под их влиянием замедляется сердечный ритм.
Замедляя атриовентрикулярную проводимость, бета-блокаторы снижают частоту сокращений сердца при фибрилляции предсердий.
Бета-адреноблокаторы применяются в лечении фибрилляции и трепетания предсердий, а также для купирования и профилактики суправентрикулярных аритмий. Помогают они справиться и с синусовой тахикардией.
 Желудочковые аритмии хуже поддаются лечению этими препаратами, за исключением случаев, четко связанных с избытком катехоламинов в крови.
Желудочковые аритмии хуже поддаются лечению этими препаратами, за исключением случаев, четко связанных с избытком катехоламинов в крови.
Наиболее часто для лечения нарушений ритма применяются анаприлин (пропранолол) и метопролол.
К побочным эффектам этих препаратов относят снижение сократимости миокарда, замедление пульса, развитие атриовентрикулярной блокады. Эти лекарства могут вызывать ухудшение периферического кровотока, похолодание конечностей.
Применение пропранолола ведет к ухудшению бронхиальной проходимости, что важно для больных с бронхиальной астмой. У метопролола это свойство выражено слабее. Бета-блокаторы способны утяжелять течение сахарного диабета, приводя к повышению уровня глюкозы в крови (особенно пропранолол).
Эти медикаменты влияют и на нервную систему. Они способны вызывать головокружение, сонливость, ухудшение памяти и депрессию. Кроме того, они изменяют нервно-мышечную проводимость, являясь причиной слабости, утомляемости, снижения силы мышц.
Иногда после приема бета-блокаторов отмечаются кожные реакции (сыпь, зуд, алопеция) и изменения со стороны крови (агранулоцитоз, тромбоцитопения). Прием этих средств у некоторых мужчин приводит к развитию эректильной дисфункции.
Следует помнить о возможности синдрома отмены бета-блокаторов. Он проявляется в форме ангинозных приступов, желудочковых нарушений ритма, повышении артериального давления, учащении пульса, снижении переносимости физической нагрузки. Поэтому отменять эти медикаменты нужно медленно, в течение двух недель.
 Бета-адреноблокаторы противопоказаны при острой сердечной недостаточности (отек легких, кардиогенный шок), а также при тяжелых формах хронической сердечной недостаточности. Нельзя их применять при бронхиальной астме и инсулинозависимом сахарном диабете.
Бета-адреноблокаторы противопоказаны при острой сердечной недостаточности (отек легких, кардиогенный шок), а также при тяжелых формах хронической сердечной недостаточности. Нельзя их применять при бронхиальной астме и инсулинозависимом сахарном диабете.
Противопоказаниями являются также синусовая брадикардия, атриовентрикулярная блокада II степени, снижение систолического артериального давления ниже 100 мм рт. ст.
Блокаторы калиевых каналов
Эти средства блокируют калиевые каналы, замедляя электрические процессы в клетках сердца. Наиболее часто применяемый препарат из этой группы – амиодарон (кордарон). Помимо блокады калиевых каналов, он действует на адренергические и М-холинорецепторы, подавляет связывание тиреоидного гормона с соответствующим рецептором.
Кордарон медленно накапливается в тканях и так же медленно из них высвобождается. Максимальный эффект достигается лишь через 2 – 3 недели после начала лечение. После отмены препарата антиаритмическое действие кордарона также сохраняется в течение как минимум 5 дней.
Кордарон применяется для профилактики и лечения суправентрикулярных и желудочковых аритмий, мерцательной аритмии, нарушений ритма на фоне синдрома Вольфа-Паркинсона-Уайта. Он используется для предотвращения угрожающих жизни желудочковых аритмий у больных с острым инфарктом миокарда. Кроме того, кордарон можно применять при постоянной фибрилляции предсердий для уменьшения частоты сокращений сердца.
 При длительном приеме препарата возможно развитие интерстициального фиброза легких, фотосенсибилизации, изменения цвета кожи (возможно окрашивание в фиолетовый цвет). Может изменяться функция щитовидной железы, поэтому при лечении этим препаратом необходимо контролировать уровень тиреоидных гормонов. Иногда появляются нарушения зрения, головные боли, нарушения сна и памяти, парестезии, атаксия.
При длительном приеме препарата возможно развитие интерстициального фиброза легких, фотосенсибилизации, изменения цвета кожи (возможно окрашивание в фиолетовый цвет). Может изменяться функция щитовидной железы, поэтому при лечении этим препаратом необходимо контролировать уровень тиреоидных гормонов. Иногда появляются нарушения зрения, головные боли, нарушения сна и памяти, парестезии, атаксия.
Кордарон может быть причиной синусовой брадикардии, замедления внутрисердечной проводимости, а также тошноты, рвоты и запоров. Аритмогенный эффект развивается у 2 – 5% больных, принимающих это лекарство. Кордарон обладает эмбриотоксичностью.
Этот препарат не назначается при исходной брадикардии, нарушениях внутрисердечной проводимости, удлинении интервала Q-T. Он не показан при артериальной гипотензии, бронхиальной астме, болезнях щитовидной железы, беременности. При сочетании кордарона с сердечными гликозидами дозу последних необходимо уменьшить в два раза.
Блокаторы медленных кальциевых каналов
Эти средства блокируют медленный ток кальция, снижая автоматизм синусового узла и подавляя эктопические очаги в предсердиях. Основным представителем этой группы является верапамил.
Верапамил назначается для купирования и профилактики пароксизмов суправентрикулярной тахикардии, при лечении суправентрикулярной экстрасистолии, а также для снижения частоты сокращений желудочков при фибрилляции и трепетании предсердий. При желудочковых нарушениях ритма верапамил неэффективен. Побочные эффекты препарата включают синусовую брадикардию, атриовентрикулярную блокаду, артериальную гипотензию, в некоторых случаях – снижение сократительной способности сердца.
Верапамил противопоказан при атриовентрикулярной блокаде, тяжелой сердечной недостаточности и кардиогенном шоке. Препарат не следует использовать при синдроме Вольфа-Паркинсона-Уайта, так как это приведет к увеличению частоты сокращений желудочков.
Другие антиаритмические средства
Натрия аденозинтрифосфат замедляет проводимость в атриовентрикулярном узле, что позволяет использовать его для купирования суправентрикулярных тахикардий, в том числе на фоне синдрома Вольфа -Паркинсона-Уайта. При его введении часто возникает покраснение лица, одышка, давящая боль в груди. В некоторых случаях появляется тошнота, металлический привкус во рту, головокружение. У ряда больных может развиться желудочковая тахикардия. Препарат противопоказан при атриовентрикулярной блокаде, а также при плохой переносимости этого средства.
Препараты калия помогают уменьшить скорость электрических процессов в миокарде, а также подавляют механизм re-entry. Хлорид калия применяется для лечения и профилактики почти всех суправентрикулярных и желудочковых нарушений ритма, особенно в случаях гипокалиемии при инфаркте миокарда, алкогольной кардиомиопатии, интоксикации сердечными гликозидами. Побочные эффекты – замедление пульса и атриовентрикулярной проводимости, тошнота и рвота. Одним из ранних признаков передозировки калия являются парестезии (нарушения чувствительности, «мурашки» в пальцах кистей). Препараты калия противопоказаны при почечной недостаточности и атриовентрикулярной блокаде.
Сердечные гликозиды могут применяться для купирования суправентрикулярных тахикардий,  восстановления синусового ритма или снижения частоты сокращений желудочков при фибрилляции предсердий. Эти препараты противопоказаны при брадикардии, внутрисердечных блокадах, пароксизмальной желудочковой тахикардии и при синдроме Вольфа-Паркинсона-Уайта. При их использовании необходимо следить за появлением признаков дигиталисной интоксикации. Она может проявиться тошнотой, рвотой, болью в животе, нарушениями сна и зрения, головной болью, носовыми кровотечениями.
восстановления синусового ритма или снижения частоты сокращений желудочков при фибрилляции предсердий. Эти препараты противопоказаны при брадикардии, внутрисердечных блокадах, пароксизмальной желудочковой тахикардии и при синдроме Вольфа-Паркинсона-Уайта. При их использовании необходимо следить за появлением признаков дигиталисной интоксикации. Она может проявиться тошнотой, рвотой, болью в животе, нарушениями сна и зрения, головной болью, носовыми кровотечениями.