Содержание:
Любому среднестатистическому человеку известно, что повышенный уровень холестерина в крови, это «плохо». Обладая довольно скудным объемом знаний по тематике, едва увидев в графе «общий холестерин» или «ЛПВП-холестерин» результат выше нормы (прежде почерпнув информацию об интерпретации анализов на сомнительных сайтах), человек садится на жесткую диету или, и того хуже, начинает заниматься самолечением и принимает препараты-статины.
Между тем, оценить результаты лабораторных анализов и правильно их интерпретировать нужно по особым правилам. Отдельные графы описания не позволят сделать верный вывод о протекающих в организме процессах. Чтобы говорить о риске развития атеросклероза и других заболеваний, прямо или косвенно обусловленных повышенным уровнем «плохого» холестерина, в медицинской практике введена специальная величина: коэффициент атерогенности.
Что такое коэффициент атерогенности в анализе крови?
Коэффициент атерогенности — это баланс «хорошего» холестерина и холестерина общего, который в будущем может перейти в связанное состояние (ЛПНП), представляет собой их пропорциональное соотношение.
Что собой представляет этот коэффициент? На общем, бытовом уровне все знают о том, что существует «плохой» (или ЛПНП-холестерин) и «хороший» (ЛПВП-холестерин) холестерин. Комплексные молекулы хорошего холестерина слишком велики, чтобы всасываться в ткани, они «собирают» молекулы «плохого» жирного спирта и переправляют их на переработку в печень. Напротив, «плохой» холестерин оседает на стенках сосудов и образует бляшки, сужающие просвет кровеносного сосуда и ухудшающие кровообращение. Кроме того, в крови циркулирует также общий холестерин, то есть вещество в несвязанном состоянии.
На данный момент, это наиболее точный показатель состояния липидного (жирового) обмена в организме и оценки риска возникновения атеросклероза и иных сердечнососудистых заболеваний (хотя роль жирного спирта в развитии патологий такого рода спорна).
Кроме того, определение данного показателя может быть информативно в случаях:
Контроля динамики холестерина (при медикаментозной терапии);
При первичном профилактическом осмотре пациента.
Норма коэффициента атерогенности
При расчете коэффициента атерогенности специалисты используют несложную формулу:
Коэффициент атерогенности (Индекс атерогенности) = (Общий холестерин – ЛПВП) /ЛПВП

Норма индекса атерогенности разнится от лаборатории к лаборатории, в целом, этот показатель является нормальным в диапазоне от 2 до 2.5 единиц (но не выше 3.2 для женщин и 3.5 для мужчин). Показатель свыше указанной нормы может свидетельствовать о наличии атеросклероза. Однако один лишь коэффициент не позволяет с точностью утверждать о наличии заболевании.
Если индекс атерогенности ниже указанной нормы, это не повод для беспокойства. Такой результат не имеет значения.
Повышенный коэффициент атерогенности, что делать?
Если результаты лабораторных исследований выявили высокий коэффициент, это говорит о том, что в организме образуется преимущественно «плохой» холестерин. Несмотря на отсутствие доказательств о прямой и главной роли жирного спирта в формировании сердечнососудистых заболеваний и патологий, рисковать не стоит. Следует незамедлительно принять меры к нормализации показателя.
Сделать это можно двумя способами:
Изменить образ жизни и рацион.
Начать приём специализированных препаратов.
Образ жизни
Повышение индекса объясняется рядом причин:
Наличие вредных привычек (курение, злоупотребление алкоголем, приём наркотиков). Психоактивные вещества «тормозят» нормальный жировой обмен и нарушают синтез жиров.
Малоподвижный образ жизни . Гиподинамия влечет застойные процессы. Жиры и жирные комплексы синтезируются слишком активно.
Из этого можно сделать вывод, что для нормализации индекса нужно:
Вести более активный образ жизни. Посильные физические нагрузки способны нормализовать концентрацию холестерина в крови и липидный обмен. Здоровому человеку рекомендуется проводить 4 занятия в течение недели по 35-40 минут каждое. Если в анамнезе имеются заболевания — стоит проконсультироваться с врачом для исключения противопоказаний и подбора оптимального режима физической активности.
Отказаться от пагубных привычек.
Рацион питания
Желательно ограничить употребление или полностью отказаться от следующих продуктов питания:
Жирные кисломолочные продукты (сметана, сливки, сливочное масло);
Продукты, богатые транс-жирами (маргарин, спреды на основе пальмового масла и т.д.)
Напротив, включить в рацион следует:
Рыбу. Треска, хек, камбала и другие. Жарку следует исключить, отдав предпочтение варке.
Орехи (миндаль, грецкие орехи). Орехи содержат мононасыщенные жирные соединения и способны сократить количество холестерина в крови.
Фрукты, овощи. В особенности свекла. Картофель не рекомендуется.
А также иные продукты, содержащие жиры растительного, а не животного происхождения.
Прием лекарственных препаратов — иной способ снизить индекс атерогенности. Однако статины (препараты для снижения холестерина) имеют множество побочных действий, их приём должен осуществляться строго по рекомендации врача и в очень ограниченном числе случаев.
Какие факторы могут повлиять на результат анализа?
Результат превысит нормальные показатели если:
Пациент сидит длительное время на строгой диете (близкой к голоданию). Чтобы избежать истощения, организм начинает расщеплять жировые запасы. Липиды попадают в кровеносное русло и могут искусственно повысить индекс.
Прием гормональных препаратов (стероидов).
Пиковые гормонозависимые состояния. Беременность, менструация, менопауза.
Результат будет ниже нормы если:
Пациент сидит на гипохолестериновой диете.
Пациент принимает препараты-статины.
Пациент активно занимается спортом (что довольно спорно).
Таким образом, индекс (или коэффициент) атерогенности представляет собой пропорцию общего холестерина к липопротеиновому комплексу высокой плотности. Показатель характеризует липопротеиновый баланс в организме и может оказать помощь в определении ранних стадий атеросклероза и иных сердечнососудистых заболеваний, обусловленных повышенной концентрацией холестерина в крови.

Автор статьи: Кузьмина Вера Валерьевна | Врач-диетолог, эндокринолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).

13 эффективных специй для похудения
100% лечение рака 4 стадии — современные достижения медицины!
Врачи говорят об увеличении уровня холестерина в крови, когда показатели превышают норму более, чем на треть. У здоровых людей показатель холестерина должен быть менее, чем 5,0 ммоль/л (более подробно вы можете узнать тут: норма холестерина в крови по возрастам). Однако опасно.
Мало кто на самом деле знает, что представляет собой холестерин. Однако незнание не мешает большинству считать его крайне вредным и опасным для здоровья веществом. Холестерин представляет собой жирный спирт. И в отечественной, и в зарубежной медицинской практике применяется также иное название вещества — «холестерол».
Холестерин — крайне противоречивое химическое соединение. По своей природе это органическое вещество представляет собой спирт. В большинстве своем холестерин вырабатывается организмом человека (печенью, почти 75%) и в небольших количествах поступает с пищей: жирным мясом и т.д (порядка 25%). Сам по себе холестерин не «плохой» и не «хороший». С одной стороны, это вещество участвует в.
Описания большинства статинов содержат сведения, свидетельствующие о полезных свойствах препаратов. Сокращение риска сердечных заболеваний, нормализация содержания холестерина, профилактика инфаркта – все эти эффекты обеспечивают средства данной фармакологической группы, если.
Хороший холестерин плотный и твердый, поэтому он наоборот, подобно ершику для посуды, счищает мусор с внутренней поверхности сосудов. Вот почему можно с уверенностью утверждать, что к негативным последствиям для здоровья приводит не только избыток.
При повышенном холестерине очень сложно соблюдать обычный режим, который вы соблюдали до болезни. Нужно соблюдать определенный режим питания, искать продукты, в которых содержатся специальные вещества. А между тем, такие продукты очень дорого стоят. Медикаменты тоже не дешевые, и их.
Холестерин 8 ммоль/лъ — что делать? Медикаментозная терапия
- Сопутствующие показатели и факторы, влияющие на оценку результатов анализов
- Корректировка питания, образа жизни
- Медикаментозная терапия
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если у пациента во время анализа крови выявляется холестерин 8 ммоль/л, это свидетельствует о существенном нарушении баланса в организме. Сам по себе повышенный уровень этого вещества не является самостоятельным заболеванием, но он может стать сопутствующим фактором при развитии серьезных патологий сердечно-сосудистой системы.
По мнению многих кардиологов, неврологов, именно повышенное содержание этого органического соединения приводит к инсультам, инфарктам, тромбозу, ишемической болезни сердца. Заболевания сердечно-сосудистой системы «молодеют» с каждым годом.
Если раньше они встречались у пациентов старше 40-50 лет, то сегодня даже 20-летние пребывают в группе риска. Виной тому множество факторов, среди которых малоактивный образ жизни, плохая экология.
В интересах обычных людей контролировать состояние здоровья, своевременно сдавать анализы, а при выявлении отклонений от нормы, обращаться в медицинские учреждения. Тогда они не будут задаваться вопросом, что делать при холестерине 8 ммоль/л.
Сопутствующие показатели и факторы, влияющие на оценку результатов анализов
Холестерин 8 ммоль/л – достаточно высокий уровень вещества в крови. Такие показатели считаются критическими, потому что в норме объем жирного природного спирта в организме не должен превышать 5,2 ммоль/л. Для пациентов с заболеваниями сердечно-сосудистой системы планка снижена аж до 4,2 ммоль/л. Для предельной точности исследования специалисты обращают пристальное внимание и на другие показатели – индекс атерогенности и уровень липопротеинов низкой плотности.

Коэффициент атерогенности показывает баланс так называемого хорошего и плохого холестерина. Он не должен превышать 3. Даже если общий холестерин 8 ммоль/л, а индекс атерогенности – 3, врачи советуют не подвергаться панике. Такие показатели свидетельствуют о временном дисбалансе, вызванном внешними раздражающими факторами. Чтобы убедиться в отсутствии серьезных патологий, рекомендуется 2-3 месяца поддерживать диету, использовать принципы рационального питания, а потом пересдать анализ.
Специалисты обращают свое внимание на еще один биохимический показатель – ЛПНП или липопротеины низкой плотности. Это тот самый «плохой» холестерин, его уровень не должен превышать 3 ммоль/л. Только доктор может оценить в комплексе все показатели биохимического анализа крови и сделать правильные выводы. Не нужно пытаться поставить себе диагноз самостоятельно.
Корректировка питания, образа жизни
Пациенты интересуются, что делать, если холестерин 8? Есть ряд рекомендаций, которым следуют все больные, вне зависимости от сопутствующих диагнозов и общего состояния здоровья. первое, что вам стоит предпринять, полностью пересмотреть свое питание. Холестерин попадает в организм извне вместе с жирной пищей. К той категории относят все животные жиры. От них придется отказаться.
Вы можете целиком отказаться от свинины, но употреблять постную телятину или куриное филе, в котором почти нет жира. Вы должны убрать из рациона сливочное масло, но можете есть куриные яйца, в некоторых случаях только белок без желтка, нежирные кисломолочные продукты.
Корректировка питания дает положительные результаты:
- Снижается вес;

- Улучшается состояние кожи;
- Появляется внушительный запас энергии;
- Улучшается сон;
- Уменьшается уровень холестерина в крови;
- Лучше работает сердечно-сосудистая система.
Вместе с переходом к правильному рациональному питанию, стоит задуматься и об увеличении физической активности. Люди, которые регулярно делают обычную зарядку, совершают пробежки или просто много гуляют пешком, значительно реже жалуются на повышенный холестерин, он расщепляется и выводится из организма во время спортивных тренировок.
Теперь вы будете знать, что делать, если холестерин выше 8 ммоль/л. Корректировка питания и образа жизни возможна без контроля врача, но это не означает, что вы можете вовсе пренебрегать визитами к нему.
Только доктор может разработать комплексную схему лечения с учетом всех сопутствующих факторов, чтобы поскорее вывести пациента из критического состояния.
Медикаментозная терапия
При выявлении повышенного уровня холестерина пациентам советуют на 3 месяца отказаться от вредных продуктов, вести активный образ жизни, а потом пересдать анализ. Вы должны знать, что это значит, если холестерин 8 ммоль/л сохраняется и после пересдачи. Организм не справляется с нагрузкой, не может нормально переработать те запасы жиров, которые уже есть в организме.
Половину имеющегося холестерина синтезирует печень. В критической ситуации эта функция угнетается путем приема препаратов из группы статинов. Их нужно использовать лишь в комплексе с диетой, иначе терапия не даст результатов.
Такие лекарства назначаются курсом на 3 месяца, после чего анализы снова пересдаются. При положительной динамике лечение отменяют и контролируют уровень холестерина на протяжении еще 3 месяцев. Если в это время он не растет, проблема решена.
Нередки ситуации, когда холестерин 8 ммоль/л снова возвращается. В такой ситуации статины назначаются для  постоянного использования. Вместе с ними могут приниматься препараты группы фибратов, направленные на поэтапную коррекцию липидного обмена.
постоянного использования. Вместе с ними могут приниматься препараты группы фибратов, направленные на поэтапную коррекцию липидного обмена.
Лекарственные средства назначаются только лечащим врачом, принимать их самостоятельно без рекомендаций нельзя. Статины и фибраты имеют одно весомое противопоказание, они разрушают клетки печени, поэтому во время их приема постоянно контролируются печеночные пробы.
Холестерин в анализе крови
Анализ крови на холестерин – это одно из важнейших исследований, которое помогает оценить уровень холестериновых телец в крови, что может свидетельствовать о здоровье человека. Своевременно произведенное исследование помогает выявить наличие патологий на ранних стадиях (атеросклероз сосудов, тромбофлебит, ишемическая болезнь сердца). Рекомендовано сдавать кровь на холестерин минимум 1 раз в год, чего будет достаточно для самоконтроля общего состояния здоровья. О чем говорит расшифровка результатов анализа, и каким он бывает по своей природе, разберем далее.

Холестерин: враг или друг?
Прежде чем перейти к рассмотрению расшифровки, необходимо понять, что такое холестерин. Холестерин – это жирорастворимое соединение, которое продуцируется клетками печени, почками и надпочечниками с целью укрепления клеточных мембран, нормализуя их проницаемость. Также эти клетки выполняют следующие полезные функции для организма:
- участвуют в процессе синтеза и всасывания витамина D;
- задействованы в синтезе желчи;
- позволяют эритроцитам избежать преждевременного гемолиза (распада);
- принимают активное участие в выработке стероидных гормонов.
Эти достаточно важные функции холестерина указывают на его высокую значимость для организма. Однако, в том случае, если концентрация его выше нормы, могут развиваться проблемы со здоровьем.
Сам по себе холестерин не растворяется водой, поэтому для его полноценной транспортировки и утилизации необходимы специальные белковые молекулы – апопротеины. При присоединении холестериновых клеток к апопротеинам образуется устойчивое соединение – липопротеин, который легко растворяется и быстрее транспортируется по кровеносным сосудам.
В зависимости от того, сколько белковых молекул присоединяется к молекуле холестерина, липопротеины можно разделить на несколько категорий:
- Липопротеины очень низкой плотности (ЛПОНП) – на одну молекулу приходится третья часть молекулы белка, чего катастрофически мало для полноценного передвижения и выведения холестерина. Такой процесс способствует накоплению его в крови, что приводит к закупорке сосудов и развитию различных заболеваний.
- Липопротеины низкой плотности (ЛПНП) – на одну молекулу приходится менее одной молекулы белка. Такие соединения малоподвижны и плохо растворяются, поэтому у них больше всего шансов оседать в сосудах.
- Липопротеины высокой плотности (ЛПВП) – более устойчивые соединения, которые хорошо транспортируются и растворяются водой.
- Хиломикроны – самые крупные холестериновые частицы, обладающие умеренной подвижностью и плохой растворимостью в воде.
Холестерин в крови нужен, однако некоторые его разновидности могут провоцировать развитие заболеваний. Поэтому липопротеины с низкой плотностью принято считать плохим холестерином, который приводит к закупорке сосудов. При этом липопротеины с высокой плотностью являются гарантом здоровья и полноценности всех обменных процессов в организме. Биохимия позволяет выявить предрасположенность к развитию заболеваний, связанных именно с количественным и качественным составом холестерина в крови.
Анализ крови на холестерин: основные показатели и их норма
Для того, чтобы выявить концентрацию и наличие всех типов холестерина в крови используется специальный анализ, результаты которого заключают в липидограмму. Сюда входят такие показатели, как общий холестерин, уровень триглициридов, липопротеины высокой плотности, липопротеины низкой плотности, индекс атерогенности. Холестерин в анализе крови определяют, используя биохимический анализ крови. Развернутый анализ позволяет увидеть возможные проблемы со здоровьем, что провоцируется увеличением концентрации плохого холестерина. Общий анализ крови показывает только поверхностную картину, поэтому если его результаты имеют отклонения от нормы, значит, есть смысл в проведении более детального исследования.

Общий холестерин
Показатель общего холестерина в плазме крови показывает его концентрацию в ммоль/л. Данный показатель характеризует общее состояние сосудов и крови, а также может указывать на качество обменных процессов. Именно этот анализ является основным, поскольку с его помощью оценивают состояние здоровья, а также необходимость дополнительного, более узкого (ЛПВП, ЛПНП) исследования.
Нормальный показатель напрямую зависит от таких характеристик, как возраст и пол. Рассмотрим значения нормы общего холестерина для разных возрастных и половых групп, которые содержит таблица.
| Возраст | Мужчины, ммоль/л | Женщины, ммоль/л |
| Новорожденные и дети до 2 лет | 1,9-3 | 2,9-5,1 |
| 2-12 лет | 2-4 | 2,9-5 |
| 16-20 лет | 2,9-4,9 | 3,5-5,17 |
| 21-30 лет | 3,5-6,5 | 3,3-5,8 |
| 31-50 лет | 4-7,5 | 3,9-6,9 |
| 51-65 лет | 4-7,1 | 4,5-7,7 |
| Старше 65 лет | 4-7 | 4,2-7,8 |
Общий холестерин напрямую связан с обменными процессами, происходящими в организме и особенностями питания, поэтому его значения на протяжении всей жизни отличаются. Во время гормонального становления показатели стремятся к нижней границе, а ближе к старости, когда обмен веществ значительно замедлен, его показатель в несколько раз выше.
Липопротеины низкой плотности
Эта категория холестерина самая опасная, поэтому выделяют такие предельно допустимые значения, как 2,3-4,7 ммоль/л для мужчин и 1,9-4,2 ммоль/л норма для женщин. Превышения норм данных показателей свидетельствует о наличии заболеваний сердечно-сосудистой системы, а также замедлении обменных процессов.
Липопротеины высокой плотности
«Хорошего» холестерина также должно быть в меру. Показатели значений для мужчин составляет 0,7-1,8 ммоль/л и 0,8-2,1 ммоль/л для женщин. В указанные рамки включают вариацию возрастов, учитывая данные при рождении и в преклонном возрасте.
Уровень триглициридов
У мужчин верхняя предельная граница достигает 3,6 ммоль/л, в то время как норма у женщин несколько меньше – 2,5 ммоль/л. Это связано с особенностями питания, поскольку мужскому организму требуется больше углеводов и жиров. Биохимический анализ крови помогает выявить уровень триглициридов, относительно всего объема крови в организме.

Индекс атерогенности
Данный показатель является одним из ключевых в липидограмме, позволяя оценить процентное соотношение плохого и хорошего холестерина. Полученный в результате математических вычислений показатель указывает на наличие заболеваний, протекающих в скрытой форме, а также предрасположенности к патологиям. Рассчитывается индекс атерогенности по формуле:
Общий холестерин – Липопротеины высокой плотности / Липопротеины низкой плотности
Норма холестерина может варьироваться в зависимости от возраста. Детский возраст до 6 лет предполагает индекс атерогенности до 2 ммоль/л. В молодом возрасте эта цифра доходит до 2,5 ммоль/л, но не превышает ее. Ближе к 50 годам показатель может достигать 2,8-3,2 ммоль/л. При наличии заболеваний и патологий сосудов показатель может достигать -7 ммоль/л, что определит биохимический анализ крови.
Расшифровка
После того, как у человека производят забор крови, ее тщательно исследуют, а все результаты произведенных исследований записывают в таблицу. Расшифровка анализа крови на холестерин предполагает наличие таблицы, которая состоит из нескольких колонок:
- Наименования исследуемого объекта – это может быть общий холестерин, триглицериды или другие его компоненты.
- Уровень в крови – указывается в ммоль/л.
- Показатель нормы – даются пограничные значения, чтобы человек мог видеть, насколько его показатели отличаются от общепринятых.
- Заключение – в данной колонке отображается истинная картина состояния здоровья человека, где напротив каждого исследуемого объекта указывается, норма, повышен или критически повышен уровень.
Визуально расшифровка может иметь следующий внешний вид:
| Наименование | Показатель | Пределы норм | Значение |
| Общий холестерин | 4,3 ммоль/л | 3,5-6,5 ммоль/л | Норма |
| ЛПНП | 4,8 ммоль/л | 2,3-4,7 ммоль/л | Слегка повышен |
| ЛПВП | 0,9 ммоль/л | 0,7-1,8 ммоль/л | Норма |
| Триглицериды | 3,1 ммоль/л | 1-3,6 ммоль/л | Норма |
| Индекс атерогенности | 0,7 ммоль/л | 0,5-3,2 ммоль/л | Норма |
Следует понимать, что полученные результаты могут отличаться от реальных показателей, на что влияет такие факторы, как:
- Питание – если человек перед забором крови употреблял жирную и сладкую пищу, значения могут быть в несколько раз выше нормы.
- Употребление спиртных напитков.
- Длительное голодание.
- Физические нагрузки накануне.
- Употребление медикаментов, влияющих на химический состав крови.
Некоторые лаборатории используют латинское обозначение всех показателей анализа. Обозначение холестерина в анализе крови следующее:
- TC – общее содержание холестерина.
- LDL – липопротеины с низкой плотностью.
- HDL – липопротеины с высокой плотностью.
- TG – количество триглицеридов.
- IA – соотношение вредного и полезного холестерина к общей его массе в крови (индекс атерогенности).
Эти показатели обозначаются буквами, что облегчает их определение и сокращает место в расшифровке. Далеко не все знают, как обозначается холестерин в анализе, поэтому многие расшифровки рядом с буквами латинского алфавита используют боле понятные буквенные обозначения.
Как и когда сдавать анализ?
Специалисты рекомендуют сдавать анализы на холестерин не реже 1 раза в год, если нет никаких жалоб на здоровье, и каждые полгода при условии, что имеются проблемы с лишним весом, сосудами и сердцем. Самоконтроль позволит сократить риски развития опасных для жизни патологий, а также снизить вероятность преждевременного летального исхода.
Забор крови производится из вены, но перед процедурой следует пройти подготовку:
- Не есть за 5-6 часов до забора крови.
- Не употреблять алкоголь накануне.
- Питаться в обычном режиме, ограничивая сладкую и жирную пищу.
- Снизить физические и умственные нагрузки.
- Хорошо отдохнуть и выспаться.
- Избегать стрессов и эмоциональных потрясений.
Анализ помогает не только контролировать состояние здоровья, но и показывать динамику лечения определенных заболеваний.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Таким образом, расшифровка анализа крови на холестерин содержит несколько показателей, каждый из которых обладает высокой важностью. Этот анализ является обязательным для людей с избыточным весом, проблемами с сердцем и сердечно-сосудистой системой. Расшифровка, выдаваемая пациенты в лаборатории, достаточно проста и содержит небольшое количество данных. Это позволяет оценить уровень своего здоровья самостоятельно, до консультации со специалистом.
Что мы знаем о холестерине? Информация, которой большинство из нас владеет, сводится к тому, что это вещество вредит нашему здоровью, способствует развитию атеросклероза и увеличивает риск инфаркта в зрелом возрасте. А потому его следует снижать всеми силами и избегать употребления продуктов, повышающих холестерин. Все верно, но это лишь одна сторона медали. Другая состоит в том, что холестерин жизненно необходим для нашего организма, но не весь, а только "хороший". Поэтому общих показателей для выявления опасности развития тех или иных заболеваний недостаточно. По этой причине в обязательный биохимический анализ включается такой коэффициент, как индекс атерогенности. Он позволяет определить соотношение между "плохим" и "хорошим" холестерином и дает более полную картину состояния здоровья пациента в рамках данного вопроса.
Экскурс в историю, или что мы знаем о холестерине
Данное вещество было обнаружено еще в XVIII веке французскими учеными. Оно было получено из желчных камней и обладало свойствами жира. Тогда-то ему и было присвоено название, которым мы активно пользуемся по сей день — холестерин. Но спустя век исследователи пришли к дополнительным выводам о том, что относится это вещество к классу спиртов. В связи с этим название изменили на "холестерол", которое у нас, впрочем, не прижилось.
Спустя еще 100 лет, в XX веке, в нашей стране начался настоящий бум против холестерина. Его признали опасным для здоровья и стали предпринимать всяческие меры борьбы с вредным веществом. Но тут мировая медицина ошеломила новыми открытиями. Оказывается, не весь он так плох. Более того, "правильный" холестерин жизненно важен для нашего организма. Он нужен для нормального пищеварения, участвует в синтезе гормонов и витамина D, а также в строительстве мембран и молекулярной структуры клеток мозга. Работа многих систем и органов нарушается не только при избытке, но и при недостатке холестерина. Главное — распознать, какая его часть преобладает в организме. Для этого и используется индекс атерогенности.
Что такое коэффициент атерогенности и как он определяется
Данный показатель является важным сигналом о наличии риска развития заболеваний сосудов и сердца. Поэтому его и определяют, делая биохимический анализ крови. Индекс атерогенности рассчитывается как соотношение "плохого" холестерина к "хорошему", на основе чего делается вывод о наличии тех или иных проблем в организме. Но как понять, какой из них нужен, а какой вреден?
"Плохой" и "хороший" холестерин
Дело в том, что холестерол нерастворим в воде. Поэтому для того, чтобы перемещаться по нашему организму, он объединяется в комплекс с апопротеинами — специальными белками. Называются такие соединения липопротеинами. Не все они одинаковые. Эти комплексы различаются в зависимости от соотношения входящих в них элементов.
Таким образом, выделяют липопротеины:
- высокой плотности (ЛПВП);
- низкой плотности (ЛПНП);
- очень низкой плотности (ЛПОНП).
Также существуют триглицериды, которые образуются в результате соединения глицерина и жирных кислот. Они являются главными энергетическими источниками организма. Что касается липопротеинов, то к "хорошим" относятся именно те, которые обладают высокой плотностью. ЛПНП — это "плохой" холестерин, который забивает артерии, образуя в них бляшки. Таков же и его "близнец" — ЛПОНП, который переносит холестерин к другим органам и выпадает в осадок, засоряя сосуды.
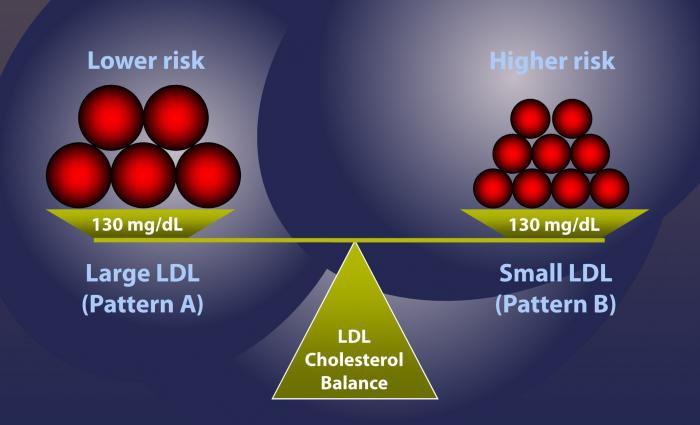
Вычисление коэффициента атерогенности
Когда определяется общий показатель (ОХС), то все значения складываются, что дает не совсем понятную картину реального положения дел. Ведь если даже уровень холестерина высок, соотношение может быть в пользу ЛПВП, и наоборот. Для того чтобы разобраться, нужно определить индекс атерогенности.
Формула для его вычисления выглядит так:
(ОХС — ЛПВП) / ЛПВП.
Обычно важно знать точные значения всех показателей, то есть уровень ЛПВП, ЛПНП, ОХС. Измеряются они в миллимолях на литр — ммоль/л.

Значения коэффициента атерогенности и других показателей уровня холестерина
Каким же в идеале должен быть индекс атерогенности? Норма для здорового человека не должна превышать показатель 3-3,5. Значения выше 3,5-4 свидетельствуют о превышении "плохого" холестерина и риске развития атеросклероза. Индекс атерогенности ниже нормы (менее 3-х) не имеет клинического значения.
Наряду с ИА нужно знать и другие показатели. Так, нормальными считаются значения:
- ОХС — 3,8 — 5,02 ммоль/л;
- ЛПВП — 1-1,2 ммлоль/л;
- ЛПНП — максимум 3 ммоль/л;
- триглицериды — 1,77 ммоль/л.
Если индекс атерогенности повышен, это говорит об увеличении уровня "плохого" холестерина. ЛПНП откладывают жир на стенках кровеносных артерий, из которого со временем образуются бляшки. Постепенно они могут полностью перекрыть в сосудах просвет и заблокировать движение крови. В ткани перестанут поступать питательные вещества и кислород, что способствует возникновению в них ишемии. В мозге такая ситуация приведет к мозговому инсульту, в сердце — к инфаркту миокарда. Бывают и менее серьезные, но все же негативные последствия увеличения ЛПНП — депрессивное состояние, снижение иммунитета и развитие инфекционных заболеваний. Если в результате анализов обнаружилось, что индекс атерогенности повышен, что делать? Возможно ли как-то понизить его уровень, не прибегая к медикаментозному лечению? Если повышение незначительно, то изменить ситуацию можно своими силами. О том, как это сделать, поговорим далее.
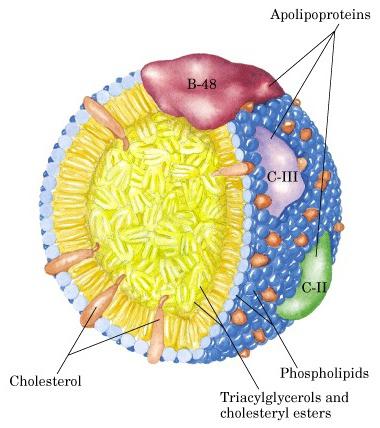
Высокие показатели ИА: лечение
В первую очередь следует сказать о том, что же способствует повышению "плохого" холестерина. Главным образом, это вредные привычки и нездоровый образ жизни:
- курение и злоупотребление алкоголем;
- недостаток физической активности;
- преобладание в рационе животных жиров, фастфуда;
- избыточный вес.
В данном случае все зависит исключительно от нас. Постепенно отказавшись от вредных привычек и избавившись от лишних килограммов, вы уже сможете рассчитывать на многократное улучшение здоровья и показателей ИА. Влияет на увеличение данного коэффициента и возраст. Так, у мужчин после 45, а у женщин после 55 лет уровень "плохого" холестерина, как правило, возрастает. Незначительную роль может сыграть и наследственность. Однако если вести здоровый образ жизни, ежедневно заниматься физическими упражнениями, то указанные второстепенные факторы не окажут столь сильного влияния.
Если индекс атерогенности повышен, лечение должно включать в себя комплекс мер:
- диету с преобладанием растительной пищи и сокращением животных жиров;
- ограничение употребления соли;
- умеренную физическую активность (танцы, йогу, ежедневные пешие прогулки);
- отказ от алкоголя и табака;
- сокращение стрессов и переутомления (как физического, так и эмоционального);
- прием биологически активных добавок, регулирующих липидный обмен и уменьшающих усвоение пищевого жира;
- в некоторых случаях понадобится дополнительный прием препаратов — статинов (для снижения уровня холестерина), однако принимать их нужно только по рекомендации лечащего врача.
Существует также список продуктов, рекомендуемых для употребления при повышенном холестерине, и тех, которые следует исключить из рациона.
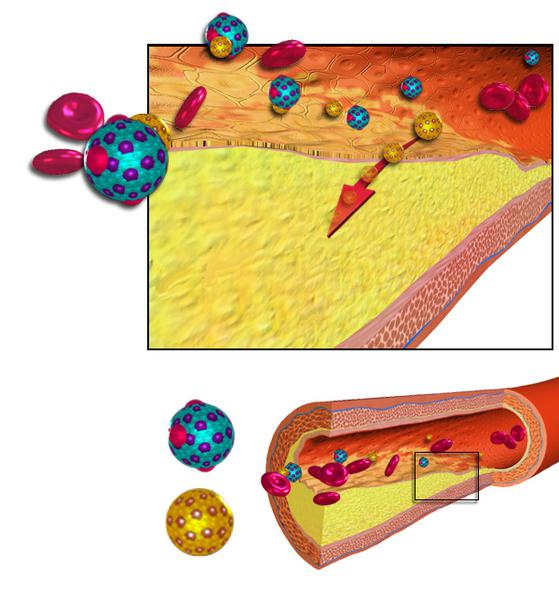
Что можно и нельзя есть при высоком ИА
Так, если индекс атерогенности повышен, нужно отказаться от:
- хлеба высшего сорта и различной сдобной выпечки;
- супов на мясном бульоне;
- жирных молочных и кисломолочных продуктов;
- жирного мяса, колбасы, субпродуктов, икры;
- маргарина и сливочного масла;
- майонеза и сметанных соусов;
- чипсов и жареной картошки, мороженого, молочного шоколада.
При этом рацион следует обогатить продуктами, способствующими нормализации уровня холестерина. Это, прежде всего:
- овощи и фрукты, овощные супы;
- морская рыба и морепродукты;
- постная говядина, индейка и куриное филе;
- нежирные молочные продукты;
- подсолнечное, оливковое масло;
- мармелад, цукаты, фруктовый сорбет;
- зерновой хлеб;
- соевый соус.
Качественное изменение рациона позволит не только уменьшить содержание "плохого" и увеличить уровень "хорошего" холестерина, но и снизить массу тела (если это необходимо). Такое питание будет способствовать физической активности, энергичности, хорошему настроению и повышению иммунитета. Риск возникновения сердечно-сосудистых заболеваний сократится.
Сокотерапия как способ снижения ИА
Также нормализовать уровень холестерина может терапия свежевыжатыми соками. Ее следует проводить не чаще одного раза в месяц в течение 5 дней. Заключается она в том, что ежедневно необходимо употреблять по половине стакана морковного сока, каждый раз совмещая его с одним из следующих (на выбор):
- четверть стакана свекольного сока и столько же огуречного;
- треть стакана сока сельдерея;
- четверть стакана яблочного сока и столько же сельдереевого;
- пятая часть стакана капустного сока;
- стакан апельсинового сока.
Такая терапия поможет снизить уровень холестерина до нормального уровня при соблюдении других вышеперечисленных рекомендаций. Для того чтобы контролировать коэффициент атерогенности, следует проводить соответствующий анализ не реже раза в один-два года.
Как подготовиться к анализу на определение уровня ИА?
В целях исследования у пациента берется кровь из вены. Для того чтобы результаты не получились искаженными, следует правильно подготовиться к анализу. Начать соблюдать ряд правил нужно уже за пару недель до похода в поликлинику:
- не нарушать привычный режим и характер питания — минимум за 1-2 недели до анализа;
- за сутки воздержаться от употребления алкоголя;
- за 12 часов прекратить прием пищи (воду пить разрешается);
- за полчаса до начала исследования исключить любого рода эмоциональное и физическое перенапряжение;
- за 30 минут до анализа не курить;
- за пять минут до сдачи крови принять положение сидя.
Соблюдение этих мер позволит избежать отклонений в результатах и получить более точные значения ОХС, ЛПВП и ЛПНП, а также узнать индекс атерогенности.

Завышение и занижение показателей ИА
Что же может повлиять на искажение полученных показателей? Повышают холестериновый коэффициент такие факторы, как:
- сдача анализа в положении стоя;
- курение перед исследованием;
- длительное голодание;
- употребление большого количества животных жиров за несколько дней до анализа;
- андрогены и анаболические стероиды;
- беременность.
В то же время индекс атерогенности низкий (то есть заниженный) может быть получен в следующих случаях:
- сдача анализа в лежачем положении;
- чрезмерная физическая нагрузка незадолго до начала исследования;
- соблюдение диеты с высоким содержанием полиненасыщенных жирных кислот и низким содержанием холестерина;
- прием перед сдачей анализа противогрибковых препаратов, эстрогенов, эритромицина и др.
Также не рекомендуется сдавать анализ на определение холестеринового коэффициента после недавно перенесенных тяжелых заболеваний. Так, после хирургической операции или инфаркта должно пройти минимум шесть недель, после чего можно проводить липидограмму.
Заключение
Теперь вы знаете о том, что не весь холестерин вреден для организма, а некоторый даже жизненно необходим. Соотношение между ними определяется проведением биохимического анализа и расчетом специального холестеринового коэффициента. Мы рассмотрели, каковы его нормальные значения, низкие и высокие, какие факторы влияют на те и другие. Из статьи вы узнали, когда бывает индекс атерогенности повышен, что делать в этом случае, какие самостоятельные меры предпринимать. Кроме того, мы рассказали, как правильно подготовиться к анализу, чтобы не допустить искажения в результатах. Надеемся, эта информация оказалась полезной для вас. Следите за своим холестерином и вовремя принимайте нужные меры.