Содержание:
Любому среднестатистическому человеку известно, что повышенный уровень холестерина в крови, это «плохо». Обладая довольно скудным объемом знаний по тематике, едва увидев в графе «общий холестерин» или «ЛПВП-холестерин» результат выше нормы (прежде почерпнув информацию об интерпретации анализов на сомнительных сайтах), человек садится на жесткую диету или, и того хуже, начинает заниматься самолечением и принимает препараты-статины.
Между тем, оценить результаты лабораторных анализов и правильно их интерпретировать нужно по особым правилам. Отдельные графы описания не позволят сделать верный вывод о протекающих в организме процессах. Чтобы говорить о риске развития атеросклероза и других заболеваний, прямо или косвенно обусловленных повышенным уровнем «плохого» холестерина, в медицинской практике введена специальная величина: коэффициент атерогенности.
Что такое коэффициент атерогенности в анализе крови?
Коэффициент атерогенности — это баланс «хорошего» холестерина и холестерина общего, который в будущем может перейти в связанное состояние (ЛПНП), представляет собой их пропорциональное соотношение.
Что собой представляет этот коэффициент? На общем, бытовом уровне все знают о том, что существует «плохой» (или ЛПНП-холестерин) и «хороший» (ЛПВП-холестерин) холестерин. Комплексные молекулы хорошего холестерина слишком велики, чтобы всасываться в ткани, они «собирают» молекулы «плохого» жирного спирта и переправляют их на переработку в печень. Напротив, «плохой» холестерин оседает на стенках сосудов и образует бляшки, сужающие просвет кровеносного сосуда и ухудшающие кровообращение. Кроме того, в крови циркулирует также общий холестерин, то есть вещество в несвязанном состоянии.
На данный момент, это наиболее точный показатель состояния липидного (жирового) обмена в организме и оценки риска возникновения атеросклероза и иных сердечнососудистых заболеваний (хотя роль жирного спирта в развитии патологий такого рода спорна).
Кроме того, определение данного показателя может быть информативно в случаях:
Контроля динамики холестерина (при медикаментозной терапии);
При первичном профилактическом осмотре пациента.
Норма коэффициента атерогенности
При расчете коэффициента атерогенности специалисты используют несложную формулу:
Коэффициент атерогенности (Индекс атерогенности) = (Общий холестерин – ЛПВП) /ЛПВП

Норма индекса атерогенности разнится от лаборатории к лаборатории, в целом, этот показатель является нормальным в диапазоне от 2 до 2.5 единиц (но не выше 3.2 для женщин и 3.5 для мужчин). Показатель свыше указанной нормы может свидетельствовать о наличии атеросклероза. Однако один лишь коэффициент не позволяет с точностью утверждать о наличии заболевании.
Если индекс атерогенности ниже указанной нормы, это не повод для беспокойства. Такой результат не имеет значения.
Повышенный коэффициент атерогенности, что делать?
Если результаты лабораторных исследований выявили высокий коэффициент, это говорит о том, что в организме образуется преимущественно «плохой» холестерин. Несмотря на отсутствие доказательств о прямой и главной роли жирного спирта в формировании сердечнососудистых заболеваний и патологий, рисковать не стоит. Следует незамедлительно принять меры к нормализации показателя.
Сделать это можно двумя способами:
Изменить образ жизни и рацион.
Начать приём специализированных препаратов.
Образ жизни
Повышение индекса объясняется рядом причин:
Наличие вредных привычек (курение, злоупотребление алкоголем, приём наркотиков). Психоактивные вещества «тормозят» нормальный жировой обмен и нарушают синтез жиров.
Малоподвижный образ жизни . Гиподинамия влечет застойные процессы. Жиры и жирные комплексы синтезируются слишком активно.
Из этого можно сделать вывод, что для нормализации индекса нужно:
Вести более активный образ жизни. Посильные физические нагрузки способны нормализовать концентрацию холестерина в крови и липидный обмен. Здоровому человеку рекомендуется проводить 4 занятия в течение недели по 35-40 минут каждое. Если в анамнезе имеются заболевания — стоит проконсультироваться с врачом для исключения противопоказаний и подбора оптимального режима физической активности.
Отказаться от пагубных привычек.
Рацион питания
Желательно ограничить употребление или полностью отказаться от следующих продуктов питания:
Жирные кисломолочные продукты (сметана, сливки, сливочное масло);
Продукты, богатые транс-жирами (маргарин, спреды на основе пальмового масла и т.д.)
Напротив, включить в рацион следует:
Рыбу. Треска, хек, камбала и другие. Жарку следует исключить, отдав предпочтение варке.
Орехи (миндаль, грецкие орехи). Орехи содержат мононасыщенные жирные соединения и способны сократить количество холестерина в крови.
Фрукты, овощи. В особенности свекла. Картофель не рекомендуется.
А также иные продукты, содержащие жиры растительного, а не животного происхождения.
Прием лекарственных препаратов — иной способ снизить индекс атерогенности. Однако статины (препараты для снижения холестерина) имеют множество побочных действий, их приём должен осуществляться строго по рекомендации врача и в очень ограниченном числе случаев.
Какие факторы могут повлиять на результат анализа?
Результат превысит нормальные показатели если:
Пациент сидит длительное время на строгой диете (близкой к голоданию). Чтобы избежать истощения, организм начинает расщеплять жировые запасы. Липиды попадают в кровеносное русло и могут искусственно повысить индекс.
Прием гормональных препаратов (стероидов).
Пиковые гормонозависимые состояния. Беременность, менструация, менопауза.
Результат будет ниже нормы если:
Пациент сидит на гипохолестериновой диете.
Пациент принимает препараты-статины.
Пациент активно занимается спортом (что довольно спорно).
Таким образом, индекс (или коэффициент) атерогенности представляет собой пропорцию общего холестерина к липопротеиновому комплексу высокой плотности. Показатель характеризует липопротеиновый баланс в организме и может оказать помощь в определении ранних стадий атеросклероза и иных сердечнососудистых заболеваний, обусловленных повышенной концентрацией холестерина в крови.

Автор статьи: Кузьмина Вера Валерьевна | Врач-диетолог, эндокринолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).

13 эффективных специй для похудения
100% лечение рака 4 стадии — современные достижения медицины!
Врачи говорят об увеличении уровня холестерина в крови, когда показатели превышают норму более, чем на треть. У здоровых людей показатель холестерина должен быть менее, чем 5,0 ммоль/л (более подробно вы можете узнать тут: норма холестерина в крови по возрастам). Однако опасно.
Мало кто на самом деле знает, что представляет собой холестерин. Однако незнание не мешает большинству считать его крайне вредным и опасным для здоровья веществом. Холестерин представляет собой жирный спирт. И в отечественной, и в зарубежной медицинской практике применяется также иное название вещества — «холестерол».
Холестерин — крайне противоречивое химическое соединение. По своей природе это органическое вещество представляет собой спирт. В большинстве своем холестерин вырабатывается организмом человека (печенью, почти 75%) и в небольших количествах поступает с пищей: жирным мясом и т.д (порядка 25%). Сам по себе холестерин не «плохой» и не «хороший». С одной стороны, это вещество участвует в.
Описания большинства статинов содержат сведения, свидетельствующие о полезных свойствах препаратов. Сокращение риска сердечных заболеваний, нормализация содержания холестерина, профилактика инфаркта – все эти эффекты обеспечивают средства данной фармакологической группы, если.
Хороший холестерин плотный и твердый, поэтому он наоборот, подобно ершику для посуды, счищает мусор с внутренней поверхности сосудов. Вот почему можно с уверенностью утверждать, что к негативным последствиям для здоровья приводит не только избыток.
При повышенном холестерине очень сложно соблюдать обычный режим, который вы соблюдали до болезни. Нужно соблюдать определенный режим питания, искать продукты, в которых содержатся специальные вещества. А между тем, такие продукты очень дорого стоят. Медикаменты тоже не дешевые, и их.
Что мы знаем о холестерине? Информация, которой большинство из нас владеет, сводится к тому, что это вещество вредит нашему здоровью, способствует развитию атеросклероза и увеличивает риск инфаркта в зрелом возрасте. А потому его следует снижать всеми силами и избегать употребления продуктов, повышающих холестерин. Все верно, но это лишь одна сторона медали. Другая состоит в том, что холестерин жизненно необходим для нашего организма, но не весь, а только "хороший". Поэтому общих показателей для выявления опасности развития тех или иных заболеваний недостаточно. По этой причине в обязательный биохимический анализ включается такой коэффициент, как индекс атерогенности. Он позволяет определить соотношение между "плохим" и "хорошим" холестерином и дает более полную картину состояния здоровья пациента в рамках данного вопроса.
Экскурс в историю, или что мы знаем о холестерине
Данное вещество было обнаружено еще в XVIII веке французскими учеными. Оно было получено из желчных камней и обладало свойствами жира. Тогда-то ему и было присвоено название, которым мы активно пользуемся по сей день — холестерин. Но спустя век исследователи пришли к дополнительным выводам о том, что относится это вещество к классу спиртов. В связи с этим название изменили на "холестерол", которое у нас, впрочем, не прижилось.
Спустя еще 100 лет, в XX веке, в нашей стране начался настоящий бум против холестерина. Его признали опасным для здоровья и стали предпринимать всяческие меры борьбы с вредным веществом. Но тут мировая медицина ошеломила новыми открытиями. Оказывается, не весь он так плох. Более того, "правильный" холестерин жизненно важен для нашего организма. Он нужен для нормального пищеварения, участвует в синтезе гормонов и витамина D, а также в строительстве мембран и молекулярной структуры клеток мозга. Работа многих систем и органов нарушается не только при избытке, но и при недостатке холестерина. Главное — распознать, какая его часть преобладает в организме. Для этого и используется индекс атерогенности.
Что такое коэффициент атерогенности и как он определяется
Данный показатель является важным сигналом о наличии риска развития заболеваний сосудов и сердца. Поэтому его и определяют, делая биохимический анализ крови. Индекс атерогенности рассчитывается как соотношение "плохого" холестерина к "хорошему", на основе чего делается вывод о наличии тех или иных проблем в организме. Но как понять, какой из них нужен, а какой вреден?
"Плохой" и "хороший" холестерин
Дело в том, что холестерол нерастворим в воде. Поэтому для того, чтобы перемещаться по нашему организму, он объединяется в комплекс с апопротеинами — специальными белками. Называются такие соединения липопротеинами. Не все они одинаковые. Эти комплексы различаются в зависимости от соотношения входящих в них элементов.
Таким образом, выделяют липопротеины:
- высокой плотности (ЛПВП);
- низкой плотности (ЛПНП);
- очень низкой плотности (ЛПОНП).
Также существуют триглицериды, которые образуются в результате соединения глицерина и жирных кислот. Они являются главными энергетическими источниками организма. Что касается липопротеинов, то к "хорошим" относятся именно те, которые обладают высокой плотностью. ЛПНП — это "плохой" холестерин, который забивает артерии, образуя в них бляшки. Таков же и его "близнец" — ЛПОНП, который переносит холестерин к другим органам и выпадает в осадок, засоряя сосуды.
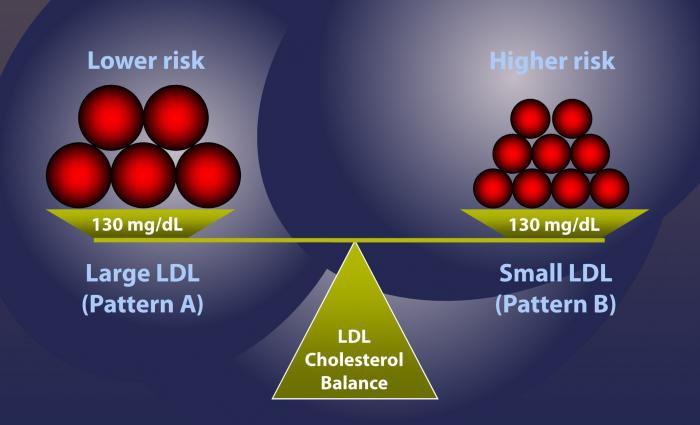
Вычисление коэффициента атерогенности
Когда определяется общий показатель (ОХС), то все значения складываются, что дает не совсем понятную картину реального положения дел. Ведь если даже уровень холестерина высок, соотношение может быть в пользу ЛПВП, и наоборот. Для того чтобы разобраться, нужно определить индекс атерогенности.
Формула для его вычисления выглядит так:
(ОХС — ЛПВП) / ЛПВП.
Обычно важно знать точные значения всех показателей, то есть уровень ЛПВП, ЛПНП, ОХС. Измеряются они в миллимолях на литр — ммоль/л.

Значения коэффициента атерогенности и других показателей уровня холестерина
Каким же в идеале должен быть индекс атерогенности? Норма для здорового человека не должна превышать показатель 3-3,5. Значения выше 3,5-4 свидетельствуют о превышении "плохого" холестерина и риске развития атеросклероза. Индекс атерогенности ниже нормы (менее 3-х) не имеет клинического значения.
Наряду с ИА нужно знать и другие показатели. Так, нормальными считаются значения:
- ОХС — 3,8 — 5,02 ммоль/л;
- ЛПВП — 1-1,2 ммлоль/л;
- ЛПНП — максимум 3 ммоль/л;
- триглицериды — 1,77 ммоль/л.
Если индекс атерогенности повышен, это говорит об увеличении уровня "плохого" холестерина. ЛПНП откладывают жир на стенках кровеносных артерий, из которого со временем образуются бляшки. Постепенно они могут полностью перекрыть в сосудах просвет и заблокировать движение крови. В ткани перестанут поступать питательные вещества и кислород, что способствует возникновению в них ишемии. В мозге такая ситуация приведет к мозговому инсульту, в сердце — к инфаркту миокарда. Бывают и менее серьезные, но все же негативные последствия увеличения ЛПНП — депрессивное состояние, снижение иммунитета и развитие инфекционных заболеваний. Если в результате анализов обнаружилось, что индекс атерогенности повышен, что делать? Возможно ли как-то понизить его уровень, не прибегая к медикаментозному лечению? Если повышение незначительно, то изменить ситуацию можно своими силами. О том, как это сделать, поговорим далее.
Высокие показатели ИА: лечение
В первую очередь следует сказать о том, что же способствует повышению "плохого" холестерина. Главным образом, это вредные привычки и нездоровый образ жизни:
- курение и злоупотребление алкоголем;
- недостаток физической активности;
- преобладание в рационе животных жиров, фастфуда;
- избыточный вес.
В данном случае все зависит исключительно от нас. Постепенно отказавшись от вредных привычек и избавившись от лишних килограммов, вы уже сможете рассчитывать на многократное улучшение здоровья и показателей ИА. Влияет на увеличение данного коэффициента и возраст. Так, у мужчин после 45, а у женщин после 55 лет уровень "плохого" холестерина, как правило, возрастает. Незначительную роль может сыграть и наследственность. Однако если вести здоровый образ жизни, ежедневно заниматься физическими упражнениями, то указанные второстепенные факторы не окажут столь сильного влияния.
Если индекс атерогенности повышен, лечение должно включать в себя комплекс мер:
- диету с преобладанием растительной пищи и сокращением животных жиров;
- ограничение употребления соли;
- умеренную физическую активность (танцы, йогу, ежедневные пешие прогулки);
- отказ от алкоголя и табака;
- сокращение стрессов и переутомления (как физического, так и эмоционального);
- прием биологически активных добавок, регулирующих липидный обмен и уменьшающих усвоение пищевого жира;
- в некоторых случаях понадобится дополнительный прием препаратов — статинов (для снижения уровня холестерина), однако принимать их нужно только по рекомендации лечащего врача.
Существует также список продуктов, рекомендуемых для употребления при повышенном холестерине, и тех, которые следует исключить из рациона.
Что можно и нельзя есть при высоком ИА
Так, если индекс атерогенности повышен, нужно отказаться от:
- хлеба высшего сорта и различной сдобной выпечки;
- супов на мясном бульоне;
- жирных молочных и кисломолочных продуктов;
- жирного мяса, колбасы, субпродуктов, икры;
- маргарина и сливочного масла;
- майонеза и сметанных соусов;
- чипсов и жареной картошки, мороженого, молочного шоколада.
При этом рацион следует обогатить продуктами, способствующими нормализации уровня холестерина. Это, прежде всего:
- овощи и фрукты, овощные супы;
- морская рыба и морепродукты;
- постная говядина, индейка и куриное филе;
- нежирные молочные продукты;
- подсолнечное, оливковое масло;
- мармелад, цукаты, фруктовый сорбет;
- зерновой хлеб;
- соевый соус.
Качественное изменение рациона позволит не только уменьшить содержание "плохого" и увеличить уровень "хорошего" холестерина, но и снизить массу тела (если это необходимо). Такое питание будет способствовать физической активности, энергичности, хорошему настроению и повышению иммунитета. Риск возникновения сердечно-сосудистых заболеваний сократится.
Сокотерапия как способ снижения ИА
Также нормализовать уровень холестерина может терапия свежевыжатыми соками. Ее следует проводить не чаще одного раза в месяц в течение 5 дней. Заключается она в том, что ежедневно необходимо употреблять по половине стакана морковного сока, каждый раз совмещая его с одним из следующих (на выбор):
- четверть стакана свекольного сока и столько же огуречного;
- треть стакана сока сельдерея;
- четверть стакана яблочного сока и столько же сельдереевого;
- пятая часть стакана капустного сока;
- стакан апельсинового сока.
Такая терапия поможет снизить уровень холестерина до нормального уровня при соблюдении других вышеперечисленных рекомендаций. Для того чтобы контролировать коэффициент атерогенности, следует проводить соответствующий анализ не реже раза в один-два года.
Как подготовиться к анализу на определение уровня ИА?
В целях исследования у пациента берется кровь из вены. Для того чтобы результаты не получились искаженными, следует правильно подготовиться к анализу. Начать соблюдать ряд правил нужно уже за пару недель до похода в поликлинику:
- не нарушать привычный режим и характер питания — минимум за 1-2 недели до анализа;
- за сутки воздержаться от употребления алкоголя;
- за 12 часов прекратить прием пищи (воду пить разрешается);
- за полчаса до начала исследования исключить любого рода эмоциональное и физическое перенапряжение;
- за 30 минут до анализа не курить;
- за пять минут до сдачи крови принять положение сидя.
Соблюдение этих мер позволит избежать отклонений в результатах и получить более точные значения ОХС, ЛПВП и ЛПНП, а также узнать индекс атерогенности.

Завышение и занижение показателей ИА
Что же может повлиять на искажение полученных показателей? Повышают холестериновый коэффициент такие факторы, как:
- сдача анализа в положении стоя;
- курение перед исследованием;
- длительное голодание;
- употребление большого количества животных жиров за несколько дней до анализа;
- андрогены и анаболические стероиды;
- беременность.
В то же время индекс атерогенности низкий (то есть заниженный) может быть получен в следующих случаях:
- сдача анализа в лежачем положении;
- чрезмерная физическая нагрузка незадолго до начала исследования;
- соблюдение диеты с высоким содержанием полиненасыщенных жирных кислот и низким содержанием холестерина;
- прием перед сдачей анализа противогрибковых препаратов, эстрогенов, эритромицина и др.
Также не рекомендуется сдавать анализ на определение холестеринового коэффициента после недавно перенесенных тяжелых заболеваний. Так, после хирургической операции или инфаркта должно пройти минимум шесть недель, после чего можно проводить липидограмму.
Заключение
Теперь вы знаете о том, что не весь холестерин вреден для организма, а некоторый даже жизненно необходим. Соотношение между ними определяется проведением биохимического анализа и расчетом специального холестеринового коэффициента. Мы рассмотрели, каковы его нормальные значения, низкие и высокие, какие факторы влияют на те и другие. Из статьи вы узнали, когда бывает индекс атерогенности повышен, что делать в этом случае, какие самостоятельные меры предпринимать. Кроме того, мы рассказали, как правильно подготовиться к анализу, чтобы не допустить искажения в результатах. Надеемся, эта информация оказалась полезной для вас. Следите за своим холестерином и вовремя принимайте нужные меры.
Атеросклероз – заболевание, об опасных последствиях которого заговорили совсем недавно. Установлено, что люди, страдающие атеросклерозом, имеют повышенный коэффициент атерогенности (КА). Они в 6-8 раз чаще обращаются к врачу с симптомами ишемической болезни сердца и в 4 раза чаще госпитализируются с подозрением на инфаркт миокарда или инсульт. Патогенетический механизм развития заболевания заключается в нарушенном жировом обмене и образовании на внутренней поверхности сосудов так называемых «холестериновых бляшек», которые значительно суживают просвет сосудов, нарушают кровоснабжение всех органов и могут повысить риск острых заболеваний сердца и головного мозга.
Оценить риск развития сердечно-сосудистых осложнений атеросклероза у каждого конкретного пациента можно с помощью определения коэффициента (индекса) атерогенности. Высокий коэффициент атерогенности – повод начать лечение, направленное на снижение уровня холестерина в крови.
Коэффициент атерогенности – ключевой показатель липидограммы
Коэффициент атерогенности – интегральная формула соотношения липопротеинов высокой и низкой плотности, отражающая степень развития атеросклероза.

Все липиды в организме либо поступают вместе с пищей, либо синтезируются в печени. Так как жиры имеют гидрофобную природу, они не могут свободно циркулировать в крови. Для их перемещения необходимы специальные белки-переносчики апопротеины. Химическое соединение липидов и белков получило название липопротеин.
По молекулярной структуре жиры могут иметь различную плотность. Поэтому все жиры, циркулирующие в крови, делятся на липопротеины высокой плотности (ЛПВП), липопротеины низкой (ЛПНП) и очень низкой плотности (ЛПОНП). ЛПНП и ЛПОНП считаются «вредными» жирами. В избыточном количестве они оседают на стенках артерий, укрепляются соединительной тканью, кальцификатами и образуют атеросклеротические (холестериновые) бляшки. Такие бляшки значительно суживают просвет сосудов, нарушая кровоснабжение органов и тканей. Особенно страдают сердце и головной мозг, постоянно нуждающиеся в больших объемах кислорода и питательных веществ. Липопротеины высокой плотности, напротив, называют «полезными» липидами, так как они переносят жир в клетки организма и, следовательно, снижают его концентрацию в крови, и очищают сосуды от свежих липидных отложений.

Коэффициент атерогенности – это показатель соотношения «полезных» и «вредных» жиров. Он определяется после получения результатов биохимического анализа крови на липиды и высчитывается по формуле:
КА = (общий холестерин – ЛПВП)/ЛПВП
КА = (ЛПНП + ЛПОНП) / ЛПВП (формула требует проведения расширенной липидограммы с исследованием не только липопротеинов высокой, но и низкой плотности).
Его норма зависит от оборудования конкретной лаборатории, но в среднем составляет 2-3. При недостаточном уровне ЛПВП он окажется повышенным. В некоторых случаях он может достигать 7-8 и требует серьезных лечебных мероприятий. Пониженный коэффициент атерогенности в медицинской практике встречается редко.
Что значит высокий индекс атерогенности?
Повышенный уровень коэффициента атерогенности – признак неблагоприятный. Так как это величина интегральная, он может колебаться на протяжении всей жизни и быть разным даже у пациентов с одинаковым уровнем холестерина. К примеру, показатель холестерина в крови у обоих посетителей поликлиники равен 5,5 ммоль/л. У одного из них он представлен преимущественно липопротеинами высокой плотности, следовательно, индекс атерогенности будет в пределах нормы, а риск развития атеросклероза – низким. Напротив, при преобладании ЛПНП над ЛПВП даже при нормальном уровне холестерина коэффициент окажется повышенным, и больному будет рекомендовано лечение, направленное на его снижение.
Если индекс атерогенности повышен при больших значениях общего холестерина, это значит, что атеросклероз у пациента, скорее всего, уже развился, и риск развития сердечно-сосудистых осложнений крайне высок.
Таким образом, индекс атерогенности можно назвать прогностическим показателем: он оценивает риски появления осложнений атеросклероза (острый инфаркт миокарда, инсульт) у пациента с повышенным содержанием холестерина. Не всегда увеличенный холестерин – симптом атеросклероза. Если он формируется в основном за счет ЛПВП, риск сосудистых заболеваний небольшой. Опаснее преобладание ЛПНП в структуре присутствующих в организме жиров. Если индекс атерогенности повышен, необходимо обратиться к лечащему врачу для составления плана лечебно-профилактических мероприятий.
Причины повышения коэффициента
Повышенный индекс атерогенности часто остается незамеченным со стороны пациента. Главный фактор риска – образ жизни, который формируется еще в детстве, и человек следует ему на протяжении всей жизни. Поэтому при выявлении повышенных липидных показателей в крови пациента рекомендовано проверить членов его семьи.
Причины повышенного коэффициента атерогенности:
- Неправильные пищевые привычки. Безусловно, жиры – важное и необходимое человеку вещество, выполняющее множество функций в организме (к примеру, холестерин является строительным материалом для клеточных мембран и гормонов надпочечников, ЛПНП – транспортная форма жиров, доставляющая их из тонкого кишечника для дальнейших биохимических превращений в печень, ЛПВП –липопротеин, переносящий жиры из печени в клетки всего организма). Поэтому включать жиры в свой ежедневный рацион можно и даже нужно. Но не все жиры одинаково полезны. Причина повышенного коэффициента атерогенности – избыточное употребление животных жиров, содержащихся в жирном мясе, сале, шпике, субпродуктах (почках, мозгах), колбасах, сливочном масле, жирном молоке и молочных продуктах, яичном желтке.
- Повысить коэффициент атерогенности может и артериальная гипертензия. Согласно статистике, повышенное артериальное давление – проблема 35-40% жителей развитых стран старше 45 лет. Давление более 140/90 мм рт. ст. провоцирует повышенный тонус сосудов, что негативно влияет на кровоснабжение органов и тканей. Дело в том, что артерии рассчитаны на определенное давление: кратковременное их сужение возможно при занятиях спортом или стрессовых ситуациях, такая нагрузка «мобилизует» внутренние резервы организма, перераспределяя ток крови. При артериальной гипертензии постоянно повышенный тонус сосудов способствует их повреждению, а на микротравмы быстро оседают молекулы липопротеинов низкой плотности.
- Курение также способно повысить коэффициент атерогенности. Регулярное вдыхание табачного дыма приводит к снижению насыщения крови кислородом и постоянным микроповреждениям сосудов. Липиды вместе с тромбоцитами быстро заполняют эти повреждения, и формируется атеросклеротическая (холестериновая) бляшка.
- Злоупотребление алкоголем приводит к патологическому перераспределению сосудистого давления. Периферические (поверхностные) артерии расширяются, а висцеральные, питающие сердце, головной мозг и прочие внутренние органы, сужаются. Таким образом, кровоснабжение органов и систем нарушается, в суженных сосудах образуются микроповреждения, и образуются холестериновые бляшки.
- Еще одна причина повышенного показателя – сахарный диабет II типа. Это обменное заболевание характеризуется избытком глюкозы (сахара) в крови. Ее молекулы повреждают нежную внутреннюю стенку артерий, и формируется большое количество холестериновых бляшек. Кроме этого, при диабете нарушается не только углеводный, но и жировой обмен: пациенты с этим заболеванием склонны к ожирению даже при соблюдении диеты. Избыток липидов в организме при сахарном диабете также способен привести к повышенному коэффициенту.
- Ожирение – еще одна причина, которая может повысить коэффициент атерогенности. Существует несколько факторов, приводящих к ожирению, наиболее распространенными являются алиментарный (регулярное употребление в пищу калорийных, насыщенных жиром блюд) и эндокринный (различные нарушения гормональной регуляции процессов жизнедеятельности). При ожирении уровень липидов в крови растет, увеличивается риск формирования повышенного показателя и развития атеросклероза.
- Семейный анамнез. Медики отмечают, что чаще всего коэффициент атерогенности повышен у лиц, чьи близкие кровные родственники страдали от атеросклероза, сердечно-сосудистых заболеваний и перенесли один или несколько инфарктов, или инсультов. Поэтому всем лицам с отягощенным семейным анамнезом рекомендуется регулярно проходить обследования и сдавать анализы на холестерин и липидограмму.
- Малоподвижный образ жизни сравнительно недавно стали относить к факторам, способным повысить коэффициент атерогенности. Доказано, что люди, ведущие активный образ жизни, реже сталкиваются с повышенным уровнем атерогенности.
Все эти причины воздействуют на организм длительное время, поэтому увеличение коэффициента атерогенности чаще встречается в возрасте старше 40 лет. Однако в последнее десятилетие повышенный показатель индекса атерогенности встречается и у подростков 13-15 лет, поэтому исследование липидограммы приобретает все большую популярность.
Чем опасно повышение коэффициента?
Годами повышенный уровень атерогенности протекает бессимптомно, поэтому у многих складывается впечатление, что это состояние не опасно и не требует лечения. Именно за такое заблуждение атеросклероз получил название «ласковый убийца», так как опасность холестериновых бляшек и высокого коэффициента атерогенности заключается в серьезных осложнениях, которые могут привести к летальному исходу.
Осложнения повышенного коэффициента атерогенности.
Острый инфаркт миокарда. Сердечная мышца – самая выносливая в организме. Она совершает колоссальную работу по перекачке огромного количества крови на протяжении всей жизни человека. Поэтому кровоснабжение тканей сердца должно происходить без задержек. Насыщенная кислородом кровь поступает к сердцу по коронарным артериям.

При повышенном коэффициенте атерогенности высок риск формирования холестериновых бляшек на внутренней поверхности всех сосудов организма, в том числе и коронарных. Даже незначительное сужение просвета артерий, питающих сердце, приводит к серьёзным нарушениям его кровоснабжения. Они проявляются тянущими, жгучими болями за грудиной, усиливающимися при физической нагрузке. Если же просвет коронарных артерий буквально «забит» жировыми отложениями, рано или поздно может возникнуть такое серьезное заболевание, как инфаркт миокарда.
Инфаркт миокарда – это гибель сердечной мышцы, возникающая внезапно и характеризующаяся выраженными, нестерпимыми болями за грудиной, испариной, холодными липким потом. Если участок некроза (отмирания ткани) значительный, то сердце не справляется со своей работой, может развиться сердечная недостаточность и гибель.
Восстановление больных после перенесенного инфаркта миокарда длительное и непростое. Такие пациенты нуждаются в пожизненном наблюдении кардиолога и регулярной реабилитации.
Инсульт или острое нарушение мозгового кровообращения. Головной мозг – еще один орган, нуждающийся в регулярных поступлениях кислорода, глюкозы и питательных веществ. Недостаточное кровоснабжение нервной ткани при атеросклерозе может привести к такому острому состоянию, как инсульт – гибели участка тканей головного мозга с развитием неврологической симптоматики – параличей, потери сознания, нарушений глотания и дыхания вплоть до комы и смерти.
Как снизить коэффициент атерогенности: принципы лечения
Если в анализах крови наблюдается повышенный уровень ЛПВП, коэффициент атерогенности также, вероятнее всего, окажется выше нормы. Поэтому главная цель лечения при высоком индексе атерогенности – снижение концентрации в крови «вредных» ЛП и общего холестерина за счет повышения «полезных» ЛПВП.
Уменьшить коэффициент атерогенности можно с помощью следующих общих мероприятий:
- Диета. Снижение повышенного холестерина – процесс длительный. Первым этапом всегда выступает немедикаментозное лечение и, в частности, соблюдение диеты. Терапевты рекомендуют ограничить или полностью исключить из рациона продукты, богатые холестерином – жирное мясо свинины и баранины, сало, шпик, колбасы и сардельки, жирные сливки и прочие молочные продукты, яичный желток. Все эти вещества являются источником большого количества холестерина и нежелательны при высоком коэффициенте атерогенности. Напротив, включить в рацион следует продукты, богатые полезными не насыщенными жирными кислотами и ЛПВП. К ним относятся: растительные масла (врачи рекомендуют ежедневно делать овощные салаты, заправляя их подсолнечным или оливковым маслом), рыба красных сортов, орехи.
- Изменение образа жизни. Чтобы уменьшить показатель, нужно отказаться от курения и употребления алкоголя. Рекомендуется совершать ежедневные прогулки на свежем воздухе, делать легкую зарядку, заниматься согласованными с врачом видами спорта (плаванием, трекингом, спортивной ходьбой, конным спортом и т. д.).
- Лечение сопутствующих заболеваний. Регулярный прием гипотензивных (снижающих давление) препаратов при артериальной гипертензии: целевые значения давления у гипертоников должны оставаться на уровне 130-140/80 мм рт. ст. и ниже. Также больным сахарным диабетом, у которых наблюдается повышенный индекс атерогенности, показано соблюдение диеты не только с ограничением животных жиров, но и легкоусвояемых углеводов и сахара. Часто желаемая концентрация глюкозы в крови достигается за счет приема сахароснижающих препаратов.
- Снижение избыточной массы тела при ожирении. Консультация диетолога.
- При возможности – устранение или минимизация стрессовых ситуаций на работе и дома.
Медикаментозное лечение повышенного уровня коэффициента атерогенности заключается в уменьшении концентрации липопротеинов низкой плотности и общего холестерина в крови, устранении патогенетических факторов риска развития атеросклеротической бляшки. К препаратам, позволяющим уменьшить коэффициент атерогенности, относятся: 
- Статины (Аторвостатин, Розувостатин, Симвастатин) – наиболее эффективные средства, способные уменьшить коэффициент атерогенности. Они уменьшают синтез холестерина в печени на 30%, снижают концентрацию липопротеинов низкой плотности и повышают – высокой. Согласно статистике, регулярный прием статинов в течение 5 лет и более снижают риск развития сердечно-сосудистых осложнений атеросклероза на 40%.
- Фибраты (Ципрофибрат, Фенофибрат) – другая группа препаратов для уменьшения общего холестерина и коэффициента атерогенности. Аналогично статинам, фибраты снижают уровень ЛПНП и повышают – ЛПВП.
- Секвестранты желчных кислот (Холестирамин) – средства, связывающие жирные кислоты в кишечнике и препятствующие их всасыванию в кровь. Ранее использовались в качестве препаратов для похудения. Часто назначают в дополнение к статинам и фибратам для усиления их действия.
Кому рекомендуется снижать коэффициент атерогенности?
Снижение этого показателя обычно происходит в составе комплексной терапии атеросклероза. Как правило, такие пациенты уже состоят на учете у терапевта и наблюдаются по поводу ишемической болезни сердца или дисциркуляторной энцефалопатии (холестериновые бляшки в сосудах головного мозга). Они могут жаловаться на частые тянущие, ноющие боли в грудной клетке, одышку, непереносимость физических нагрузок, головные боли, снижение памяти. Обычно в анализах таких больных наблюдается значительное повышение общего холестерина и значительная дислипидемия.
Нередко нарушения жирового обмена становятся случайной находкой при стандартном обследовании пациента во время экстренной госпитализации по поводу инфаркта миокарда или инсульта. Эти серьезные осложнения могут развиться внезапно и принести серьезный вред здоровью.
Поэтому важно обратить внимание на повышение коэффициента атерогенности в самом начале заболевания, когда явления нарушения жирового обмена выражены незначительно. Даже абсолютно здоровым людям, не имеющим никаких жалоб, рекомендуется сдавать анализ на холестерин и липопротеины 1 раз в 3-5 лет. Внимательное отношение к своему здоровью и регулярные профилактические обследования позволят сохранить здоровье и долголетие.